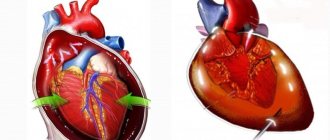
Введение препаратов в полости сердца через грудную клетку может быть использовано только в исключительных случаях, а именно в комплексе реанимационных мероприятий при остановке сердечной деятельности. Чаще всего для этой цели используют адреналин.
Но так как этот способ не имеет больших преимуществ перед обычным введением в вену, вызывает много осложнений, а также для его осуществления нужно остановить массаж сердца, то его перестали широко применять.
Влияние адреналина на сердце
Адреналин относится к одному из самых мощных кардиостимулирующих средств. Его эффекты связаны со взаимодействием с бета1 рецепторами. Под влиянием этого препарата происходят такие изменения сердечной деятельности:
- повышается частота пульса;
- растет сила сокращения и объем крови, выбрасываемый из желудочков;
- возрастает усвоение кислорода миокардом;
- увеличивается возбудимость сердечной мышцы и проведение сигнала;
- длительность систолы понижается, а время диастолы остается неизменным;
- может измениться водитель ритма;
- при воздействии высоких доз, а также при комбинации с анестетиками могут появиться желудочковые экстрасистолы;
- уменьшает проявления блокады проводящих путей.
ЭКГ до и после введения адреналина в сердце
При внутривенном или внутрисердечном введении может происходить гибель клеток миокарда, а также возрастает риск фибрилляции желудочков. Поэтому использование Адреналина должно быть только под контролем ритма сердца. При наличии гипоксии нарушения ритма отмечаются чаще. В связи с этим нельзя вводить препарат без предварительной дыхательной реанимации.
Рекомендуем прочитать статью о витаминах для сердца. Из нее вы узнаете о витаминах, необходимых для сердца и сосудов, эффективных препаратах, назначаемых врачами.
А здесь подробнее о том, что принимать при болях в сердце.
Когда делают внутрисердечный укол
Введение медикаментов интракардиально может производиться для повышения эффективности реанимационных мероприятий при клинической смерти. Такой способ обычно используют, если после 3 — 5 минут от остановки сердца наружный массаж не привел к запуску сердечной деятельности. Противопоказаниями для внутрисердечных инъекций является травма или ранения сердца.
Массаж сердца не должен прерываться более чем на 10 — 15 секунд. Поэтому для проведения укола нужно хорошо владеть этим методом. Анестезия при пункции на фоне остановки сокращений не применяется.
Какие инъекции вводят в сердце
Чаще всего используется раствор Адреналина при полной асистолии для восстановления сократительной способности миокарда и повышения давления. Максимальная разовая доза составляет 1 мл, а суточная – не более 5 мл. Кроме этого врач может провести такие инъекции:
- Раствор Атропина 0,1% 0,5 мл для понижения тонуса парасимпатический системы, улучшения проводимости и повышения частоты пульса.
- Хлорид кальция 5 мл 10% для повышения возбудимости миокарда и ускорения проведения импульсов, продления времени систолического сокращения.
Вместо Адреналина возможно вводить Норадреналин, а также смесь: по 1 мл Адреналина и Атропина, по 10 мл Кальция хлорида и изотонического раствора. Вначале используют половину смеси, а через 10 минут укол можно повторить.
При желудочковой фибрилляции показана инъекция Адреналина в сочетании с Новокаином.
Если имела место передозировка сердечных гликозидов, а чрезпищеводная электростимуляция не дала результата, то для лекарственной дефибрилляции можно провести внутрисердечный укол с 10 мл Панангина.
Результаты
Из 163 обследованных больных 106 не были включены в исследование преимущественно в связи с наличием признаков умирания (n=34), остановки кровообращения, сопровождавшейся ранними признаками аноксии мозга (n=30), и ранними признаками потребности ПЖЭМ (n=22). В целом в исследование были включены 57 больных: в группу адреналина и группу норадреналина 27 и 30 больных соответственно. За исключением различий по половому составу между 2 группами не было существенных различий. До включения в исследование были успешно реанимированы после остановки кровообращения в группе адреналина и группе норадреналина 41 и 60% больных соответственно (p=0,19). При включении в исследование у 98% больных выполнялась искусственная вентиляция легких.
У всех включенных в исследование больных была выполнена успешная неотложная реваскуляризация миокарда с помощью ЧВКА, к концу выполнения которого достигался кровоток, соответствующий 3-й степени по классификации TIMI (Thrombolysis In Myocardial Infarction). Группы не различались по частоте применения ССП. Баллон для внутриаортальной баллонной контрпульсации после выполнения ЧВКА в группе адреналина и группе норадреналина был установлен у 59 и 50% больных соответственно (p=0,60). Ни у одного больного не отмечено развитие механических осложнений ОИМ.
По данным анализа, выполненного исходя из допущения, что у всех больных применялось назначенное лечение, и с учетом данных об умерших больных или больных, у которых потребовалась имплантация устройств для ПЖЭМ как наименее благоприятный исход, основной показатель эффективности (изменение СИ) статистически значимо не различался между группой адреналина и группой норадреналина (p=0,43). Однако по данным, полученным в час 2 и час 4, отмечалось кратковременное увеличение СИ в группе адреналина по сравнению с группой норадреналина (p=0,011 и 0,036 соответственно). В то же время в группе адреналина по сравнению с группой норадреналина отмечалось статистически значимое увеличение основного показателя безопасности (частота развития устойчивого к лечению шока): такие исходы отмечались у 37 и 7% больных соответственно (p=0,011). Учитывая увеличение частоты развития устойчивого к лечению шока в группе адреналина, члены комитета по наблюдению за данными и безопасностью приняли решение о досрочном прекращении исследования. Следует отметить, что при планировании исследования такой неблагоприятный исход не предполагалось оценивать в качестве основного показателя безопасности. Однако в ходе выполнения исследования систематически следили за развитием устойчивого к лечению шока и стали тщательно оценивать после получения от группы наблюдателей информации о непредполагаемом увеличении частоты развития такого исхода в течение 1-го года после начала исследования. Следовательно, несмотря на то что указанный исход не был определен до начала исследования, он был определен в ходе выполнения исследования.
Дозы исследуемых препаратов, которые необходимо было вводить для достижения СрАД 70 мм рт.ст., в группе адреналина и группе норадреналина составляли 0,7±0,5 и 0,6±0,7 мкг/кг/мин соответственно (p=0,66). Не отмечалось статистически значимых различий между группами по продолжительности применения ССП (p=0,15), дозам ССП в различные моменты (с часа 0 до часа 72; p=0,66), а также по максимальной дозе ССП (p=0,79). Изменение систолического АД, диастолического АД и СрАД в течение первых 3 дней после начала исследования было сходным в обеих группах (p=0,11; 0,13 и 0,80 соответственно).
В группе адреналина статистически значимо увеличивалась ЧСС, в то время как в группе норадреналина ЧСС статистически значимо не изменялась (p=0,031 для сравнения между группами). Не отмечалось и статистически значимых различий между группами по изменению индекса ударного объема и ИМС (p=0,25 и 0,064 соответственно). Двойное произведение (косвенный показатель потребления миокардом кислорода) увеличилось в группе адреналина и не изменилось в группе норадреналина. Венозно-артериальный градиент парциального давления двуокиси углерода (рСO2) был сходным в группе адреналина и группе норадреналина (p=0,59). В обеих группах отмечалось прогрессирующее уменьшение среднего индекса системного сосудистого сопротивления (ИССС) в отсутствие статистически значимых различий между группами по такому показателю (p=0,44).
Среднее давление в ЛА и ДЗЛА было сходным в обеих группах (p=0,48 и 0,38 соответственно). Кроме того, в обеих группах отмечалось сходное прогрессирующее увеличение ФВ ЛЖ (p=0,87).
Результаты анализа частоты применения ППИД свидетельствовали, что частота применения добутамина в группе адреналина и группе норадреналина была сходной и достигала 67% (p=0,99). Средняя продолжительность применения добутамина в группе адреналина достигала 22 ч (от 7 до 72 ч), а в группе норадреналина — 90 ч (от 63 до 161 ч; p=0,0009 для сравнения между группами). Не отмечалось статистически значимых различий между группами по частоте применения добутамина в определенные моменты исследования (с часа 0 до часа 72; p=0,78) и максимальной вводимой дозе добутамина (p=0,88).
Результаты анализа метаболических показателей в течение первых 24 ч свидетельствовали о связи между применением адреналина и наличием метаболического ацидоза (p=0,0004), а также увеличением уровня лактата в крови (p<0,0001). В то же время при применении норадреналина отмечалось увеличение pH крови и снижение концентрации лактата в крови. Выведение лактата из крови начиналось намного раньше и с большей скоростью в группе норадреналина (p<0,0001). Динамика насыщения артериальной крови кислородом (SVO2), индекс потребления кислорода и индекс доставки кислорода в ходе выполнения исследования были сходными в обеих группах (p=0,20, 0,67 и 0,69 соответственно).
Результаты анализа частоты развития дисфункции органов свидетельствовали, что оценка по шкале SOFA, а также компоненты такой шкалы статистически значимо не различались между группами как при включении в исследование, так и в период наблюдения за больными (p=0,44). В ходе выполнения исследования не отмечалось статистически значимых различий между группами по вариабельности таких показателей, как концентрация в крови креатинина и мочевины, выраженности диуреза, а также уровню в крови аспартатаминотрансферазы и билирубина. В группе норадреналина по сравнению с группой адреналина отмечалось более быстрое снижение концентрации аланинаминотрансферазы в крови (p=0,011). Частота применения терапии, замещающей функцию почки, в группе адреналина и группе норадреналина достигала 26 и 7% соответственно (p=0,07). В течение первых 72 ч не было отмечено статистически значимых различий по уровню таких биомаркеров в крови, как N-концевой предшественник мозгового натрийуретического пептида и кардиоспецифический тропонин Т (p=0,20 и 0,21 соответственно). Напротив, концентрация такого прогностического маркера осложнений сердечно-сосудистых заболеваний, как дифференцирующий фактор роста 15-го типа, был существенно выше в группе адреналина по сравнению с группой норадреналина в период между часом 24 и часом 72 (p=0,002).
Частота развития аритмий статистически значимо не различалась между группой адреналина и группой норадреналина (аритмии развились у 41 и 33% больных соответственно; p=0,56). В группе адреналина 2 больных были переведены на введение норадреналина без использования слепого метода в связи с развитием устойчивой желудочковой тахикардии.
В течение 60 дней наблюдения в группе адреналина и группе норадреналина умерли 52 и 37% больных соответственно (p=0,25). Применение адреналина по сравнению с норадреналином сопровождалось тенденцией к увеличению смертности в течение первых 7 дней (p=0,08) и статистически значимым увеличением комбинированного показателя общей смертности или потребности в ПЖЭМ в течение первых 7 дней (p=0,031). Отмечалась также тенденция к увеличению комбинированного показателя общей смертности или потребности в ПЖЭМ в течение первых 28 дней (p=0,064).
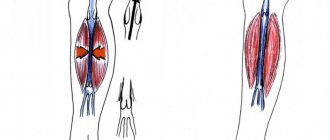
Как делают прямой укол
Ввести препараты можно в правый желудочек. При этом выбирают такие места:
- четвертый межреберный промежуток для молодых и пятый – для пожилых пациентов;
- отступ от края грудины – 0,5 см при узкой и 1 см при широкой грудной клетке.
Игла должна быть длинной (10 — 12см) и тонкой, она двигается перпендикулярно грудине по верхнему краю ребра. После 3 — 5 см имеется ощущение провала, а в шприц поступает кровь. Это значит, что укол проведен правильно.
Левый желудочек прокалывается в 4 или 5 межреберье между линией посередине ключицы и подмышечной.
Оперативность. Профессионализм. Милосердие
Пожилой женщине стало плохо. Низкое давление, редкое дыхание. Во время осмотра наступила клиническая смерть. Реанимацию осложняло то, что ввести препарат внутривенно оказалось просто невозможно. Такие истории для врача скорой помощи — ежедневная работа. И в каждой ситуации он делает все, чтобы сердце человека забилось вновь.
Сердце забилось вновь
В случае с этой пациенткой Андрей достал из чемоданчика инструмент, похожий на дрель. Специальным тоненьким сверлом проделал отверстие в кости на ноге, поставил катетер и ввел адреналин.
«Параллельно пациентке пришлось вставлять в трахею специальную трубку, делать массаж сердца. Примерно через 40 минут ее сердце забилось вновь. После того как угроза смерти миновала, пожилого человека в тяжелом состоянии доставили в стационар», — рассказывает Андрей.
Кстати, укол прямо в сердце, как показывают в фильмах, сейчас врачи не делают. По словам доктора, доказано, что вреда от такой реанимации может быть больше, чем пользы.
Для Андрея Горланова спасать жизни и здоровье — ежедневная и любимая работа. Быть «на передовой» ему нравится, ради этого он больше года назад устроился на скорую. До этого молодой человек три года работал в реанимации в одной из тюменских больниц.
Укол прямо в сердце, как показывают в фильмах, сейчас врачи не делают. Фото: Из личного архива/ Андрей Горланов
«В реанимации более спокойно, а мне хотелось работы «в полях», чтобы новый рабочий день был не похож на предыдущий», — объясняет врач.
С отделением реанимации он навсегда не расстался. Андрею удается совмещать обе работы. Каждая из них по-своему трудная, но объединяет их одно — и там, и там он спасает жизни. Самые сложные вызовы на скорой, по признанию доктора, — ДТП, падения с высоты, ожоги. В этих ситуациях на счету каждая секунда, и важно не только правильно оказать помощь, но и быстро доставить в стационар.
Как правило, врачи в чудеса не верят, но иногда возникают ситуации, когда другого объяснения просто не находишь. В практике Андрея такие случаи тоже были.
«Сорокалетняя женщина ночью встала и внезапно упала без сознания. Наступила клиническая смерть, мы доехали за 12 минут. Диагностировали фатальную аритмию, это значит, что сердце перестало работать, как положено, и не обеспечивало кровью ни сердце, ни легкие, — вспоминает доктор. — Мы достали дефибриллятор и сделали около 8-10 разрядов. Эффекта не было. Возможно, потому, что она долгое время находилась без помощи, ведь даже 12 минут в такой ситуации значат много. С каждым безуспешным разрядом мы начинали терять веру в то, что ее удастся вернуть к жизни. По всем правилам, если через 30 минут сердце не начинает биться, реанимация прекращается. Но случилось чудо. Буквально на последних минутах реанимации сердце забилось. До того, как черта была бы пройдена, оставалось чуть-чуть».
Терять пациентов Андрею приходилось. Признается, в таких ситуациях мысли «вот если бы еще пять минут, и вдруг удалось бы спасти», у него возникали. Успокаивает себя доктор только тщательным анализом ситуации: все ли, что в его силах, было сделано?
«Тридцать минут реанимации придуманы не просто так. Дело в том, что даже если, спустя, к примеру, 45 минут, удастся завести сердце, человек останется инвалидом на всю жизнь. Клетки мозга начинают умирать, восстановить их невозможно, и в последующем такие люди не смогут самостоятельно ходить, питаться, разговаривать, — рассказывает Андрей. — Эмоционально терять пациента тяжело. Но когда понимаешь, что ты сделал все, что мог, приходит успокоение. Как бы ни хотелось, но никто не вечен».
За много лет работы в медицине доктор научился отключать эмоции. Но перед сном нет-нет да вспомнит случаи из смены. В медицине нельзя выйти за порог и оставить все мысли в стенах лечебного учреждения.
Пациент — партнер
Как правило, в каждой экстренной ситуации за спиной врача всегда стоят родственники. От их поведения зависит многое. Бесценно, если знают, как грамотно оказать первую помощь. По словам медиков, суметь помочь в экстренной ситуации должен каждый, ведь ЧП может случиться где угодно. И если в городе бригада доберется за 10-15 минут, то на дорогу за город или на дачу уйдет и полчаса. А пока врачи едут, в организме у пострадавшего могут начаться необратимые изменения.
«Хорошо, когда люди держат себя в руках и могут помочь: подержать флакон с препаратом, подать инструмент, сходить в машину скорой за оборудованием, ведь даже если в бригаде будут пять докторов, рук всегда не хватает, — объясняет Андрей. — Но, бывает, у родных начинается истерика, слезы, кто-то кричит, а кто-то начинает даже давать советы: какое лекарство лучше дать, нужно или нет делать ЭКГ».
Больным и их родным врачи стараются все рассказать и объяснить. По словам доктора Горланова, времена, когда все решал только доктор, остаются в прошлом. Сейчас пациент — это партнер, который помогает оказать качественную помощь.
Вообще к каждому больному нужен особый подход. В этом Андрей убедился на собственном опыте. Кого-то приходится убеждать ехать в стационар, а кого-то, наоборот, отговаривать.
Пациент помогает оказать качественную помощь. Фото: Из личного архива/ Андрей Горланов
«Бывает, пациенты настаивают на госпитализации. Объясняем, что увезти мы можем, но их все равно в стационар не положат, а возвращаться домой в два часа ночи из больницы — не самое лучшее приключение для человека, — говорит Андрей. — А вот кого приходится уговаривать ехать в больницу, так это мужчин. Почему-то многие из них думают, что они бессмертны. Объясняешь, что по кардиограмме у него инфаркт. Рано или поздно он все равно окажется в больнице, но неизвестно, в каком состоянии, — ни в какую. Иногда приходится подключать и родственников, чтобы повлияли на больного».
Заставить человека ехать в стационар врачи не имеют права, даже если через пять минут после их ухода он умрет. Единственный случай, когда пациента насильно можно увезти в больницу, если он психически не здоров, но тут решение принимается совместно с психиатрической бригадой.
Робот для искусственного дыхания
По словам Андрея Горланова, с каждым годом скорая помощь становится лучше. Все больше появляется возможностей для стабилизации состояния пациентов еще до того, как его привезут в стационар. Например, сейчас в вызовах в отдаленные поселки при инфаркте врачи скорой вводят пациенту препарат, растворяющий тромб. Это помогает улучшить состояние уже по пути в больницу.
Помогают в реанимации докторам и «роботы». Так, специальная аппаратура может делать закрытый массаж сердца без участия человека, а значит, освободить руки врачам.
Специальная аппаратура может делать закрытый массаж сердца без участия человека. Фото: Из личного архива/ Андрей Горланов
«Аппарат делает компрессию грудной клетки и заставляет сердце сжиматься, что обеспечивает циркуляцию крови по организму», — поясняет Андрей.
Если пациент в тяжелом состоянии, бригада по пути звонит коллегам в стационар, тогда у входа в больницу их уже ждут реаниматологи. Как будет продолжено лечение и что станет в итоге с пациентом, врачи скорой не знают. Передав одного больного в руки медиков из стационара, они едут на следующий вызов.
За сутки может быть и 10, и 18 вызовов. Чаще всего врачебные бригады вызывают на инсульты, ДТП, инфаркты, серьезные травмы, на бессознательные состояния.
«Иногда при звонке в скорую родные специально преувеличивают состояние больного, чтобы бригада скорее приехала. Закружилась у человека голова, а в телефонную трубку говорят, что он лежит без сознания, — говорит Андрей Горланов. — При этом они не думают, что за это время без помощи остался тот, кому она действительно нужнее».
Автор: Сирень Бабаева
Почему метод больше не применяют
Если ранее Адреналин для укола в полость сердца рекомендовался как наиболее эффективный метод, то при более глубоком изучении от него стали повсеместно отказываться. Это связано с недостаточной эффективностью и большой опасностью такой техники. Возможные осложнения:
- Попадание медикаментов в полости – плевральную, сердечную сумку, средостение или в миокард. Хлорид кальция может вызвать омертвение тканей.
- Если игла попала в синусовый узел, то восстановить сокращения невозможно из-за разрушения клеток водителя ритма.
- При недостаточном введении иглы в сокращающееся сердце миокард получает травму.
- При повторных инъекциях через отверстия может начаться кровотечение во время интенсивного массажа сердца.
- Прокол легкого с возникновением пневмоторакса.
- Повреждение сосудов между ребрами, грудной или легочной артерии, аорты, коронарных ветвей.
Введение Адреналина может также активировать функцию парасимпатического отдела нервной системы, который оказывает тормозящее влияние на сердечную деятельность, а также его отрицательным эффектом является нарушение ритма.
Предпосылки к проведению исследования
Смертность больных с кардиогенным шоком (КШ), развившимся вследствие острого инфаркта миокарда (ОИМ), остается высокой даже в случае раннего выполнения реваскуляризации [1]. Сосудосуживающие препараты (ССП) назначают примерно 90% больных с КШ, что в клинических рекомендациях США и Европы соответствует классу рекомендаций II и уровню доказательности С [2, 3]. Основанием для использования ССП при тяжелом КШ служит то, что у многих больных имеется определенная связь между кровотоком в органах-мишенях и уровнем артериального давления (АД), причем низкий уровень АД связан с повышенным риском смерти [4]. Однако такие рекомендации в большинстве случаев отражали мнение экспертов в связи с отсутствием результатов РКИ по сравнению эффектов применения разных ССП у больных с КШ [5—7]. Результаты анализа данных о больных с КШ (n=280), которые были включены в РКИ по сравнительной оценке эффектов применения допамина и норадреналина [8], свидетельствовали, что применение допамина сопровождалось увеличением смертности в течение 28 дней по сравнению с использованием норадреналина. Учет этих результатов привел к продолжающемуся снижению частоты применения допамина по таким показаниям [9].
Норадреналин и адреналин в настоящее время представляют собой наиболее часто применяемые в клинической практике ССП [4, 9—12]. Результаты исследований по сравнительной оценке эффективности применения адреналина и норадреналина у больных с септическим шоком свидетельствовали об отсутствии различий между этими препаратами по частоте развития неблагоприятных исходов [13]. Как бы там ни было, указанные препараты могут оказывать определенный специфических эффект у больных с КШ, который может влиять на клинические исходы. Вероятность наличия термогенного эффекта у норадреналина меньше, чем у адреналина и, следовательно, можно предполагать более желательное влияние норадреналина на потребление миокардом кислорода [14]. Применение норадреналина в остром периоде КШ ишемической природы приводит к благоприятному влиянию на функцию миокарда [15, 16]. Напротив, применение адреналина может привести к увеличению сердечного индекса (СИ) и способствовать очень быстрой доставке доступных питательных веществ к сердцу за счет образования лактата [17]. Результаты двух ретроспективных исследований в дальнейшем позволяли предположить, что применение адреналина может оказывать отрицательное влияние, которое сопровождалось более выраженным увеличением содержания биомаркеров повреждения сердечно-сосудистой системы у больных с КШ [10, 18]. Более того, несмотря на такие возможные отрицательные эффекты, адреналин продолжают использовать при наиболее тяжелых формах КШ, развившегося вследствие ОИМ. Однако ни одно из указанных эффектов не изучалось проспективно в такой клинической ситуации. В соответствии с недавно опубликованным согласованным мнением экспертов Американской ассоциации кардиологов рекомендуется выполнение РКИ с целью установления оптимального ССП у больных с КШ [19].