Острая сердечная недостаточность (ОСН) – неотложное состояние, развивающееся при резком нарушении насосной функции сердца. Острая дисфункция миокарда влечет за собой нарушения кровообращения в большом и малом кругах, по мере прогрессирования патологического состояния развивается полиорганная недостаточность, т. е. происходит постепенный отказ всех органов и систем. Острая сердечная недостаточность может развиться как осложнение кардиологических заболеваний, иногда возникает внезапно, без очевидных предпосылок к катастрофе.
Что такое сердечная недостаточность?
Сердечная недостаточность – это нарушения в работе миокарда, которые могут носить острый или хронический характер и сопровождаются недостаточным кровоснабжением внутренних органов. При острой форме патологии кровь к органам практически не поступает, в результате чего наступает острая гипоксия (нехватка кислорода) всех тканей и органов, которая быстро приводит к смерти пациента.
Все формы сердечной недостаточности связаны с недостаточной сократительной способностью миокарда, которая может быть следствием патологических факторов (хронических заболеваний или нарушений в работу внутренних органов) или иных причин, не связанных с состоянием здоровья. Острая сердечная недостаточность почти всегда вызывает тяжёлые патологии, которые и становятся причиной летального исхода.
К ним относятся:
- двусторонний отёк лёгких;
- инфаркт миокарда;
- астма сердечного типа;
- кардиогенный шок.
Для оказания правильной помощи большое значение имеет диагностика патологии, определение типа сердечной недостаточности и её симптоматики.
Диуретики при гипертонии и сердечной недостаточности на данный момент имеют самое широкое применение в качестве средств, используемых для снижения уровня артериального давления и избавления организма от излишков жидкости. Подробнее читайте в статье: «диуретики при гипертонии и сердечной недостаточности».
Кто в группе риска?
Среди факторов риска развития ХСН лидируют артериальная гипертензия и нарушения липидного обмена, являющиеся предпосылкой для образования атеросклеротических бляшек на стенках сосудов. Как правило, в анамнезе пациента изолированное воздействие отдельного фактора не встречается. В группе риска находятся люди со следующими заболеваниями. Болезни сердечно-сосудистой системы:
- Артериальная гипертензия (первичная и все вторичные гипертензии, особенно почечная);
- Ишемическая болезнь (все ее разновидности: стабильная и нестабильная стенокардия, вазоспастическая стенокардия и все формы аритмической болезни);
- Острый коронарный синдром;
- Инфаркт (как крупно-, так и мелкоочаговая разновидности);
- Постинфарктный кардиосклероз;
- Врожденные и приобретенные сердечные пороки (среди причин преобладает аортальный порок как следствие заболевания ревматизмом);
- Кардиомиопатии;
- Группа воспалительных заболеваний — миокардиты, перикардиты, эндокардиты, панкардит;
- Токсическая болезнь сердца (профессиональные факторы, облучение).
Болезни других органов: Хроническая обструктивная болезнь легких (ХОБЛ); Все виды анемии тяжелой степени; Острое нарушение мозгового кровообращения. Хроническая сердечная недостаточность в развитых странах обнаруживается у 1-2% взрослого населения. Это болезнь пожилых людей, она редко развивается у пациентов до 50 лет. Риск развития этой патологии с возрастом увеличивается, среди лиц старше 70 лет этот показатель превышает 10%. Имеются и значительные различия по полу: женщины болеют в три раза чаще.
Папилломы — это небольшие выросты кожи и слизистых оболочек, возникающие в результате папилломавирусной инфекции. Возбудителем является вирус папилломы человека (ВПЧ). Подробнее читайте в статье: «как избавиться от папиллом на теле».
Деньги на жиру
К сожалению, гибель участников шоу о похудении — не редкость. В прошлом году умерли уже два участника шоу «Я вешу 300 килограммов». Кроме того, 90% бывших толстяков вскоре после окончания съемок вновь набирают десятки килограммов, иногда даже больше, чем до начала участия в передаче. Об этих последствиях экстремальных методов уменьшения веса специалисты-медики предупреждали уже не раз.
Но такие шоу охотно смотрят по всему миру. Они строятся по одной и той же канве: безвольные толстяки, которым добрые люди дали возможность вырваться из жирового рабства, жесткие тренеры, похожие на армейских сержантов, и глубокомысленные ведущие, вытряхивающие откровения из участников. Эти программы приносят миллионы своим создателям.
Деньги идут не только от высоких рейтингов (а они высоки!) и рекламных вставок. В исследовании New York Times утверждают, что популярное американское шоу о толстяках «The Biggest Loser» приносит своим создателям за год 100 миллионов долларов только от одной торговли товарами, связанными с шоу.
Классификация синдрома
По природе происхождения
| Типа патологии | Причина возникновения |
| Перегрузочная | Причиной являются повышенные нагрузки, с которыми сердце не может справиться. Часто данный тип патологии возникает при врожденных пороках сердца, но иногда может развиваться при физической активности и сильных эмоциональных волнениях |
| Миокардиальная | Связана нарушениями обменных процессов в тканях сердечной мышцы, из-за которых нарушается сократительная способность миокарда |
| Комбинированная | Возникает на фоне средних (иногда – умеренных) нагрузок, с которыми орган не может справиться по причине хронических патологий в обменных процессах тканей миокарда |
По гемодинамическому типу
Реклама:
Гемодинамика – это термин, которым обозначается движение крови по артериям и сосудам. Кровяное давление зависит от двух факторов: консистенции крови и сопротивления сосудистых стенок. По типу гемодинамики различают два вида патологии.
Застойная гемодинамика
| Тип патологии | Локализация и причина появления |
| Правожелудочковая недостаточность (острая стадия) | Застойные процессы диагностируются почти во всех органах и тканях. Поражение начинается с большого круга |
| Левожелудочковая недостаточность (острая стадия) | Патологические изменения происходят в малом круге. Стремительно поражаются лёгкие, у больного развивается отёк лёгких или астма сердечного типа |
Гипокинетический тип гемодинамики
| Как проявляется патология? | Что собой представляет? |
| Рефлекторный шок | Ответ на болевой синдром, возникающий в результате защемления сердечной мышцы |
| Аритмический шок | Возникает при нарушении сократительной способности сердца и сбоев сердечного ритма |
| Кардиогенный шок | Развивается при поражении половины поверхности левого желудочка и сопровождается интенсивной болью под правым ребром |
Симптомы перед смертью: кардиогенный шок
Симптоматическая картина истинного кардиогенного шока, вызванного инфарктом миокарда, раскрывается быстро и представляет собой цепь событий, каждое из которых одно за другим утяжеляет состояние пациента. Изначально в острейшем периоде инфаркта пациента 20 и более минут беспокоит сильная жгучая или давящая боль за грудиной, после чего быстро нарастает чувство нехватки воздуха, появляется психическое возбуждение, развивается страх смерти, паника. Практически сразу кожа становится влажной, появляется испарина на лбу, бледнеет лицо, розовый окрас губ сменяется бледным, а затем синюшным (цианотичным).
Реклама:
Дыхание постепенно становится поверхностным и позже полностью прекращается после развития асистолии или желудочковой фибрилляции. Пациент умирает (клиническая смерть). Время от момента развития инфаркта до гибели очень небольшое, хотя оно зависит от развития фатальных аритмий. Без аритмии КШ может протекать за 40-60 минут, хотя это время сильно зависит от изначального объема поражения миокарда. При быстром развитии асистолии, фибрилляции желудочков, поперечной блокаде, идиовентрикулярном ритме или электромеханической диссоциации, а также при желудочковой тахикардии смерть может наступить внезапно.
Симптоматика острой сердечной недостаточности: симптомы перед смертью
Признаки состояния будут отличаться в зависимости от формы патологии, локализации и степени поражения. Главный симптом, свидетельствующий о переходе патологии в острую форму, — изменение сердечного ритма (синусовая тахикардия). Сердце больного начинает биться быстрее, а частота сокращений превышает 100 ударов в минуту.
Определение типа недостаточности важно для оказания первой помощи и последующего лечения, поэтому их нужно знать и уметь различать самостоятельно.
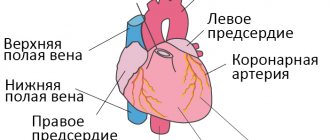
Как распознать правожелудочковую сердечную недостаточность?
Если поражён правый желудочек сердца, в организме пациента происходят изменения, в большинстве случаев несовместимые с жизнью: происходит резкое снижение количества белка в плазме крови, изменяется солевой баланс, наступает общее истощение организма.
Распознать критическое состояние можно по следующим признакам:
- увеличение размеров печени;
- пожелтение кожи, глазных склер (внешне напоминает гепатит и цирроз);
- набухание вен в области шеи и печени;
- высокие показатели давления венозной крови;
- боли под правым ребром (высокой интенсивности);
- сильные отёки рук, ног и лица;
- синева пальцев на руках и ногах, а также носа, подбородка, ушных раковин.
Реклама:
Со 100 %-ной точностью диагностировать правожелудочковую форму патологии можно при помощи рентгенографии и ЭКГ. На электрокардиограмме будут видны толчковые перегрузки со стороны правого предсердия и желудочка (нанесены как зубцы).
Как распознать левожелудочковую сердечную недостаточность?
Первая помощь при правожелудочковой сердечной недостаточности:
- уложить больного, приподняв корпус на подушку (чтобы грудная клетка находилась под углом 50-60 градусов);
- дать таблетку Нитроглицерина под язык.
Первая помощь при левожелудочковой сердечной недостаточности:
- посадить больного (следить, чтобы человек не сгибал ноги и держал их перпендикулярно);
- дать Нитроглицерин под язык;
- бёдра зафиксировать жгутами.
При любой форме патологии важно обеспечить поступление свежего воздуха. Для этого нужно открыть все форточки в помещении (если возможность позволяет, вынести больного на улицу). С тела снять все пояса, браслеты и другие аксессуары, которые могут сдавливать кожу и мешать току крови по сосудам. Грудь обязательно освобождается от одежды, все пуговицы расстёгиваются.
До прибытия «Скорой помощи» нельзя оставлять больного без присмотра. Если есть помощники, нужно заранее подготовить документы и вспомнить, чем болел больной в последнее время, какие лекарства принимает сейчас, и есть ли в анамнезе хронические заболевания. Эта информация понадобится как врачам неотложной бригады, так и сотрудникам больницы, куда будет доставлен больной.
Внезапная сердечная смерть. Хроническая и острая сердечная недостаточность: симптомы, лечение, признаки.
Профилактика сердечной недостаточности
Застойная сердечная недостаточность (ЗСН) — это серьезное заболевание, которое приводит к накоплению интерстициальной жидкости в легких, брюшной полости и нижних конечностях, вследствие не эффективной работы сердца. Люди, страдающие от определенных заболеваний, имеют более высокий риск развития ЗСН. Определенное изменение образа жизни помогает предотвратить развитие застойной сердечной недостаточности, благодаря чему вы сможете жить дольше и продуктивнее.
Реклама:
- Регулярно занимайтесь спортом
. Один из самых главных методов профилактики застойной сердечной недостаточности — это регулярная физическая нагрузка. Физические упражнения укрепляют сердечную мышцу, благодаря чему оно работает эффективнее. Получасовые занятия спортом, по крайней мере, три раза в неделю помогут укрепить сердце. Уменьшите количество потребляемой соли. Натрий — главный враг здоровья сердца. Помните, что избыток соли способствует накоплению воды в организме - Ешьте здоровую пищу
. Помимо снижения потребления натрия, очень важно следить за правильным питанием в целом. - Бросайте курить
. Курение является основной причиной сердечных заболеваний, приводящих к застойной сердечной недостаточности. Из-за курения артерии сердца сужаются и постепенно закупориваются бляшкой. - Ограничьте потребление алкоголя
. Было доказано, что один бокал вина на ночь перед сном благоприятно влияет на работу сердца. Однако в слишком больших дозах алкоголь имеет противоположный эффект: он поражает коронарные артерии, что увеличивает риск развития ЗСН. - Контроль кровяного давления
. Небольшое повышение артериального давления, лишь на 7- мм рт.ст., увеличивает риск сердечно-сосудистых заболеваний на 27%. Повышенное периферическое давление усложняет работу сердца.
Следует подчеркнуть, что не стоит принимать никакие рецептурные препараты без назначения врача. Помните, что некоторые препараты, напротив, повышают риск сердечного приступа, поэтому всегда следует обратиться за консультацией к хорошему врачу.
Причины возникновения заболевания
У двух третьих частей всех людей, больных сердечной недостаточностью, причиной появления этого заболевания является инфаркт миокарда и ишемия. 14 процентов случаев вызваны пороками сердца, 11 — дилатационной кардиомиопатией.
Среди людей, чей возраст превысил 60 лет, четыре процента случаев вызваны гипертонией. У больных преклонного возраста нередкая причина — сахарный диабет второго типа, особенно если одновременно с этим присутствует артериальная гипертония. От конкретной причины зависит как лечить сердечную недостаточность.
Существует несколько факторов, которые способствуют формированию болезни. Обычно она проявляется, если происходит уменьшение компенсационных механизмов сердца. От причин эти факторы отличаются своей обратимостью. В случае, если они будут ликвидированы или даже уменьшены, развитие болезни можно приостановить. Бывают случаи, что это приводит к спасению жизни больного.
К подобным факторам относится сильный физические нагрузки, стрессовые ситуации. Среди них тромбоэмболия легочной артерии, аритмия, прогрессирующая ишемическая болезнь. К факторам относится воспаление легких, ОРВИ, почечная недостаточность. Негативные последствия вызывает прием кардиотоксических средств, а также лекарственный препаратов, которые задерживают жидкость в организме, повышают артериальное давление. Отрицательно сказывается склонность к алкоголю, резкое увеличение веса. Предрасполагающими факторами становятся миокардиты, ревматизм, а также пренебрежение рекомендациями специалиста по лечению.