Достижения израильских кардиохирургов известны во всем мире. Инновационные разработки и высокая квалификация кардиохирургов медицинского центра больницы Ихилов позволяют получить шанс на возвращение к нормальной жизни всем тяжело больным пациентам, которые стоят на пороге жизни и смерти. Применение сложнейшей современной техники и мастерство рук позволяют нашим специалистам выполнять операции на сердце различного уровня сложности. В большинстве случаев они проводят операции эндоскопическим методом. Однако бывают случаи, когда малоинвазивную операцию провести не возможно. В таких случаях наши специалисты подбирают оптимальный вариант операции.
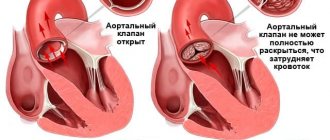
Чаще всего при лечении заболеваний клапанов, угрожающих жизни больного, используется операция по замене сердечных клапанов. Замена сердечного клапана в Израиле выполняется при функциональных нарушениях сердца, вызванных сужением клапана или его разрывом, рубцеванием или уплотнением.
Операция по замене сердечных клапанов проводится на открытом сердце. Если есть хоть малейший шанс сохранить клапан, наши кардиохирурги выполняют клапаносохраняющие операции. При необходимости протезирования выполняется операция, предусматривающая замену сердечного клапана на искусственные или биологические.
Подать заявку в Ихилов Можно ли пройти лечение в Израиле во время пандемии коронавируса?
Узнать подробности
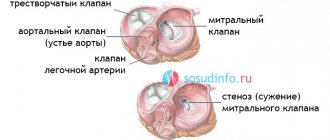
1.Замена сердечного клапана
Замена сердечного клапана
– в настоящее время это очень эффективная процедура с малым риском осложнений. Она показана больным с симптомами стеноза аортального клапана. Отказ от этой передовой хирургической технологии для некоторых больных означает существенное сокращение продолжительности жизни или опасность внезапной смерти. Если нет явных противопоказаний к операции (например, ишемическая болезнь сердца, перенесённый инфаркт), то обычно эта операция назначается и рекомендуется всем больным со степенью стеноза выше средней. При тяжёлых симптомах (боль в груди, обмороки, проблемы с дыханием) продолжительность жизни многих больных без операции на сердце не превышает 5 лет, поскольку заболевание со временем прогрессирует.
Операция по замене сердечного клапана может производиться открытым способом
или
малоинвазивно.
Хотя это довольно сложная процедура, огромный опыт такого хирургического лечения в настоящее время значительно снизил возможные риски. Все этапы отработаны до мелочей. Во время замены клапана учитывается возможность осложнений и внештатных ситуаций, поэтому операционная и медицинский состав подготавливаются с учётом разного развития ситуации в ходе операции.
Замена сердечного клапана проходит в восемь этапов.
Перед этим больной проходит
подготовку к операции
(амбулаторно или в условиях стационара), соблюдая определённые назначения и принимая ряд препаратов. В некоторых случаях необходима, наоборот, отмена регулярно принимаемых лекарств.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Общие принципы питания после операции на сердце
- Умеренность питания – съедать нужно ровно столько, сколько требуется на данный момент для жизнедеятельности. Не перегружать организм, не позволять ему «откладывать запасы». Избыточный вес – серьезная нагрузка на сердце.
- Дробное питание – кушать нужно по 5-6 раз в день небольшими порциями. Допускаются легкие перекусы свежими овощами, фруктами и сухофруктами. Нужно избегать длительных перерывов между принятиями пищи и переедания.
- Оптимальное время завтрака – через 30 минут после пробуждения, но не позднее, чем через 2 часа. Последний прием пищи должен быть за 2 часа до сна.
- Строгий контроль за употреблением сахара и соли. Сладкую выпечку нужно вообще исключить из рациона, в качестве сладкого можно кушать сухофрукты. Злоупотребление солью может привести к повышению артериального давления. Поваренную соль лучше заменить морской, она содержит йод полезный для сердца. Или же контролировать количество поваренной соли – до 6 грамм в день.
2.Этапы операции
На первом этапе
больного подключают к кардиомониторам, обрабатывается грудная клетка, подводятся дыхательные трубки от аппарата искусственного дыхания, который подключается только после того, как начнет действовать наркоз (т.е. единственным дискомфортом для больного может стать некоторое першение и саднение в горле после операции).
Анестезиолог вводит пациента в состояние общего наркоза. С этого момента оперируемый не ощущает ничего.
Через пищевод в область сердца помещается ультразвуковое устройство, транслирующее изображение сердца на монитор в течение всей операции.
Второй этап
– это открытие грудной клетки. После разметки кардиохирург делает разрез на груди от вершины грудной клетки до пупка. При малоинвазивном методе длина разреза меньше на две трети.
Целью третьего этапа
является подключение к аппарату, обеспечивающему искусственное кровообращение. Во время операции обогащение крови кислородом происходит вне лёгких, затем она возвращается в аорту и движется по большому кругу кровообращения.
На этом этапе хирург останавливает сердце, промывает его и помещает в специальный раствор, поддерживающий его жизнеспособность вне кровообращения.
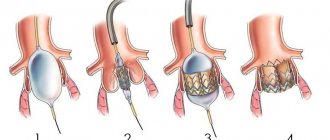
Четвёртый и пятый этапы
– это собственно замена клапана. Аорта разрезается, удаляется больной клапан. Если поражена и часть аорты, она тоже удаляется и ставится трансплантат. Отверстие клапана замеряется для подбора нового клапана нужного размера. Новый клапан пришивается, затем необходимо проконтролировать отсутствие истечений через него.
Шестой этап
– это отключение от аппарата искусственного кровообращения. Зашивается аорта, из полости сердца удаляется попавший в него воздух. Сердце начитает биться под током собственной крови. Если наблюдается неровный ритм, применяется электрошок, который восстанавливает ровный пульс.
Седьмой этап
– закрытие грудной клетки. Кости и ткани сшиваются, грудина закрывается швом, которые остаётся видимым на всю жизнь.
Вся операция обычно длится от 2 до 5 часов.
Немаловажным для исхода лечения является восьмой этап.
Начинается он в палате интенсивной терапии. Выписка из стационара происходит на 5-9 день после операции. Послеоперационная реабилитация продолжается амбулаторно.
Посетите нашу страницу Кардиология
Случай успешного протезирования аортального клапана и клапана лёгочной артерии
В отдел Телемедицины Научного центра цердечно-цосудистой хирургии им. А.Н. Бакулева поступила выписка пациента 43 лет из Смоленска с диагнозом:
Подострый инфекционный эндокардит с поражением аортального клапана и клапана лёгочной артерии, вызванный Enterococcus faecalis. Артериальная гипертония 3 стадии, риск 4. НК ПА, 3 ФК. Умеренная лёгочная гипертензия. Ранний восстановительный период ишемического инсульта в бассейне левой среднемозговой артерии (кардиоэмболический вариант). Частичная моторная афазия, легкий правосторонний гемипарез, умеренное когнитивное расстройство. Двусторонняя сегментарная пневмония, стадия разрешения.
Обледование по месту жительства
Пациент поступил в клинику по месту жительства в экстренном порядке. При осмотре предъявил жалобы на выраженную общую слабость, повышение температуры тела до 39,0°С, одышку при ходьбе.
Считает себя больным в течение одной недели, когда повысилась температура тела до 39,0°С. Был госпитализирован в стационар с диагнозом левосторонняя пневмония, получал лечение. Через пять дней после госпитализации было выявлено острое нарушение мозгового кровообращения (ОНМК), в связи с чем пациент был переведён в неврологическое отделение. Где при эхокардиографии обнаружено поражение аортального и лёгочного клапанов. Выставлен диагноз: инфекционный эндокардит. При бактериологическом исследовании крови выявлен рост Enterococcocus faecalis. После антибактериальной терапии с улучшением пациент выписан домой.
Через три месяца состояние пациента вновь ухудшилось: повысилась температуры тела до 39,5-40,0°С, нарастала одышка. Госпитализирован в кардиологическое отделение СОКБ. При бактериологическом исследовании крови выявлен рост Enterococcocus faecalis. Была проведена антибактериальная терапия — 20 дней. На момент обращения в НЦССХ температура тела нормализовалась. Получает лечение.
Материалы истории болезни переданы в ТМЦ для проведения телеконсультации с НЦССХ им. Бакулева и решения вопроса об оперативном лечении.
Результаты исследований
Осмотр:
Общее состояние средней тяжести. Рост 176 см, вес 100 кг. Гиперстенического телосложения. Кожные покровы бледные. Отёков нет. Дыхание через нос свободное, ЧДД — 17 в минуту. Грудная клетка нормостенической формы. Обе половины грудной клетки участвуют в дыхании равномерно. Перкуторно над лёгкими — лёгочный звук. Границы лёгких не смещены. Дыхание везикулярное, хрипов нет. Тоны сердца звучные, ритмичные, грубый диастолический шум во всех точках аускультации. ЧСС 80/мин. АД 130/40 мм.рт.ст., пульс правильный 80/мин. Живот мягкий, безболезненный. Нижний край печени не пальпируется, границы перкуторно 10*9*8 см. Симптом Пастернацкого отрицательный с обеих сторон. Мочеиспускание свободное безболезненное. Сознание ясное. Правильно ориентирован в пространстве, времени и собственной личности.
Исследования
ЭКГ:
синусовый ритм, ЧСС 85/мин, нормальное положение электрической оси сердца, снижение процессов восстановления в миокарде левого желудочка.
Эхокардиография (ЭхоКГ):
признаки инфекционного эндокардита с локализацией на аортальном клапане и клапане лёгочной артерии. Дилатация левого предсердия и правых камер сердца. Монофазный диастолический поток. Умеренные митральная, трикуспидальная, аортальная, лёгочная регургитации. Умеренная лёгочная гипертензия, Средний градиент давления на легочной артерии — 45 мм.рт.ст. Незначительное количество жидкости в перикарде до 100 мл.
Ультразвуковое исследование (УЗИ)
органов брюшной полости: УЗ- признаки умеренной гепатомегалии, умеренные диффузные изменения печени. Диффузные изменения поджелудочной железы. Умеренная спленомегалия.
Спиральная компьютерная томография (СКТ)
брюшной полости: КТ- признаки двухстороннего сегментарного воспалительного процесса (стадия разрешения).
Консультация невролога: Ранний восстановительный период ишемического инсульта в бассейне ЛСМА (кардиоэмболический вариант). Частичная моторная афазия, лёгкий правосторонний гемипарез, умеренное когнитивное расстройство.
Документы направлены в НЦССХ им. А. Н. Бакулева для решения вопроса о проведении оперативного лечения.
Телемедицинская консультация в Центре Бакулева
По результатам консультации в телемедицинском отделе НЦССХ рекомендована хирургическая коррекция клапанной патологии в условиях искусственного кровообращения по неотложным показаниям.
Поликлиника НЦССХ имени Бакулева
Через шесть дней после телемедицинской консультации в поликлинике НЦССХ проведено обследование по результатам которого установлен диагноз:
«Вторичный инфекционный эндокардит с поражением аортального клапана и клапана легочной артерии, активная фаза, подострое течение. Недостаточность аортального клапана.
Недостаточность клапана легочной артерии. Артериальная гипертензия 3 степени. Состояние после острого нарушения мозгового кровообращения по ишемическому типу. НК 2а степени».
Принято решение о госпитализации.
Госпитализация в Центр Бакулева
Госпитализирован пациент в отделение неотложной хирургии приобретённых пороков сердца в возрасте 43 лет.
При осмотре:
состояние средней тяжести. Тяжесть состояния обусловлена сердечной недостаточностью. Сознание ясное. Активность несколько снижена. Гиперстеник. Рост 176 см, вес 94 кг.
Строение тела правильное. Отёков нет. Кожные покровы бледные, слизистые бледно-розовые. Язык влажный, чистый.
Грудная клетка правильной формы. Дыхание жесткое, ослаблено слева в нижних отделах, хрипов нет, частота дыхания (ЧД) 18/мин. Тоны сердца приглушены, ритмичные, частота сердечных сокращений (ЧСС) 80 уд/мин. Диастолический шум — на лёгочной артерии, систоло-диастолический шум — на аорте. АД 120/80 мм.рт.ст. Печень расположена справа, не увеличена. Селезёнка не пальпируется. Физиологические отправления в норме. Симптом Пастернацкого отрицательный с обеих сторон.
Обследование в отделении
ЭКГ:
синусовый ритм, нормальное положение электрической оси сердца. Частота сердечных сокращений 75 ударов в минуту.
ЭхоКГ:
| ЛП | 4.3 | ЛЖ: | КСО | 48 | КДО | 188 | ФВ 74% |
| МК: | ПМС уплотнена | ФК 35мм | Регургитация 1ст. | ТК: | не изменен | ||
| АК: | ФК 22мм. трёхстворчатый, створки уплотнены, признаки разрушения створок, вегетации, перфорации. Регургитация 3-4 степени. | ||||||
ЛП — левое предсердие, ЛЖ — левый желудочек, КСО — конечный систолический объем, КДО — конечный диастолический объем, ФВ — фракция выброса, АК — аортальный клапан, ФК — фиброзное кольцо, МК — митральный клапан, ТК — трикуспидальный клапан, ПМС — передняя митральная створка.
Рентген:
в нижней доле слева инфильтрация размером 4,5*2,5 см, в плевральной полости слева минимальное количество жидкости, легочный рисунок усилен. КТИ = 51%.
На четвёртые сутки госпитализации проведена операция:
протезирование аортального клапана механическим протезом МИКС № 25 с санацией фиброзного кольца; протезирование клапана легочной артерии механическим протезом МИКС № 25 с санацией фиброзного кольца; ушивание овального окна, в условиях ИК, гипотермии и ФХКП.
Послеоперационный период и выписка
Послеоперационный период протекал без осложнений. В посевах интраоперационного материала выделен Enterococcus faecalis.
ЭхоКГ:
ФВ = 60%.
Протез аортального клапана: движение створок в норме, пиковый градиент на протезе 19 мм.рт.ст.;
Клапан лёгочной артерии: пиковый градиент на протезе 13 мм.рт.ст.. В полости перикарда свободной жидкости нет.
ЭКГ:
синусовый ритм. Нарушений ритма и проводимости нет.
Анализы
крови и мочи без патологии.
Рентгенография:
в динамике меньше усиление легочного рисунка, справа имеется грубая «тяжистость» в области верхушки сердца. Жидкости в плевральных полостях нет.
Из реанимации пациент переведён на вторые сутки после операции в удовлетворительном состоянии.
Не лихорадит. Кожные покровы чистые. В легких дыхание жесткое, хрипов нет. Сердечные тоны ритмичные, мелодия протеза, ЧСС = 80 уд/мин. АД = 120/75 мм рт ст. Печень не увеличена. Физиологические отправления в норме. Послеоперационная рана без признаков воспаления.
На восьмые сутки после операции в удовлетворительном состоянии пациент выписывается домой с рекомендациями: наблюдение кардиолога по месту жительства; ограничение физических нагрузок; продолжить приём назначенных препаратов; контроль ЭхоКГ через одну неделю на предмет сепарации; ограничение выпиваемой жидкости до 1,5 л в сутки в течение месяца; контроль протромбинового индекса; общего анализа крови и мочи один раз в неделю и контроль в поликлинике НЦССХ через год. Реабилитация в санатории кардиологического профиля.
Описание подготовила:
Макаренко Мария Владимировна
4.Срок функционирования сердечных клапанов
На сегодняшний день в хирургии сердца применяют два вида имплантатов сердечных клапанов: искусственные и биологические.
Первые — долговечные, но их установка связана с пожизненным приёмом ряда препаратов для устранения риска тромбообразования. Биологические клапаны наиболее близки живым тканям, но быстрее изнашиваются. Кардиологи постоянно ведут работу по разработке и внедрению в медицинскую практику новых типов клапанов, сочетающих в себе лучшие свойства обоих видов — долговечность и максимальную приемлемость для организма. Срок службы искусственных клапанов 10-15 лет. Более новые материалы пока только проходят изучение. Широкая практика их применения в ближайшем будущем даст кардиологам более точную информацию о сроке их службы.