На сегодняшний день инсульт – часто встречающаяся патология, поражающая каждого четвертого человека из тысячи. При этом 80% случаев приходятся на ишемический, и 20% на геморрагический инсульт. Для больного и его близких диагноз всегда является неожиданным. При этом возникают закономерные вопросы – что такое инсульт, сколько дней длится лечение в стационаре, каков процесс реабилитации?
Инсульт. Сколько лежат в больнице
Нарушение кровообращения мозга, иными словами инсульт, лечение подразумевает в три этапа:
- догоспитальный;
- пребывание в отделении реанимации и интенсивной терапии;
- лечение в общей палате.
Срок пребывания больного в стационаре, согласно стандартам лечения, составляет 21 день при условии отсутствия у пациента нарушений жизненно важных функций, и 30 дней при серьезных нарушениях. Когда срок пребывания больного в условиях стационара оказывается недостаточным, то проводится медицинская экспертиза с последующей разработкой индивидуального курса реабилитации.
В Юсуповской больнице работают высококвалифицированные врачи, пройдя лечение у которых, большинство даже самых тяжелых пациентов возвращаются к полноценной жизни. Огромную роль в эффективности терапии и курса реабилитации играет профессионализм врачей. Неврологи Юсуповской больницы для каждого пациента разрабатывают индивидуальный план лечения.
В отделении интенсивной терапии пациенты находятся столько, сколько им необходимо для полного восстановления. В этот период доктора проводят строгое наблюдение за показателями жизненно важных функций больного во избежание серьезных осложнений, вызванных поражением тканей головного мозга.
Госпитализации подлежат все пациенты с диагнозом инсульт. Продолжительность нахождения в реанимации, зависит от ряда факторов, среди которых:
- угнетение жизненно важных функций;
- степень поражения тканей мозга. При обширном инсульте пациенты пребывают в реанимации дольше;
- необходимость постоянного наблюдения при высоком риске повторного инсульта;
- выраженность клинической картины;
- уровень угнетения сознания и другие.
Как лечат в реанимационной палате
Лечение инсульта в реанимации значительно повышает шансы выжить и восстановиться.
Интенсивная терапия проводится комплексно и обеспечивает:
- стабилизацию жизненно-важных показателей;
- восстановление церебрального кровоснабжения (назначают препараты для снижения вязкости крови и улучшения питания мозговых клеток);
- поддержание жизнеобеспечения;
- профилактика осложнений (пролежни, застойная пневмония).
Что делают в реанимации после инсульта, зависит от характера мозгового поражения и сопутствующих симптомов. В тяжелых случаях пациента могут подключить к аппарату жизнеобеспечения.
Но, несмотря на своевременное лечение инсульта в реанимации, какие шансы на выживание в раннем постинсультном периоде сказать невозможно. Прогнозы зависят не только от того, как лечат, но от организма пациента. В медицинской практики известны случаи, когда у казалось бы стабильных пациентов возникал повторный удар или развивались другие тяжелые осложнения.
Неврологическая реанимация необходима, чтобы предотвратить или своевременно обнаружить возникающие после инсульта осложнения, повысив шансы на выздоровление.
Базисная и дифференцированная терапия
Лечение больного в отделении реанимации подразумевает базисную и дифференцированную терапию.
Базисное лечение направлено на:
- борьбу с отеком мозга;
- восстановление нормальной работы органов дыхания;
- питание пациента;
- поддержание гемодинамики на допустимом уровне.
Дифференцированная терапия подразумевает:
- нормализацию артериального и внутричерепного давления, устранение отека мозга после геморрагического инсульта. В первые двое суток принимается решение касательно необходимости проведения операции. Нейрохирурги Юсуповской больницы ежедневно проводят оперативные вмешательства для устранения последствий инсульта и спасают жизни сотням пациентов. Все манипуляции проводятся на современном медицинском оборудовании с применением эффективных проверенных методик;
- ускорение метаболических процессов, улучшение кровообращения и повышение устойчивости тканей мозга к гипоксии при диагнозе ишемический инсульт. Продолжительность нахождения в реанимации, напрямую зависит от своевременного и адекватного курса лечения.
В большинстве случаев люди молодого возраста восстанавливаются гораздо быстрее, чем пациенты старшей возрастной группы.
Перевести пострадавшего из отделения реанимации в общую палату возможно после соблюдения ряда критериев:
- пациент может дышать самостоятельно, без поддержки аппаратов;
- больной способен позвать на помощь медсестру или врача;
- наблюдается стабильный уровень частоты сердечных сокращений и артериального давления;
- исключается возможность развития кровотечения.
Только после того, как состояние пациента стабилизировалось, врач может перевести больного в палату. В условиях стационара назначаются различные реабилитационные процедуры для скорейшего восстановления утраченных функций.
В отделении неврологии Юсуповской больницы пациентам не только разрабатывают индивидуальный курс восстановительной терапии, но и оказывают психологическую поддержку.
В случае необходимости психологи проводят работу с близкими и родственниками больного, чтобы обучить их основам ухода за человеком, перенесшим инсульт.
Что делать при инсульте?
Как предотвратить инсульт, правильно оказать помощь и смягчить его последствия, рассказала Инна Борисовна Цынгеева, заведующая отделением неврологии № 2 Республиканского сосудистого центра РКБ им Н.А.Семашко
Инсульты случаются только в пожилом возрасте. Так ли это?
– Действительно, в большинстве случаев инсульту подвержены люди старше 60 лет. Однако наш образ жизни, неправильное питание, гиподинамия приводят к тому, что инсульт молодеет, – отмечает Инна Борисовна. – К сожалению, у нас увеличилось число пациентов с инсультами, возраст которых 35-40 лет. Если инсульт случается в молодом возрасте, стоит понимать, что у человека есть хроническое заболевание, патология крови или аутоиммунное заболевание. Если старше 60 лет, это, скорее всего, по причине сосудистых заболеваний: гипертония, атеросклероз, последствие неправильной коррекции факторов риска.
Кто в группе риска и каковы факторы риска?
– Как и в случае с инфарктами, мужчины более уязвимы. Женщины до периода менопаузы имеют эстрогенную защиту, – поясняет врач. – Но женщины, достигшие климактерического возраста и старше, тоже в группе риска. Современные женщины – это и работники, кормилицы семьи и в то же время мамы и хозяйки. И в итоге колоссальные эмоциональные и физические нагрузки уравнивают риски на инсульт.
Говоря о рисках, врач подчеркнула важность контроля и своевременной коррекции поведенческих факторов риска. Это низкая физическая активность, курение, отсутствие полноценного отдыха, реакция на стрессовые ситуации, употребление большого количества жирного мяса, рафинированных продуктов. А сочетание нескольких факторов, что не редкость у современного человека, ещё больше увеличивает риски инсульта и инфаркта.
Чем ишемический инсульт отличается от геморрагического?
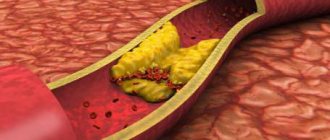
– Ишемический инсульт происходит в результате закупорки сосуда оторвавшимся тромбом или в результате разрастания атеросклеротической бляшки. Итог один: кровь не поступает, нарушается питание кислородом участка мозга.
Геморрагический инсульт – наиболее грозный, чаще заканчивается смертью, на фоне высокого давления происходит разрыв сосуда и кровь истекает в ткань мозга, полость черепа.
По данным статистики Республиканского сосудистого центра, каждый 10-12-й человек погибает, а 50% пациентов после инсульта становятся инвалидами. Кто-то в большей степени – полностью обездвижен и нуждается в постоянном уходе, кто-то в меньшей степени, с лёгким дефицитом, спустя 3-4 месяца реабилитации восстанавливается и возвращается к обычной жизни.
«Золотое время»
– При инсульте дорога каждая минута, и от того, как быстро будет распознан инсульт, своевременно и правильно оказана помощь, зависит жизнь пациента, – подчёркивает врач. – Очень важна информированность людей о факторах риска и ранних признаках инсульта, что поможет, самое главное – сохранить жизнь и максимально снизить инвалидизацию пациента. «Золотое окно» – это 4,5 часа, когда при ишемическом инсульте можно растворить тромб или с помощью нейрохирургов провести операцию по удалению тромба из просвета сосуда. Благодаря новой методике тромбоаспирации шансы больного на выздоровление повышаются в разы. При геморрагическом инсульте вовремя проведённая операция сохранит жизнь и меньше пострадает мозговой ткани. Также важно понимать, что наличие хронических заболеваний, таких как сахарный диабет, аритмия, атеросклероз, которые и явились причиной приступа, усложняет течение инсульта и период восстановления организма после.
Какие характерные признаки инсульта нужно знать всем?
– Итак, запоминаем. Если вы заметили, что в лице что-то не так: если человек не может симметрично улыбнуться, половина лица перекошена, один глаз может не закрываться, уголок рта опущен. Нарушилась речь, как будто «каша во рту», человек не может поднять руку, ногу. Бейте тревогу, вызывайте скорую медицинскую помощь. Помните, ваша внимательность поможет спасти жизнь человеку, возможно, папе, маме, бабушке, дедушке или даже незнакомцу.
Будьте внимательны к своим близким, – призывает Инна Борисовна. – Бывает так, что супруг принял алкоголь, попарился в бане, и ему стало плохо, случился инсульт, окружающие не замечают, списывают всё на алкоголь, а время идёт. Не будьте равнодушными, не проходите мимо на улице, когда видите, что человеку плохо, подойдите, поинтересуйтесь, возможно, это инсульт. Тогда нужно срочно вызвать «Скорую» по тел. 03, 103.
Как помочь до приезда врачей?
– До приезда скорой медицинской помощи необходимо уложить больного с приподнятой головой. Если тошнит, повернуть голову набок, обеспечить покой и доступ свежего воздуха. Снять стесняющую одежду, расстегнуть тугой пояс, галстук. Ни в коем случае ничего не давать пить и есть, так как, возможно, нарушены глоточные функции, человек может поперхнуться. Также пациенту нельзя вставать и ходить. До приезда «скорой» нужно оставаться с больным, затем передать врачам всю известную вам информацию.
Как можно предотвратить инсульт?
– По мнению специалистов, большая часть инсультов происходит по причине разрастания в сосудах атеросклеротических бляшек. Если у вас повышен холестерин, то есть он выше 5 миллимоль на литр, нужно бить тревогу. Необходимо регулярно контролировать артериальное давление, 2 раза в год сдавать анализ на холестерин. Если он повышен, необходимо соблюдать диету, ограничивать жирное мясо, принимать по показаниям статины. И эти правила не обсуждаются, это как чистить зубы, – говорит врач-невролог. – В любом возрасте нужно следить за весом, индекс массы тела (ИМТ) должен быть меньше 25. Для этого нужно меньше употреблять рафинированных жиров и углеводов, отказаться алкоголя и от курения, больше ходить пешком. Похвально, если вы занимаетесь спортом, но перед тем как заняться тяжёлыми физическими нагрузками, проконсультируйтесь с врачом. Если сосуды уже изменены, то чрезмерная нагрузка может привести к разрыву – геморрагическому инсульту. Соблюдайте рекомендации врача, правильно принимайте назначенные лекарства. Отдыхайте, высыпайтесь и мыслите позитивно!
При каких симптомах нужна госпитализация?
Признаками инсульта являются такие симптомы:
- речь нарушается, человек с трудом произносит простые фразы, путает слоги;
- резко ухудшается зрение;
- возникает острая головная боль без особой на то причины, появляется головокружение;
- с одной стороны тела возникает слабость, онемение, вплоть до паралича мышц лица, руки или ноги;
- нарушается координация и походка.
При появлении хотя бы одного из этих симптомов необходима экстренная госпитализация и начало лечения.
Симптомы
Вы находитесь в группе риска, если можете согласиться с одним или более пунктов из этого перечня:
- кто-то из кровных родственников уже переносил инсульт;
- диагностировалась склонность к микротромбообразованию;
- был поставлен диагноз – сахарный диабет;
- вы заядлый курильщик или употребляете алкоголь в больших количествах;
- вес значительно превышает нормальный;
- уже фиксировались серьёзные нарушения кровообращения в мозге;
- вы страдаете от одного из заболеваний: стенокардия, энцефалопатия или артериальная гипертония.
Терапия в стационаре
Методы лечения инсульта в стационаре отличаются от тех, что применялись в АРО. Стандарт лечения ОНМК в стационаре состоит из следующих мероприятий:
- терапия препаратами, направленная на восстановление мозговых функций;
- реабилитация.
Реабилитационные мероприятия включают в себя физиопроцедуры, массаж, ЛФК. Больные с нарушениями речи дополнительно занимаются с логопедом.
Чем лечат инсультные осложнения, зависит от характера возникших отклонений. На назначаемую терапию почти не оказывает влияние характер приступа. Лечение ишемического инсульта и геморрагических поражений проходит по схожей схеме.
Сколько дней продолжится терапия, зависит от назначенного курса лечения. Обычно срок лечения ишемического инсульта немного короче, чем после мозговых кровоизлияний.
Стоимость госпитализации в лечебные учреждения
| Вызов медицинского врача (по профилю) на дом | Транспортировка бригадой скорой помощи по Москве в пределах МКАД | Диагностика, лечение и пребывание в стационаре |
| 3 000 — 5 000 руб. | 7 000 руб. | уточняйте у операторов |
Стоимость госпитализации рассчитывается индивидуально в зависимости от тяжести состояния пациента и лечебного учреждения.
Выбрать хорошую больницу, узнать о примерной стоимости и сроках госпитализации вы можете у специалистов нашей службы по телефону горячей линии (круглосуточно)
Уход в стационаре после реанимации
Уход после инсульта в больнице осуществляет младший медицинский персонал:
- лежачих моют и кормят с ложки;
- лицам, чьи возможности умеренно ограничены, помогают совершить гигиенические процедуры.
Но это не значит, что узнав, в какое отделение кладут с инсультом, надо ограничиться только посещениями родственника. Реабилитация после реанимации будет проходить успешнее и улучшится прогноз восстановления, если инсультник будет чувствовать заботу близких.
Несмотря на то, что персонал профессионально проводит уход за больным после инсульта, стоит помочь человеку искупаться, переодеться или уложить волосы, а также принести домашнее питание. Внимание и забота очень важны в постинсультном периоде.
Продолжительность стационарного лечения
Родственники уже выяснили, в каком отделении лежат инсультники и даже успели навестить больного. И теперь родных интересует: сколько лежат в больнице после инсульта.
По закону пациент имеет право находиться в стационарных условиях до исчезновения опасных для здоровья отклонений:
- Микроинсульт лечат 21 день в общей палате.
- Состояние средней тяжести, которое бывает после ишемического инсульта с правой парализацией или при умеренной геморрагии, потребует стационарной терапии в течение 3-4 месяцев. При инсульте с парализацией правой стороны требуется не только стабилизировать больного, но и провести мероприятия первичной реабилитации.
- Медленное восстановление после инсульта геморрагического, осложненного параличом с левой стороны, время нахождения в стационаре может продлиться до полугода. После инсульта с левой парализацией у человека в тяжелом состоянии нередко появляются осложнения, связанные с работой сердца.
Если человек в коме, то сколько времени он будет находиться в больнице сказать невозможно. Некоторые пациенты несколько месяцев находятся в бессознательном состоянии и зависят от медицинского персонала. Такого человека из отделения не выписывают.
Сколько лежат в больнице после инсульта, зависит от того, сколько длится восстановление после острого периода. После выписки работающих людей несколько месяцев держат на больничном, давая возможность амбулаторно завершить курс реабилитации.
Больничный лист
При стационарном лечении только стабилизируют состояние здоровья, а далее человек долечивается дома. Больничный лист после инсульта открывают в больнице, а после выписки инсультник продлевает документ, посещая врача.
Сроки нетрудоспособности зависят от характера мозгового поражения:
- легкий ишемический инсульт лечится около 3 месяцев;
- больной после операции по поводу удаления внутричерепного срока требует минимум четырехмесячной реабилитации.
Больничный после инсульта могут продлевать до 7-8 месяцев. После истечения этого времени или если врач видит, что полноценная реабилитация невозможна, больного отправляют на МСЭК для получения инвалидности.
Реанимация в раннем постинсультном периоде является одним из важных этапов восстановительного лечения. Интенсивная терапия позволяет предотвратить отек мозга и уменьшить очаг поражения. Если человека увезли с диагнозом ОНМК, то не нужно искать в каком отделении лечат инсульт – больные после острого приступа госпитализируются в АРО.
Как происходит удаление стента мочеточника?
Удаление мочеточникового стента происходит амбулаторно и занимает гораздо меньше времени, чем процедура его установки. В настоящее время существует несколько способов удаления стента. Первый традиционный — цистоскопически. Второй при помощи нитей которые привязаны к стенту и выходят, через наружное отверстие уретры. Третий способ применим только у женщин и заключается в использовании специальной стерильной петли под рентген или УЗИ контролем. Четвёртый способ менее распространён, ввиду дороговизны используемого специального стента с магнитом.
В случаях инкрустации, запутывании или миграции стента может требоваться оперативное лечение.