Причины заболевания
Хроническое легочное сердце – патология, которая развивается при:
- бронхиальной астме;
- обструктивном бронхите;
- эмфиземе легких;
- туберкулезе и др.
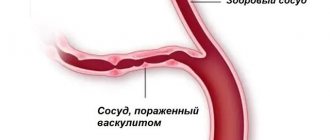
Возникновению патологии способствуют также поражения диафрагмы и грудной клетки. Особые состояния приводят к нарушению гемодинамики и вентиляции легких. Васкулярная форма патологии развивается при первичных поражениях сосудов (легочной гипертензии, васкулитах, ТЭЛА, атеросклерозе легочной артерии, опухолях средостения и при сдавлении легочного ствола аневризмой аорты).
Рекомендации
Существуют определенные рекомендации, которые увеличивают шансы на выздоровление или облегчение общего состояния при строгом соблюдении. Их перечень:
- употребление калийсодержащих продуктов;
- применение оксигенотерапии;
- массаж грудной клетки;
- занятия дыхательной гимнастикой;
- полноценный сон (не менее 8 часов);
- избегание стрессовых ситуаций;
- уменьшение физических и умственных перегрузок;
- отказ от вредных привычек (употребления спиртного, курения);
- избегание местностей с плохой экологией;
- уменьшение количества соли и животных жиров в рационе;
- предотвращение воздействия аллергенов.
Есть более узкий круг рекомендаций, созданный для определенных ситуаций:
- Хронические болезни бронхолегочной системы требуют от больного умения выполнять позиционный дренаж бронхов.
- При хронической обструктивной болезни легких желательно проводить процедуры кровопускания с введением «Реополиглюкина».
- В тяжелых случаях легочного сердца потребуется пересадка сердечной мышцы или легкого.
В качестве профилактики рекомендуется соблюдать следующие правила:
- Выявлять и начинать лечить патологические процессы, связанные с бронхолегочной системой и сердечной мышцей, на ранних этапах развития. Помочь в этом могут ежегодные профилактические осмотры.
- Не заниматься самолечением и консультироваться с лечащим врачом обо всех изменениях состояния.
- Стараться не допускать обострений патологий бронхолегочной системы для предотвращения развития недостаточности дыхательной системы.
- Умеренно заниматься лечебной физкультурой и выполнять дыхательные упражнения.
- Соблюдать правила здорового образа жизни и следовать всем рекомендациям врача.
- Устранять полностью очаги инфекции при их возникновении в организме, чтобы сохранить крепкую иммунную систему.
Виды патологии
Выделяют 3 формы легочного сердца:
- Бронхолегочную.
- Васкулярную.
- Торакодиафрагмальную.
Патология формируется в 3 этапа:
- Доклинический. На этой стадии патология проявляется напряженной работой правого желудочка и пульмонарной гипертензией. Обнаружить заболевание можно только при инструментальном обследовании.
- Компенсированный. На этой стадии патология характеризуется стабильной гипертензией и гипертрофией правого желудочка. При этом кровообращение является полноценным.
- Декомпенсированный. На этой стадии проявляются выраженные симптомы патологии.
Симптомы патологии
Для клинической картины патологии характерно развитие сердечной недостаточности.
В фазе компенсации заболевание проявляется пульсацией в верхней части живота. Такой симптом вызван увеличением правого желудочка. В стадии декомпенсации развивается правожелудочковая недостаточность.
Она проявляется:
- болями за грудиной;
- одышкой;
- синюшностью;
- набуханием шейных вен;
- увеличением печени;
- отеками;
- учащенным сердцебиением.
При обследовании сердечной мышцы специалисты выявляют глухость сердечных тонов. При развитии патологии артериальное давление может оставаться нормальным или понижаться. Гипертония характерна для застойной недостаточности. Признаки патологии становятся более выраженными при обострении воспалительного процесса в легких.
На поздних стадиях развития хронического легочного сердца усиливаются отеки, появляются нарушения со стороны нервной системы. Пациенты жалуются на головные боли, апатию, сонливость, постоянное ощущение усталости и головокружения.
Патология опасна своими осложнениями.
При отсутствии адекватной терапии и нежелании пациента изменять образ жизни возможно развитие:
- нарушений сердечного ритма;
- сердечной недостаточности;
- болезней различных внутренних органов.
Качество жизни пациента постепенно ухудшается. При истощении ресурсов организма летальный исход наступает в течение 2-5 лет.
Cовременная терапия хронической обструктивной болезни легких
Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей, частично обратимой бронхиальной обструкцией, которая связана с воспалением дыхательных путей, возникающим под влиянием неблагоприятных факторов внешней среды (курения, профессиональных вредностей, поллютантов и др.). Установлено, что морфологические изменения при ХОБЛ наблюдаются в центральных и периферических бронхах, легочной паренхиме и сосудах [8, 9]. Это объясняет использование термина «хроническая обструктивная болезнь легких» вместо привычного «хронического обструктивного бронхита», подразумевающего преимущественное поражение у больного бронхов.
В опубликованных недавно рекомендациях ведущих экспертов Американского и Европейского торакальных обществ подчеркивается, что развитие ХОБЛ у больных можно предупредить, а при ее лечении вполне реально добиться успехов [7].
Заболеваемость и смертность пациентов от ХОБЛ продолжают расти во всем мире, что в первую очередь обусловлено широкой распространенностью курения. Показано, что этим заболеванием страдают 4–6 % мужчин и 1–3 % женщин старше 40 лет [8, 10]. В европейских странах оно ежегодно является причиной смерти 200–300 тыс. человек [10]. Высокое медико-социальное значение ХОБЛ стало причиной издания по инициативе ВОЗ международного согласительного документа, посвященного ее диагностике, лечению, профилактике и основанного на принципах доказательной медицины [8]. Аналогичные рекомендации выпущены Американским и Европейским респираторными обществами [7]. В нашей стране недавно опубликовано 2-е издание Федеральной программы по ХОБЛ [1].
Задачами терапии ХОБЛ являются предупреждение прогрессирования болезни, уменьшение выраженности клинических симптомов, достижение лучшей переносимости физической нагрузки и повышение качества жизни больных, предупреждение осложнений и обострений, а также снижение смертности [8, 9].
Основными направлениями лечения ХОБЛ являются уменьшение воздействия неблагоприятных факторов внешней среды (в том числе отказ от курения), обучение больных, использование лекарственных средств и немедикаментозная терапия (оксигенотерапия, реабилитация и др.). Различные комбинации этих методов используются у пациентов с ХОБЛ в фазу ремиссии и обострения.
Уменьшение влияния на больных факторов риска является неотъемлемой частью лечения ХОБЛ, позволяющей предупредить развитие и прогрессирование этого заболевания. Установлено, что отказ от курения позволяет замедлить нарастание бронхиальной обструкции. Поэтому лечение табачной зависимости актуально для всех пациентов, страдающих ХОБЛ. Наиболее эффективны в этом случае беседы медицинского персонала (индивидуальные и групповые) и фармакотерапия. Существуют три программы лечения табачной зависимости: короткая (1–3 мес), длительная (6–12 мес) и программа снижения интенсивности курения [2].
Назначать лекарственные препараты рекомендуется в отношении больных, с которыми беседы врача оказались недостаточно эффективны. Следует взвешенно подходить к их применению у людей, выкуривающих менее 10 сигарет в день, подростков и беременных. Противопоказанием к назначению никотинзамещающей терапии являются нестабильная стенокардия, нелеченая пептическая язва двенадцатиперстной кишки, недавно перенесенные острый инфаркт миокарда и нарушение мозгового кровообращения.
Повышение информированности пациентов позволяет повысить их работоспособность, улучшить состояние здоровья, формирует умение справляться с болезнью, повышает эффективность лечения обострений [8]. Формы обучения больных различны — от распространения печатных материалов до проведения семинаров и конференций. Наиболее эффективно интерактивное обучение, которое проводится в рамках небольшого семинара.
Принципы лечения ХОБЛ стабильного течения [6, 8] следующие.
- Объем лечения увеличивается по мере нарастания тяжести болезни. Его уменьшение при ХОБЛ, в отличие от бронхиальной астмы, как правило, невозможно.
- Медикаментозная терапия используется для предупреждения осложнений и уменьшения выраженности симптомов, частоты и тяжести обострений, повышения толерантности к физической нагрузке и качества жизни больных.
- Следует иметь в виду, что ни одно из имеющихся лекарственных средств не влияет на темпы снижения бронхиальной проходимости, которое является отличительной чертой ХОБЛ.
- Бронхолитики занимают центральное место в лечении ХОБЛ. Они уменьшают выраженность обратимого компонента обструкции бронхов. Эти средства используются в режиме «по требованию» или регулярно.
- Ингаляционные глюкокортикоиды показаны при тяжелом и крайне тяжелом течении ХОБЛ (при объеме форсированного выдоха за 1 с (ОФВ1) менее 50% от должного и частыми обострениями, как правило, более трех за последние три года или один-два за один год, для лечения которых используются пероральные стероиды и антибиотики.
- Комбинированная терапия ингаляционными глюкокортикоидами и β2-адреномиметиками длительного действия оказывает существенный дополнительный эффект на функцию легких и клинические симптомы ХОБЛ по сравнению с монотерапией каждым из препаратов. Наибольшее влияние на частоту обострений и качество жизни наблюдается у больных ХОБЛ с ОФВ1<50% от должного. Эти препараты предпочтительно назначать в ингаляционной форме, содержащей их фиксированные комбинации (салметерол/флутиказон пропионат, формотерол/будесонид).
- Длительное использование таблетированных глюкокортикоидов не рекомендуется в связи с риском развития системных побочных эффектов.
- На всех стадиях ХОБЛ высокой эффективностью обладают физические тренирующие программы, повышающие толерантность к физической нагрузке и уменьшающие выраженность одышки и утомления.
- Длительное назначение кислорода (более 15 ч в сутки) больным с дыхательной недостаточностью повышает их выживаемость.
Медикаментозное лечение ХОБЛ стабильного течения
Бронхолитики. К их числу относятся β2-адреномиметики, холинолитики, а также теофиллин. Формы выпуска этих препаратов и их влияние на течение ХОБЛ приведены в таблицах 1 и .
Принципы бронхолитической терапии ХОБЛ [6–8] следующие.
- Предпочтительным путем введения бронхолитиков является ингаляционный.
- Изменение легочной функции после кратковременного назначения бронхорасширяющих препаратов не является показателем их длительной эффективности. Относительно небольшой прирост ОФВ1 может сочетаться со значительными изменениями легочных объемов, в том числе с уменьшением остаточного объема легких, что способствует уменьшению выраженности у больных одышки.
- Выбор между β2-адреномиметиками, холинолитиками, теофиллином зависит от их доступности, индивидуальной чувствительности больных к их действию и отсутствия побочных эффектов. У пожилых пациентов, имеющих сопутствующие заболевания сердечно-сосудистой системы (ИБС, нарушения сердечного ритма, артериальная гипертензия и др.), в качестве препаратов первого ряда предпочтительны холинолитики.
- Ксантины эффективны при ХОБЛ, но в связи с возможностью развития побочных эффектов они относятся к препаратам «второго ряда». При их назначении рекомендуется измерять концентрацию теофиллина в крови. Следует подчеркнуть, что положительным влиянием на течение ХОБЛ обладают только теофиллины длительного действия (но не эуфиллин и теофедрин!).
- Ингаляционные бронхолитики длительного действия более удобны, но и стоят дороже, чем короткодействующие средства.
- Регулярное лечение бронхорасширяющими средствами длительного действия (тиотропия бромидом, сальметеролом и формотеролом) показано при ХОБЛ средней тяжести, тяжелого и крайне тяжелого течения.
- Комбинация нескольких бронхорасширяющих средств (например, холинолитиков и β2-адреномиметиков, холинолитиков и теофиллинов, β2-адреномиметиков и теофиллинов) может повысить эффективность и снизить вероятность развития побочных эффектов по сравнению с монотерапией одним препаратом.
Для доставки β2-адреномиметиков и холинолитиков используются дозированные аэрозоли, порошковые ингаляторы и небулайзеры. Последние рекомендуются при лечении обострений ХОБЛ, а также у пациентов с тяжелым течением болезни, которые испытывают трудности при применении других систем доставки. При стабильном течении ХОБЛ предпочтительны дозированные и порошковые ингаляторы.
Глюкокортикоиды. Данные лекарственные средства обладают выраженной противовоспалительной активностью, хотя у больных ХОБЛ она выражена существенно меньше, чем у пациентов с астмой. Короткие (10–14 дней) курсы системных стероидов используются для лечения обострений ХОБЛ. Длительное применение этих препаратов не рекомендуется из-за опасности развития побочных эффектов (миопатия, остеопороз и др.).
Данные о влиянии ингаляционных глюкокортикоидов на течение ХОБЛ суммированы в таблице 2. Показано, что они не оказывают влияния на прогрессирующее снижение бронхиальной проходимости у больных ХОБЛ. Их высокие дозы (например, флутиказона пропионат 1000 мкг/сут) могут повышать качество жизни пациентов и снижать частоту обострений ХОБЛ тяжелого и крайне тяжелого течения.
Причины относительной стероидной резистентности воспаления дыхательных путей при ХОБЛ являются предметом интенсивных исследований. Возможно, она обусловлена тем, что кортикостероиды увеличивают продолжительность жизни нейтрофилов за счет торможения их апоптоза. Молекулярные механизмы, лежащие в основе устойчивости к действию глюкокортикоидов, изучены недостаточно. Появились сообщения о снижении под влиянием курения и свободных радикалов активности деацетилазы гистонов, являющейся мишенью для действия стероидов, что может уменьшать тормозящее влияние глюкокортикоидов на транскрипцию «воспалительных» генов и ослаблять их противовоспалительное действие.
В последнее время получены новые данные об эффективности комбинированных препаратов (флутиказона пропионат/сальметерол 500/50 мкг, 1 ингаляция 2 раза в день и будесонид/формотерол 160/4,5 мкг, 2 ингаляции 2 раза в день, будесонид/сальбутамол 100/200 мгк 2 ингаляции 2 раза в день) у больных ХОБЛ тяжелого и крайне тяжелого течения. Показано, что их длительное (12 мес) назначение улучшает бронхиальную проходимость, снижает выраженность симптомов, потребность в бронхолитиках, частоту средней тяжести и тяжелых обострений, а также улучшает качество жизни пациентов по сравнению с монотерапией ингаляционными глюкокортикоидами, β2-адреномиметиками длительного действия и плацебо [5, 14].
Вакцины. Вакцинация против гриппа снижает тяжесть обострений и смертность больных ХОБЛ примерно на 50%. Вакцины, содержащие убитые или инактивированные живые вирусы гриппа, обычно назначаются однократно в октябре — первой половине ноября.
Данных об эффективности пневмокококковой вакцины, содержащей 23 вирулентных серотипа этого микроорганизма, у больных ХОБЛ недостаточно [8, 9]. Вместе с тем некоторые эксперты рекомендуют ее применение при этом заболевании для профилактики пневмонии [6].
Антибиотики. В настоящее время не получено убедительных данных об эффективности антибактериальных средств для уменьшения частоты и тяжести неинфекционных обострений ХОБЛ.
Антибиотики показаны для лечения инфекционных обострений болезни, непосредственно влияют на длительность ликвидации симптомов ХОБЛ, а некоторые способствуют удлинению межрецидивного интервала.
Муколитики (мукокинетики, мукорегуляторы). Муколитики (амброксол, карбоцистеин, препараты йода и др.) могут применяться у небольшой части больных, имеющих вязкую мокроту. Широкое использование этих средств у пациентов с ХОБЛ не рекомендуется.
Антиоксиданты. N-ацетилцистеин, обладающий антиоксидантной и муколитической активностью, способен снижать продолжительность и частоту обострений ХОБЛ. Этот препарат может использоваться у больных в течение длительного времени (3–6 мес) в дозе 600 мг/сут.
Иммунорегуляторы (иммуностимуляторы, иммуномодуляторы). Регулярное использование этих препаратов не рекомендуется из-за отсутствия убедительных доказательств эффективности.
Больные с генетически детерминированным дефицитом α1-антитрипсина, у которых ХОБЛ развивается в молодом (до 40 лет) возрасте, являются возможными кандидатами для заместительной терапии. Вместе с тем стоимость такого лечения очень высока, и оно доступно не во всех странах.
Немедикаментозное лечение ХОБЛ стабильного течения
Оксигенотерапия
Известно, что дыхательная недостаточность — это основная причина смерти больных ХОБЛ. Коррекция гипоксемии с помощью подачи кислорода является патогенетически обоснованным методом лечения. Различают кратковременную и длительную оксигенотерапию [4, 15]. Первая используется при обострениях ХОБЛ. Вторая применяется при крайне тяжелом течении ХОБЛ (при ОФВ1<30% от должного) постоянно или ситуационно (при физической нагрузке и во время сна). Целью оксигенотерапии является увеличение парциального напряжения кислорода (РаO2) в артериальной крови не ниже 60 мм рт. ст. или сатурации (SaO2) не менее чем до 90% в покое, при физической нагрузке и во время сна.
При стабильном течении ХОБЛ предпочтительна постоянная длительная оксигенотерапия [9]. Доказано, что она увеличивает выживаемость больных ХОБЛ, уменьшает выраженность одышки, прогрессирование легочной гипертензии, снижает вторичный эритроцитоз, частоту эпизодов гипоксемии во время сна, повышает толерантность к физической нагрузке, качество жизни и нейропсихический статус пациентов [3, 4].
Показания для длительной оксигенотерапии у больных ХОБЛ крайне тяжелого течения (при ОФВ1< 30% от должного или менее 1,5 л):
- РаО2 менее 55% от должного, SaО2 ниже 88% при наличии или отсутствии гиперкапнии;
- РаО2 — 55–60% от должного, SaО2 — 89% при наличии легочной гипертензии, периферических отеков, связанных с декомпенсацией легочного сердца или полицитемии (гематокрит более 55%).
Параметры газообмена должны оцениваться только на фоне стабильного течения ХОБЛ и не ранее чем через 3–4 нед после обострения при оптимально подобранной терапии. Решение о назначении оксигенотерапии должно основываться на показателях, полученных в покое и при выполнении физической нагрузки (например, на фоне 6-минутной ходьбы). Повторная оценка газов артериальной крови должна проводится через 30–90 дней от начала оксигенотерапии.
Длительное лечение кислородом следует проводить не менее 15 ч в день. Скорость потока газа обычно составляет 1–2 л/мин, при необходимости она может быть увеличена до 4 л/мин. Оксигенотерапия никогда не должна назначаться больным, которые продолжают курить или страдают алкоголизмом.
В качестве источников кислорода используются баллоны со сжатым газом, концентраторы кислорода и цилиндры с жидким кислородом. Наиболее экономичны и удобны для домашнего использования концентраторы кислорода.
Доставка кислорода больному осуществляется с помощью масок, назальных канюль, транстрахеальных катеторов. Наиболее удобны и широко используются назальные канюли, которые позволяют осуществлять поступление больному кислородо-воздушной смеси с 30–40% О2. Доставка кислорода в альвеолы осуществляется только в раннюю фазу вдоха (первые 0,5 с). Газ, поступающий позднее, используется лишь для заполнения мертвого пространства и не участвует в газообмене. Для повышения эффективности доставки имеется несколько типов кислородсберегающих устройств (резервуарные канюли, устройства, осуществляющие подачу газа только во время вдоха, транстрахеальные катетеры и др.). У больных ХОБЛ крайне тяжелого течения, имеющих дневную гиперкапнию, возможно комбинированное использование длительной оксигенотерапии и неинвазивной вентиляции легких с положительным давлением на вдохе [9]. Следует отметить, что оксигенотерапия является одним из наиболее дорогостоящих методов лечения больных ХОБЛ. Внедрение ее в повседневную клиническую практику представляет собой одну из самых актуальных медико-социальных задач в России.
Реабилитация
Реабилитация — это мультидисциплинарная программа индивидуальной помощи больным ХОБЛ, разработанная для улучшения их физической, социальной адаптации и автономии. Ее компонентами являются физические тренировки, обучение больных, психотерапия и рациональное питание [7].
В нашей стране к ней традиционно относят санаторно-курортное лечение. Легочная реабилитация должна назначаться при ХОБЛ средней тяжести, тяжелого и крайне тяжелого течения. Показано, что она улучшает работоспособность, качество жизни и выживаемость больных, уменьшает одышку, частоту госпитализаций и их продолжительность, подавляет тревогу и депрессию. Эффект реабилитации сохраняется после ее завершения. Оптимальны занятия с больными в небольших (6–8 человек) группах с участием специалистов различного профиля в течение 6–8 нед.
В последние годы большое внимание уделяется рациональному питанию, так как снижение массы тела (> 10% в течение 6 мес или > 5% в течение последнего месяца) и особенно потеря мышечной массы у больных ХОБЛ ассоциировано с высокой летальностью. Таким пациентам должна рекомендоваться высококалорийная диета с повышенным содержанием белка и дозированные физические нагрузки, обладающие анаболическим действием.
Хирургическое лечение
Роль хирургического лечения у больных ХОБЛ в настоящее время является предметом исследований. Сейчас обсуждаются возможности использования буллэктомии, операции по уменьшению легочного объема и трансплантации легких.
Показанием для буллэктомии при ХОБЛ является наличие у пациентов буллезной эмфиземы легких с буллами большого размера, вызывающими развитие одышки, кровохарканья, легочных инфекций и боли в грудной клетке. Эта операция приводит к уменьшению одышки и улучшению функции легких.
Значение операции по уменьшению легочного объема при лечении ХОБЛ изучено пока недостаточно. Результаты завершившегося недавно исследования (National Emphysema Therapy Trial) свидетельствуют о положительном влиянии этого хирургического вмешательства по сравнению с медикаментозной терапией на способность выполнять физическую нагрузку, качество жизни и летальность больных ХОБЛ, имеющих преимущественно тяжелую верхнедолевую эмфизему легких и исходно низкий уровень работоспособности [12]. Тем не менее эта операция остается пока экспериментальной паллиативной процедурой, не рекомендуемой для широкого применения [9].
Трансплантация легких улучшает качество жизни, функцию легких и физическую работоспособность больных. Показаниями для ее выполнения являются ОФВ1 ё25% от должного, РаСО2>55 мм рт. ст. и прогрессирующая легочная гипертензия. К числу факторов, лимитирующих выполнение этой операции, относятся проблема подбора донорского легкого, послеоперационные осложнения и высокая стоимость (110–200 тыс. долларов США). Операционная летальность в зарубежных клиниках составляет 10–15%, 1-3-летняя выживаемость, соответственно, 70–75 и 60%.
Ступенчатая терапия ХОБЛ стабильного течения представлена на рисунке.
Лечение легочного сердца
Легочная гипертензия и хроническое легочное сердце являются осложнениями ХОБЛ тяжелого и крайне тяжелого течения. Их лечение предусматривает оптимальную терапию ХОБЛ, длительную (>15 ч) оксигенотерапию, использование диуретиков (при наличии отеков), дигоксина (только при мерцательной терапии и сопутствующей левожелудочковой сердечной недостаточности, так как сердечные гликозиды не оказывают влияния на сократимость и фракцию выброса правого желудочка). Спорным представляяется назначение вазодилятаторов (нитратов, антагонистов кальция и ингибиторов ангиотензинпревращающего фермента). Их прием в ряде случаев приводит к ухудшению оксигенации крови и артериальной гипотензии. Тем не менее антагонисты кальция (нифедипин SR 30–240 мг/сут и дилтиазем SR 120–720 мг/cут), вероятно, могут применяться у больных с тяжелой легочной гипертензией при недостаточной эффективности бронхолитиков и оксигенотерапии [16].
Лечение обострений ХОБЛ
Обострение ХОБЛ характеризуется нарастанием у больного одышки, кашля, изменением объема и характера мокроты и требует изменений лечебной тактики. [7]. Различают легкие, средней тяжести и тяжелые обострения болезни (см. табл. 3).
Лечение обострений предусматривает использование лекарственных препаратов (бронхолитиков, системных глюкокортикоидов, по показаниям–антибиотиков), оксигенотерапии, респираторной поддержки.
Использование бронхолитиков предполагает увеличение их доз и кратности назначения. Режимы дозирования этих препаратов приведены в таблицах 4 и . Введение $beta;2-адреномиметиков и холинолитиков короткого действия осуществляется с помощью компрессорных небулайзеров и дозированных ингаляторов со спейсером большого объема. В некоторых исследованиях показана эквивалентная эффективность этих систем доставки. Однако при средней тяжести и тяжелых обострениях ХОБЛ, особенно у больных пожилого возраста, вероятно, следует отдавать предпочтение небулайзерной терапии.
В связи с трудностью дозирования и большим числом потенциальных побочных эффектов применение теофиллинов короткого действия при лечении обострений ХОБЛ является предметом дискуссии. Некоторые авторы допускают возможность их использования в качестве препаратов «второго ряда» при недостаточной эффективности ингаляционных бронхолитиков [6, 9], другие не разделяют эту точку зрения [7]. Вероятно, назначение препаратов этой группы возможно при соблюдении правил введения и определении концентрации теофиллина в сыворотке крови. Наиболее известный из них препарат эуфиллин, представляющий собой теофиллин (80%), растворенный в этилендиамине (20%). Схема его дозирования приведена в таблице 5. Следует подчеркнуть, что препарат должен вводиться только внутривенно капельно. Это уменьшает вероятность развития побочных эффектов. Его нельзя назначать внутримышечно и ингаляционно. Введение эуфиллина противопоказано у больных, получающих теофиллины длительного действия, из-за опасности его передозировки.
Системные глюкокортикоиды эффективны при лечении обострений ХОБЛ. Они сокращают время выздоровления и обеспечивают более быстрое восстановление функции легких. Их назначают одновременно с бронхолитиками при ОФВ1<50% от должного уровня. Обычно рекомендуется 30–40 мг преднизолона per os или эквивалентная доза внутривенно в течение 10–14 дней. Более длительное его применение не приводит к повышению эффективности, но увеличивает риск развития побочных эффектов. В последние годы появились данные о возможности использования ингаляционных глюкокортикоидов (будесонида), вводимых с помощью небулайзера, при лечении обострений ХОБЛ в качестве альтернативы системным стероидам [11].
Антибактериальная терапия показана больным, имеющим признаки инфекционного процесса (увеличение количества отделяемой мокроты, изменение характера мокроты, наличие повышенной температуры тела и др.). Ее варианты при различных клинических ситуациях приведены в таблице 6.
Преимущества антибактериальной терапии [13] следующие.
- Сокращение продолжительности обострений заболевания.
- Предупреждение необходимости госпитализации больных.
- Уменьшение сроков временной нетрудоспособности.
- Профилактика пневмонии.
- Предупреждение прогрессирования повреждения дыхательных путей.
- Увеличение продолжительности ремиссии.
В большинстве случаев антибиотики назначаются внутрь, как правило, в течение 7–14 дней (за исключением азитромицина).
Оксигенотерапия, как правило, назначается при средней тяжести и тяжелых обострениях ХОБЛ (при РаО2 < 55 мм рт. ст., SaO2<88%). Применяются в этих случаях носовые катетеры или маска Вентури. Для оценки адекватности оксигенации и уровня РаСО2 контроль газового состава крови должен осуществляться каждые 1–2 ч [7]. При сохранении у больного ацидоза или гиперкапнии показана искусственная вентиляция легких. Продолжительность оксигенотерапии после купирования обострения при наличии гипоксемии обычно составляет от 1 до 3 мес.
При тяжелом состоянии пациента должна проводиться неинвазивная или инвазивная искусственная вентиляция легких (ИВЛ). Они различаются по способу связи пациента и респиратора.
Неинвазивная ИВЛ заключается в оказании больному вентиляционной поддержки без интубации трахеи. Она предусматривает доставку обогащенного кислородом газа от респиратора через специальную маску (носовую или ротоносовую) или загубник. Этот метод лечения отличается от инвазивной ИВЛ тем, что снижает вероятность механического повреждения полости рта и дыхательных путей (кровотечение, стриктуры и т. д.), риск развития инфекционных осложнений (синуситов, внутрибольничной пневмонии, cепсиса), и не требует введения седативных препаратов, миорелаксантов и анальгетиков, которые могут оказывать неблагоприятное влияние на течение обострения.
Наиболее часто использующимся режимом неинвазивной вентиляции является респираторная поддержка с положительным давлением.
Установлено, что неинвазивная ИВЛ снижает летальность, сокращает время пребывания пациентов в стационаре и стоимость лечения. Она улучшает легочный газообмен, уменьшает выраженность одышки и тахикардии.
Показания для неинвазивной искусственной вентиляции легких [8, 9]:
- тяжелая одышка с участием вспомогательных мышц и парадоксальными движениями передней брюшной стенки;
- частота дыхания > 25 в 1 мин;
- ацидоз (рН 7,3–7,35) и гиперкапния (РаСО2 — 45–60 мм рт. ст.).
Инвазивная ИВЛ предусматривает интубацию дыхательных путей или наложение трахеостомы. Соответственно связь больного и респиратора осуществляется через интубационные или трахеостомические трубки. Это создает риск развития механических повреждений и инфекционных осложнений. Поэтому инвазивная ИВЛ должна использоваться при тяжелом состоянии больного и только при неэффективности других методов лечения.
Показания для инвазивной ИВЛ [8, 9]:
- тяжелая одышка с участием вспомогательных мышц и парадоксальными движениями передней брюшной стенки;
- частота дыхания > 35 в 1 мин;
- тяжелая гипоксемия (рО2< <40 мм рт. ст.);
- тяжелый ацидоз (рН<7,25) и гиперкапния (РаСО2> 60 мм рт. ст.);
- остановка дыхания, нарушение сознания;
- гипотония, нарушения сердечного ритма;
- наличие осложнений (пневмония, пневмоторакс, тромбоэмболия легочной артерии и др.).
Больные с легкими обострениями могут лечиться амбулаторно.
Амбулаторное лечение легких обострений ХОБЛ [7–9] включает следующие этапы.
- Оценка уровня обучения больных. Проверка техники ингаляций.
- Назначение бронхолитиков: β2-адреномиметик короткого действия и/или ипратропия бромид через дозированный ингалятор со спейсером большого объема или через небулайзер в режиме «по требованию». При неэффективности возможно внутривенное введение эуфиллина. Обсуждение возможности назначения длительно действующих бронхолитиков, если больной не получал эти препараты ранее.
- Назначение глюкокортикоидов (дозы могут варьировать). Преднизолон 30–40 мг per os в течение 10–14 дней. Обсуждение возможности назначения ингаляционных глюкокортикоидов (после завершения курса лечения системными стероидами).
- Назначение антибиотиков (по показаниям).
Пациенты с обострениями средней тяжести, как правило, должны госпитализироваться. Их лечение осуществляется по следующей схеме [7–9].
- Бронхолитики: β2-адреномиметик короткого действия и/или ипратропия бромид через дозированный ингалятор со спейсером большого объема или небулайзер в режиме «по требованию». При неэффективности возможно внутривенное введение эуфиллина.
- Оксигенотерапия (при Sa< <90%).
- Глюкокортикоиды. Преднизолон 30–40 мг per os в течение 10–14 дней. При невозможности перорального приема эквивалентная доза внутривенно (до 14 дней). Обсуждение возможности назначения ингаляционных глюкокортикоидов через дозированный ингалятор или небулайзер (после завершения курса лечения системными стероидами).
- Антибиотики (по показаниям).
Показаниями для направления больных в специализированные отделения являются [7–9]:
- значительное нарастание выраженности симптомов (например, возникновение одышки в покое);
- отсутствие эффекта от проводимого лечения;
- появление новых симптомов (например, цианоза, периферических отеков);
- тяжелые сопутствующие заболевания (пневмония, нарушения сердечного ритма, застойная сердечная недостаточность, сахарный диабет, почечная и печеночная недостаточность);
- впервые возникшие нарушения сердечного ритма;
- пожилой и старческий возраст;
- невозможность оказания квалифицированной медицинской помощи в амбулаторных условиях;
- трудности диагностики.
Риск летального исхода в стационаре выше при развитии у больных респираторного ацидоза, наличии тяжелых сопутствующих заболеваний и потребности в вентиляционной поддержке [9].
При тяжелых обострениях ХОБЛ больные нередко подлежат госпитализации в отделение интенсивной терапии; показаниями для этого служат:
- тяжелая одышка, не купируемая бронхолитиками;
- нарушение сознания, кома;
- прогрессирующая гипоксемия (РаО2<50 мм рт. ст.), гиперкапния (РаСО2>60 мм рт. ст.) и/или респираторный ацидоз (pH<7,25), несмотря на использование оксигенотерапии и неинвазивной вентиляции легких.
Лечение тяжелых обострений ХОБЛ в отделении неотложной терапии [7–9] предусматривает следующие ступени.
- Оксигенотерапия.
- Вентиляционная поддержка (неинвазивная, реже — инвазивная).
- Бронхолитики. β2-адреномиметик короткого действия и/или ипратропия бромид через дозированный ингалятор со спейсером большого объема, два вдоха каждые 2–4 ч или через небулайзер. При неэффективности возможно внутривенное введение эуфиллина.
- Глюкокортикоиды. Преднизолон 30–40 мг per os в течение 10–14 дней. При невозможности перорального приема — эквивалентная доза внутривенно (до 14 дней). Обсуждение возможности назначения ингаляционных глюкокортикоидов через дозированный ингалятор или небулайзер (после завершения курса лечения системными стероидами).
- Антибиотики (по показаниям).
В последующие 4–6 нед больной должен быть повторно осмотрен врачом, при этом оценивается его адаптация к повседневной жизни, ОФВ1, правильность техники ингаляций, понимание необходимости дальнейшего лечения, измеряются газы крови или ее сатурация кислородом для изучения потребности в длительной оксигенотерапии. Если она назначалась только во время обострения при лечении в стационаре, то, как правило, ее следует продолжать в течение 1–3 мес после выписки.
Для профилактики обострений ХОБЛ необходимы: уменьшение воздействия факторов риска; оптимальная бронхолитическая терапия; ингаляционные глюкокортикоиды в комбинации с β2-адреномиметиками длительного действия (при ХОБЛ тяжелого и крайне тяжелого течения); ежегодная вакцинация от гриппа. n
Литература
- Хроническая обструктивная болезнь легких. Федеральная программа/ Под ред. акад. РАМН, профессора А. Г. Чучалина. — 2-е изд., перераб. и доп. — М., 2004. — 61 с.
- Чучалин А. Г., Сахарова Г. М., Новиков Ю. К. Практическое руководство по лечению табач- ной зависимости. — М., 2001. — 14 с.
- Barnes P. Chronic obstructive pulmonary disease//New Engl J Med. — 2000 — Vol. 343. — N 4. — P. 269–280.
- Barnes P. Management of chronic obstructive pulmonary disease. — Science Press Ltd, 1999. — 80 p.
- Сalverley P., Pauwels R., Vestbo J. et al. Combined salmeterol and fluticason in the treatment of chronic obstructive pulmonary disease: a randomized controlled trial// Lancet. — 2003. — Vol 361. —N 9356. — P. 449–456.
- Сhronic obstructive pulmonary disease. National clinical guideline on management of chronic obstructive pulmonary disease in adults in primary and secondary care// Thorax. — 2004. — Vol. 59, suppl 1. — P. 1–232.
- Сеlli B.R. MacNee W and committee members. Standards for diagnosis and treatment of patients with COPD: a summary of ATS/ERS position paper// Eur Respir J. — 2004. — Vol. 23. — N 6. — P. 932–946.
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO workshop report. — National Heart, Lung, and Blood Institute. Publication number 2701, 2001. — 100 p.
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO workshop report. — National Heart, Lung, and Blood Institute, update 2004// www.goldcopd.com.
- Loddenkemper R., Gibson G.J., Sibille et al. European Lung White Book. The first comprehensive survey on respiratory health in Europe, 2003. — P. 34–43.
- Maltais F., Ostineli J., Bourbeau J. et al. Comparison of nebulized budesonide and oral prednisolone with placebo in the treatment of acute exacerbations of chronic obstructive pulmonary diseases: a randomized controlled trial// Am J Respir Crit Care Med. — 2002. — Vol. 165. — P. 698–703.
- National Emphysema Treatment Trial Research Group. A randomized trial comparing lung volume reduction surgery with medical therapy for severe emphysema// N Engl J Med. — 2003. — Vol. 348. — N 21. — P. 2059–2073.
- Niederman M. S. Antibiotic therapy of exacerbation of chronic bronchitis// Seminars Respir Infections. — 2000. — Vol. 15. — N 1. — P. 59–70.
- Szafranski W., Cukier A., Ramiez A. et al. Efficacy and safety of budesonide/formoterol in the management of chronic obstructive pulmonary disease// Eur Respir J. — 2003. — Vol 21. — N 1. — P. 74–81.
- Tierp B., Carter R. Long term oxygen therapy//UpToDate, 2004.
- Widemann H.P. Cor pulmonale //UрToDate, 2004.
А. В. Емельянов, доктор медицинских наук, профессор СПБ ГМУ, Санкт-Петербург
Диагностика
Для диагностики специалисты применяют целый комплекс современных методов. Все они позволяют выявить основную патологию и дать оценку степени декомпенсации.
Диагностика включает:
- Осмотр кардиолога и пульмонолога. Обычно специалисты обращают внимание на бочкообразную деформацию грудной клетки, отечность голеней и стоп, частый аритмичный пульс и снижение артериального давления.
- ЭКГ. Данное обследование направлено на определение причины перегрузки правых отделов сердца. Также метод дает возможности для выявления косвенных и прямых маркеров гипертрофии желудочка.
- ЭхоКГ. Данная методика позволяет оценить гемодинамику, определить размеры сердечных полостей, установить степень гипертензии легких.
- Оценку показателей газового состава крови.
- Рентгенографию грудной клетки.
- Ангиопульмонографию и вентиляционно-перфузионную сцинтиграфию легких. Данные обследования проводятся при подозрении на ТЭЛА.
- Оценку ФВД (функции внешнего дыхания). Такое обследование позволяет определить характер и выраженность нарушения вентиляции легких и бронхоспазма.
Очень важно проводить обследование не только на этапе постановки диагноза, но и при корректировке терапии, изменении дозировки лекарственных препаратов, подготовке к оперативным вмешательствам. Обычно пациенты сдают анализы и делают электрокардиограмму не реже чем раз в несколько месяцев даже при стабилизации состояния.
Лечение
Терапия недостаточности проводится комплексно и зависит от:
- основной выявленной болезни;
- общего состояния пациента;
- сопутствующих патологий и иных факторов.
В некоторых случаях единственным эффективным способом избавления от патологии является тромбоэмболэктомия из легочной артерии.
Если патология развилась по причине стандартной бронхолегочной патологии, применяются:
- муколитические средства;
- бронхолитики;
- отхаркивающие препараты.
На всех этапах терапия проводится с использованием ингаляций кислорода. Для снижения легочного сосудистого сопротивления назначаются вазодилататоры. При отечности дополнительно показаны диуретики. Они позволяют восстановить водно-электролитный баланс.
При туберкулезе легких терапия проводится с применением антибиотиков.
Для устранения болевого синдрома применяются интерферон, цитостатики и глюкокортикоиды.
В комплексной терапии используются:
- дыхательная гимнастика;
- ЛФК;
- массаж;
- гипербарическая оксигенация.
Если консервативная терапия не дает желаемого результата, проводятся оперативные вмешательства.
Сегодня специалисты осуществляют такие операции, как:
- баллонная септостомия;
- редукция легочной ткани;
- симпатэктомия.
Все операции являются достаточно сложными и длительными. Именно поэтому на смену им сегодня активно разрабатываются и внедряются эндоваскулярные методики. Они позволяют сократить травматизацию и длительность реабилитации, создают возможности для восстановления пациентов даже в сложных ситуациях.
В самых запущенных случаях может потребоваться трансплантация органов.
Безусловно, при любых легочных и сердечных патологиях специалисты будут стараться устранить их с помощью медикаментов и максимально малоинвазивных вмешательств. Наши врачи применяют все известные современные методики. Особое внимание уделяется и профилактике патологий. Безусловно, к работе с пациентом привлекается сразу несколько специалистов. Это позволяет найти оптимальное решение даже в запущенных ситуациях.
Цены на терапию зависят от массы факторов, но никогда не завышаются нами. Благодаря этому профессиональной поддержкой вы можете воспользоваться даже при ограниченном бюджете. Точная цена терапии в клинике в Москве будет озвучена заранее. Это позволит вам спланировать расходы.
Профилактика
Первичная профилактика недостаточности заключается в:
- отказе от курения;
- ведении здорового образа жизни;
- предотвращении возникновения любых патологий дыхательной и сердечно-сосудистой систем;
- исключении факторов риска, способствующих обострению болезни.
Очень важно быстро определить и вылечить причинные заболевания. При любых подозрениях на недостаточность следует незамедлительно обратиться к специалистам для проведения полного обследования и подбора средств для адекватной терапии.
Вторичные профилактические меры направлены на предупреждение возникновения осложнений и ухудшения состояния пациента. Они заключаются в регулярном приеме специально подобранных лекарственных препаратов.
Народная медицина
Народные средства используются в качестве дополнения многих схем терапии, но не во всех случаях. Острое легочное сердце требует незамедлительного лечения, поэтому следует сразу вызвать скорую помощь, а не заниматься самостоятельным подбором средств. Подострые и хронические формы не имеют таких ограничений. После обследования и назначения курса основного лечения, допускается применение следующих народных рецептов:
- Настой на календуле следует пить по 1 ст. л. 3 раза в сутки не менее 2-3 месяцев. Для приготовления потребуется залить500 мл спирта 80 г цветков растения. Затем поставить настаиваться в течение 7 дней.
- Чесночно-лимонный напиток с медом принимают по 1 ст. л. в сутки перед сном. Длительность терапии составляет 1 месяц. Чтобы приготовить средство, необходимо измельчить 3 небольшие головки чеснока и смешать их со свежевыжатым соком из 3 лимонов. В полученную смесь добавляют 250 мл меда и хорошо перемешивают.
- Сбор, состоящий из боярышника, спорыша, хвоща и трехцветной фиалки, следует употреблять в виде отвара 3 раза в день по 100 мл в течение 1 месяца. Для приготовления потребуется взять 1 ст. л. смеси и засыпать ее в стакан с кипятком. Настояться средству необходимо не менее 10-15 минут.