В зависимости от возраста частота дефекаций, консистенция и цвет стула разные. У грудничков частота дефекаций может быть до 7-8 раз в день и до 1 раза в 2-4 дня, и это норма. У детей 2го года жизни число дефекаций 1-2 раза в день. Стул должен быть оформленный, мягкой консистенции , количество дефекаций определяется индивидуальным ритмом ребенка – малыш здоров и волноваться не стоит.
Если стул малыша жидкий или похож на «овечий» кал , желательно проконсультироваться с педиатром и обследовать ребенка в плановом порядке.
Цвет стула может быть разным, в основном зависит от того, какие продукты ребенок ест. Но если стул малыша стал черного цвета и вязким, это может быть кровотечение (желудочное или кишечное), если стал бесцветным — заболевание печени или желчного пузыря.
НЕОТЛОЖНАЯ ПОМОЩЬ
Вызовите «скорую помощь», если:
- стул у ребенка стал черного цвета и вязкий
- стул у ребенка с примесью алой крови обильно (кровотечение из нижних отделов желудочно-кишечного тракта, в основном, толстого кишечника)
КОНСУЛЬТАЦИЯ ВРАЧА
Обратитесь к детскому врачу, если:
- кожа и слизистые оболочки желтеют и стул обесцвечен
- у ребенка стул обильный, жирный и с неприятным запахом (признак плохого переваривания)
ВНИМАНИЕ!
Если стул обильный, жирный, дурно пахнет, это является признаком плохого переваривания. Требуется консультация врача.
| ЗАДАЙТЕ СЕБЕ ВОПРОС | ВОЗМОЖНАЯ ПРИЧИНА | ЧТО ПРЕДПРИНЯТЬ |
| Общее состояние хорошее, склонность к запорам, при дефекации у ребенка боль, а несколько минут спустя на туалетной бумаге и чуть-чуть в каловых массах кровь | Трещина заднего прохода | Консультация педиатра для осмотра и обследования |
| Изменение стула после приема лекарственных средств (антибиотики), стал более жидким | Побочное действие лекарств | Консультация с врачом для отмены лекарства или уменьшение дозы и курса приема |
| Ребенок чувствует себя хорошо, но стул темного цвета (принимает препараты железа, или ел чернику или овощи темно-зеленого цвета) | Влияние на стул лекарств или еды | С малышом все в порядке, беспокоиться не надо |
| У малыша стал стул глинистого, светлого цвета, моча потемнела, кожа с желтоватым оттенком, пожелтели склеры (белки глаз) | Вирусный гепатит (старшие дети) Врожденное заболевание печени или атрезия желчных ходов (новорожденные) | Немедленно вызвать детского врача, для осмотра и лечения, возможна госпитализация ребенка. До приезда врача обеспечить малышу покой. |
| Стул слабо окрашен, неприятно пахнет, жирный и обильный | Недостаточное пищеварение | Консультация педиатра (или гастроэнтеролога) для обследования и назначение лечения |
| Повышение температуры, нарушение общего состояния, в каловых массах примесь крови темно-бордового или алого цвета | Воспалительные заболевания желудочно-кишечного тракта, кровотечения из разных отделов кишечника | Немедленно вызвать неотложную помощь, возможна госпитализация для обследования и лечения |
| Стул напоминает кофейную гущу или черный и вязкий | Кровотечение из верхних отделов желудочно-кишечного тракта (пищевод или желудок), называется мелена | Немедленно вызвать неотложную помощь, возможна госпитализация для обследования и лечения |
ДЛЯ ИНФОРМАЦИИ
Цвет и консистенция стула
Цвет и консистенция стула у ребенка могут меняться время от времени – это нормально. Тем не менее следы свежей крови или черный вязкий стул могут быть признаками кровотечения и требуют срочного обследования. Внезапное появление жидкого стула, со слизью или без нее, указывает на понос. Если стул обильный, жирный, дурно пахнет, слабо окрашен – это признаки плохого переваривания пищи. Во всех этих случаях требуется осмотр детского врача. Если у ребенка кал светлый, глинистого цвета и моча стала темной, возможен вирусный гепатит – немедленно вызовите детского врача.
Незначительные изменения цвета кала связаны с питанием. У детей на грудном вскармливании кал мягкий, почти жидкий, напоминает светлую горчицу. Он может содержать частички, похожие на семена. При искусственном вскармливании стул желтовато-коричневый или желтый, более плотный, но все же не плотнее замазки. Если стул очень твердый и сухой, это может быть связано с недостатком жидкости или ее избыточной потерей, например, с потом при повышении температуры и пр. Если ребенок съел большую порцию овощей или другой трудноперевариваемой пищи, переваривание может замедлиться, и каловые массы бывают очень темного цвета. От свеклы или продуктов, окрашенных в красный цвет, стул может стать красноватым (по этой же причине розовой может стать моча).
Каловые массы приобретают голубой, фиолетовый или другой оттенок, если ребенок попробовал на вкус карандаши. В этом случае, как только окрашенное вещество выделится из кишечника, стул обретает нормальный цвет. Если состояние ребенка ухудшилось, немедленно вызовите детского врача – возможно отравление.
Причины диареи с кровью у ребенка
Жидкий стул с кровью у ребенка – это не самостоятельное заболевание, а совокупность симптомов, сопровождающих течение различных патологических процессов. В данной ситуации диарея, имеющая ряд возрастных особенностей, может различаться по частоте испражнений и объему фекалий. В первую очередь это определяется характером вызвавшего ее заболевания и локализацией кишечного кровотечения.
К наиболее характерным причинам поноса с кровью у ребенка относятся:
- острые кишечные инфекции (дизентерия, сальмонеллез, эшерихиоз, протейная/стафилококковая/ротавирусная инфекция и пр.);
- паразитарные заболевания (амебиаз, лямблиоз, гельминтозы);
- непереносимость коровьего молока, сои (может развиться у младенцев, находящихся на искусственном вскармливании);
- реакция на некоторые лекарственные препараты;
- внутренний геморрой (следствие врожденного расширения геморроидальных вен, длительного сидения на горшке, сильного продолжительного плача и пр.);
- ювенильные полипы (доброкачественные новообразования). Выявляются в возрасте 4–7 лет. При внедрении в просвет кишечника могут вызывать у ребенка легкую диарею с кровью;
- болезнь Крона (хроническое воспалительное заболевание кишечника);
- язвенный колит (воспаление слизистой оболочки толстой кишки). Обычно встречается в школьном и подростковом возрасте, реже – у малышей первого года жизни;
- системная красная волчанка (аутоиммунная патология соединительной ткани и сосудов). В отдельных случаях может сопровождаться поносом с прожилками крови.
Мнение эксперта
Аноректальная трещина у ребенка – в сравнении со взрослыми относительно благоприятное состояние. При своевременном обращении за специализированной помощью проблему можно устранить консервативно в короткие сроки. Благодаря хорошим способностям к восстановлению слизистой оболочки у детей терапия может занять всего 4-5 дней. Главное – не игнорировать первые признаки заболевания. В противном случае острая трещина переходит в хроническую форму, становится причиной ежедневного дискомфорта для пациента, и требует уже оперативного вмешательства.
Сопутствующие симптомы
При появлении у ребенка жидкого стула с примесями крови необходимо определить другие, сопутствующие симптомы. Это поможет в дальнейшем описать врачу полную картину состояния малыша и оказать ему полноценную помощь.
Температура тела
Если привычный стул у ребенка сменил понос с кровью без температуры, это может быть свидетельством:
- аллергической реакции;
- несварения желудка после переедания;
- резкой смены привычного рациона;
- раннего неправильного введения прикорма;
- сильного стресса, испуга;
- легкой степени пищевого отравления.
Однако подобное расстройство может обуславливаться и более серьезными причинами. Поэтому появление в каловых массах даже незначительных кровяных примесей является веским основанием для обращения к врачу.
Рвота и понос с кровью у ребенка с температурой – это первый признак острой кишечной инфекции. Таким симптомам обычно сопутствует слабость, головокружение, ломота в теле, боли, урчание и спазмы в животе, ложные позывы к дефекации.
Изменение цвета каловых масс, наличие слизи
При развитии расстройства следует очень внимательно присмотреться к каловым массам. Иногда родители принимают за прожилки крови не полностью переваренные красные продукты (томаты, свеклу, паприку, чернику, смородину и пр.).
Самым опасным состоянием, требующим безотлагательной врачебной помощи, является красный понос у детей. Появление алой крови может означать быстрое массивное кровоизлияние в толстой кишке или других участках кишечника.
Наличие жидких каловых масс темно-коричневого или черного цвета (так называемая мелена) говорит о присутствии источника кровотечения в верхних отделах ЖКТ или о воспалительных изменениях в стенках тонкого кишечника.
Пенистый желто-зеленый, зеленоватый, светло-коричневый и других цветов понос у ребенка с прожилками крови и слизи обычно развивается на фоне острой кишечной инфекции.
Анальный зуд
Если кровяной понос у ребенка сопровождается зудом в области заднего прохода, это может быть свидетельством травмирования внутреннего геморроидального узла.
Причины анальной трещины
Патогенетической основой развития анальной трещины у детей является нарушение целостности слизистой оболочки заднего прохода. Причиной такого дефекта могут быть:
- Надрыв тканей из-за прохождения слишком густых каловых масс.
- Неправильная постановка очистительных клизм или газоотводящих трубок, когда слизистая травмируется жесткими элементами лечебных изделий.
- Неправильно проведенные оперативные вмешательства в аноректальной области.
Важно понимать, что нарушение целостности слизистой оболочки в описанных ситуациях возникает не всегда. Риск развития проблемы увеличивают провоцирующие факторы:
- Генетическая предрасположенность или наличие врожденных пороков развития аноректальной области или всего желудочно-кишечного тракта (ЖКТ).
- Хронические кишечные инфекции, сопровождающиеся диареей. В таких случаях слизистая оболочка истончается и становится более уязвимой перед механическим воздействием густых каловых масс.
Ситуацию еще более отягощает наличие локального воспалительного процесса.
- Проктиты и другие заболевания прямой кишки, которые непосредственно снижают резистентность тканей.
- Нарушения метаболизма. Сахарный диабет, патология всасывания отдельных компонентов пищи создают условия для расстройства дефекации и изменения нормальной архитектуры тканей.
- Травматические повреждения аноректальной зоны – падения, удары, расчесывания анальной области на фоне глистной инвазии.
Первая помощь при поносе с кровью
Что делать, если у ребенка понос с кровью? Прежде всего необходимо вызвать врача или бригаду скорой помощи. До их приезда, для облегчения состояния и предотвращения обезвоживания организма, детям старшего возраста каждые 5–10 минут следует попеременно давать немного сладкого чая и подсоленную воду. Грудничков нужно чаще прикладывать к груди. Также важно ограничить употребление пищи до дальнейших указаний врача.
* Среди средств на основе Лоперамида. По продажам в деньгах за февраль 2021 г. — январь 2021 г., по данным IQVIA (с англ. АйКЬЮВИА).
Расчет объема жидкости для здоровых детей
Дети в возрасте до 1 года
должны выпивать не менее 100 мл воды в сутки.
Для здоровых детей с весом от 10 до 20 кг
потребность в воде рассчитывается по формуле:
100 мл (объем воды для детей до 1 года) + 50 мл на каждый кг при массе тела свыше 10 кг.
Например, при массе 12 кг: 100 мл + 2 х 50 мл = 200 мл.
Ребенок с массой 20 кг должен выпивать воды: 100 мл + 50 х 10 = 600 мл
Для детей массой выше 20 кг
предлагается следующая формула для расчета:
600 мл (объем воды для ребенка массой 20 кг) + 20 мл на каждый кг при массе свыше 20 кг.
Для детей старше 3-5 лет
можно воспользоваться расчетом количества воды: 30мл / кг массы
Если на фоне диеты жалобы исчезли, но сомнения остались?
Возможно повторное введение белка-аллергена: снова появились прежние жалобы — сомнения разрешены.
Важно: так нельзя делать при острых и ярких аллергических состояниях, возможен анафилактический шок!
Но проктоколит — это не острое, не тяжелое состояние, поэтому эксперимент возможен.
Прогноз у non-IgE состояний обычно хороший.
Жалобы исчезнут, даже если вообще ничего не делать… но лучше так не поступать!
Часто при обсуждении жалоб у младенца родители вспоминают, что кровь в стуле в первые месяцы жизни была и у старших детей, но потом исчезла самостоятельно. Задним умом понимаем — скорее всего у них тоже был аллергический проктоколит.
У большей части детей с проктоколитом жалобы исчезают до года, при FPE в возрасте с 1 до 3 лет, при FPIES в возрасте от 1 до 5 лет.
Очень редко аллергический проктоколит сохраняется в более старшем возрасте или возникает впервые у старших детей или взрослых.
В этих случаях очень тяжело исключить определенный пищевой продукт-триггер, часто требуется медикаментозное лечение — кортикостероиды, аминосалицилаты. Спектр состояний для дифференциального диагноза у врача тоже другой.
5, всего, сегодня
Вопросы
- Какой врач занимается лечением анальной трещины у детей?
Выявлением и лечением анальной трещины занимается детский проктолог или хирург. - Можно ли вылечить анальную трещину народными средствами?
Консервативная терапия анальной трещины у детей направлена на стабилизацию стула и быстрое заживление поврежденных тканей. В некоторых случаях этого эффекта удавалось достичь с помощью средств народной медицины – ванночек с ромашкой, облепиховые свечи и другие местные средства в сочетании с диетой. Однако в любом случае предварительно нужно проконсультироваться со специалистом. Анальные трещины часто являются следствием других проктологических заболеваний, которые без адекватного лечения могут прогрессировать. - Нужна ли ребенку операция при анальной трещине?
В 90% случаев при своевременном обращении пациента за помощью оперативное вмешательство не требуется. Вовремя начатая консервативная терапия способствует полному заживлению дефекта слизистой без последующих рецидивов. Исключением являются запущенные случаи, когда образуется плотная рубцовая ткань по краям трещины, которая мешает заживлению. В рамках оперативного вмешательства проводится ее иссечение и ушивание дефекта, после чего назначает стандартные медикаменты для ускорения заживления. - Как самостоятельно выявить анальную трещину у ребенка?
Боль во время дефекации и алая кровь в кале – верные признаки проблемы. Также можно самостоятельно осмотреть анальную область ребенка. В 50-60% случаев дефект слизистой оболочки виден без использования дополнительных инструментов. Однако такой комплекс самодиагностики не заменяет консультации у специалиста. Только комплексное обследование и персонифицированное лечение способно радикально решить проблему анальной трещины в детском возрасте.
Диагностика анальной трещины
Диагностикой анальной трещины занимается детский проктолог или хирург. Еще при первичном обращении родителей к врачу специалист может заподозрить наличие этого заболевания. Врач обращает внимание на характерные жалобы ребенка, влияние провоцирующих факторов, анамнез развития патологического процесса.
Для постановки окончательного диагноза требуется проведение пальцевого ректального исследования. Однако чтобы не доставлять психоэмоционального дискомфорта при наличии выраженного болевого синдрома сначала врач может ограничиться простым осмотром анальной области. Иногда дефект можно выявить сразу.
Если ректальное исследование не было проведено сразу, оно переносится на следующее посещение. Дело в том, что анальные трещины часто являются следствием других проктологических заболеваний, которые без полноценного обследования могут быть не диагностированы. А это означает, что патология прямой кишки будет неуклонно прогрессировать.
Для комплексной оценки состояния пациента проводятся следующие тесты:
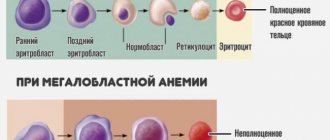
- Общий анализ крови и мочи. Позволяет выявить сопутствующие заболевания, первую очередь анемию, воспаление.
- Копрограмма – микроскопический анализ каловых масс, что особо важно при подозрении на дисфункцию других отделов ЖКТ.
- Биохимический анализ крови. Обнаруживает метаболические сдвиги в организме.
- УЗИ органов брюшной полости. Выявляет аномалии развития внутренних органов.
При выявлении сопутствующей патологии параллельно проводится ее лечение, которое позволяет избежать рецидива анальной трещины.
Лечение анальной трещины
Анальная трещина у детей – заболевание, которое на ранних этапах своего развития хорошо поддается консервативному лечению. Операция может быть показана только при неэффективности медикаментозной терапии или длительном хроническом течении процесса, когда вокруг трещины образуется валик из плотной рубцовой ткани, мешающий заживлению.
Консервативное лечение
Ключевым аспектом эффективного лечения анальной трещины у детей на раннем этапе развития заболевания является коррекция пищевого рациона и водного баланса. Это позволяет смягчить каловые массы и предотвратить повторную травматизацию слизистой оболочки. Рекомендуется временно исключить из рациона жирные и жареные блюда, снизить количество потребляемого мяса. Стоит увеличить количество фруктов и овощей, которые богаты клетчаткой. Грубое волокно притягивает жидкость, увеличивает объем каловых масс и тем самым способствует нормализации стула.
Кроме коррекции рациона, проктолог назначает следующие группы медикаментов:
- Мягкие слабительные средства (при наличии запоров).
- Заживляющие мази и кремы, суппозитории.
- Противовоспалительные свечи.
Для очистки кишечника и устранения локального воспалительного процесса ребенку в течение 2-5 дней рекомендуется проводить ванночки с отваром ромашки. Температура воды около 37°С. При наличии у ребенка анемии на фоне незначительных кровотечений врач назначает препараты железа, витамин В 12, фолиевую кислоту.
Хирургическое лечение
Хирургическое иссечение анальной трещины у детей проводится при неэффективности консервативных методов лечения. Оно показано при хронической форме заболевания и практикуется преимущественно в подростковом возрасте, когда процесс из острого перешел в хронический.
Суть операции заключается в иссечении патологических рубцовых тканей и самой трещины с дальнейшим ушиванием дефекта. После этого пациент получает стандартную консервативную терапию, направленную на стабилизацию стула и заживление послеоперационной раны.