Что такое сердечный шум и каким он бывает
Благодаря работе сердечно-сосудистой системы, ткани и органы получают необходимые питательные вещества и кислород. После рождения в организме ребенка происходит значимая перестройка кровообращения в легочных сосудах, сменяется доминанта правого желудочка на левый, наблюдается физиологическое закрытие артериального протока, повышается давление в легочном стволе для облегчения работы левого желудочка. Такие изменения обуславливают кардиальные шумы.
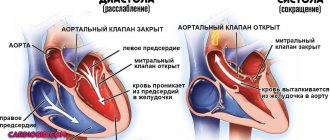
Во время обследования доктор проводит аускультацию при помощи фонендоскопа, поочередно прослушивая клапаны сердца:
- митральный;
- аортальный;
- клапан легочной артерии;
- трехстворчатый клапан.
Метод аускультации помогает оценить частоту и ритмичность тонов, их мелодичность и тембр.
Как предотвратить проблемы?
Своевременно сделанное УЗИ сердца ребенку — возможность диагностировать заболевание на ранней стадии и приступить к своевременному лечению. Не стоит заниматься “самолечением”, так как некоторые лекарства могут снять лишь симптомы и боль, но при этом сама проблема останется, а заболевание будет прогрессировать.
На официальном сайте медицинского центра “Гераци” можно записаться к опытному кардиологу, который сможет распознать проблему, при необходимости назначит дополнительные исследования и составит план лечения, которое будет направлено на устранение проблемы, а не снятие симптомов. Для получения дополнительной информации и ответов на любые вопросы работает круглосуточный телефон медицинского центра 8-863-333-20-11.
Причины возникновения
Наиболее частые источники шумов в сердце у ребенка связаны с нарушением тока крови и возникновением завихрений в надклапанном отделе аорты, легочном стволе или полостях органа. Причины этого нарушения гемодинамики – дефект клапанного аппарата или перегородки, сосудистая аневризма, снижение вязкости крови на фоне анемии и такие случаи:
- если ребенок недоношенный, источник шума – недостаточно сформированное сердце, неполное закрытие аортального протока после рождения;
- когда в первые трое суток после рождения выслушивается мягкий систолический шум, это свидетельствует об анатомической обструкции выходов желудочков, что требует ежедневного наблюдения в динамике;
- смешанный систолодиастолический шум чаще возникает при неполном заращении аортального протока, который закрывается по окончании перестройки с фетального кровотока после рождения;
- наиболее частая причина шума в сердце у новорожденного – открытый аортальный проток (завихрения негромкие, дующие, больше слышны между II и I тонами сердца);
- выслушивание шумов у ребенка во время систолы удобно на третьи-четвертые сутки при кардиомиопатии и нарушении переходного кровообращения, образовании патологического шунта из правых отделов сердца влево и наоборот;
- главный признак патологии органов сердечно-сосудистой системы и врожденных клапанных пороков – нарушение гемодинамики, цианоз (посинение кожных покровов), артериальная гипоксемия и снижение сатурации (насыщение кислородом крови) менее 75%;
- у детей старшего возраста источник шумов – перенесенная болезнь, простуда, ангина или ОРВИ. В результате чего воспалительный процесс и бактериальная культура провоцируют поражение клапанов сердца, эндокардит (воспаление эндокарда);
- если ребенок старше пяти лет и при аускультации слышен шум, нередко причина в аномалии левого желудочка, добавочной хорде, обнаружить которую можно только на УЗИ сердца. Когда нет нарушения гемодинамики, лечение не требуется.
В отличие от патологического шума, функциональный всегда слышен во время систолы, он с меньшей интенсивностью. У новорожденных аускультативно определяют большее распространение завихрений за пределы границ сердца. Если у ребенка не учащенное сердцебиение, нет цианоза и признаков сердечной недостаточности, то такой шум неопасный, но требует наблюдения. Достаточно иметь оценку функциональных шумов в динамике времени, учет данных кардиограммы, УЗИ сердца.
Что нужно помнить родителям?
Для того, чтобы у ребенка было здоровое сердце, необходимо тщательно следить за его распорядком дня, питанием, общим состоянием здоровья и грамотно распределять нагрузки. Психо-эмоциональные в том числе. Повышенные нагрузки сердцу не нужны, но ребенок должен тренировать свое сердце, то есть вести активный образ жизни: достаточное время проводить на улице, регулярно бывать на природе, заниматься спортом. В питании нужно уделять внимание полноценным белкам (мясу, рыбе, творогу, яйцам), ведь сердце такая же мышца как все остальные, и ее нужно питать. Полезны свежие фрукты и овощи, а также богатые калием и магнием сухофрукты, отвары из них. Будьте внимательны и не запускайте очаги хронической инфекции у ребенка: даже не вылеченный вовремя пресловутый кариес способен снизить иммунитет и запустить механизм, который косвенным образом «аукнется» на работе сердца. Поэтому регулярно водите ребенка на плановые осмотры не только к кардиологу и неврологу, но и на прием к другим узким специалистам, направление к которым вам даст участковый педиатр.
Ольга Чубукова-Реуцкая
Правильные действия
Основа профилактики заболеваний сердца у детей – соблюдение регулярных медицинских осмотров у неонатолога и педиатра по алгоритму:
- Первичное обследование проводит врач-неонатолог в родильном доме, когда при помощи аускультации оценивает сердечную деятельность.
- Скрининг для диагностики врожденных пороков сердца делают, если наблюдают шумы в органе.
- На основании данных сатурации и УЗИ сердца доктор подтверждает или снимает диагноз.
- После выписки из роддома ребенка до месяца на дому курирует врач общей практики. В норме после третьей-четвертой недели закрывается венозный проток и начинает полноценно функционировать кровеносная система. Врачебный осмотр помогает выявить малейшее отклонение от нормы, диагностируя шумы у новорожденных.
- Особо важен грудной возраст ребенка (младенец до года), когда завершается полная перестройка кровообращения и доктор делает вывод о природе шума.
- Синюшность кожи – основной симптом нарушения гемодинамики. В комплексе с выраженной слабостью, головокружением и низким гемоглобином – это показания для обследования.
- Помимо аускультации, всех детей с признаками шумов в сердце нужно направлять на фонокардиографию, эхокардиографию, УЗИ сердца и магистральных сосудов.
- Отказ от обследования и лечения ребенка с шумами в сердце приводит к серьезным нарушениям гемодинамики, сердечной недостаточности. Не допустить развития патологии органа помогают регулярные осмотры у детского врача.
Причины шумов в сердце у новорожденных и детей постарше
Симптом возникает из-за особенностей строения органа. Анатомические аномалии могут быть безопасными, тогда ребенок их быстро перерастает. Такие шумы называют физиологическими, невинными или функциональными. Их провоцируют:
- анемия;
- особенности развития, неравномерный рост сосудов и сердца;
- повышение давления, вызванное внешними обстоятельствами, к примеру, усталостью, стрессом, болезнью, к примеру, ОРЗ;
- незначительные патологии, например, дисфункция папиллярных мышц, дистрофия или воспаление миокарда.
Тревожный симптом – органические шумы. Они свидетельствуют о серьезной болезни, врожденной или приобретенной. Самые распространенные недуги:
- врожденный порок сердца;
- острый миокардит;
- открытое овальное окно;
- доброкачественные и злокачественные опухоли;
- пролапс митрального клапана.
При физиологических шумах ребенок выглядит здоровым. Он хорошо себя чувствует, нормально набирает вес, охотно играет. Если шумы органические, малыш становится тихим и вялым. Он избегает подвижных игр, плохо ест, теряет вес. Иногда ребенок отстает в развитии от сверстников. Когда малыш активно двигается, у него синеют губы и ногти, бледнеет кожа, выступает обильный пот. Ребенок задыхается, жалуется на сердцебиение и головокружение. Если вы наблюдаете какой-то из этих симптомов, немедленно обратитесь к врачу.
Факторы развития
Особое место занимает стойкое увеличение артериального давления. При ФКП придают важное значение придают цифрам более 140/90 мм.рт.ст. Если причиной таких проявлений является не сердечная патология, то возможно развитие других форм. Чаще появляются признаки гипертрофической кардиомиопатии или дилатационной.
При значительном увеличении давления, нагрузка на миокард и сосуды повышается. Стенки теряют прежнюю эластичность, и со временем процесс циркуляции крови становится сложным.
Все клетки сердца богаты различными белками. При наличии дефекта в любом из них изменяется работа мышечных стенок. Если при обследовании не удается установить тонную причину симптомов, то склоняются к генетической предрасположенности к кардиомиопатии.
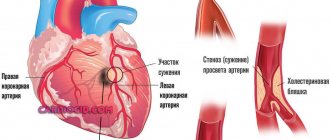
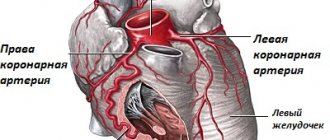
При дефиците кислорода в тканях постепенно развивается ишемия. У большинства пациентов нарушение возникает при патологии артерий сердца. Люди старшего возраста имеют склонность к атеросклерозу. Просвет сосудистых стенок сужается за счет отложения холестерина.
Патология становится предрасполагающим фактором для развития функциональной кардиопатии. Важен возраст более 50 лет, курение, ожирение, сахарный диабет, высокое артериальное давление.
Патология появляется не только у малышей и людей старшего возраста. Беременные, находясь в третьем периоде, или в первые месяцы после родов рискуют заболеть тоже. Это связано с гормональными перестройками и временным изменением гемодинамики.
В норме у женщин повышается объем циркулирующей крови. Дополнительно на организм действует стресс, артериальное давление. При появлении новорожденного ребенка возникает вторичная кардиопатия. Они относятся к обратимым. Своевременное лечение заболеваний, на фоне которых появились симптомы, приводит к восстановлению здоровья.
Прогноз
В случае с функциональными шумами прогноз всегда благоприятен. Это не заболевание и не проявление патологического процесса. Нарушений активности кардиальных структур, гемодинамических проблем нет.
Вне органических расстройств, анатомических дефектов также положительный. Удается добиться полного восстановления в 90-95% случаев.
Компенсированные пороки (не все) можно излечить в 80% ситуаций хирургическими методами.
В самых тяжелых случаях выживаемость составляет 30-40%, что все равно довольно много. Главное, что нужно помнить родителям — стоит внимательно следить за самочувствием ребенка, при необходимости срочно обращаться к кардиологу для прохождения полной диагностики.
Этиология
Причины проблем с сердцем у детей условно делятся на крупные подгруппы. Разберем каждую отдельно.
Со стороны матери
Если во время беременности женщина переболела краснухой, системной красной волчанкой, сифилисом, токсоплазмозом, если у нее есть сахарный диабет или другие хронические заболевания, то всё это отражается на плоде.
Список разрешенных препаратов для беременных строго ограничен, большинство антибиотиков, варфарин и другие лекарственные вещества (их называют тератогенными) слишком токсичны для плода. Их прием повышает риск самопроизвольного аборта (выкидыша) или различных аномалий развития ребенка.
Прием алкоголя, курение и употребление наркотиков беременными также приводит к врожденным патологиям у детей.
Генетические нарушения
Чаще всего это хромосомные аномалии. Но генетическая предрасположенность и мутации не рассматриваются как единственная причина кардиологических патологий. В 90% случаев причина проблем с сердцем – мультифакторная.
Вредные привычки
Про то, как состояние организма матери влияет на детей, мы уже поговорили. Но факторы риска развития проблем с сердцем у детей аналогичны таковым у взрослых:
- Курение;
- Алкоголь;
- Малоподвижный образ жизни;
- Наркотические вещества;
- Стресс;
- Инфекции;
- Высокий уровень холестерина.
Этот список актуален скорее для подростков 14-17 лет, чем малышам. Однако надо понимать, что никотин и продукты метаболизма этанола разрушают миокард и сосудистую стенку у ребенка точно так же, как и у взрослого. «Баловство» за гаражами может обернуться инфарктом в 30 лет.
Статистика показывает, что за последнее десятилетие возрос процент детей с избыточной массой тела, что тоже негативно влияет на сердце. Инфаркт миокарда в связи с ожирением и другими факторами риска «помолодел» и уже встречается у девушек и юношей 20-30 лет, что ещё в 2000-ых годах считалось казуистикой.
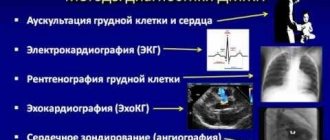
Диагностика
- Электрокардиографию (ЭКГ).
- Рентгенографию грудной клетки.
- Ультразвуковое исследование (УЗИ) сердца.
- Эхокардиографию. На настоящий момент, является наиболее информативным и максимально безопасным диагностическим методом, позволяющим с высокой точностью определить патологию. В данном исследовании врач наблюдает не только трехмерную картину сердца, но и отслеживает давление в камерах и скорость движения крови в них.
- Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ).
- Ангиокардиографию – изучение состояния сердечных сосудов.
- Анализы крови. В зависимости от вида и способа взятия и исследования крови можно диагностировать иные заболевания, негативно влияющие на работу сердца. Таким способом выявляются инфекции, заболевания почек и иммунной системы.
Лечение
Терапия полностью зависит от конкретной нозологии. Инфекционные эндокардиты и перикардиты лечатся препаратами, а вот опухоли или пороки требуют оперативного вмешательства, в противном случае ребенок будет расти, а вместе с ним и патологические отверстия (или новобразования) в органе, что приведет к летальному исходу.
Консервативное лечение
Немедикаментозные методы рекомендуются всем пациентам с предрасположенностью или наличием кардиологических проблем. Они включают в себя:
- нормализацию режима труда и отдыха;
- 8-часовой сон;
- регулярную умеренную физическую активность;
- контроль за потреблением соли;
- снижение массы тела (если есть лишний вес);
- исключение алкоголя и курения;
- смена рациона в сторону правильного питания.
Специфическая медикаментозная терапия зависит от причины нарушений работы сердца. Основные группы препаратов:
- Антибиотики (при бактериальной этиологии);
- Гипотензивные (Бета-блокаторы, диуретики, ингибиторы АПФ и блокаторы рецепторов ангиотензина II расширяют сосуды для снижения артериального давления);
- Сердечные гликозиды (для восстановления сердечной проводимости и сократимости);
- Нестероидные противовоспалительные средства (подавляют воспаление);
- Иммуносупрессоры (при аутоиммунных процессах) и др.
Хирургическое лечение
Хирург восстанавливает сердечный ритм с помощью имплантации электрокардиостимулятора. Батарейки к нему каждые 5-7 лет меняются при повторной операции.
Все пораженные клапаны заменяются на искусственные. В тяжелых случаях требуется трансплантация сердца.
Симптомы
Ребенок, у которого есть проблемы с сердцем, может жаловаться на:
- Боли в груди (в области сердца, возможна иррадиация в руку, подреберье, в подмышечную впадину);
- Одышку;
- Учащенное сердцебиение или ощутимые паузы;
- Перебои в работе сердца;
- Головокружение;
- Потемнение в глазах и обмороки;
- Бледность или цианоз (синюшная окраска кожи и слизистых оболочек);
- Ускорение пульса или его различие на руках;
- Плохой аппетит и низкий рост;
- Частые респираторные инфекции;
- Набухание и пульсация сосудов шеи;
- Высокое или низкое артериальное давление;
- Деформация грудной клетки и др.
Симптомы обычно возникают или усиливаются после физических нагрузок. Первое время ребенок обычно не придает этому значение, затем его выносливость начнет страдать, а состояние ухудшается, что и становится причиной обращения к кардиологу.