ГлавнаяДетская поликлиникаКардиологияКардиты
Кардиты представляют собой воспалительные поражения сердца различной этиологии, которые не связаны с ревматизмом или другими заболеваниями системного характера. В педиатрии целесообразность применения термина «кардит» обоснована возможностью одновременного поражения двух или трех оболочек сердца (эндо-, мио- или перикарда).
Классификация неревматических кардитов, применяемая в педиатрической практике, предусматривает выделение периода возникновения [врождённый (ранний, поздний) и приобретённый], этиологическую принадлежность, характер течения (острый, подострый, хронический), степень тяжести, выраженность сердечной недостаточности, возможные исходы и осложнения заболевания.
Симптомы
- Кардит острой формы
Проявления интоксикации (бледность, утомляемость, потливость, снижение аппетита, небольшое повышение температуры тела и др.); боли в области сердца; слабый, учащенный, часто аритмичный пульс; расширение границ сердца; снижение артериального давления; нарушение ритма сердечной деятельности, наличие систолического шума; перикардит (у некоторых маленьких пациентов). - Кардит подострой формы
Проявления интоксикации (бледность, повышенная утомляемость, раздражительность и др.); дистрофия; сердечная недостаточность, которая развивается постепенно; аритмии, систолический шум; увеличение размеров сердца. - Кардит ранней врожденной формы
Небольшая масса тела при рождении; быстрая утомляемость при кормлении; беспричинное беспокойство; потливость, бледность; кардиомегалия, глухие сердечные тоны; «сердечный горб» (выпячивание области сердца); прогрессирующая сердечная недостаточность. - Поздний врожденный кардит
Нарушения ритма и проводимости сердца; умеренная кардиомегалия; громкие сердечные тона; слабо выраженная сердечная недостаточность.
Распознавание неревматического кардита у детей должно проходить при обязательном участии детского кардиолога. Постановке диагноза неревматического кардита у детей помогает совокупность клинико-инструментальных данных: электрокардиография, рентгенография, УЗИ сердца, иммунологический анализ крови.
Вирусный кардит
Лечение вирусных кардитов состоит из двух этапов: стационарного (острый период или обострение) и поликлинического или санаторного (период поддерживающей терапии). При лечении детей, больных кардитом, необходимо проводить этиотропную, патогенетическую и симптоматическую терапию, направленную на восстановление нарушенных функций и нормализацию гемодинамики.
В остром периоде вирусного кардита рекомендуется ограничить двигательную активность ребенка в течение 1-2 недель (иногда при тяжелом течении это ограничение удлиняют). Однако не следует надолго назначать постельный режим, поскольку детренированность отрицательно влияет на сердечно-сосудистую систему и на течение неревматического кардита.
Питание больных в остром периоде при отсутствии признаков недостаточности кровообращения должно быть полноценным, с достаточным содержанием витаминов, белков, жиров и углеводов. При наличии признаков недостаточности кровообращения содержание поваренной соли ограничивают до 3-5 г/сут, а количество жидкости — до 1 — 1 , 5 л, или определяют питьевой режим исходя из количества выделенной мочи: ребенок получает жидкости на 200-300 мл меньше, чем диурез. По мере ликвидации недостаточности кровообращения количество жидкости и поваренной соли увеличивают до возрастной нормы.
В диету обязательно вводят продукты с повышенным количеством солей калия (изюм, курага, инжир, орехи, чернослив, печеный картофель), особенно при назначении диуретиков и глюкокортикоидов. В остром периоде неревматического кардита из рациона полностью исключают пищевые продукты, оказывающие возбуждающее действие на сердечно-сосудистую систему: кофе, крепкий чай, пряности, хрен, чеснок и др.
Лечение при вирусной инфекции до настоящего времени нельзя признать успешным. Эффективность существующих противовирусных препаратов, в частности интерферона, невысока, и назначать его следует только на ранней стадии кардита, когда вирусы находятся в миокарде.
Более активна патогенетическая терапия, направленная на торможение воспалительного процесса и устранение иммунных нарушений. Широко используются нестероидные противовоспалительные препараты: салицилаты, производные пиразолона (реопирин), индолуксусной кислоты (индометацин, метиндол), фенилпропионовой кислоты (бруфен, напроксин), фенилуксусной кислоты (вольтарен). Эти препараты оказывают противовоспалительное действие посредством нескольких механизмов. Они уменьшают энергетическое обеспечение воспаления, тормозя образование АТФ в воспалительных очагах, уменьшают образование простагландинов, гистамина и других медиаторов воспаления, улучшают микроциркуляцию за счет торможения агрегации тромбоцитов.
Назначаются нестероидные противовоспалительные препараты по обычным схемам: ацетилсалициловую кислоту в дозе 0,15-0,2 г на 1 год жизни в сутки или по 50 мг на 1 кг массы тела, индометацин по 1-2 мг на 1 кг массы тела в сутки, ибупрофен (бруфен) по 10 мг на 1 кг массы тела в сутки, вольтарен по 2-3 мг на 1 кг массы тела в сутки в течение 3-6 недель.
Глюкокортикоиды показаны при диффузном кардите и наличии сердечной недостаточности, кардите с преимущественным поражением проводящей системы сердца. Кортикостероиды также обязательны при лечении кардитов, возникающих при аллергозах и системных заболеваниях. Преднизолон применяют внутрь из расчета 1 -1,5 мг на 1 кг (в пределах 30-45-60 мг) в течение 4 недель с последующим постепенным снижением по 1/3-1/4 таблетки (1 таблетка — 5 мг) в 3 — 4 дня у детей первых трех лет жизни и по 1/2 таблетки у детей старшего возраста. При недостаточном эффекте поддерживающую дозу преднизолона (0,5 мг на 1 кг в сутки) применяют несколько недель. Если, несмотря на лечение, процесс становится подострым или хроническим, то рекомендуется назначать препараты аминохинолинового ряда (делагил, плаквенил). Указанные препараты оказывают противовоспалительное (стабилизируют лизосомальные мембраны и угнетают нуклеиновый обмен) и противосклеротическое действие. Вначале их применяют в дозе 10 мг на 1 кг массы тела, затем — 5 мг на 1 кг 1 раз в день после ужина в течение 6-8 месяцев.
Поскольку в патогенезе вирусного кардита определенную роль играют кинины, то предупреждение повреждающего действия кининов, образующихся при активации комплексами антиген-антитело, достигается назначением антикининовых препаратов: пармидина (ангинин, продектин), контрикала и др. Пармидин применяют по 0,25-0,75 г/сут в течение 3-4 недель.
При наличии изменений в микроциркуляторном русле (замедление скорости кровотока с образованием стазов и микротромбов) применяют антикоагулянты: гепарин (120-150 ЕД на 1 кг массы тела), курантил или дипиридамол (5 мг на 1 кг массы тела в сутки).
Для улучшения нарушенного метаболизма в клетках миокарда назначают кардиотропную терапию. Поляризующую смесь (10%-й раствор глюкозы по 10-15 мг на 1 кг, 1 ЕД инсулина на 3 г вводимого сахара, панангин по 1 мл на год жизни, 2-5 мл 0,25%-го раствора новокаина).
Кроме того, для улучшения коронарного кровотока, повышения биоэнергетической активности миокарда, стимуляции окислительно-восстановительных процессов на клеточном уровне применяют рибоксин (предшественник АТФ), который проникает в клетки и практически не обладает побочным действием. Препарат назначают по 1-2 таблетке (1 таблетка — 0,2 г) 3 раза в день (до еды) в течение 1 месяца, затем — по 1 / 2 — 1 таблетке 2 раза в день еще 1 месяц.
С этой же целью применяют фосфаден (препарат АМФ), который регулирует окислительно-восстановительные процессы, оказывает сосудорасширяющее действие, обладает антиагрегационными свойствами и улучшает трофику тканей. В начале заболевания препарат целесообразно вводить внутримышечно по 0,25-1 мл 2%-го раствора 2 раза в сутки (в течение 2 нед), затем назначают внутрь по 1 / 2 — 1 таблетке (1 таблетка — 0,05 г) 2-4 раза в сутки (в течение 2 нед) в зависимости от возраста и тяжести заболевания.
Ранее с этой же целью широко применяли АТФ. Однако в настоящее время установлено, что для проникновения АТФ через клеточные мембраны требуется большое количество энергии. Это ставит под сомнение роль АТФ как источника энергии для обеспечения сократительной способности миокарда и улучшения в нем метаболических процессов.
Установлено, что миокард получает большую часть необходимой энергии через бета-оксидирование жирных кислот. Поэтому при неревматическом кардите целесообразно применять карнитина хлорид (карникор, долотин и др.), который является кофактором в системе, переносящей жирные кислоты через внутреннюю митохондриальную мембрану. Препарат назначают в виде 20%-го раствора внутрь: детям до 1 года — по 0,03-0,075 г (4-10 капель) 3 раза в сутки, от 1 года до 6 лет — по 0,1 г (14 капель), от 6 до 12 лет — по 0,2-0,3 г (28-42 капли) 2-3 раза в сутки. Продолжительность лечения — 4-8 недель (при выраженной тяжести заболевания и наличии сердечной недостаточности).
Некоторые исследователи рекомендуют для стимуляции обмена в миокарде использовать анаболические стероиды. Указанные препараты целесообразно назначать детям с астенией. Анаболические стероиды (неробол, ретаболил) следует вводить не ранее ч е м через 1 , 5 — 2 месяца от начала болезни во избежание обострения. Доза неробола составляет 2-5 мг 2- 3 раза в день в течение 3 недель, ретаболила 3 — 4 инъекции по 0,3-0,5 мл внутримышечно 1 раз в 3 недели. Повторные курсы через 4-6 месяцев.
Терапия, направленная на восстановление нарушенных функций миокарда, имеет сугубо симптоматический характер и зависит от конкретного проявления заболевания. Используются сердечные гликозиды, мочегонные и антиаритмические препараты.
Основная задача терапии при всех формах кардитов — устранение явлений сердечной недостаточности. Для улучшения сократительной функции миокарда применяют сердечные гликозиды, отдавая предпочтение дигоксину. Только в случае развития отека или предотека легкого следует использовать строфантин К или коргликон.
Дозу насыщения дигоксина (0,03-0,05 мг на 1 кг массы тела) вводят равномерно в течение 3 дней через каждые 8 ч под контролем ЭКГ. При отсутствии эффекта от насыщения можно вводить препарат 3 раза в день 1-2 дня. Такое медленное введение дигоксина помогает избежать «непереносимости» (интоксикации), которая возникает у больных кардитами при форсированном введении препарата и больших его дозах. При легкой и средней тяжести течения неревматического кардита дигоксин назначают внутрь, а при тяжелом состоянии — внутримышечно. Внутривенное введение гликозидов показано при острейшем процессе с отеком легкого.
После введения дозы насыщения дигоксина применяют поддерживающую дозу, выбор которой имеет свои особенности. Если больной удовлетворительно переносит насыщение дигоксином с явным эффектом (нормализация ЧСС, уменьшение одышки и сокращение размеров печени), то поддерживающая доза составляет 1/5 дозы насыщения. При тенденции к брадикардии дозу надо уменьшить до 1/6-1/8, а при постоянной тахикардии — увеличить до 1/4. Поддерживающую дозу дигоксина применяют внутрь в два приема через 10-12 ч, при недостаточной эффективности ее вводят внутримышечно, а в дальнейшем — внутрь.
Введение гликозидов должно быть осторожным, особенно при анурии и олигурии. В таких случаях лечение начинают с мочегонных средств (лазикс, фуросемид внутривенно) и после восстановления диуреза включают сердечные гликозиды. Подобранную эффективную дозу дигоксина применяют длительно. Показанием к отмене препарата служит нормализация данных клинического и инструментального исследований.
Большое значение в лечении больных с острыми кардитами и сердечной недостаточностью имеют мочегонные препараты. В зависимости от стадии сердечной недостаточности можно рекомендовать следующий план назначения диуретиков при кардитах: левожелудочковая недостаточность 1-IIА стадии — верошпирон; левожелудочковая IIА стадия + правожелудочковая IIА-Б — фуросемид внутрь и верошпирон; тотальная IIБ-III — фуросемид или лазикс парентерально в сочетании с ве-рошпироном, при неэффективности вводят бринальдикс или урегит. Дозы фуросемида — 2-4 мг на 1 кг, верошпирона — 1-4 мг на 1 кг, бринальдикса и урегита — 1-2 мг на 1 кг массы тела. С целью увеличения диуреза при рефрактерной сердечной недостаточности возможно назначение эуфиллина (по 0,1-0,2 мл на 1 кг массы тела, но не более 3 мл 2,4%-го раствора). В стационаре мочегонные препараты назначают ежедневно в течение 1 — 1,5 месяца. Если левожелудочковая, а тем более тотальная сердечная недостаточность сохраняется в пределах IIА-Б стадии, то их продолжают применять и в домашних условиях с возможным переходом в последующем на прием 2-3 раза в неделю.
У больных вирусным кардитом наблюдаются разнообразные нарушения ритма сердца, которые обусловлены расстройством функций автоматизма, возбудимости и проводимости. Поэтому в комплексную терапию вводят антиаритмические препараты, чаще всего панангин (аспаркам) и др.
2.Причины
Как с очевидностью вытекает из названия, непосредственной причиной воспаления в данном случае является жизнедеятельность болезнетворных вирусов, причем спектр возможных вирусных патогенов в данном случае весьма широк (корь, энтеровирусы, вирус Коксаки, краснуха и т.д.). Фактором риска врожденного вирусного кардита, который клинически может проявиться спустя годы, является инфекция, перенесенная матерью в период вынашивания беременности.
Проникая в структуры миокарда, вирус размножается в миоцитах – клетках, которые составляют основу паренхиматозной мышечной ткани сердца. Миоциты при этом погибают; кроме того, запускается иммунный отклик, и зараженные миоциты уничтожаются Т-киллерами и макрофагами. В некоторых случаях устанавливается динамическое равновесие между вирусом и иммунными факторами, заболевание приобретает хронически-рецидивирующий и/или аутоиммунный характер. Механизмы такой «аутоиммунизации» на сегодняшний день изучены недостаточно.
Но даже если иммунной системе удается полностью подавить активность патогена, в тканях миокарда еще длительное время сохраняются нарушения обмена протеинов и нуклеиновых кислот.
Посетите нашу страницу Кардиология
Анализы и диагностика
Существует особое правило: чем острее процесс, тем выше будут неспецифические показатели, отражающие течение воспалительного процесса:
- С-реактивный белок;
- СОЭ;
- альфа-2-глобулин;
- лейкоцитоз;
- фибриноген.
При кардитах, которые протекают с минимальной активностью, важное значение в дифференциальной диагностике имеет повышение уровня органоспецифических ферментов. Энзимы, которые регистрируются в крови при гибели кардиомиоцита:
- лактатдегидрогеназа (1 и 2 катодные фракции);
- тропонины (I либо T);
- креатининфосфокиназа.
На сегодняшний день актуальным методом диагностики является биопсия миокарда. Данная процедура считается достаточно сложной и совсем небезопасной. Важное значение придаётся степени склерозирования и степени лимфоидной инфильтрации:
- гранулематозная;
- эозинофильная;
- нейтрофильная;
- гигантоклеточная.
Использование инъекции антимиозиновых антител при антимиозиновой сцинтиграфии позволяет с высокой чувствительностью идентифицировать воспаление сердечной мышцы. Чувствительность составляет 91-100%, а вот специфичность метода крайне низкая — всего 31-40%. Степень и тяжесть клеточной инфильтрации определяют посредством сцинтиграфии с галлиумом.
Распространённость воспалительного процесса можно определить с помощью магнитно-резонанса с гадолиниумом (данный метод находится в стадии разработки).
Общие сведения
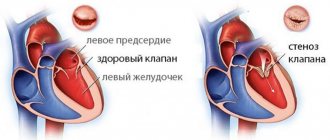
Частота неревматических кардитов на 100 тысяч населения — 110 случаев. По некоторым данным у 15% пациентов, перенесших ОРВИ, наблюдались явления миокардита. Кардиты могут встречаться в любом возрасте, значительно чаще заболевание поражает лиц молодого возраста и детей. У подростков и молодых мужчин регистрируется некоторое преобладание случаев заболевания, у мальчиков и девочек частота почти не отличается. Неревматический кардит — поражение сердечной мышцы миокарда, в основе поражения лежит классический воспалительный процесс.
1.Общие сведения
Эпикардит, перикардит, эндокардит – этими терминами обобщается большая группа сердечнососудистых заболеваний, при которых воспаляются те или иные оболочки сердца. Этиология может быть как инфекционной (причиной становятся вирусные или бактериальные патогены), так и иной, – аллергической, ревматической, вторичной (при каком-либо поражении и последующем присоединении инфекции), либо идиопатической, т.е. неустановленной.
Термин «вирусный кардит», таким образом, указывает на инфекционно-воспалительный процесс в сердечных оболочках, вызываемый вирусами. Точных эпидемиологических данных (оценок частоты встречаемости) в отношении данной патологии нет.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Диета при неревматических кардитах
Диета при сердечной недостаточности
- Эффективность: лечебный эффект через 20 дней
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 руб. в неделю
Питание должно быть полноценным и соответствовать возрастным потребностям: ограничение углеводов с кислыми валентностями (макароны, каши) и поваренной соли в остром периоде. Углеводы можно восполнять овощами и фруктами. При применении глюкокортикостероидов в рацион добавляют пищу с высоким содержанием животного белка, фрукты и овощи, богатые калием, молочные и другие продукты с высоким содержанием кальция. В период декомпенсации с присоединением отёков резко уменьшают питьевой режим на 200-300 мл в день (расчёт производится с учётом объёма суточной мочи). При тяжёлом течении кардита проводится кислородотерапия.
Патогенез
В основе патологии лежит генетически обусловленный дефект противовирусного иммунитета. У хронически протекающих и острых кардитов патогенез различается.
При острой форме важное значение имеет действие определённого пускового фактора, а именно инфекционного агента, после воздействия которого выделяются факторы воспаления (гистамин, брадикинин, простагландины, лейкотриены) и развивается реакция немедленного типа. Острое иммунное воспаление чаще всего вызывается иммунными комплексами и цитотоксическими антителами.
При хронической форме инфекционный агент, как возбудитель не имеет никакого значения. В основе лежат собственные аутоиммунные реакции на гиперчувствительность замедленного типа, например при неполноценности вилочковой железы и дефиците супрессоров. Кардиомиоциты повреждаются в результате аутоиммунных процессов.
Прогноз
Большая часть пациентов с лёгкой симптоматикой полностью выздоравливает, и в последующем у них не регистрируются признаки дисфункции сердца. У каждого третьего пациента развивается осложнение – дилатационная кардиомиопатия. Ежегодная смертность от миокардита при традиционном лечении составляет 20%. У пациентов с фракцией выброса менее 45% и симптомами застойной сердечной недостаточности 4-летняя смертность достигает 56%.