Общая картина заболевания
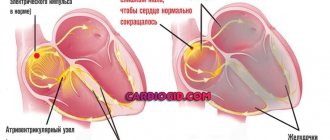
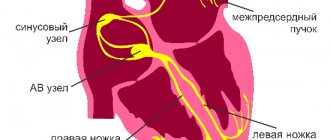
Строение пучка Гиса предполагает наличие двух передних ножек и задней. Та ветвь, которая находится справа, имеет широкий пучок, проникающий в мышечные слои правого желудочка. Чтобы понять, что такое блокада правой ножки сердца, необходимо рассмотреть особенности изменений, наблюдаемых при этом:
- По всей сердечной системе происходит замедление проведения импульсов.
- Возбуждаются правые отделы органа, затрагивая перегородку, присутствующую между желудочками.
- В процесс вовлекается незаблокированный левый желудочек, после чего возбуждается и правый.
Нарушение проводимости по правой ножке пучка Гиса может негативно отразиться на работе желудочков, вследствие чего изменяется время их возбуждения. В результате возможна утрата нормальной работоспособности правыми отделами.
На фоне развития данной патологии, импульсы до левого пучка Гиса могут доходить без изменений, не распространяясь на правую ножку. Вследствие такого разобщения в работе частей сердца возможно развитие серьезных патологий органа.
Выявление нарушений проводимости при помощи холтеровского мониторирования.
Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
Нарушения проводимости встречаются в практике кардиолога реже, чем нарушения сердечного ритма. Тем не менее, значительная доля синкопальных состояний неясного генеза представлена именно нарушениями проводимости. Если они носят преходящий характер (что бывает довольно часто), выявить их при регистрации стандартной ЭКГ чрезвычайно трудно. В такой ситуации абсолютно показано последовательное использование 24-часового регистратора в течение 3 суток или однократное использование 72-часового регистратора.
Как известно, пациенты с различными нарушениями проводимости могут не предъявлять никаких жалоб в течение длительного времени. В таких ситуациях появление синкопальных состояний зачастую является первым показанием для проведения холтеровского мониторирования ЭКГ.
Во время суточной регистрации ЭКГ можно выявлять те нарушения проводимости, которые возникают только ночью. Разумеется, суточное мониторирование ЭКГ выявляет также связь нарушений проводимости с приемом лекарств, физической нагрузкой и т.д. Преходящие синоатриальные и атриовентрикулярные блокады, преходящие частотозависимые блокады внутрижелудочковой проводимости, изменение степени диагностированной ранее блокады, – вот неполный перечень наиболее частых нарушений проводимости, выявить которые можно лишь при длительном мониторировании ЭКГ.
При покупке программного обеспечения стоит обратить внимание на обязательное наличие в нем трех возможностей:
1. изменение скорости лентопротяжки: такая возможность позволяет более четко выставить границы интервала PQ и расстояния РР;
2. изменение общего вольтажа: эта возможность позволяет увеличить амплитуду зубца Р и, таким образом, более четко его визуализировать в сомнительных случаях;
3. наличие линейки с цветными растягивающимися браншами: при выставлении этих браншей на нужный Вам интервал, на фрагменте автоматически появляется его продолжительность в мсек.
Синоатриальные блокады
связаны с замедлением (1 степень) или нарушением (2 и 3 степени) генерации или проведения импульсов синусового узла к миокарду предсердий и, соответственно, атриовентрикулярному узлу. Синоатриальная блокада может быть преходящей или постоянной, возникать при любой частоте сердечных сокращений и сочетаться с другими нарушениями проводимости и сердечного ритма.
Синоатриальную блокаду 1 степени
можно заподозрить по фрагментам внезапного замедления ритма с последующим его учащением (трудно дифференцировать с синусовой аритмией) во время холтеровского мониторирования.
При 2 степени СА блокады
часть импульсов, возникающих в синусовом узле, не доходит до предсердий. При этом на ЭКГ регистрируется пауза (более 2 секунд) без предсердной активности: в отличие от АВ блокады, во время паузы при СА блокаде отсутствуют зубцы Р.
При блокаде 2 степени I типа (частичная синоаурикулярная блокада с периодами Самойлова-Венкебаха)
возникает прогрессирующее укорочение интервалов РР перед длительной паузой – периодика Самойлова-Венкебаха. При этом степень нарушения проведения может характеризоваться отношением числа синусовых импульсов, например, 3:2 и т.д. (в числителе выставляется число синусовых
импульсов, включая ожидаемый и не состоявшийся импульс, в знаменателе — число реально проведенных импульсов). Выявленная пауза при этом не кратна расстоянию РР основного ритма.
При синоатриальной блокаде 2 степени II типа (типа Мобитца)
такой периодики не выявляется. Этот вариант блокады диагностируется чаще. Выявленная пауза кратна или равна одному расстоянию РР основного ритма. Часто при таком варианте блокады с проведением 2:1 или при большей степени блокады возникает необходимость дифференцировать фрагменты мониторирования с синусовой брадикардией. Нередко во время одной и той же холтеровской регистрации удается зарегистрировать оба типа СА блокады.
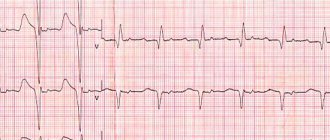
Обратите внимание на возможность Вашего программного обеспечения выводить в каждом из распечатанных фрагментов и продолжительность паузы, и значение ЧСС на фоне этой паузы. Такая разметка делает фрагмент очень наглядным и лишний раз подчеркивает его диагностическую значимость (рис.1).
Рис. 1. Пациентка С., 64 лет, варианты синоатриальной блокады II степени: А —
СА блокада 2 степени I типа с периодикой Самойлова-Венкебаха; Б – СА блокада2 степени II типа с проведением 3:2.
А
Б
О III степени синоатриальной блокады (полная синоатриальная блокада или отказ синусового узла, «sinus arrest»)
говорят при отсутствии предсердных зубцов и наличии замещающих сокращений из дистальных центров автоматизма – АВ соединения или проводящей системы желудочков (рис.2).
Нередко во время холтеровского мониторирования можно увидеть фрагменты нарушений проводимости, которые возникают на фоне дыхательной аритмии. В такой ситуации квалифицировать выявленные паузы бывает достаточно сложно. Так, например, у пациента Ж., 45 лет, в ночное время (с 2:00 до 5:00) были зарегистрировали эпизоды нарушения СА проводимости без кратности и четкой периодики Самойлова-Венкебаха, 9 пауз более 4 сек, в том числе 2 эпизода остановки синусового узла.
Рис.2. Пациент Ж., 45 лет: А — эпизоды замедления СА проводимости без четкой кратности и периодики Самойлова-Венкебаха, Б – остановка синусового узла с образованием паузы 4.048 сек.
А
Б
Для начинающих докторов хочется отметить три важных момента:
1. нередко степень и тип блокады могут изменяться в зависимости от времени суток;
2. отсутствие кратности интервала РР и продолжительности пауз может быть обусловлено сопутствующей синусовой аритмией, часто – дыхательной;
3. при квалификации паузы как СА блокады Вы должны быть абсолютно уверены, что данный фрагмент не является артефициальным: пауза дублируется в обоих отведениях. В сомнительных случаях мониторирование придется повторить.
Атриовентрикулярные блокады.
К атриовентрикулярным (АВ) блокадам приводит поражение проводящей системы на 2-м и 3-м уровне – проведение синусового импульса к атриовентрикулярному узлу, а также патология самого атриовентрикулярного узла. При этом возможна как задержка проведения импульса из предсердий через АВ узел, так и полное прекращение его проведения.
Удлинение интервала PQ более 200 мсек у взрослых и более 170 мсек у детей свидетельствует о 1 степени АВ блокады (замедлении АВ проводимости)
. Случайное выявление этого варианта блокады в ночное время у пациентов, принимающих бета-адреноблокаторы и не предъявляющих никаких жалоб, является одним из наиболее частых благоприятных нарушений проводимости в практической кардиологии и может быть квалифицировано в заключении как «замедление АВ проводимости», если PQ не превышает 300 мсек (рис.3).
Рис. 3. Пациент Р., 57 лет: замедление AВ проводимости выявлялось во время ночного сна (интервал PQ достигал 240 мсек). А – PQ 146 мсек (15:10), Б – PQ 240 мсек (4:33).
А
Б
Гораздо большую опасность несет в себе значимое (более 300 мсек) замедление АВ проводимости, которое уже в обязательном порядке должно быть квалифицировано в заключении как «АВ блокада 1 степени» (рис.4). При регистрации на ЭКГ покоя интервала PQ более 300 мсек пациенту показано суточное мониторирование ЭКГ для решения вопроса о необходимости коррекции терапии. Такое выраженное нарушение проводимости нередко прогрессирует в течение суток.
Рис.4. Пациент Г, 64 лет: АВ блокада 1 степени
«Выпадение» желудочкового комплекса (пауза, кратная длительности интервала RR) с регистрацией неизмененного зубца P (в отличие от синоатриальной блокады) является признаком AВ блокады 2 степени
. При нарастающем удлинении интервала PQ перед паузой говорят о
I типе частичной AВ блокады 2 степени с периодами Самойлова Венкебаха (I тип Мобитца)
. При отсутствии подобной периодики – диагностируется
II тип AВ блокады 2 степени (II тип Мобитца)
. Степень проведения удобно указывать при помощи соотношения 5:2, 3:2 и т.д. (первая цифра указывает количество зубцов Р, вторая — количество желудочковых комплексов QRS). Крайне полезным может оказаться использование графиков (или таблиц) распределения пауз по часам. При этом наличие в Вашей программе графиков распределения гораздо удобнее: они нагляднее и позволяют быстро и правильно оценить преобладание пауз по часам (рис.5).
Рис.5
.
Пациент Б, 76 лет: АВ блокада 2 степени II типа. А – стереотипный фрагмент блокады с образованием паузы 2.288 сек; Б – график распределения пауз по часам (выражено преобладание в ночное время)
А
Б
Полная атриовентрикулярная блокада (АВ блокада 3 степени, полная поперечная блокада)
выявляется как потеря связи между предсердными (зубец Р) и желудочковыми сокращениями (комплекс QRS), при этом предсердный ритм оказывается чаще желудочкового (рис.6). На таких фрагментах можно увидеть наслоение зубцов Р на желудочковые комплексы QRS, поэтому возможность увеличения общего вольтажа (соответственно, и амплитуды зубца Р) оказывается просто необходимой.
Рис.6. АВ блокада 3 степени у пациентки Ж., 69 лет.
Нередко на фоне АВ блокады 3 степени регистрируются замещающие сокращения или ритмы (рис.7).
Рис.7. Пациент Г, 64 лет: замещающий идиовентрикулярный ритм на фоне АВ
блокады 3 степени.
Весьма часто у пациентов AВ блокада возникает эпизодически или ее степень изменяется в зависимости от времени суток. Возможно также появление редких эпизодов АВ блокады 2 степени в ночное время (как правило, в ранние утренние часы) при нормальном интервале PQ в течение остального времени мониторирования. Кроме того, при динамическом наблюдении пациента с АВ блокадой нередко можно увидеть прогрессирующее ухудшение АВ проводимости в течение нескольких лет (рис. 8).
Рис.8. Прогрессирующее ухудшение АВ проводимости у пациента Л., 45 лет: А –
замедление АВ проводимости впервые выявлено в возрасте 45 лет; Б – АВ блокада2 степени II типа в 46 лет; В и Г – 2 последовательных эпизода АВ блокады 3степени 3:2 и 5:2 с образованием пауз 2.31 и 5.34 сек соответственно.
А
Б
В
Г
Каждый начинающий врач сталкивается с трудностями дифференциального диагноза между AВ блокадой 2 степени II типа и АВ блокадой 3 степени. Только при детальном сопоставлении фрагментов и использования возможности «обзор ЭКГ» можно сделать вывод о наличии полной поперечной блокады на спорном фрагменте.
Блокады ветвей пучка Гиса
Стандартная 12-канальная ЭКГ покоя позволяет четко диагностировать варианты нарушения проведения по системе Гиса. Во время суточного мониторирования ЭКГ имеется возможность выявить преходящие блокады ветвей пучка Гиса, которые регистрируются в ночное время или, наоборот, во время интенсивной физической активности. Зачастую они являются случайной диагностической находкой. Тем не менее, такие нарушения внутрижелудочковой проводимости (например, преходящая полная блокада левой ножки пучка Гиса) могут имитировать пароксизмальные желудочковые нарушения ритма и приводить к гипердиагностике жизненно опасных аритмий (рис.9).
Рис.9. Пациентка К., 72 лет: преходящая полная блокада левой ножки пучка Гиса.
А – начало блокады, Б – конец блокады.
А
Б
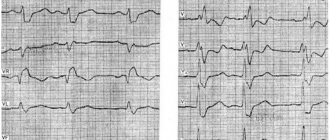
Как правило, дифференцировать аберрацию проведения по системе Гиса от пароксизмальных желудочковых нарушений ритма несложно: для блокады характерен регулярный правильный ритм, ровные правильные циклы, отсутствие компенсаторной паузы (или удлинения RR-интервала) в конце фрагмента ритма из расширенных комплексов и плавное восстановление нормального синусового ритма. Ни одного из перечисленных признаков нельзя увидеть на рис.10, что позволяет квалифицировать этот фрагмент как желудочковую тахикардию.
Рис. 10. Пациент К., 79 лет: пароксизм неустойчивой желудочковой тахикардии
В заключении хочется отметить: для четкой диагностики нарушений проводимости нередко однократной холтеровской регистрации бывает недостаточно. При наличии сомнительных изменений, подозрительных на нарушения проводимости (особенно в ночные часы), исследование необходимо повторить с общей продолжительностью мониторирования до 72 часов.
Москва, 16.04.2009
Причины
Подобные изменения чаще всего происходят вследствие структурной перестройки сердечной мышцы. Причиной этому может стать одно из следующих заболеваний:
- различные виды сердечных пороков;
- ишемия;
- гемохроматоз;
- инфаркт, кардиосклероз и прочие сердечные недуги;
- легочное сердце;
- тромбоэмолия артерий легкого;
- амилоидоз;
- отравление медицинскими препаратами или превышение рекомендуемых доз;
- гипертония.
В некоторых случаях причиной нарушения проводимости может стать один из внесердечных факторов:
- системные заболевания соединительной ткани;
- проблемы водно-электролитного характера;
- врожденные патологии, связанные с проводящей функцией сердца.
Не следует забывать и об особенностях организма. По статистике, каждый двадцатый пациент имеет врожденное нарушение проводимости по правой ножке, что является нормой.
Симптоматика
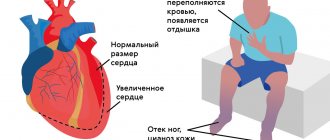
Осложнения в диагностировании заболевания возникают по той причине, что нарушение проводимости правой ножки пучка Гиса не имеет каких-либо существенных проявлений. Пациент попросту не может обнаружить данное отклонение самостоятельно.
Чаще всего заболевание выявляется случайным образом, при плановом прохождении ЭКГ. Тем не менее, у пациента могут присутствовать такие жалобы, как боли в сердце, одышка, перебои сердечного ритма, сильная утомляемость, которые появляются из-за прогрессирования основного недуга, ставшего причиной блокады.
При поражении других секторов, возможны следующие симптомы:
- Признаки гемиблокады задней или передней левой ветки зависят от основной болезни. Обычно они слабо выражены и предполагают сердечные боли, одышку, утомляемость.
- Полная блокада левой ножки сердца проявляется головокружениями, сердечными болями, сильным сердцебиением. Появление данных симптомов может быть вызвано обширными изменениями в левом желудочке, в том числе, и острым инфарктом.
- Трехпучковая блокада может характеризоваться полным отсутствием проводимости импульсов. У пациентов наблюдаются частые головокружения, перебои в работе сердца, обмороки. Если не провести адекватное лечение, то возможны различные осложнения, вплоть до сердечного приступа.
Блокада ножек пучка Гиса
Блокады ножек пучка Гиса не имеют самостоятельных клинических проявлений; в большинстве случаев они проявляются симптомами основного заболевания и специфическими изменениями ЭКГ. В ряде случаев, при снижении сердечного выброса, блокада ножек пучка Гиса может сопровождаться частыми головокружениями, выраженной брадикардией, иногда – приступами потери сознания.
Рассмотрим основные клинические варианты блокады ножек пучка Гиса.
Блокада правой ножки пучка Гиса
В случае полной блокады правой ножки пучка Гиса проведение импульса и возбуждение миокарда правого желудочка и правой половины МЖЖП происходит по сократительным мышечным волокнам от левого желудочка и с левой половины МЖЖП. При неполной блокаде отмечается замедление проведения электрического импульса по правой ножке пучка Гиса. Иногда неполная блокада правой ножки пучка Гиса выявляется у практически здоровых молодых людей; в данном случае она расценивается как вариант физиологической нормы.
ЭКГ-признаками полной блокады правой ножки пучка Гиса служат расширение зубца S, увеличение амплитуды и расширение зубца R, QRS-комплекс имеет форму qRS с расширением до 0,12 сек. и более.
Блокада левой ножки пучка Гиса
При полной блокаде левой ножки пучка Гиса волна возбуждения не проводится по стволу ножки до ее ветвления либо не распространяется одновременно на обе ветви левой ножки (двухпучковая блокада). Волна возбуждения передается на миокард левого желудочка с задержкой от правой половины МЖЖП и правого желудочка по волокнам Пуркинье. На ЭКГ – отклонение ЭОС влево, уширение комплекса QRS до 0,12 сек. или больше.
В основе блокады передней ветви левой ножки пучка Гиса лежит нарушение проведения импульса к переднебоковой стенке миокарда левого желудочка. В данном случае после возбуждения МЖЖП и нижних отделов задней стенки по анастомозам волокон Пуркинье волна возбуждения распространяется на переднебоковую стенку левого желудочка снизу вверх.
При блокаде задней ветви левой ножки пучка Гиса нарушено проведение импульса к задненижним отделам миокарда левого желудочка. Волна активации распространяется от передней и переднебоковой стенки левого желудочка по волокнам Пуркинье на задненижние отделы левого желудочка, т. е. сверху вниз.
Неполная блокада левой ножки пучка Гиса характеризуется замедлением проведения импульса по основному левому стволу либо по обеим ветвям левой ножки. При этом часть миокарда левого желудочка возбуждается от импульсов, распространяющихся по правой ножке.
Двухпучковые блокады
При сочетании блокады правой ножки пучка Гиса с блокадой левой передней ветви распространение электрического импульса идет по задней ветви левой ножки пучка Гиса, вызывая возбуждение сначала задненижних отделов миокарда левого желудочка, затем — его переднебоковых отделов. Вслед за этим по сократительным волокнам импульс медленно распространяется на миокард правого желудочка.
Запаздывание возбуждения переднебоковой стенки левого желудочка и правого желудочка отражается на ЭКГ в виде расширения QRS-комплекса до 0,12 секунд, зазубренностью восходящего колена зубца S, отрицательного зубца Т, отклонения ЭОС влево.
При сочетанной блокаде правой ножки пучка Гиса с блокадой задней левой ветви проведение импульса осуществляется через переднюю левую ветвь, переднебоковые отделы миокарда левого желудочка по анастомозам к задненижним отделам левого желудочка, а затем — по сократительным волокнам к правому желудочку. ЭКГ отражает признаки блокады левой задней ветви и правой ножки пучка Гиса, отклонение ЭОС вправо. Данное сочетание свидетельствует о распространенных и глубоких изменениях миокарда.
Трехпучковая блокада
Неполная трехпучковая блокада сопровождается распространением импульса возбуждения к желудочкам по наименее пораженной ветви ножек пучка Гиса. При этом отмечается атриовентрикулярная блокада I или II степени.
В случае полной трехпучковой блокады проведение импульсов из предсердий к желудочкам становится невозможным (АВ-блокада III степени), что приводит к разобщению предсердного и желудочкового ритмов. При этом желудочки сокращаются в собственном идиовентрикулярном ритме, характеризующемся малой частотой и аритмичностью, что может приводить к появлению мерцательной аритмии и асистолии различной длительности.
ЭКГ картина при полной блокаде ножек пучка Гиса соответствует признакам АВ-блокады той или иной степени.
Особенности диагностики
Любое нарушение проводимости может быть выявлено в ходе проведения электрокардиографии. По результатам данной процедуры специалист определяет дальнейшие действия:
- Если была выявлена неполная правая блокада при отсутствии других болезней кардиологического характера, то это может быть списано на особенности организма. Дополнительное исследование в этом случае не назначается.
- Обнаруженная двухпучковая блокада потребует углубленной диагностики. Если данное отклонение ранее у пациента не наблюдалось, то ему необходима срочная госпитализация, даже при условии отсутствия жалоб. Если же полная левая блокада существует длительное время, то лечение на стационаре не требуется.
- При выявлении у пациента трехпучковой блокады необходима срочная его госпитализация. Здесь будет в краткие сроки проведено его полное обследование с целью определения дальнейшего курса лечения.
Методики лечения
Данная патология нуждается в устранении лишь в том случае, если у пациента имеется заболевание, спровоцировавшее развитие блокады. При его отсутствии терапия не проводится.
Для пациентов, страдающих от одно- или двухпучковой непроводимости, выбирается медикаментозная терапия, предполагающая прием следующих средств:
- антиоксиданты;
- витамины;
- седативные растительные препараты;
- средства для устранения артериальной гипертонии;
- антибиотики;
- сердечные гликозиды и диуретики.
Курс лечения выбирается в зависимости от основного заболевания и стадии его развития. В запущенных случаях блокада может лечиться хирургическим путем. Он предполагает установку больному электрокардиостимулятора.
АВ блокада (атриовентрикулярная блокада) — симптомы и лечение
Лечение АВ блокады зависит от её степени и наличия сопутствующих заболеваний.
В случае АВ блокады I степени показано лечение основной патологии, спровоцировавшей развитие блокады. Все пациенты с данной степенью нарушения проводимости должны находиться под наблюдением, чтобы не пропустить её прогрессирование. При выявлении интоксикации препаратами наперстянки (дигоксином, строфантином, коргликоном) их следует отменить. При повышенном тонусе парасимпатической нервной системы необходимо назначать атропин. От приёма аймалина, хинидина, прокаинамида, бета-блокаторов и калия нужно отказаться из-за опасности увеличения степени АВ блокады [2].
АВ блокада II степени (прежде всего I типа) при отсутствии симптомов и признаков острой сердечной патологии обычно не требует активного лечения, так как нет объективных признаков нарушения кровообращения.
Особое медикаментозное лечение необходимо при АВ-блокаде II степени с замедленной работой сердца, вызывающей нарушения кровообращения и различные симптомы. Также фармакотерапия показана во всех случаях с острым инфарктом миокарда. Лечение начинается с назначения атропина и изопреналина, повышающих проведение импульсов в пучке Гиса. Исключение составляют случаи, когда из-за очень редкого ритма и нарушенного кровоснабжения необходима срочная постановка искусственного кардиостимулятора. Лечение указанными средствами проводится только врачом.
Для определения тактики лечения полную АВ блокаду можно распределить на три группы:
1. Полная АВ блокада без симптомов. Лечение не требуется. Такая форма возникает у небольшой группы людей с врождённой или приобретённой в молодом возрасте АВ блокадой с частотой сокращений желудочков сердца 50-60 ударов в минуту. Эти пациенты должны наблюдаться, посещать кардиолога и делать ЭКГ с периодичностью 1 раз в 6 месяцев. При ухудшении состояния и появлении жалоб обязательно нужно обратиться к врачу. Если желудочки сокращаются меньше 40 раз в минуту и комплексы QRS становятся шире, необходимо установить постоянный искусственный электрокардиостимулятор, даже при отсутствии симптомов. Это позволить предупредить наступление внезапной сердечной смерти.
2. Полная АВ блокада с нарушением кровообращения в мозге или сердце. При нарушении мозгового кровообращения наблюдаются обмороки. Основным способом лечения является постановка электрокардиостимулятора. Показанием для его установки большинство врачей считают даже единичный обморок, так как каждый приступ может быть последним и привести к смерти больного. Медикаментозная терапия проводится при неэффективности электрокардиостимулятора или во время подготовки к его использованию. Наиболее подходящими препаратами являются симпатомиметики — орципреналин (алупент), изопреналин (изопротеренол, протернол, савентрин). Они не могут устранить полную АВ блокаду, но способны повысить автоматизм замещающего желудочкового центра и поддерживать частоту сокращений желудочков в пределах 50-60 ударам в минуту. Дозировка препарата подбирается индивидуально в разные периоды лечения.
Нарушение сердечного кровообращения связано с сердечной недостаточностью. Если обмороков не наблюдается, лечение полной блокады АВ проводится препаратами наперстянки и салуретиками. Для увеличения частоты сокращений желудочков и минутного объёма показана длительная терапия изопреналином, орципреналином или эфедрином. Если медикаментозное лечение не уменьшает сердечную недостаточность, необходима постановка электрокардиостимулятора.
3. Полная АВ блокада острой, преходящей формы при свежем инфаркте миокарда, интоксикации сердечными гликозидами, миокардите, после операций на сердце. Эффективным средством лечения такой блокады являют кортикостероиды. Они ускоряют рассасывание отёка и останавливают процесс воспаления в области АВ системы. Внутривенно вводится гидрокортизон, или применяется преднизолон в форме таблеток.
Роль салуретиков в лечении полной АВ блокады ещё уточняется. Влияя на выведение соли из организма, они снижают уровень калия в сыворотке на 1 мэкв/л. Это может улучшить АВ проводимость, увеличить количество сокращений желудочков, прекратить или снизить частоту обмороков. Принимать салуретики необходимо долгое время, обязательно контролируя уровень калия в крови.
Образ жизни больного и прогноз заболевания
Если пациент не имеет каких-либо сердечных заболеваний, а блокада правой ножки сердца протекает в его организме без осложнений, то он может вести обычный образ жизни с умеренными физическими нагрузками. В том случае, если патология вызвана другим недугом, то больному следует ограничить стрессовые ситуации и нагрузки, исключить вредные привычки, следить за питанием.
Если в ходе операции пациенту был установлен ЭКС, то ему следует соблюдать такие меры предосторожности:
- иметь при себе удостоверение владельца кардиостимулятора;
- защищать зону имплантации от воздействия мобильного телефона или электроприборов;
- раз в год проходить ЭКГ (или чаще, если имеется специальное предписание врача).
Поскольку блокада пучка Гиса не является самостоятельным заболеванием, а выступает следствием других недугов, то прогноз напрямую зависит от болезни, спровоцировавшей данную патологию. Однопучковая правая блокада без выраженного поражения сердца не представляет опасности для здоровья человека.
Если же в результате инфаркта был заблокирован импульс левой ветки, то прогноз является менее благоприятным (смертность составляет до 50% при обострении болезни). Трехпучковая патология также отличается тяжелыми последствиями, поскольку на ее фоне возрастает вероятность появления асистолии.
Сама по себе блокада пучка Гиса является особенностью организма и не способна повлиять на качество жизни пациента. Но при развитии сопутствующих заболеваний последствия данной патологии могут быть весьма плачевными. Чтобы избежать неприятностей, необходимо проходить систематические обследования на ЭКГ.
Диагностика нарушений проводимости сердца (часть 2)
внутрижелудочковой проводимости Нарушения внутрижелудочковой проводимости можно разделить по уровню поражения на две группы – проксимальные и дистальные. В группу проксимальных нарушений входят блокады, возникающие вследствие нарушения проводимости в пучке Гиса. К группе дистальных нарушений проводимости можно отнести нарушения, возникающие на уровне левой или правой ножки пучка Гиса и двух ветвей левой ножки (рис. 14). 1. Блокада правой ножки пучка Гиса (БПНПГ). 2. Блокада левой ножки пучка Гиса (БЛНПГ). 3. Блокада передней ветви левой ножки пучка Гиса (БПВЛНПГ). 4. Блокада задней ветви левой ножки пучка Гиса (БЗВЛНПГ). 5. Блокада правой ножки пучка Гиса в сочетании с блокадой передней ветви левой ножки (двухпучковая блокада: БПНПГ и БПВЛНПГ). 6. Блокада правой ножки пучка Гиса в сочетании с блокадой задней ветви левой ножки (двухпучковая блокада: БПНПГ и БЗВЛНПГ). 7. Блокада левой ножки пучка Гиса в сочетании с блокадой передней ветви левой ножки (двухпучковая блокада: БЛНПГ и БПВЛНПГ). 8. Билатеральная блокада ножек пучка Гиса (БЛНПГ и БПНПГ). 9. Трехпучковая блокада (БПНПГ + БПВЛНПГ + БЗВЛНПГ, БПНПГ + БПВЛНПГ+АВ-блокада I–II ст., БПНПГ + БЗВЛНПГ + АВ-блокада I–II ст.). 10. Арборизационная блокада. 3.4.1. Блокада правой ножки пучка Гиса (right bundle branch block, БПНПГ) – нарушение проводимости по правой ножке пучка Гиса, в результате которого возбуждение обычным путем распространяется на левый желудочек и окольным, с опозданием, на правый желудочек (рис. 15). На ЭКГ регистрируется уширенный, деформированный комплекс QRS (больше 0,1 с), который в отведениях V1–V2, III, aVF имеет вид rsR’, RSR’, RsR’, rR’ (преобладает зубец R в комплексе с QRS). В зависимости от ширины комплекса QRS блокада правой ножки пучка Гиса бывает полной и неполной. 3.4.2. Блокада левой ножки пучка Гиса (left bundle branch block, БЛНПГ) – нарушение проводимости в основном стволе левой ножки пучка Гиса до его разделения на две ветви либо одновременное поражение двух ветвей левой ножки пучка Гиса. Возбуждение обычным путем распространяется на правый желудочек и окольным, с опозданием, на левый желудочек (рис. 16). На ЭКГ регистрируется уширенный, деформированный комплекс QRS (больше 0,1 с), который в отведениях V5–V6, I, aVL имеет вид rsR’, RSR’, RsR’, rR’ (преобладает зубец R в комплексе QRS). В зависимости от ширины комплекса QRS блокада правой ножки пучка Гиса бывает полной и неполной 3.4.3. Блокада передней ветви левой ножки пучка Гиса (БПВЛНПГ, левая передняя гемиблокада, передняя левая блокада, антеролатеральная блокада, левожелудочковая очаговая блокада, париетальная блокада, атипичная блокада левой ножки, выраженное отклонение ЭОС влево, верхнелевая внутрижелудочковая блокада, синдром qRI–rSII–rSIII, синдром S2–S3, abnormal left axis deviation, left anterior fascicular block) – нарушение проводимости, которое возникает на протяжении передней ветви левой ножки пучка Гиса (рис. 17, 18). Блокаду передней ветви левой ножки выявляют по отклонению электрической оси сердца: влево (ЭОС от 0 до -30˚) – неполная БПВЛНПГ, либо резко влево (ЭОС более -30˚) – полная БПВЛНПГ. 3.4.4. Блокада задней ветви левой ножки пучка Гиса (БЗВЛНПГ, левая задняя гемиблокада, левая задняя очаговая блокада, периинфарктная диафрагмальная блокада, выраженное отклонение ЭОС вправо, блокада левой нижней ветви, abnormal right axis deviation, left posterior fascicular block) – нарушение проводимости, которое возникает на протяжении задней ветви (рис. 19, 20). Блокаду задней ветви левой ножки выявляют по отклонению электрической оси сердца: вправо (ЭОС от +90 до +120˚) – неполная БЗВЛНПГ, либо резко вправо (ЭОС более +120˚) – полная БЗВЛНПГ. 3.4.5. Блокада септальной ветви левой ножки пучка Гиса. Септальная ветвь сформирована частью волокон обеих ветвей ЛНПГ и обеспечивает проведение импульсов к межжелудочковой перегородке. ЭКГ-признаки: отсутствие зубца Q в отведениях V5–V6. Дифференциальный диагноз 1. Внутрижелудочковые блокады (ножек пучка Гиса, трехпучковая). 3.4.6. Блокада правой ножки пучка Гиса в сочетании с блокадой передней ветви левой ножки (блокада правой ножки с левой передней гемиблокадой, блокада правой ножки с сильным отклонение ЭОС влево, блокада правой ножки типа Бейли) – это двухпучковая блокада с одновременным поражением правой ножки и передней ветви левой ножки пучка Гиса (рис. 21, 22). На ЭКГ признаки БПНПГ (комплекс QRS более 0,1 с, с преобладающим зубцом R в отведениях V1–V2, III, aVF) в сочетании с признаками БПВЛНПГ (отклонение ЭОС влево либо резко влево). 3.4.7. Блокада правой ножки пучка Гиса в сочетании с блокадой задней ветви левой ножки (блокада правой ножки с левой задней гемиблокадой, классическая блокада правой ножки, редкий тип блокады правой ножки) – это двухпучковая блокада с одновременным поражением правой ножки и задней ветви левой ножки пучка Гиса. На ЭКГ признаки БПНПГ (комплекс QRS более 0,1 с, с преобладающим зубцом R в отведениях V1–V2, III, aVF) в сочетании с признаками БЗВЛНПГ (отклонение ЭОС вправо либо резко вправо) (рис. 23, 24). 3.4.8. Блокада левой ножки пучка Гиса в сочетании с блокадой передней ветви левой ножки – это двухпучковая блокада с одновременным поражением основного ствола левой ножки и ее передней ветви. Аналогичная ЭКГ-картина возникает при сочетании неполной блокады задней ветви с полной блокадой передней ветви левой ножки (рис. 25). На ЭКГ признаки БЛНПГ (комплекс QRS более 0,1 с, с преобладающим зубцом R в отведениях V5–V6, I, aVL) в сочетании с признаками БПВЛНПГ (отклонение ЭОС влево либо резко влево). 3.4.9. Блокада левой ножки пучка Гиса в сочетании с блокадой задней ветви левой ножки – это двухпучковая блокада с одновременным поражением основного ствола левой ножки и ее задней ветви. Аналогичная ЭКГ-картина возникает при сочетании неполной блокады передней ветви с полной блокадой задней ветви левой ножки (рис. 26). На ЭКГ признаки БЛНПГ (комплекс QRS более 0,1 с, с преобладающим зубцом R в отведениях V5–V6, I, aVL) в сочетании с признаками БЗВЛНПГ (отклонение ЭОС вправо либо резко вправо).
* Часть 1 см. РМЖ. 2013, № 4. С. 237–240.