1.Что такое регургитация митрального клапана?
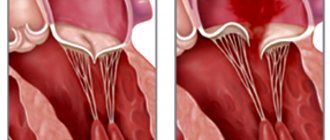
Регургитация митрального клапана
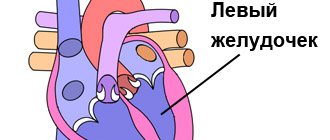
характеризуется неестественным потоком крови из левого желудочка в левое предсердие во время
систолы
– сокращения сердечной мышцы.
При правильной работе сердечного клапана кровь движется из предсердия в желудочек. На фоне ревматической лихорадки, расширения кольца митрального клапана, ишемической дисфункции сосочковых мышц и других неблагоприятных факторов направление движения крови меняется в обратную сторону.
Согласно статистическим данным, митральной регургитации подвержены около 70% населения земного шара. Незначительные проявления этого патологического процесса могут встречаться даже у абсолютно здоровых людей.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Лечение
Лечение ПМК зависит от состояния здоровья пациента и сопутствующих факторов. Цель лечения заключается в том, чтобы улучшить функционирование сердца, минимизировать неприятные симптомы и избежать осложнений в будущем.
- Медикаментозное лечение.
Конечно же, таблетки и уколы не смогут восстановить поврежденный митральный клапан. Но правильно подобранные медикаменты помогут предотвратить образование тромбов и накопление жидкости.
- Хирургическая операция.
Хирургическое вмешательство — оптимальный метод лечения. Но данный метод может быть противопоказан при беременности.
- Выжидательная тактика.
Пациенты, у которых диагностирован первичный умеренный пролапс, не нуждаются в оперативном лечении. Но понадобятся регулярные осмотры у кардиолога, для того чтобы вовремя начать необходимое лечение.
2.Почему возникает митральная регургитация?
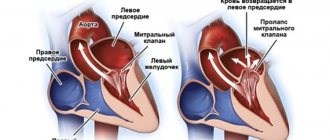
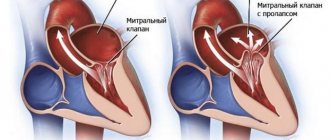
Митральный клапан представляет собой своеобразные створки, отделяющие левое предсердие от желудочка. Из-за различных факторов, ухудшающих его функционирование, клапан недостаточно плотно прилегает к стенкам желудочка. В результате две соединительные пластинки – составляющие клапана — не могут эффективно блокировать обратный ток крови, возлагая на сердце дополнительную нагрузку по нормализации циркуляции кровяного потока. Это явление не проходит бесследно для организма человека. Последствиями регургитации митрального клапана могут стать такие заболевания, как аритмия, сердечная недостаточность и эндокардит.
Выделяют две основные формы митральной регургитации: хроническую и острую. Рассмотрим более подробно их различия и особенности протекания.
- Острая митральная регургитация.
Острая регургитации митрального клапана возникает на фоне различных сердечных патологий: дисфункции или разрыва сосочковых мышц, острой ревматической лихорадки, инфекционного эндокардита, отрывов створок митрального клапана, расширения левого желудочка. Острая регургитация развивается мгновенно. Из-за возможных сильных кровотечений, вызванных разрывом сердечных тканей, она может быть опасна для жизни человека. - Хроническая митральная регургитация.
Причины возникновения хронической регургитации митрального клапана также связаны с заболеваниями сердца — пролапсом митрального клапана, расширении его кольца. Хроническая форма регургитации встречается гораздо чаще, чем острая. Для нее характерно медленное и постепенное развитие, поэтому заболевание чаще всего диагностируется у пожилых людей.
Посетите нашу страницу Кардиология
Диагностика процесса и детализация жалоб
Заболевание может быть диагностировано только после обращения пациента за помощью. Регургитация митрального клапана 1 степени (до 5 мл) клинически не проявляется. Симптомы возникают уже при более значительном нарушении гемодинамики.
Длительное скрытие митральной недостаточности обеспечивается утолщением миокарда левого желудочка. Однако при истощении резервов этого механизма состояние больного резко ухудшается.
Выделяют 5 стадий митральной недостаточности.
| Стадия | Жалобы | Нарушения гемодинамики | Лечение |
| Компенсации | Отсутствуют | Клинически незначимая регургитация, до 1+ (не больше 5 мл) | Не требуется |
| Субкомпенсации | Одышка при ходьбе на длинные расстояния, беге | Регургитация в пределах 2+ (около 10 мл). Левый отдел сердца: гипертрофия желудочка, дилатация предсердия | Хирургическое лечение не показано |
| Декомпенсации правого желудочка | Нарушение дыхания при незначительных физических упражнениях | Значительная регургитация, 3+. Дилатация левого желудочка, увеличение правых отделов. | Рекомендуются хирургические методы лечения |
| Дистрофическая | Одышка без внешних причин, кашель, отёки, усталость | Ухудшение насосной функции сердца, относительная недостаточность трикуспидального клапана | Показано хирургическое лечение |
| Терминальная | Состояние больного тяжелое. Кровохаркание, кашель, отёки, плохо заживающие язвы. | Декомпенсация системы кровообращения | Лечение не показано |
Армия не примет для срочной службы человека с регургитацией второй степени и выше!
Характерные жалобы при митральной недостаточности:
одышка (сначала при значительной физической активности, в терминальных стадиях – на постоянной основе);- ощущение сердцебиения (при физической активности);
- акроцианоз (посинение кончиков пальцев);
- «митральная бабочка» (румянец на щеках синюшного цвета);
- кардиалгия (боль в сердце ноющего или давящего, иногда колющего характера, не обязательно связана с нагрузками);
- отёки на ногах (появляются во второй половине дня, к вечеру, на начальных стадиях проходят за ночь);
- боль в правом подреберье (появляется в результате застоя крови, при ярко выраженных отеках);
- кашель (при застое крови в малом кругу кровообращения, чаще непродуктивный);
- кровохаркание (при декомпенсации состояния больного).
Диагностировать нарушения гемодинамики можно такими инструментальными методами:
- электрокардиография (гипертрофия левого желудочка, аритмии, после третьей стадии – гипертрофия правого желудочка);
- фонокардиография (первый тон ослаблен, на верхушке сердца определяют систолический шум);
- эхокардиография (увеличение полостей сердца и утолщение миокарда, изменение движений межжелудочковой перегородки, кальцинаты в створках митрального клапана);
- доплер-эхокардиография (обнаружение возвращения части крови в предсердие при систоле желудочка).
3.Симптомы заболевания
Для хронической митральной регургитации характерно отсутствие симптомов на протяжении многих лет. Как правило, больные долгое время не знают о заболевании сердца, признаки которого проявляются постепенно. Острая форма регургитации гораздо серьезнее и сопровождается такими же симптомами, как кардиогенный шок и острая сердечная недостаточность.
Перечислим основные симптомы регургитации митрального клапана:
- постоянная одышка;
- слабость и повышенная утомляемость;
- головокружение;
- болевые ощущения в груди;
- спутанность сознания;
- отечность нижних конечностей.
При обнаружении хотя бы двух вышеотмеченных симптомов обязательно обратитесь к хорошему кардиологу. Возможно, вам требуется немедленного лечения.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Причины
Митральная регургитация 1 степени имеет свойство проявляться как в хронической, так и в острой формах. Среди наиболее значимых факторов, которые могут спровоцировать заболевание, можно назвать следующие:
- эндокардит инфекционный;
- ревматизм;
- развитие физиологичеких патологий митрального клапана;
- врожденный порок сердца;
- острая форма инфаркта миокарда;
- травмирование грудной клетки;
- стенокардия;
- наличие у пациента хронических заболеваний сердца или легких.
Один или несколько провоцирующих факторов, приведенных выше, рано или поздно приводит к провисанию стенок митрального клапана.
Диагностирование митральной регургитации нередко сопровождается и сопутствующими недугами:
- нарушение функционирования и анатомии сосочковых мышц;
- процесс поражения эндодермиса сердца разного рода инфекциями;
- увеличение объема левого сердечного желудочка;
- ишемия сердца;
- развитие ревматоидных процессов.
Не исключена возможность обнаружения митральной регургитации у маленьких детей или же новорожденных.
В этом случае могут попутно проявляться такие процессы:
- миокардит;
- образование достаточно толстого слоя белка на внутренней стенке оболочки сердца или его приклапанной области;
- трикуспидальные врожденные пороки сердца;
- тромбирование;
- мерцательная сердечная аритмия.
Хотелось бы отметить, что диагностирование митральной регургитации 1 степени – процесс довольно сложный и кропотливый.
При развитии острой формы болезни, у пациентов можно попутно обнаружить отек легких, а также недостаточность желудочков сердца.
Постановка диагноза митральной регургитации 1 степени сопровождается довольно большим количеством сопутствующих недугов.
При несвоевременной постановке диагноза или в случае неправильно назначенного курса лечения, эти заболевания значительно усугубляют состояние больного.
4.Диагностика и лечение регургитации митрального клапана
Диагностика регургитации митрального клапана может включать в себя:
- осмотр врача;
- эхокардиограмму – процедуру, основанную на использовании звуковых волн для определения формы, размера и структуры сердечной ткани;
- рентген грудной клетки;
- электрокардиограмму сердца, позволяющую выявить нарушения в сердечном ритме;
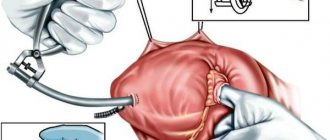
- катетеризацию сердца – исследование полостей сердца, а также близлежащих кровеносных сосудов с помощью полой гибкой трубки.
Эти тесты позволяют не только выявить митральную регургитацию, но и определить степень митральной недостаточности. Полученная в ходе исследования информация является основой, на которой базируется дальнейшее лечение.
Выбор способа лечения регургитации митрального клапана зависит в первую очередь от формы заболевания, а также от степени его прогрессирования.
К примеру, в хронических случаях врачи чаще всего назначают постоянное наблюдение за состоянием сердца больного и прием специальных медикаментозных средств для устранения симптомов болезни. К таким препаратам можно отнести:
- вазодилататоры – группу сосудорасширяющих лекарственных средств;
- диуретики и мочегонные средства;
- антикоагулянты – препараты, препятствующие образованию тромбов.
При необходимости врач может рекомендовать операцию для восстановления или замены митрального клапана. Пациентам с митральной регургитацией необходимо кардинально изменить свой образ жизни для того, чтобы уменьшить нагрузку на сердце. Врачи рекомендуют избегать сильных физических нагрузок и эмоциональных переживаний, вести здоровый образ жизни и правильно питаться.
Классификация
Диагностированные случаи болезни у подростков и взрослых разделяются на два типа:
- ПМК с высоким риском развития регургитации;
- умеренный пролапс с низким риском развития незначительной регургитации.
Также врачи могут разделить недуг на стадии:
- умеренный пролапс 0-1 степени: также известен как первичный (даже при беременности не ощущается никаких негативных симптомов; организм самостоятельно регулирует дополнительную нагрузку на сердце);
- ПМК 2 степени (переходная): признаки — растет внутрисердечное давление, у подростков и при беременности ощущается постоянная одышка, усталость;
- 3-я (декомпенсированная стадия): может быть диагностировано значительное повреждение сердечной мышцы.
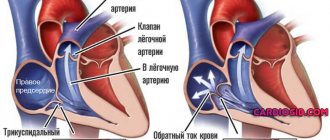
Трикуспидальная регургитация
Поражение трехстворчатого клапана (ТК) в изолированном виде встречается довольно редко. Как правило, недостаточность его с регургитацией является следствием выраженных изменений левой половины сердца (относительная недостаточность ТК), когда большое давление в малом круге кровообращения препятствует адекватному сердечному выбросу в легочную артерию, несущую кровь для обогащения кислородом в легкие.
Трикуспидальная регургитация приводит к нарушению полного опорожнения правой половины сердца, адекватного венозного возврата по полым венам и, соответственно, появляется застой в венозной части большого круга кровообращения.
Для недостаточности трехстворчатого клапана с регургитацией довольно характерно возникновение мерцательной аритмии, синюшности кожных покровов, отечного синдрома, набухания шейных вен, увеличения печени и других признаков хронической недостаточности кровообращения.
Патофизиология
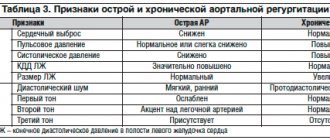
Основным патологическим фактором при АР является перегрузка объемом ЛЖ, влекущая за собой серию компенсаторных приспособительных изменений миокарда и всей системы кровообращения (табл. 2).
Основными детерминантами регургитационного объема являются: площадь регургитационного отверстия, диастолический градиент давления на аортальном клапане и продолжительность диастолы, которая в свою очередь является производной от частоты сердечных сокращений. Тем самым брадикардия способствует увеличению, а тахикардия — уменьшению объема АР.
Постепенное увеличение конечного диастолического объема (КДО) приводит к увеличению систолического напряжения стенки ЛЖ с последующей ее гипертрофией, сопровождающейся одновременным расширением полости ЛЖ (эксцентрическая ГЛЖ), что позволяет равномерно распределять увеличенное давление в полости ЛЖ на каждую моторную единицу миокарда (саркомер) и тем самым способствует удержанию ударного объема и фракции изгнания в нормальных или субоптимальных пределах (стадия компенсации).
Увеличение объема регургитации приводит к прогрессирующему расширению полости ЛЖ, изменению его формы до сферической, увеличению диастолического давления в ЛЖ, усилению систолического напряжения стенки ЛЖ (постнагрузки) и снижению фракции выброса. Падение фракции выброса происходит вследствие угнетения сократимости и/или увеличения постнагрузки (стадия декомпенсации). АР подразделяется на острую и хроническую.
Острая аортальная регургитация
Наиболее частыми причинами развития острой АР являются: инфекционный эндокардит, расслоение аорты или травма. При острой АР происходит внезапное увеличение диастолического объема крови, поступающей в неизмененный ЛЖ. Отсутствие времени для развития адаптивных механизмов приводит к резкому увеличению КДО как в ЛЖ, так и в левом предсердии. Некоторое время сердце работает по закону Франка — Старлинга, согласно которому степень сокращения волокон миокарда есть производная длины его волокон. Однако неспособность камер сердца к быстрому компенсаторному расширению вскоре приводит к уменьшению объема выброса в аорту. Возникающей компенсаторной тахикардии оказывается недостаточно для поддержания достаточного сердечного выброса, что приводит к развитию отека легких и/или кардиогенного шока.
Особенно выраженные нарушения гемодинамики наблюдаются у пациентов с концентрической гипертрофией ЛЖ, обусловленной перегрузкой давлением и несоответствием размеров полости ЛЖ и КДО. Такая ситуация наблюдается в случае расслоения аорты на фоне системной гипертензии, а также при острой АР после баллонной комиссуротомии при врожденном АС.
Хроническая аортальная регургитация
В ответ на увеличение объема крови при хронической аортальной регургитации в ЛЖ включается ряд компенсаторных механизмов, способствующих его адаптации к увеличенному объему без увеличения давления наполнения.
Постепенное увеличение диастолического объема позволяет желудочку изгонять больший ударный объем, что определяет нормальный сердечный выброс. Это обеспечивается продольной репликацией саркомеров и развитием эксцентрической гипертрофии миокарда ЛЖ. Благодаря этому нагрузка на саркомер длительное время остается нормальной, сохраняя резерв преднагрузки. Таким образом, фракция выброса и фракционное укорочение волокон ЛЖ остаются в пределах нормы.
Дальнейшее увеличение размера полостей левых отделов сердца в сочетании с усилением систолического напряжения стенок приводят к возникновению сопутствующей концентрической ГЛЖ. Таким образом, АР представляет собой сочетание перегрузки объемом и давлением (стадия компенсации).
В дальнейшем происходит как истощение резерва преднагрузки, так и развитие несоответствующей объему гипертрофии ЛЖ с последующим снижением фракции выброса (стадия декомпенсации) (табл. 1).
Регургитация клапана легочной артерии
Поражение створок легочного клапана может носить врожденный характер, проявляясь еще в детском возрасте, либо приобретенный вследствие атеросклероза, сифилитического поражения, изменений створок при септическом эндокардите. Нередко поражение клапана легочной артерии с недостаточностью и регургитацией встречается при уже имеющейся легочной гипертензии, заболеваниях легких, поражениях других клапанов сердца (митральный стеноз).
Минимальная регургитация на клапане легочной артерии не приводит к существенным гемодинамическим расстройствам, в то время как значительный возврат крови в правый желудочек, а затем и в предсердие, вызывают гипертрофию и последующую дилатацию (расширение) полостей правой половины сердца. Такие изменения проявляются выраженной сердечной недостаточностью в большом круге и венозным застоем.
Пульмональная регургитация проявляется всевозможными аритмиями, одышкой, цианозом, выраженными отеками, скоплением жидкости в брюшной полости, изменением печени вплоть до цирроза и другими признаками. При врожденной патологии клапанов симптомы нарушения кровообращения возникают уже в раннем детском возрасте и нередко носят необратимый и тяжелый характер.
Особенности регургитации у детей
В детском возрасте весьма важно правильное развитие и функционирование сердца и кровеносной системы, но нарушения, к сожалению, нередки. Наиболее часто пороки клапанов с недостаточностью и возвратом крови у детей обусловлены врожденными аномалиями развития (тетрада Фалло, гипоплазия клапана легочной артерии, дефекты перегородок между предсердиями и желудочками и др.).
Выраженная регургитация при неправильном строении сердца проявляется практически сразу после рождения ребенка симптомами дыхательных расстройств, синюшностью, правожелудочковой недостаточностью. Часто значительные нарушения заканчиваются фатально, поэтому каждой будущей маме нужно не только заботиться о своем здоровье до предполагаемой беременности, но и своевременно посещать специалиста УЗ-диагностики во время вынашивания плода.
Возможности современной диагностики
Медицина не стоит на месте, а диагностика заболеваний становится все более достоверной и качественной. Применение ультразвука позволило сделать значительные успехи в обнаружении ряда заболеваний. Дополнение ультразвукового исследования сердца (ЭхоКГ) допплерографией дает возможность оценить характер кровотока по сосудам и полостям сердца, движение створок клапанов в момент сокращений миокарда, установить степень регургитации и т. д. Пожалуй, ЭхоКГ – это наиболее достоверный и информативный метод диагностики сердечной патологии в режиме реального времени и в то же время являющийся доступным и недорогим.
митральная регургитация на ЭхоКГ
Помимо УЗИ, косвенные признаки регургитации можно обнаружить на ЭКГ, при тщательной аускультации сердца и оценке симптоматики.
Чрезвычайно важно выявление нарушений клапанного аппарата сердца с регургитацией не только у взрослых, но и в период внутриутробного развития. Практика ультразвукового исследования беременных женщин на разных сроках позволяет обнаружить наличие пороков, не вызывающих сомнений уже при первичном обследовании, а также диагностировать регургитацию, являющуюся косвенным признаком возможных хромосомных аномалий или формирующихся дефектов клапанов. Динамическое наблюдение женщин группы риска дает возможность своевременно установить наличие серьезной патологии у плода и решить вопрос целесообразности сохранения беременности.
Этиология
Аортальная регургитация может быть вызвана либо первичным поражением створок аортального клапана, либо поражением корня аорты, которое в настоящее время составляет более 50% от всех случаев изолированной АР (табл. 1).
Поражение клапанов
- Ревматическая лихорадка является одной из основных клапанных причин АР. Сморщивание створок вследствие инфильтрации соединительной тканью препятствует их смыканию во время диастолы, образуя тем самым «дефект» в центре клапана, являющийся окном для регургитации крови в полость ЛЖ. Сопутствующее сращение комиссур ограничивает раскрытие аортального клапана, что приводит к появлению сопутствующего аортального стеноза (АС).
- Инфекционный эндокардит. АР может быть обусловлена разрушением клапана, перфорацией его створок или наличием растущих вегетаций, препятствующих смыканию створок в диастолу.
- Кальцинированный АС у пожилых лиц приводит к развитию АР в 75% случаев, как вследствие возрастного расширения фиброзного кольца аортального клапана, так и в результате дилатации аорты.
- Другими первичными клапанными причинами АР являются:
- травма, приводящая к разрыву восходящей части аорты. При этом нарушается крепление комиссур, что приводит к пролапсу аортальной створки в полость ЛЖ;
- врожденный двустворчатый клапан из-за неполного закрытия или пролапса его створок;
- большой септальный дефект межжелудочковой перегородки;
- мембранозный субаортальный стеноз;
- осложнение радиочастотной катетерной аблации;
- миксоматозная дегенерация аортального клапана;
- разрушение биологического клапанного протеза.
Поражение корня аорты
Заболевания, способные вызвать поражение корня аорты, включают в себя: возрастную (дегенеративную) дилатацию аорты, кистозный некроз медии аорты (изолированный или как компонент синдрома Марфана), расслоение аорты, несовершенный остеогенез (остеопсатироз), сифилитический аортит, анкилозирующий спондилит, синдром Бехчета, псориатический артрит, артрит при язвенном колите, рецидивирующий полихондрит, синдром Рейтера, гигантоклеточный артериит, системную гипертензию и употребление некоторых препаратов, угнетающих аппетит.
АР в данных случаях формируется из-за выраженного расширения кольца аортального клапана и корня аорты с последующей сепарацией створок. Последующая дилатация корня неизбежно сопровождается избыточным натяжением и перегибом створок, которые затем утолщаются, сморщиваются и становятся неспособными полностью прикрывать аортальное отверстие. Это в свою очередь усугубляет АР, приводит к дальнейшему расширению аорты и замыкает порочный круг патогенеза («регургитация усиливает регургитацию»).
Вне зависимости от причины АР всегда вызывает дилатацию и гипертрофию левого желудочка, с последующей расширением митрального кольца и возможным развитием дилатации левого предсердия. Нередко на месте контакта регургитационного потока и стенки ЛЖ на эндокарде образуются «карманы».