Ответы на тест НМО «Анатомия поражения коронарных артерий по данным коронароангиографии»
Поделись с коллегами:
Артерия острого края является ветвью
1) задней нисходящей артерии; 2) конусной артерии; 3) левой коронарной артерии; 4) правой коронарной артерии.+
Артерия синоатриального узла является ветвью
1) диагональной ветви; 2) левой коронарной артерии; 3) огибающей артерии; 4) передней межжелудочковой артерии; 5) правой коронарной артерии.+
В зону кровоснабжения передней межжелудочковой артерии входят
1) верхушка сердца;+ 2) задняя стенка левого желудочка; 3) передний отдел (две трети) межжелудочковой перегородки;+ 4) передняя стенка левого желудочка.+
Ветви левой коронарной артерии васкуляризируют
1) задний отдел (одна треть) межжелудочковой перегородки; 2) заднюю стенку левого желудочка;+ 3) левое предсердие;+ 4) передний отдел (две трети) межжелудочковой перегородки;+ 5) переднюю стенку левого желудочка.+
Гемодинамически значимым считают сужение коронарной артерии
1) на 20% диаметра сосуда; 2) на 30 % диаметра сосуда; 3) на 30 % площади сосуда; 4) на 50 % площади сосуда; 5) на 75 % площади сосуда и более.+
Гемодинамически значимым считают уменьшение коронарной артерии
1) на 20% диаметра сосуда; 2) на 30 % диаметра сосуда; 3) на 30 % площади сосуда; 4) на 50 % диаметра сосуда и более;+ 5) на 50 % площади сосуда.
Диагональная коронарная артерия является ветвью
1) задней нисходящей артерии; 2) огибающей артерии; 3) передней межжелудочковой артерии;+ 4) правой коронарной артерии.
Для левой коронарной артерии полипозиционное контрастирование на коронароангиографии стандартно
1) 2 проекции; 2) 3 проекции; 3) 4 проекции; 4) 5 проекций.+
Для правой коронарной артерии полипозиционное контрастирование на коронароангиографии стандартно
1) 2 проекции; 2) 3 проекции; 3) 4 проекции;+ 4) 5 проекций.
Задняя нисходящая ветвь правой коронарной артерии снабжает кровью
1) базальную часть заднелатеральной стенки левого желудочка; 2) боковую стенку левого желудочка; 3) заднюю треть межжелудочковой перегородки;+ 4) левое предсердие; 5) синусовый узел.
Зоной кровоснабжения диагональной артерии сердца является
1) задний отдел (одна треть) межжелудочковой перегородки; 2) задняя стенка левого желудочка; 3) передний отдел (две трети) межжелудочковой перегородки; 4) передняя стенка левого желудочка;+ 5) правое предсердие.
Зоной кровоснабжения коронарной артерии острого края является
1) межжелудочковая перегородка; 2) передняя и задняя поверхности острого края сердца;+ 3) передняя поверхность острого края сердца; 4) передняя стенка левого желудочка.
Зоной кровоснабжения промежуточной (или срединной) артерии сердца является
1) задняя стенка левого желудочка; 2) межжелудочковая перегородка; 3) передняя стенка правого желудочка; 4) свободная передняя стенка левого желудочка.+
К абсолютным противопоказаниям для проведения коронароангиографии относят
1) абсолютных противопоказаний нет;+ 2) высокую артериальную гипертензию; 3) различные лихорадочные состояния; 4) тяжелую анемию; 5) частую желудочковую экстрасистолию.
Классификация коронарного атеросклеротического поражения (по данным коронароангиографии) с выделением одно-, двух- и трехсосудистых вариантов предусматривает оценку по следующим трем основным артериям
1) ветвь тупого края; 2) задняя нисходящая; 3) левая огибающая;+ 4) передняя нисходящая;+ 5) правая коронарная.+
Кодоминантный анатомический тип кровоснабжения миокарда
1) встречается в 50 % случаев; 2) встречается до 20% случаев;+ 3) встречается крайне редко; 4) встречается чаще правого типа кровоснабжения миокарда; 5) является аномалией.
Коронарные сосуды максимально заполняются кровью во время
1) диастолы желудочков;+ 2) систолы левого желудочка; 3) систолы правого желудочка; 4) систолы предсердий.
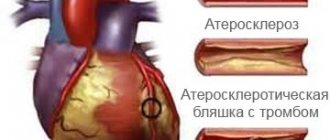
Коронароангиографическими признаками осложненного стеноза коронарной артерии являются
1) изъязвление бляшки;+ 2) наличие подрытого контура;+ 3) неровность, нерегулярность контура;+ 4) пристеночный тромб;+ 5) стеноз более 50% диаметра коронарной артерии.
Огибающая коронарная артерия в основном кровоснабжает
1) боковую и заднюю стенки левого желудочка;+ 2) межжелудочковую перегородку; 3) переднюю стенку левого желудочка; 4) правое предсердие; 5) правый желудочек.
Огибающая коронарная артерия является ветвью
1) задне-боковой ветви; 2) задней нисходящей артерии; 3) левой коронарной артерии;+ 4) передней межжелудочковой артерии; 5) правой коронарной артерии.
Осложненный стеноз коронарной артерии (с соответствующими коронароангиографическими признаками)
1) одинаково часто встречается при ОКС и стабильной стенокардии; 2) характерен для больных с ОКС;+ 3) характерен для больных с постинфарктным кардиосклерозом; 4) характерен для пациентов старше 80 лет; 5) чаще встречается у больных со стабильной стенокардией.
Относительные противопоказания для проведения коронароангиографии
1) беременность;+ 2) возраст старше 80 лет; 3) неконтролируемая гипокалиемия или дигиталисная интоксикация;+ 4) острая почечная недостаточность;+ 5) острое нарушение мозгового кровообращения.+
Правый тип анатомической доминантности кровоснабжения миокарда встречается
1) в 50 % случаев; 2) наиболее часто;+ 3) редко – менее 10% случаев; 4) реже кодоминантного типа; 5) реже левого типа.
При коронароангиографии коллатерали коронарного кровотока, как правило визуализируются
1) всегда; 2) при нормальной анатомии коронарных сосудов; 3) при сужении сосуда более чем на 90 % или его окклюзии;+ 4) при сужении сосуда на 30-50 %.
Промежуточной (или срединной) артерией сердца называют
1) диагональную ветвь, отходящую непосредственно от ствола левой коронарной артерии;+ 2) диагональную ветвь, отходящую от огибающей артерии; 3) диагональную ветвь, отходящую от правой коронарной артерии; 4) среднюю диагональную ветвь, отходящую от передней межжелудочковой артерии.
Самой крупной ветвью левой огибающей артерии является
1) артерия синусового узла; 2) артерия ушка предсердия; 3) ветвь тупого края;+ 4) задняя межжелудочковая ветвь; 5) левая предсердная огибающая артерия.
Сроки проведения неотложной коронароангиографии
1) 12-24 часа; 2) 24-48 часов; 3) 6-12 часов;+ 4) в течение 1 часа; 5) до 6 часов.
Сроки проведения экстренной коронароангиографии
1) 12-24 часа; 2) 24-48 часов; 3) 6-12 часов; 4) в течение 1 часа; 5) до 6 часов.+
Существование коллатерального коронарного кровотока в обход обструкции артерии
1) защищает область миокардиальной гипоперфузии;+ 2) не влияет на перфузию миокарда; 3) невозможно; 4) усугубляет ишемию миокарда в зоне обстукции; 5) ухудшает прогноз заболевания.
Устье левой коронарной артерии (в норме) располагается в
1) заднем синусе; 2) левом коронарном синусе;+ 3) любом коронарном синусе; 4) переднем коронарном синусе; 5) правом коронарном синусе.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделись с коллегами:
Коронароангиография
Физиологические основы
В университетскую программу первых курсов входит изучение строения сердца и его коронарных сосудов. Но чаще всего авторы учебников ограничиваются описанием только крупных сосудов. Клиницисты же используют совершенно иную, но также международную номенклатуру. Коронароангиография и имплантация стентов требуют более подробного описания сосудов сердца, что нашло применение и в международной практике.
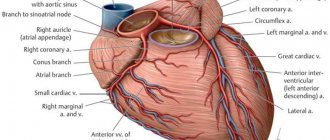
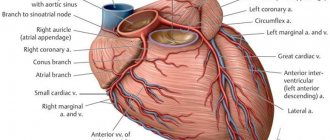
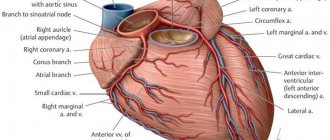
Из курса анатомии каждый узнал, что от аорты отходят две артерии, кровоснабжающие само сердце: левая и правая коронарные артерии. Утолщения на корне аорты, из которых и выходят эти артерии, называются соответственно левым и правым коронарными синусами.
Выделяют следующие части левой коронарной артерии (LCA, left coronary artery): главный ствол, который делится на переднюю межжелудочковую ветвь (ramus interventricularis anterior, RIVA или left anterior descending, LAD), а также огибающую артерию (left circumflex coronary artery, LCх). Главный ствол этой артерии длиной редко превышает 1 см, а далее делится на две свои конечные ветви. Передняя межжелудочковая ветвь располагается на передней поверхности сердца вплоть до его верхушки. На своем протяжении от этой артерии отходят передние желудочковые ветви (диагональные ветви, RD/R.Diag) и передние перегородочные ветви. В коронароангиографии с целью топического указания места поражения предложено делить коронарное русло на сегменты. Проксимальный сегмент ПМЖВ начинается своим ответвлением от ствола и продолжается до места отхождения от нее первой перегородочной или первой RD, средняя часть — до ответвления второй перегородочной ветви или второй RD, дистальная — до верхушки сердца/после отхождения второй RD.
Огибающая артерия всегда располагается на задней поверхности сердца. В ее проксимальной части от нее отходит ветвь тупого края (obtuse marginal artery, obtuse marginal branch, OMB). В зависимости от места этого ответвления различают проксимальную и дистальную части огибающей ветви. Очень редко от главного ствола между передней межжелудочковой ветвью и огибающей ветвью посередине отходит еще одна ветвь, берущая начало непосредственно из общего ствола — промежуточная артерия (RIM, ramus intermedius).
Выделяют следующие три части правой коронарной артерии (RCA): проксимальную (от устья до первого ее поворота, обычно располагающегося горизонтально), среднюю (от первого до второго поворота) и дистальную (после второго ее поворота до разделения артерии на ветви у «креста» сердца (crux cordis) — места пересечения задней межжелудочковой и атриовентрикулярной борозд сердца). Иногда непосредственно после самого устья от сосуда отходит маленькая ветвь — ветвь артериального конуса (ramus coni arteriosi, CB), а также много мелких ветвей к правому предсердию. Самой главной из этих ветвей является артерия синоатриального узла (S-A node artery, SNA). Она часто располагается под правым ушком сердца. В редких случаях ветвь артериального конуса имеет собственное устье. Этот вариант всегда следует учитывать, поскольку при коронароангиографии можно принять эту артерию за главный ствол правой коронарной артерии. Перекрыв вход в эту артерию катетером, можно вызвать локальную ишемию и, как следствие, нарушения ритма вплоть до трепетания камер сердца. В передней части венечной борозды, в области острого края сердца, от правой коронарной артерии отходит ветвь острого края (acute marginal artery, AMB), чаще от одной до трех, которая в большинстве случаев достигает верхушки сердца.
Итак, перечислим еще раз все сокращения:
Левая коронарная артерия — left coronary artery (LCA): — Передняя межжелудочковая ветвь (ПМЖВ), или передняя нисходящая артерия — left anterior descending artery (LAD); иначе — ramus interventricularis anterior (RIVA/RIA); — Диагональные артерии (ветви) — ДА; ramus diagonalis (RD/Diag); — Огибающая ветвь (ОВ) левой коронарной артерии, огибающая артерия — left circumflex coronary artery (LCх)); — Ветвь тупого края, obtuse marginal artery, obtuse marginal branch, (OMB); — Перегородочные межжелудочковые ветви, ramus septalis (RSA); — Промежуточная артерия, ramus intermedius (RIM).
Правая коронарная артерия — right coronary artery (RCA): — Ветвь острого края, acute marginal artery, (AMB); — Артерия синоатриального узла — ramus nodi sinuatrialis (S-A node artery, SNASA/RNS); — Задняя межжелудочковая ветвь (ЗМЖВ), или задняя нисходящая артерия — posterior descending artery (PDA); иначе — ramus interventricularis posterior (RIVP/RIP).
И еще раз для повторения (важное задание для диагностики локализации ишемии при инфаркте миокарда): LAD/RIVA, LCx кровоснабжает левую камеру спереди и сбоку, а RCA — сзади. Левое предсердие кровоснабжают LCx, RCA. Перегородку — RSA от LAD. Правую камеру сзади — RCA, спереди — RCA, LAD. Правое предсердие — RCA.
Следует также напомнить о доминантности кровоснабжения миокарда. При так называемом правом типе кровоснабжения сердца, наблюдающемся у 70 % людей, задняя нисходящая артерия (PDA) отходит от правой коронарной артерии. При левом типе кровоснабжения сердца (10 % людей) огибающая артерия (LCx) достигает уровня задней межжелудочковой борозды и образует заднюю нисходящую артерию (PDA). При еще более редком, так называемом смешанном содоминантном типе (20 % людей), имеются две задних желудочковых ветви (RIVP/RIP), отходящих от правой венечной и огибающей артерий.
Для понимания принципа работы ЭКГ необходимо повторить строение проводящей системы сердца. Синоатриальный узел находится в стенке правого предсердия, его импульсы поступают к атриовентрикулярному узлу (также располагается в стенке правого предсердия). Далее импульс распространяется по волокнам пучка Гиса, который делится в межжелудочковой перегородке на две ножки — правую и левую (иногда называются ножками Тавары). К эндокарду сигнал поступает посредством волокон Пуркинье. Иногда встречаются и дополнительные пути передачи возбуждения, как, например, по волокнам Кента. Такие пути часто располагаются между предсердиями и желудочками и идут в обход атриовентрикулярного узла. Из-за этого мускулатура миокарда часто сокращается преждевременно, что становится заметно на ЭКГ, а такие пациенты предрасположены к тахикардии (WPW-синдром).
Электрокардиограмма представляет собой не что иное, как запись распространяемых электрических потенциалов сердца, фиксируемых электродами на конечностях и грудной стенке. ЭКГ включает в себя три стандартных отведения по Эйнтховену (I, II, III), и три усиленных по Гольдбергу (aVR, aVL, aVF). Прикрепление еще шести грудных электродов по Вильсону (V1-V6) позволяет зарегистрировать распространение возбуждение по сердечной стенке в горизонтальной проекции. В зависимости от изменений в этих отведениях еще на догоспитальном этапе при помощи ЭКГ можно предположить локализацию инфаркта и возможную «проблемную» артерию.
Например, при инфаркте правых отделов сердца (задней стенки) часто особенно сильно поражается правый желудочек. Чаще всего это происходит из-за тромба в RCA. Правые отделы сердца не способны сокращаться должным образом, что приводит к снижению преднагрузки левой камеры сердца, поскольку таким образом снижается объем крови, транспортируемый к левому предсердию. Сниженный сердечный выброс сердце пытается компенсировать увеличением частоты сокращений. При инфаркте же левых отделов сердца основным осложнением является кардиогенный шок.
Специально для наших подписчиков мы сделали таблицу, в которой показаны изменения ЭКГ в зависимости от локализации возможного повреждения коронарных артерий.
Стоит также повторить и классификацию острых коронарных синдромов:
- Нестабильная стенокардия без повышения тропонина. Эта форма классифицируется по Браунвальду на 3 класса в зависимости от выраженности клинических признаков:
I — недавно возникшая боль за грудиной (менее 2-х месяцев, более 3-х раз в день); II — боль за грудиной в покое (минимум один раз за прошедший месяц, но не в течении последних 48 часов); III — боль за грудиной в покое (минимум один раз за последний 48 часов). Нестабильную стенокардию классифицируют на 3 группы по причинам возникновения: А — вторичная нестабильная стенокардия (инфаркт миокарда, анемия, повышение температуры, гипотензия, тахиаритмия, тиреотоксикоз, дыхательная недостаточность); B — первичная нестабильная стенокардия; C — нестабильная стенокардия после инфаркта (минимум 2 недели после инфаркта).
- Инфаркт миокарда без элевации сегмента ST (NSTEMI) с повышением концентрации кардиального тропонина в крови.
- Инфаркт миокарда с элевацией сегмента ST (STEMI) с повышением концентрации кардиального тропонина в крови.
ПБКА и стентирование
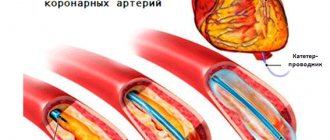
Sones еще в 1959 году описал метод, позволяющий оценить состояние отдельных коронарных сосудов. Judkins модифицировал описанный метод в 1967 году. Именно этот способ исследования коронарных сосудов применяется и по сей день. Первая транслюминальная баллонная коронарная ангиопластика (ТБКА) была проведена 16 сентября 1977 в Цюрихе в Швейцарии. С этого момента количество пациентов с ОКС, подвергшихся ТБКА, возросло с 10 до 65 %. По последним данным, недавно опубликованным в журнале The Lancet, смертность вследствие сердечно-сосудистых заболеваний в 2010 году снизилась на четверть по сравнению с 1950 годом, когда 400 из 100 000 случаев заканчивались летальным исходом. Первым пациентом был 38-летний мужчина-курильщик, у котого наблюдался стеноз LAD. После операции мужчина прожил еще 37 лет.
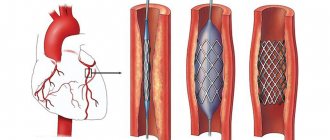
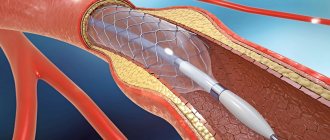
При ПБКА баллонный катетер с помощью проводника вводится вплоть до места стеноза. Баллон раздувается и тем самым «сплющивает» атеросклеротические бляшки, растягивая сосудистую стенку. Мелкие повреждения интимы во время раздувания баллона часто не имеют последствий, однако иногда именно в этих местах позже начинается пролиферация тканей, что в 30–40 % случаев приводит к рестенозам и рецидивам в течение последующих трех месяцев. Частота экстренных операций по созданию шунтов (bypass) составляет менее 0,5 %. С помощью имплантации стента сосудистая стенка стабилизируется. Существовала также техника primary stenting — имплантация стента без предшествующего дилатирования сосудов баллоном, однако ныне она используется крайне редко и только на начальных этапах сужения просвета сосуда. Исследования последних лет показали, что при значительных сужениях просвета сосуда, у таких пациентов в первые часы после ангиопластики наблюдалась ишемия миокарда, что требовало немедленного повторного хирургического вмешательства или повторной дилатации. Это осложнение возникает вследствие отрыва бляшки от эндотелия. Обнажение поверхности гладкомышечных клеток приводит к тромбообразованию за счет высвобождения молекул коллагена и тканевых факторов, запускающих каскад свертывания крови. Во избежание развития тромбов и рестеноза в настоящее время чаще всего ангиопластику совмещают с имплантацией стентов на месте стеноза.
Первую имплантацию стента провел Sigwart в 1987 году. Тогда стенты монтировались непосредственно на баллон самим врачом. Сейчас же вся конструкция идет в комплекте, что позволило снизить риск потери стента в кровеносном русле при его недостаточной фиксации.
Этот раздел сайта устарел, переходите на новый сайт
Интернет консультации
Тема: Субокклюзия ПКА
Добрый день,
Прошу ответить на мои вопросы.
Жалобы: на ноющее, сжимающие боли в левой половине грудной клетки, возникающие при незначительной физической нагрузке и в покое, иррадиирующие в левую лопатку и руки, купирующиеся приемом нитроглицерина через 1-2 минуты, головные боли при повышении цифр артериального давления до 180/100 мм рт. ст.,головокружения, одышку при незначительной физической нагрузке.