Перевод на английский названий и аббревиатур артерий сердца
Серженко Надежда Бюро медицинских переводов «Медтран»
Перевод результатов ангиографии коронарных артерий вызывает немало вопросов даже у опытного медицинского переводчика. Тема является достаточно трудной по ряду причин:
- Сложная анатомия коронарных артерий
- Огромное множество вариантов анатомического строения
- Обилие терминов и аббревиатур
- Отсутствие единой номенклатуры
- Практически каждая артерия имеет несколько названий-синонимов как на русском, так и на английском языке
Стандартная для медицинского переводчика ситуация – необходимо перевести выписку из истории болезни пациента, в которой есть описание результатов коронарографии, или среди прочих медицинских документов имеется протокол ангиографии коронарных артерий. Если у переводчика нет опыта подобных переводов, то на два абзаца такого текста может уйти несколько часов.
Много проблем при переводе возникает из-за синонимов (различных вариантов названий одной и той же артерии). Для того, чтобы правильно перевести встретившийся в истории болезни вариант названия артерии (который далеко не всегда имеет однозначный аналог на английском языке), часто приходится искать и сопоставлять описание анатомического строения на русском языке с описанием на английском языке, чтобы убедиться, что выбранный англоязычный термин соответствует русскому названию артерии.
Во избежание искажения смысла при переводе названий анатомических образований и ангиографических терминов на английский язык настоятельно рекомендуем использовать максимально близкие к русскому оригиналу аналоги. Несмотря на то, что одна и та же артерия может иметь несколько названий как на русском, так и на английском языке, употребление синонимов следует свести к минимуму, т.к. это затрудняет проверку и является потенциальным источником ошибок. Перевод медицинского текста должен максимально близко передавать содержание исходного текста, и переводчик не имеет права интерпретировать имеющуюся информацию по собственному усмотрению. Тем не менее, для правильного перевода необходимо разбираться в основах ангиографии и знать анатомию коронарных артерий.
Приведенные ниже термины и пояснения призваны облегчить работу переводчика и помочь избежать ошибок при переводе ангиокоронарограмм.
Коронарная анатомия
Сердечные вены
В сосуды которые удаляют дезоксигенированные кровь от сердце мышцы известны как сердечные вены. К ним относятся большая сердечная вена, то средняя сердечная вена, то малая сердечная вена, то самые маленькие сердечные вены, а передние сердечные вены. Вены сердца несут кровь с низким уровнем кислород, от миокард к правое предсердие. Большая часть крови коронарных вен возвращается через коронарный синус. В анатомия вен сердца очень вариабельна, но обычно она образована следующими венами: сердечными венами, которые переходят в коронарный синус: большая сердечная вена, то средняя сердечная вена, то малая сердечная вена, задняя вена левый желудочек, и вены Маршалла. Сердечные вены, которые идут прямо в правое предсердие: передние сердечные вены, самые маленькие сердечные вены (Фивейские вены).[5]
Коронарные артерии
В сосуды которые доставляют кислород-богатые кровь к миокард являются коронарные артерии. Когда артерии здоровы, они способны саморегулироваться, чтобы поддерживать коронарный кровоток на уровне, соответствующем потребностям сердечная мышца. Эти относительно узкие сосуды обычно поражаются: атеросклероз и может блокироваться, вызывая стенокардия или острое сердечно-сосудистое заболевание. Коронарные артерии, проходящие глубоко в миокарде, называются субэндокардиальными. Коронарные артерии классифицируются как «конечное кровообращение», поскольку они представляют собой единственный источник кровоснабжения миокарда; избыточного кровоснабжения очень мало, поэтому закупорка этих сосудов может быть настолько критической.
Синусы аорты The aortic sinuses
Синусами аорты (the aortic sinuses), или синусами Вальсальвы (sinuses of Valsalva), называют карманы между полулунными клапанами аорты и ее стенкой. Названия синусов соответствуют названиям отходящих от них коронарных артерий: от правого аортального синуса (right coronary sinus) отходит правая коронарная артерия, от левого аортального синуса (left coronary sinus) — левая коронарная артерия, а задний синус Вальсальвы (posterior sinus of Valsalva) называют некоронарным (non-coronary sinus), поскольку коронарные артерии от него не отходят. Аортальные синусы, обращенные к легочной артерии, называют «лицевыми» (facing aortic sinuses).
The aortic valve has three leaflets, each having a cusp or cup-like configuration. These are known as the left coronary cusp, the right coronary cusp and the posterior non-coronary cusp. Just above the aortic valves there are anatomic dilations of the ascending aorta, also known as the sinus of Valsalva. The left aortic sinus gives rise to the left coronary artery. The right aortic sinus which lies anteriorly, gives rise to the right coronary artery. The non-coronary sinus is positioned on the right side.
The aortic sinuses that are adjacent to the pulmonary valve (facing the pulmonary valve) are described as the ‘facing’ aortic sinuses.
Правый аортальный синус (1-й лицевой синус, правый синус Вальсальвы). Right coronary sinus, right anterior sinus, right sinus of Valsalva, right-facing sinus (anat.: anterior aortic sinus).
От правого аортального синуса отходит правая коронарная артерия.
Левый аортальный синус (2-й лицевой синус, левый синус Вальсальвы). Left coronary sinus, left anterior sinus, left sinus of Valsalva, left-facing sinus (anat.: left posterior aortic sinus).
Левый аортальный синус является местом отхождения левой коронарной артерии.
Некоронарный синус аорты (нелицевой синус аорты, задний синус Вальсальвы). Non-coronary aortic sinus, posterior sinus of Valsalva, non-facing aortic sinus (anat.: right posterior aortic sinus, sinus aortae posterior dexter).
Нелицевой синус (non-facing aortic sinus) — тот аортальный синус, который не обращен к легочной артерии. Первый от него при ориентации против часовой стрелки называют «1-м лицевым синусом», а следующий «2-м лицевым синусом» (Терминология разработана группой исследователей из Лейденского университета (A. Gittenberger:de Groot et al., 1983)).
Некоронарный синус (non-coronary aortic sinus) — аортальный синус, от которого не отходят коронарные артерии. Как правило (у большинства людей), задний (нелицевой) синус аорты также является некоронарным. Однако существует множество вариантов анатомического строения коронарных артерий, как нормальных, так и патологических, поэтому важно понимать разницу между терминами «лицевой» и «коронарный» (см. комментарии к рисунку).
Схема, поясняющая определение терминов.
а : нелицевой синус аорты (Н) затемнен, 1 и 2 — 1-й и 2-й лицевые синусы (светлые), от которых отходят венечные артерии; б : в случае отхождения венечных артерий от одного лицевого синуса аорты, второй (заштрихован) может оказаться некоронарным. Таким образом, термины «лицевой» и «коронарный», «нелицевой» и «некоронарный» не являются синонимами.
Источник:Бокерия Л. А., Беришвили И. И. Хирургическая анатомия венечных артерий. М.: Издательство НЦССХ им. А. Н. Бакулева РАМН, 2003.
Функция
Питание сосочковых мышц
В сосочковые мышцы прикрепить митральный клапан (клапан между левое предсердие и левый желудочек) и трехстворчатый клапан (клапан между правое предсердие и Правый желудочек) к стене сердца. Если сосочковые мышцы не функционируют должным образом, митральный клапан может протекать во время сокращения левого желудочка. Это заставляет часть крови перемещаться «в обратном направлении», от левого желудочка к левому предсердию, а не вперед к аорте и остальным частям тела. Эта утечка крови в левое предсердие известна как митральная регургитация. Точно так же может происходить утечка крови из правого желудочка через трикуспидальный клапан в правое предсердие, что описывается как трикуспидальная недостаточность или трикуспидальная регургитация.
Переднебоковая папиллярная мышца чаще получает два кровоснабжения: левая передняя нисходящая (ПМЖВ) артерия и левая огибающая артерия (LCX).[4] Следовательно, он более устойчив к коронарным заболеваниям. ишемия (недостаточность богатой кислородом крови). С другой стороны, заднемедиальная папиллярная мышца обычно снабжается только ОАП.[4] Это делает заднемедиальную папиллярную мышцу значительно более подверженной ишемии. Клиническое значение этого заключается в том, что инфаркт миокарда вовлечение КПК с большей вероятностью вызовет митральную регургитацию.
Изменения диастолы
Во время сжатия желудочковый миокард (систола), субэндокардиальные коронарные сосуды (сосуды, которые входят в миокард) сжимаются из-за высокого желудочкового давления. Это сжатие приводит к кратковременному ретроградному кровотоку (т. е. кровь течет назад к аорте), что дополнительно препятствует перфузии миокарда во время систолы. Однако эпикардиальные коронарные сосуды (сосуды, которые проходят по внешней поверхности сердца) остаются открытыми, из-за этого кровоток в субэндокарде останавливается во время сокращения желудочков. В результате перфузия миокарда в основном происходит во время расслабления сердца (диастола), когда субэндокардиальные коронарные сосуды открыты и находятся под более низким давлением. Поток никогда не достигает нуля в правой коронарной артерии, так как давление в правом желудочке ниже диастолического артериального давления.
Изменения потребности в кислороде
Сердце регулирует количество расширение сосудов или вазоконстрикция коронарных артерий из-за потребности сердца в кислороде. Это способствует затруднению наполнения коронарных артерий, давление остается прежним. Нарушение доставки кислорода, вызванное уменьшением кровотока перед увеличением потребности сердца в кислороде, приводит к повреждению тканей. ишемия, состояние кислородной недостаточности. Кратковременная ишемия связана с сильной болью в груди, известной как стенокардия. Тяжелая ишемия может привести к смерти сердечной мышцы от гипоксии, например, во время инфаркт миокарда. Хроническая умеренная ишемия вызывает ослабление сердечных сокращений, известное как гибернация миокарда.
Помимо метаболизма коронарный кровоток обладает уникальными фармакологическими характеристиками. Среди них выделяется его реактивность на адренергическую стимуляцию.
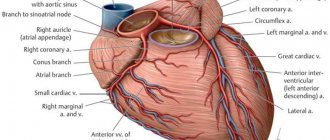
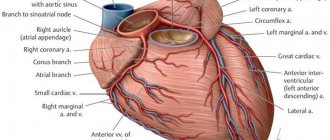
Коронарные артерии (венечные артерии) Coronary arteries
Термин «венечные» произошел от греческого «венок, венец», а «коронарные» — от латинского «корона». Оба термина обозначают артерии сердца и являются абсолютными синонимами.
Правая коронарная артерия и ее ветви
ПКА — правая коронарная артерия (ПВА — правая венечная артерия). Right coronary artery (RCA), right main coronary artery. Правая коронарная артерия отходит от правого аортального (1-го лицевого) синуса, чаще всего в виде ствола, идущего кзади по правой атриовентрикулярной борозде, огибающей трехстворчатый клапан, и направляющегося к кресту сердца.
The RCA typically arises from the right sinus of Valsalva (RSV) of the ascending aorta, passes anteriorly and to the right between the right auricle and the pulmonary artery and then descends vertically in the right atrioventricular sulcus. When the RCA reaches the acute margin of the heart, it turns to continue posteriorly in the sulcus onto the diaphragmatic surface and base of the heart.
Одноплоскостная анатомическая схема строения венечно-артериального дерева и сердечного комплекса. А — система левой венечной артерии (ЛВА), Б: система правой венечной артерии (ПВА).
1 — первый лицевой синус аорты, 2 — второй лицевой синус аорты. А — аорта, ЛА — легочная артерия, УПП — ушко правого предсердия, УЛП — ушко левого предсердия, ПМЖВ — передняя межжелудочковая ветвь, ОВ — огибающая ветвь, ДВ — диагональная ветвь, ВТК — ветвь тупого края, АСУ — артерия синусного узла, КА — конусная артерия, BOK — ветвь острого края, а.АВУ — артерия атриовентрикулярного узла, ЗМЖВ — задняя межжелудочковая ветвь.
Источник:Бокерия Л. А., Беришвили И. И. Хирургическая анатомия венечных артерий. М.: Издательство НЦССХ им. А. Н. Бакулева РАМН, 2003.
КА – конусная артерия (ветвь артериального конуса). Conus branch, infundibular branch, conus arteriosus branch.
Конусная артерия — первая крупная ветвь правой коронарной артерии, но может отходить самостоятельным устьем от 1-го лицевого синуса аорты. Конусная артерия снабжает артериальный конус (conus arteriosus) и переднюю стенку правого желудочка и может участвовать в кровоснабжении передней межжелудочковой перегородки.
The artery has a variable distribution, but usually supplies a region of the anterior interventricular septum and the conus of the main pulmonary artery (hence its name). Although an acute occlusion of the tiny artery has been shown to result in S-T elevation, another more important role it serves in pathophysiology is that of a route of collateral circulation. The conus artery has been shown to collateralise with the more distal acute marginal branch in RCA stenosis/obstruction, and collateralise with the left anterior descending artery (LAD) in LAD stenosis/obstruction, providing a potentially vital collateral pathway.
АСУ – артерия синусного узла (ветвь синусового узла, артерия синусно-предсердного узла (а.СПУ), ветвь синусно-предсердного узла). Sinoatrial nodal artery (SANa), sinus node artery, sinoatrial nodal branch, SA nodal artery, right SA node branch.
Артерия синусного узла — основная артерия, обеспечивающая кровоснабжение синусно-предсердного узла, и ее повреждение приводит к необратимым нарушениям ритма сердца. АСУ также участвует в кровоснабжении большей части межпредсердной перегородки и передней стенки правого предсердия.
Артерия синусного узла, как правило, отходит от доминантной артерии (см. типы кровоснабжения сердца). При правом типе кровоснабжения сердца (примерно в 60% случаев) АСУ является второй ветвью правой коронарной артерии и отходит от ПКА напротив места отхождения конусной артерии, но может отходить и от 1-го лицевого синуса самостоятельно. При левом типе кровоснабжения сердца артерия синусного узла отходит от огибающей ветви ЛКА.
The sinoatrial nodal artery (SANa) supplies blood to the sinoatrial node (SAN), Bachmann’s bundle, crista terminalis, and the left and right atrial free walls. The SANa most frequently originates from either the right coronary artery (RCA) or the left circumflex branch (LCX) of the left coronary artery (LCA).
Артерия Кюгеля (большая ушковая артерия). Kugel’s artery, atrial anastomotic branch, Kugel’s anastomotic branch (Lat.: arteria auricularis magna, arteria anastomotica auricularis magna, ramus atrialis anastomoticus).
Артерия Кюгеля является анастомозирующей между системами правой и левой коронарных артерий. В 66% случаев она является ветвью ЛКА или артерии СПУ, отходящей от нее, в 26% — ветвью обеих коронарных артерий или артерии СПУ, отходящей от них одновременно, и в 8% случаев — ветвью более мелких ветвей, отходящих от правой и левой коронарных артерий к предсердиям.
АДВа. – адвентициальная артерия.
Третья ветвь ПКА. Адвентициальная артерия может быть ветвью конусной артерии либо отходить самостоятельно от аорты. Она направляется вверх и вправо и лежит на передней стенке аорты (выше синотубулярного соединения), направляясь влево и исчезая в жировом футляре, окружающем магистральные сосуды.
АОК — артерия острого края (правая краевая артерия, правая краевая ветвь, ветвь острого края). Acute marginal artery, right marginal branch, right marginal artery.
Артерия острого края является одной из самых крупных ветвей ПКА. Она спускается от ПКА по острому правому краю сердца и образует мощные анастомозы с ПМЖВ. Участвует в питании передней и задней поверхностей острого края сердца.
а.ПЖУ — артерия предсердно-желудочкового узла (артерия атриовентрикулярного узла). AV node artery, AV nodal artery (branch), AVN artery.
Артерия (ветвь) предсердно-желудочкового узла отходит от ПКА в области креста сердца.
ЗМЖВ – задняя межжелудочковая ветвь, задняя межжелудочковая артерия, задняя нисходящая артерия. Posterior descending artery (PDA), posterior interventricular artery (PIA).
Задняя межжелудочковая ветвь может быть непосредственным продолжением ПКА, но чаще является ее ветвью. Проходит в задней межжелудочковой борозде, где отдает задние септальные ветви, которые анастомозируют с септальными ветвями ПМЖВ и питают терминальные отделы проводящей системы сердца. При левом типе кровоснабжения сердца ЗМЖВ получает кровь из левой коронарной артерии, отходя от огибающей ветви или ПМЖВ.
Задние септальные ветви, нижние септальные (перегородочные) ветви. Posterior septal perforators, posterior septal (perforating) branches.
Задние («нижние») септальные ветви отходят от ЗМЖВ в задней межжелудочковой борозде, которые анастомозируют с «передними» септальными (перегородочными) ветвями ПМЖВ и питают терминальные отделы проводящей системы сердца.
Заднебоковая ветвь левого желудочка (заднебоковая левожелудочковая ветвь). Right posterolateral artery, posterolateral artery (PLA), posterior left ventricular (PLV) artery.
Приблизительно в 20% случаев ПКА формирует заднебоковую ветвь левого желудочка.
Левая коронарная артерия и ее ветви
ЛКА – левая коронарная артерия (ЛВА – левая венечная артерия, ОС ЛКА – основной ствол левой коронарной артерии, ствол левой коронарной артерии, главный ствол левой венечной артерии). Left coronary artery (LCA), left main coronary artery (LMCA), main stem of the left coronary artery, left main stem. Как правило, левая коронарная артерия отходит одним стволом от левого (2-го лицевого) синуса аорты. Ствол ЛКА обычно короткий и редко превышает 1,0 см., огибает сзади легочный ствол, и на уровне нелицевого синуса легочной артерии делится на ветви, чаще две: ПМЖВ и ОВ. В 40-45% случаев ЛКА еще до деления на ПМЖВ и ОВ может отдавать артерию, питающую синусный узел. Эта артерия также может отходить от ОВ ЛКА.
The LMCA typically originates from the left sinus of Valsalva (LSV), passes between the right ventricle outflow tract and the left auricle and quickly bifurcates into the LAD and the LCX arteries. Its normal length varies from 2 mm to 4 cm.
Ствол левой коронарной артерии — деление на ПМЖВ и ОВ
Источник:Coronary anatomy and anomalies. Robin Smithuis and Tineke Willems. Radiology department of the Rijnland Hospital Leiderdorp and the University Medical Centre Groningen, the Netherlands.
ПМЖВ – передняя межжелудочковая ветвь (передняя нисходящая артерия, левая передняя нисходящая артерия, левая передняя межжелудочковая артерия). Left anterior descending artery (LAD), anterior interventricular artery (AIA), anterior descending coronary artery.
Передняя межжелудочковая ветвь отходит от ствола ЛКА и следует вниз вдоль передней межжелудочковой перегородки. В 80% случаев она доходит до верхушки и, обогнув ее, переходит на заднюю поверхность сердца.
Правожелудочковая ветвь
Правожелудочковая ветвь — непостоянная ветвь ПМЖВ, отходит от ПМЖВ на передней поверхности сердца.
Септальные ветви ПМЖВ (перегородочные ветви ПМЖВ, «передние» перегородочные ветви). Septal perforators, the septal branches (arteries), the septal perforator branches, perforator branches.
Септальные ветви ПМЖВ сильно варьируют в размерах, числе и распределении. Крупная первая септальная ветвь ПМЖВ (она же передняя септальная ветвь, передняя септальная артерия, 1-я СВ) питает переднюю часть межжелудочковой перегородки и участвует в кровоснабжении проводящей системы сердца. Остальные септальные ветви ПМЖВ («передние»), как правило, имеют меньший размер. Они сообщаются с аналогичными перегородочными ветвями ЗМЖВ («нижние» септальные ветви).
Диагональная ветвь ПМЖВ (ДВ — диагональные ветви, диагональные артерии). Diagonal arteries (DB — diagonal branches), the diagonals.
Диагональные ветви отходят от ПМЖВ и следуют вдоль переднелатеральной поверхности левого желудочка. Их несколько, обозначаются номерами сверху вниз: 1-я, 2-я, 3-я диагональные артерии (ветви). Кровоснабжают переднюю часть левого желудочка. Первая диагональная ветвь обычно является одной из тех ветвей, которые питают верхушку.
Срединная артерия (промежуточная ветвь) Intermediate artery, intermediate branch, ramus intermedius (RI), median (intermedian)branch.
Примерно в 20-40% случаев ствол ЛКА делится не на две, а на три ветви: «диагональная ветвь» отходит от ствола ЛКА наравне с ОВ и ПМЖВ и в таком случае она называется срединной артерией. Срединная артерия является эквивалентом диагональной ветви и снабжает кровью свободную стенку левого желудочка.
The ramus intermedius (RI) is an artery arising between the left anterior descending artery (LAD) and the CX. Some call it a high diagonal (D) or a high obtuse marginal (OM) artery.
In this normal variant, the LMCA can trifurcate into a LAD, a LCX and a ramus intermedius. The ramus intermedius typically supplies the lateral and inferior walls, acting as a diagonal or obtuse marginal branch, while the arteries that usually supply this territory are small or absent.
Срединная артерия
Источник:Coronary anatomy and anomalies. Robin Smithuis and Tineke Willems. Radiology department of the Rijnland Hospital Leiderdorp and the University Medical Centre Groningen, the Netherlands.
ОВ – огибающая ветвь левой коронарной артерии, огибающая артерия. Left circumflex coronary artery (LCX), circumflex artery (CX, CA).
Огибающая ветвь — крупная ветвь ЛКА, в ряде случаев может отходить от левого аортального синуса самостоятельно. Она следует вдоль левой атриовентрикулярной борозды, огибает митральный клапан, левый (тупой) край сердца, переходит на его диафрагмальную поверхность. Обычно ОВ отдает левый фрагмент артерии Кюгеля, и хотя чаще она не достигает синусного узла, в 10-12% случаев артерия синусного узла может быть образована этой веточкой.
ВТК — ветвь тупого края (левая краевая (маргинальная) ветвь, артерия тупого края). Obtuse marginal artery, the obtuse marginals, the obtuse marginal (OM) branch, the left marginal arteries.
Ветвь тупого края является самой крупной ветвью ОВ и может отходить как от начала ОВ, так и на уровне тупого края. Это очень важная ветвь, участвующая в питании свободной стенки (ее передней и задней поверхности) ЛЖ вдоль его латерального края. Очень часто система ОВ вообще представлена крупной ВТК и невыраженной ОВ. Ветвей тупого края может быть несколько, тогда они обозначаются номерами по мере отхождения слева направо: 1-я, 2-я, 3-я.
Левопредсердная ветвь.
Левопредсердная ветвь может отходить от ОВ. Питает боковую и заднюю поверхность левого предсердия.
Заднебоковая ветвь (левожелудочковая ветвь). Posterolateral branch (PLB).
Заднебоковая ветвь – чаще является терминальной ветвью ОВ, но отхождение этой ветви, равно как и ЗМЖВ и артерии атриовентрикулярного узла от ОВ ЛКА, определяется доминантностью правой или левой коронарной артерии.
Обсуждение
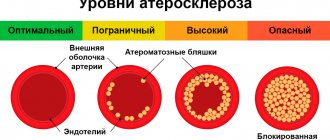
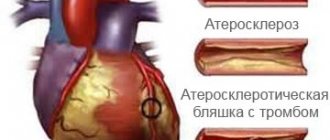
Первым методом хирургического лечения атеросклеротического поражения артерий сердца была коронарная эндартерэктомия, внедренная в практику C. Bailey и соавт. [9] в 1957 г. Однако отсутствие общего протокола выполнения операции, показаний к ней и алгоритмов послеоперационного ведения пациентов, неудовлетворительные отдаленные, а часто и ближайшие результаты не позволили КЭ широко внедриться в арсенал кардиохирургов [10, 11]. Впервые методику открытой КЭ с формированием аутовенозной заплаты на месте продленной артериотомии и маммарно-коронарным шунтированием ПМЖА описал P. Fundarо` и соавт. [12] в 1987 г. А вот использование продленного коронарного анастомоза по типу шунт-пластики ПМЖА с ВГА без венозной заплаты впервые описал N. Shapira и соавт. [13] в 1988 г. Авторы отмечали, что данную методику формирования маммарно-коронарного анастомоза возможно применять при небольших дефектах артерии. Следует избегать натяжения ткани — это может привести к негерметичности анастомоза или даже отрыву шунта. P. Myers и соавт. [14] в 2012 г. представили свой опыт 224 КЭ из ПМЖА с пластикой артериотомного отверстия аутовенозной заплатой (101 пациент) и последующим формированием маммарно-коронарного анастомоза или с использованием только ЛВГА с продленным коронарным анастомозом по типу шунт-пластики (123). Статистически значимой разницы ранних послеоперационных результатов выявлено не было. Пяти- и 10-летняя выживаемость составила 78,6 и 45,4% в группе аутовенозной заплаты и 87,1 и 49,4% в группе шунт-пластики. Авторы пришли к выводу, что данные методики возможно безопасно использовать при диффузном поражении ПМЖА, однако следует отметить тенденцию к лучшим результатам при использовании только ВГА. В нашем исследовании во всех случаях для формирования маммарно-коронарного анастомоза по типу шунт-пластики использовалась скелетизированная левая внутренняя грудная артерия.
КЭ может быть выполнена открытым или закрытым методом. Открытая эндартерэктомия предполагает рассечение коронарной артерии по всей длине, удаление АСБ как из основного ствола, так и из боковых ветвей под визуальным контролем с последующей пластикой артериотомного отверстия и шунтированием. Закрытая эндартерэктомия начинается с небольшого артериотомного разреза, затем тщательно отсепаровывается бляшка и нежной тракцией удаляется из пораженного сосуда. При закрытом методе могут понадобиться один или несколько дополнительных разрезов для полного удаления бляшки, особенно из боковых ветвей.
Большинство авторов считают, что выполнять КЭ из ПМЖА следует исключительно открытым методом. Объясняется это тем, что АСБ данной локализации имеет более деликатное ядро и большую склонность к разрыву при тракции [15]. Помимо этого, следует помнить, что ПМЖА дает разнонаправленные боковые и септальные ветви, устья которых можно заблокировать при неадекватной К.Э. Многими авторами анализировался вопрос лучшего метода. Так, H. Nishi и соавт. [16] при сравнении осложнений и летальности у 127 пациентов не получили статистически значимых различий в двух группах. Однако лучшие ангиографические результаты проходимости шунтов были у пациентов с открытой методикой КЭ. В нашем исследовании все операции были выполнены одним хирургом. Для эндартерэктомии использовалась комбинированная техника, сочетающая в себе плюсы как открытой, так и закрытой методик. Продлевая стандартный артериотомный разрез на 1—2 см, мы получали достаточный визуальный контроль, уменьшая при этом степень тракции АСБ, а следовательно, снижая риск отрыва дистальной части бляшки. Средняя протяженность артериотомии после КЭ составила 4,3±0,6 см, что позволило нам формировать анастомоз с ЛВГА без риска высокого натяжения.
В результате КЭ поверхность артерии лишается эндотелия, что при контакте с кровью приводит к тромбообразованию на стенках сосуда. Данный процесс лежит в основе патогенеза окклюзий шунта после эндартерэктомии. С целью профилактики негативных явлений при отсутствии интенсивного темпа отделяемого по дренажам пациентам применялась двухкомпонентная антиагрегантная терапия (аспирин 100 мг + клопидогрел 75 мг), а также клексан 0,4 в течение 5 сут после операции. Ни одного случая повторных операций из-за кровотечения в обеих группах не было. Средняя послеоперационная кровопотеря по дренажам составила 395±285 и 214±72 мл, что совпадает с данными доступной литературы [17, 18]. До сих пор среди авторов нет единого мнения по поводу применения одно- или двухкомпонентной терапии. Исследование, опубликованное M. Russo и соавт. [19] в 2021 г., показало, что ближайшие послеоперационные результаты несколько лучше в группе однокомпонентной терапии (аспирин 100 мг): меньше госпитальная летальность (0 и 3,8%), частота периоперационного ИМ (15 и 11,5%). Однако в отдаленном периоде коронарогенная летальность и частота повторных коронарных вмешательств и ИМ были ниже в группе двухкомпонентной терапии. Исследования, выполненные в последнее время, показывают, что результаты хирургического лечения пациентов с множественным диффузным поражением коронарного русла сопоставимы с результатами реваскуляризации миокарда у больных с локальным поражением коронарных артерий и гораздо лучше, чем у пациентов, находящихся на консервативной терапии [14, 20—23]. По выводам ряда авторов, летальность после реваскуляризации миокарда в сочетании с КЭ или ШП варьирует от 1,5 до 5,5%. В нашем исследовании общая госпитальная летальность составила 1,7%, а среднесрочная —3,5%.
Типы кровоснабжения сердца Type of dominance (Coronary dominance)
The myocardial distribution of the coronary arteries is somewhat variable, but the right coronary artery (RCA) almost always supplies the right ventricle (RV), and the left coronary artery (LCA) supplies the anterior portion of the ventricular septum and anterior wall of the left ventricle (LV). The vessels that supply the remainder of the LV vary depending on the coronary dominance. Read More: https://www.ajronline.org/doi/10.2214/AJR.06.1295
The posterior descending artery (PDA) runs in the posterior interventricular groove and supplies the inferior wall and inferior third of the interventricular septum. The artery that supplies the PDA and a posterolateral branch determines the coronary dominance, so there can be three situations:
Правый тип кровоснабжения сердца. Right dominant heart, RCA dominance, right-dominance, right dominant circulation.
Most hearts (approximately 70% of cases) are right dominant where the posterior descending artery (PDA) and the posterolateral branch are supplied by the right coronary artery (RCA). In this instance, the RCA supplies the inferoseptal and inferior segments of the left ventricle.
Левый тип кровоснабжения сердца. Left dominant heart, LCA dominance, left dominant circulation.
In 10% of cases the PDA is supplied by the LAD or LCx.
Смешанный тип кровоснабжения сердца. Codominant heart, codominance.
In 20% of cases a single or duplicated PDA and posterolateral branches are supplied by branches of both the RCA and LAD/LCx.
Доминантная правая коронарная артерия и ее ветви.
Правый тип кровоснабжения сердца. Схематическое строение правой коронарной артерии (переднезадняя проекция). AV = atrioventricular, PDA = posterior descending artery, RCA = right coronary artery, RV = right ventricular, SA = sinoatrial.
Доминантная левая коронарная артерия и ее ветви.
Схематическое строение левой коронарной артерии при левом типе кровоснабжения сердца (левая передняя косая проекция). AVGA = atrioventricular groove artery, PDA = posterior descending artery.
Источник:Sunil Kini, Kostaki G. Bis, and Leroy Weaver. Normal and Variant Coronary Arterial and Venous Anatomy on High-Resolution CT Angiography. American Journal of Roentgenology 2007 188:6, 1665-1674.
Литература и интернет-ресурсы:
- Бокерия Л. А., Беришвили И. И. Хирургическая анатомия венечных артерий. М.: Издательство НЦССХ им. А. Н. Бакулева РАМН, 2003. + 297 с, иллюстр.
- Nerantzis, C. E., Marianou, S. K., Koulouris, S. N., Agapitos, E. B., Papaioannou, J. A., & Vlahos, L. J. (2004). Kugel’s artery: an anatomical and angiographic study using a new technique. Texas Heart Institute journal, 31(3), 267–270.
- Vikse, J., Henry, B. M., Roy, J., Ramakrishnan, P. K., Hsieh, W. C., Walocha, J. A., & Tomaszewski, K. A. (2016). Anatomical Variations in the Sinoatrial Nodal Artery: A Meta-Analysis and Clinical Considerations. PloS one, 11(2), e0148331. doi:10.1371/journal.pone.0148331.
- Rahalkar, A. M., & Rahalkar, M. D. (2009). Pictorial essay: Coronary artery variants and anomalies. The Indian journal of radiology & imaging, 19(1), 49–53. doi:10.4103/0971-3026.45345.
- Villa, A. D., Sammut, E., Nair, A., Rajani, R., Bonamini, R., & Chiribiri, A. (2016). Coronary artery anomalies overview: The normal and the abnormal. World journal of radiology, 8(6), 537–555. doi:10.4329/wjr.v8.i6.537.
- Sunil Kini, Kostaki G. Bis, and Leroy Weaver. Normal and Variant Coronary Arterial and Venous Anatomy on High-Resolution CT Angiography. American Journal of Roentgenology 2007 188:6, 1665-1674
- Siew Yen Ho. Structure and anatomy of the aortic root. European Journal of Echocardiography, Volume 10, Issue 1, January 2009, Pages i3–i10.
- Radiopaedia.org
- Robin Smithuis and Tineke Willems. Coronary anatomy and anomalies. Radiology department of the Rijnland Hospital Leiderdorp and the University Medical Centre Groningen, the Netherlands. www.radiologyassistant.nl
Copyright © 2008-2019 Medtran.ru. All rights reserved.
ветви
Ниже приведены названные ветви коронарного кровообращения в правом доминантном сердце:
- Аорта Левая коронарная артерия / Левая главная коронарная артерия (LMCA) Левая огибающая артерия (LCX) Тупая маргинальная артерия # 1 (OM1)
- Тупая маргинальная артерия # 2 (OM2)
- Диагональная артерия #1
- Атриовентрикулярная узловая ветвь
Редкие осложнения:
- Инфаркт миокарда или сердечный приступ.
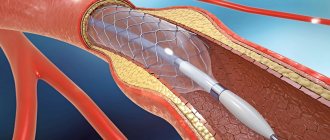
- Разрыв или диссекция коронарной артерии. Повреждение требует выполнения аорто-коронарного шунтирования или экстренной имплантации стент-графта.
- Нарушение работы почек. Контрастное вещество, вводимое при стентировании и ангиопластике, пагубно влияет на почки. Если пациент уже имеет нарушения их работы, врач назначает медикаментозные препараты для протекции.
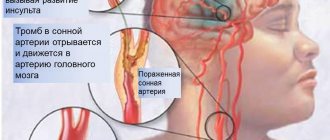
- Инсульт. В ходе операции на катетере могут образоваться кровяные сгустки. Если они фрагментируются, оторвутся и попадут в головной мозг, пациент получит инсульт. Чтобы сократить риск развития этого осложнения, используются препараты, разжижающие кровь.
- Аритмия. Проявляется нарушениями частотой сердечных сокращений: брадикардией или тахикардией. Это временное осложнение, которое проходит после введения лекарства. Редко требуется установка временного кардиостимулятора.