Главная→Стентирование
Мы постарались собрать самые распространённые вопросы наших пациентов и ответить на них.
- Для чего делают стентирование сердца
- Как проходит стентирование
- Реабилитация после стентирования
- Сколько живут после стентирования сердца
- Осложнения, последствия, риски стентирования
- Диета после стентирования
- Лекарства после стентирования
- После стентирования дают инвалидность?
- Нагрузки после стентирования
- Стентирование и алкоголь
- Можно ли летать на самолете после стентирования
- Боли после стентирования
Для чего делают стентирование сердца
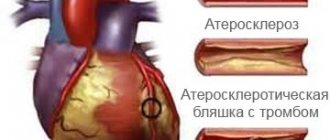
Стентирование проводят для того, чтобы восстановить проходимость суженной коронарной (венечной) артерии, которая питает сердце, снабжает его кислородом, и тем самым вернуть жизненно важный орган к нормальному функционированию. Выполняется стентирование при ишемической болезни сердца, в том числе при жизнеугрожающем её проявлении – инфаркте миокарда.
Стентирование в ряде случаев является современной альтернативой открытой операции – аортокоронарного шунтирования.
Как проходит стентирование
Стентирование – это малоинвазивная операция, которая проводится под местной анестезией, в рентгеноперационной.
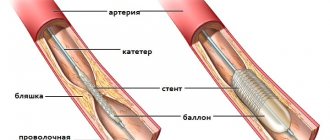
Через пункцию лучевой артерии на руке (в большинстве случаев) или бедренной артерии, катетеризируют коронарную артерию специальным проводниковым катетером.
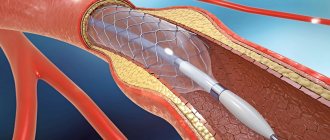
Затем к суженному атеросклеротической бляшкой участку коронарной артерии по проводнику доставляют стент. Стент представляет собой металлический каркас в виде обжатой трубочки, одетый на баллон. Баллон раздувают и удаляют, а стент остается в артерии в виде каркаса, тем самым оставляя просвет артерии свободным для кровотока.
Обсуждение
КЭЭ хорошо зарекомендовала себя как метод хирургического лечения стенозов ВСА [29, 30]. КАС является альтернативным способом коррекции с одинаковой эффективностью и отсутствием таких осложнений, как повреждение черепно-мозговых нервов, парез гортани, синдром Горнера, острые гематомы в месте хирургического вмешательства, требующие ревизии параартериального пространства, что отмечено и в нашем исследовании [2, 10, 13, 29, 30].
Однако для каждого из вышеперечисленных способов коррекции брахиоцефального русла имеются специфические показания и противопоказания, благодаря которым КАС в случае невозможности КЭЭ может заменить ее с меньшей вероятностью опасных осложнений [10, 11, 14, 16]. Так, в нашем исследовании были определены четкие критерии выбора КАС в большинстве случаев вследствие риска развития осложнений, связанных с тяжелым коморбидным фоном, что находит подтверждение в литературе [15, 16, 22, 23, 29, 30].
Периоперационная смертность в нашем исследовании составила 2,7% (n=2) по сравнению с 0,7% и 0,6% в клинических исследованиях CREST и SAPPHIRE соответственно [15—18, 32]. Оба случая связаны с тяжелым коморбидным фоном пациентов, у которых в анамнезе имелись неоднократные ОНМК, сахарный диабет, требовавший инсулинотерапии, постинфарктный кардиосклероз.
Исходно резидуальные явления ОНМК/ТИА имели место почти у половины пациентов, что сопровождалось наличием кист в головном мозге. Феномен «роскошной перфузии» после коррекции гемодинамики усугубляет данное состояние [20, 21, 24, 25, 27]. Помимо перечисленных причин необходимо отметить выраженные атеросклеротические изменения аорты в исследуемой когорте пациентов, что, по данным литературы, является источником атеротромбоза при катетеризации брахиоцефальных артерий во время стентирования [15—18].
Инфаркт миокарда, по данным зарубежных авторов, является одним из основных кардиоваскулярных осложнений КАС и КЭЭ у пациентов с сопутствующим поражением коронарных артерий, что нашло отражение и в представленном исследовании [1—10, 15, 17, 24, 32]. Данная закономерность объясняется наличием многососудистого поражения венечного русла с высокими показателями SYNTAX и возникает вследствие гемодинамических перестроек, связанных с развитием брадикардии при раздражении каротидного гломуса и блуждающего нерва, восстановления нормального кровотока после коррекции стеноза ВСА, а также искусственной гипертонии для компенсации церебрального кровообращения во время манипуляций с пораженной сонной артерией [1, 5, 10, 29, 30]. Поэтому кардиологический статус каждого больного должен быть определен до выбора тактики каротидной реваскуляризации.
Реабилитация после стентирования
Перенесенное стентирование артерий сердца позволяет намного улучшить качество жизни пациента, но данная операция не останавливает атеросклеротический процесс, не вылечивает полностью ишемическую болезнь сердца. Поэтому больному необходимо соблюдать все рекомендации и назначения своего лечащего врача, чтобы по возможности остановить или замедлить прогресс данного заболевания.
Реабилитация после стентирования артерий сердца включает в себя: медикаментозную терапию, лечебную физкультуру, диету, изменение образа жизни в целом: отказ от курения, нормализация массы тела при необходимости.
Медикаментозную терапию и ЛФК врач подбирает для каждого пациента индивидуально.
Реабилитационный период
Восстановление после стентирования занимает минимум времени. Пациент будет находиться в клинике 6-24 часов, в зависимости от текущего состояния. Это необходимо для того, чтобы врач мог контролировать возникновение осложнений. В течение 2-3 дней после операции нужно пить много жидкости, чтобы вывести из организма контрастное вещество. Также необходимо ограничить физические нагрузки, соблюдать диету, отказаться от вредных привычек. Здоровый образ жизни поможет предотвратить развитие осложнений и рестеноза.
Остались вопросы по cтентированию сонных артерий?
Бесплатная консультация специалистов AngioClinic
Автор
Салмина Дарья Владимировна
Врач генетик. Окончила Челябинскую Государственную медицинскую академию. Прошла интернатуру в Северо-Западном Государственном медицинском университете имени И.И. Мечникова.
Сколько живут после стентирования сердца
Стентирование не вылечивает ишемическую болезнь сердца, а убирает следствие данного заболевания. Продолжительность жизни пациента зависит от многих факторов, в том числе от сопутствующей патологии. А также в какой конкретной ситуации было выполнено стентирование. Какова обширность поражения сердца. Но больше всего продолжительность зависит от собственной установки пациента. Если он изменит образ жизни, будет соблюдать все рекомендации и назначения врача, то проживет долгую и плодотворную жизнь, исчисляемую десятилетиями.
Диета после стентирования
Диета после стентирования включает в себя пищу богатую витаминами и клетчаткой, но резко ограничивает содержание жиров животного происхождения и содержание быстроусвояемых углеводов.
Не рекомендуется употреблять в пищу жирную баранину, говядину, свинину, сливочное масло, сало, майонез и острые приправы, колбасные изделия, сыр, икру, макароны из нетвердых сортов пшеницы, шоколад, сладости и выпечку, белый хлеб, кофе, крепкий чай, алкоголь и пиво, газированные сладкие напитки.
Рекомендуется употреблять свежие овощи и фрукты, свежие соки, отварное мясо птицы, рыбу, каши, макаронные изделия из твердых сортов, творог, кисломолочные продукты, зеленый чай.
Лекарства после стентирования
После стентирования необходимо обязательно принимать назначенные кардиологом лекарственные препараты, такие как плавикс или зилт, и аспирин, для предотвращения закупорки тромбом стентированных сосудов. Продолжительность приема и дозировку лечащий кардиолог индивидуально подберет.
А также, при наличии сопутствующих заболеваний, например гипертонии — препараты снижающие давление, холестериноснижающие препараты при высоком содержании в крови холестерина, и другие необходимые лекарства, которые принимали и до стентирования сердца.
Можно ли летать на самолете после стентирования
Если стентирование было выполнено в плановом порядке, без перенесенных до этого инфарктов, а в случае после стентирования с инфарктом миокарда прошло достаточно времени и пациент полностью восстановился, то абсолютных противопоказаний к авиаперелетам нет.
В любом случае в процессе планирования путешествия с авиаперелетом, пациенту необходимо проконсультироваться со свои лечащим врачом, пройти необходимые обследования и получить рекомендации относительно приема медикаментов перед авиаперелетом и во время него.
По рекомендациям американской кардиологической ассоциации противопоказаны авиаперелеты в следующих ситуациях:
- если после тяжелого инфаркта прошло меньше 6 месяцев, а неосложненного – две недели;
- если у человека есть проявления сердечной недостаточности, не поддающиеся коррекции медикаментами;
- при тяжелых аритмиях;
- при стойкой артериальной гипертензии;
- если у больного нестабильная стенокардия.
Результаты
Средний возраст пациентов составил 65,2±6,6 года (от 45 до 77). Исследуемая когорта пациентов характеризовалась преобладанием представителей мужского пола (n=48, 64%), у всех в анамнезе отмечен многолетний стаж курения. У большинства пациентов (n=70, 93,3%) отмечалась стенокардия 1—2 ФК по NYHA. При этом инфаркт миокарда в анамнезе отмечен у 17 (22,6%) исследуемых. Все больные страдали артериальной гипертензией, при этом у 63 (84%) из них имелся сахарный диабет 2-го типа, у 4 (5,3%) хроническая обструктивная болезнь легких, а у 11 (14,7%) хроническая почечная недостаточность. Атеросклеротическое поражение трех артериальных бассейнов отмечено у 25 (33,3%) человек. Многососудистое поражение венечных артерий наблюдалось у 18 (24%) пациентов.
Коронарное шунтирование в анамнезе было выполнено у 14 (18%) больных. У 20 (26,6%) больных ранее выполнялось чрескожное коронарное вмешательство, у 8 КЭЭ. ОНМК/ТИА в анамнезе констатированы у 72 (96%) больных, курение — у 48 (64%) мужчин, двусторонние стенозы ВСА — у 32 (42,6%) больных.
Среди прооперированных пациентов в 5 (6,7%) случаях стентирование выполнялось в связи с рестенозом ВСА после КЭЭ, у 7 (9,3%) пациентов по поводу высокой локализации стеноза ВСА. У подавляющего большинства больных (n=72, 96%) отмечался высокий хирургический риск, связанный с тяжелым коморбидным фоном, при этом больше половины из них (n=37, 54,4%) имели симптоматический стеноз ВСА ≥80%. Высокий хирургический риск, связанный с симптоматическим стенозом сонных артерий до 50—69% отмечен у 4 (5,9%) пациентов, риск, связанный с симптоматическим стенозом сонных артерий ≥70% у 31 (45,5%) больного. Средний показатель выраженности атеросклеротического поражения по шкале SYNTAX у таких пациентов составлял 17,5±8,1 (от 6 до 41) баллов, а средний показатель хирургического риска по шкале EuroScore II — 4,7±2,9%.
Показатель госпитальной летальности в общей выборке больных составил 2,7% (n=2). В одном случае причиной смерти стал ишемический инсульт в результате эмболии, в другом — инфаркт миокарда. Среди госпитальных осложнений необходимо отметить ОНМК и/или транзиторную ишемическую атаку (ТИА) (n=2, 2,7%). У 5 (6,6%) пациентов отмечалось развитие ИМ. В 2 (2,7%) случаях возникло кровотечение из места пункции общей бедренной артерии, не потребовавшее хирургического вмешательства и переливания компонентов крови.
Где проводят стентирование
В центре рентгенохирургических методов диагностики и лечения сотрудники имеют большой опыт эндоваскулярного лечения ишемической болезни сердца. Осуществляются вмешательства различной степени сложности: при остром коронарном синдроме, на стволе левой коронарной артерии, бифуркационное поражение, а так же реканализация хронических окклюзий с использованием самого современного и инновационного инструментария. В течение года в отделение осуществляется около 1500 коронарных процедур.
Со стоимостью работ можно ознакомиться здесь.
Мы предоставляем квоты на стентирование подробнее.
Документы для получения инвалидности
Пациент заполняет специальную форму – направление на МСЭ. Экспертиза проводится по месту жительства лица, рассчитывающего на инвалидность. Если человек не может добраться в медучреждение, комиссия выезжает к нему.
Пакет документации представлен в Приложении к Приказу Минтруда и социальной защиты:
- паспорт;
- направление на МСЭ, заполненное лицом или его представителем;
- направление от лечащего врача на прохождение МСЭ;
- СНИЛС;
- медицинская карта, история болезни и другие документы, подтверждающие состояние здоровья пациента;
- копия трудовой книжки, которую заверяет организация;
- письменное описание характера трудовой деятельности, обязанностях пациента.
Документы направляются заказным письмом в территориальный отдел МСЭ. Заявление (направление) регистрируется. В течение 30 дней пациент проходит обследование, в это же время должно быть назначено освидетельствование – комиссия, на которой специалисты определят состояние пациента.
Во время комиссии ведется протокол о признании (не признании) человека инвалидом. Каждый член комиссии выносит свой вердикт о состоянии пациента, после чего подписывается акт. Суммируются все голоса участников.