Кардиохирургия – раздел медицины, посвященный хирургическому лечению сердца. При патологиях сердечно-сосудистой системы такое вмешательство является крайней мерой. Доктора стараются восстановить здоровье пациента без операций, но в некоторых случаях больного может спасти только кардиохирургия. Сегодня эта сфера кардиологии использует последние достижения науки, чтобы вернуть пациенту здоровье и полноценную жизнь.
Кратко о методе лечения
Использование чрескожного коронарного вмешательства (ЧКВ)в качестве экстренной помощи при инфаркте миокарда является неотложным. Цель первичного ЧКВ заключается в том, чтобы как можно скорее открыть артерию, предпочтительно в течение 90 минут . Метод лечения очень эффективный, часто проходящий без осложнений, но ,к сожалению, не везде у пациентов предоставляется возможность вовремя обратиться за помощью или вовремя добраться до больницы.
Существует еще один вид экстренного хирургического вмешательства при инфаркте миокарда — это шунтирование коронарной артерии(аорто-коронарное шунтирование), которое обычно проводится для одновременного лечения механических осложнений, таких как разрыв папиллярной мышцы или дефект межжелудочковой перегородки, сопровождающийся кардиогенным шоком. При неосложненном ИМ смертность может быть высокой, когда операция выполняется сразу после инфаркта.
Какими бывают клапаны
Для замены нездорового клапана могут применяться три варианта элементов:
- Биологические. Предполагают воссоздания нового клапана из собственных тканей пациента. Такой клапан прослужит около 10-15 лет, после чего операцию необходимо будет повторить. Это связано с постепенным износом элемента, его неизбежными дегенеративными изменениями. При таком подходе антикоагулянты необходимо принимать только первые полгода после операции.
- Механические. Такой клапан изготавливается в лаборатории, требует постоянного приема антикоагулянтов (всю жизнь пациента). Такие протезы устанавливаются в основном пациентам, которые не достигли преклонного возраста.
- Донорские. Этот вариант используется только в крайних случаях, так как есть риск отторжения донорских тканей организмом пациента. Исход такой операции трудно прогнозировать, возможность осложнений исключить невозможно. Чтобы клапан прижился врачам необходимо проводить терапию, подавляющую иммунитет реципиента, чтобы иммунная система не начала бороться с чужеродным элементом. Как и при установке искусственного клапана пациенту показан пожизненный прием антикоагулянтов, чтобы исключить возможность тромбообразования.
- Доступно: прием врача от 1500 рублей
- Удобно: работаем ежедневно с 8:00 до 21:00
- Быстро: проведем всю диагностику на первом приеме
- Полно: есть все необходимое оборудование
Показания и противопоказания к методу лечения
Показанием к проведению стентирования является:
- Инфаркт миокарда с подъемом сегмента ST.
- Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST.
- Стабильная ИБС.
Абсолютных противопоказаний к стентированию коронарных артерий нет. Основное противопоказание – невозможность назначения антитромбоцитарной терапии.
Относительные противопоказания: острая почечная недостаточность, хроническая почечная недостаточность, продолжающееся желудочно-кишечное кровотечение, лихорадка неясного генеза возможно инфекционного, нелеченный активный инфекционный процесс, острый инсульт, тяжелая форма анемии, злокачественная неконтролируемая артериальная гипертензия, выраженные электролитные нарушения, отсутствие контакта с пациентом в связи с психологическим состоянием или тяжелым заболеванием, тяжелая сопутствующая патология, при которой коронарография может осложнить течение заболевания, отказ пациента от необходимого дальнейшего лечения (коронарная ангиопластика, аорто-коронарное шунтирование, протезирование клапана), дигиталисная интоксикация, документированная анафилактическая реакция на контрастное вещество, тяжелые заболевания периферических сосудов, затрудняющие доступ в сосудистое русло, декомпенсированная застойная сердечная недостаточность или отек легких, тяжелая коагулопатия, эндокардит аортального клапана.
Как проходит метод лечения
Стентирование коронарной артерии при инфаркте миокарда включает в себя следующие этапы:
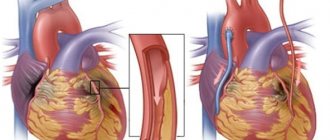
- Специальным баллонным катетером вводят стент к месту сужения коронарной артерии. Стент представляет собой трубочку из нержавеющего металла с множеством ячеек различной конфигурации.
- При раздувании баллона стент расширяется в диаметре и плотно вжимается в стенку артерии, увеличивая просвет суженного сосуда, что позволяет крови свободно течь к сердцу.
- Баллон сдувается и удаляется, в то время как стент остается в месте сужения или закупорки постоянно.
Аорто-коронарное шунтирование проводится на открытом сердце. Суть заключается в том, чтобы создать обходной путь (шунт) от аорты к коронарной артерии, обходя место закупорки или сужения. Обычно материалом для шунта служит собственная вена человека, иногда приходится использовать искусственный материал. Об этапах самого аорто-коронарного шунтирования Вам подробнее расскажет Ваш лечащий врач.
КАК ЛЕЧАТ СОСУДЫ СЕРДЦА БЕЗ ЕДИНОГО РАЗРЕЗА В ГРУДНОЙ КЛЕТКЕ
Доктора Президентской клиники совершенствуют методы лечения сосудов сердца вместе с известным кардиологом из Швейцарии: они выполнят операцию пациенту, которому при других обстоятельствах не разрешили бы лечь на операционный стол. Мы отправились прямиком на место действия и поговорили с интервенционными хирургами Президентской клиники о том, как они лечат сосуды сердца и помогают ему биться.
Но перед самой операцией, пройдем небольшой ликбез по медицинским терминам. Объясняет интервенционный хирург Президентской клиники, Александр Землянский:
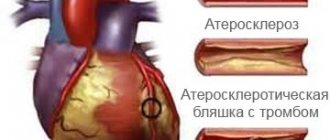
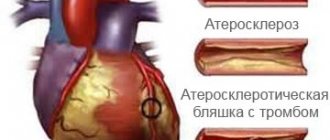
«К каждому органу подходят сосуды, которые питают его. Сердечные сосуды называются коронарными артериями. Если они закупорены тромбами, атеросклеротическими бляшками, то просветы в сосудах сужаются, закрываются, тромбируются, кровоток уменьшается и сердце получает недостаточное питание. Именно этот недостаток поступления крови в наш орган и называют ишемией».
Впрочем, диагноз пациента, которого уже подготовили к операции, звучит еще сложнее: ишемическая болезнь сердца, стенокардия, функциональный класс три. В переводе с профессионального все эти термины говорят о недостатке кровоснабжения сердца, которое, чаще всего, лечат хирургическим путем.
«В связи с этим, есть два основных вида лечения ишемической болезни сердца, —
продолжает Александр Викторович,
— открытая или традиционная хирургическая операция, когда открывают грудную клетку и кардиохирург формирует анастомоз, или обходной сосуд. Таким образом, этот поврежденный участок исключается из цепи кровотока другим сосудом. Эта стандартная операция аортокоронарного шунтирования выполняется всеми кардиохирургами, и в нашем Центре таких операций делают много. Можно сказать, что это ежедневная работа кардиохирурга»
.
«Но есть второй способ оперативного лечения сосудов, наш, эндоваскулярный, —
рассказывает интервенционный хирург Александр Землянский —
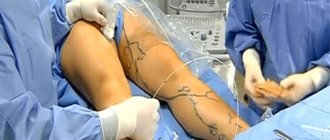
когда лечение проводится без разреза в грудной клетке, через небольшой прокол в области бедренной или лучевой артерии. С помощью проводников и катетера, который служит в качестве системы доставки инструментов и представляет собой тонкую трубку, мы проникаем в закупоренный участок сосуда и расширяем его изнутри баллоном. Он раздувается и увеличивает участок препятствующий кровотоку. Далее, мы закрепляем полученный результат стентом: он в виде каркаса поддерживает сосудистую стенку изнутри».
Для каждого вида операции, по словам доктора, имеются свои показания: так открытое вмешательство делают в том случае, если закупорены все три коронарных сосуда, которые питают сердце. При их меньшем поражении к делу приступают интервенционные хирурги. В первом случае, во время открытой операции, доктора останавливают сердце, а функцию насоса, тем временем, берет на себе аппарат искусственного кровообращения. При втором, эндоваскулярном (внутрисосудистом) способе, вся манипуляция проходит на рабочем сердце, а пациент, как правило, все время находится в сознании.
Но существует еще и третий вид лечения – запасной план для докторов и спасение для тех, кому в первых двух случаях в операции было бы отказано.
«Сегодня была та самая ситуация: есть такая категория больных, у которых существует проблема с сосудами, то есть их полная окклюзия – закупорка. Но этому пациенту, например, по причинам сопутствующего заболевания, или возраста, невозможно сделать открытую операцию на сердце, которую обычно выполняют при таком диагнозе, так как он ее не перенесет», —
отмечает Александр Землянский, знакомя нас с новой терминологией. Третий способ, которым хирурги будут оперировать пациента, — это разновидность традиционной эндоваскулярной (внутрисосудистой) операции, его еще называют ретроградной реканализацией коронарных артерий.
Впрочем, чтобы не запоминать сложные сочетания слов, нам рекомендуют понять саму суть: хирурги будут пробираться к закупоренному участку через сосуды, соединяющие коронарные артерии сердца между собой – их называют системой коллатералий. Через просветы таких коллатералий доктора и планируют провести необходимые инструменты к поврежденному участку. Операция началась.
Пациент: пожилая дама семидесяти девяти лет. Как сказали бы раньше, довольно деликатный возраст для того, чтобы переносить какие-либо манипуляции, тем более на сердце. Но не сейчас. Всю операцию она проведет в сознании, а сам процесс восстановления после не займет много времени. В этом и успех современной медицины, отмечает на выходе из операционной приглашенный специалист из Швейцарии. Доктор Олаф Францен – интервенционный кардиолог. В его послужном списке – первая операция в мире по замене митрального клапана сердца биопротезом, проведенная без вскрытия грудной клетки, эндоваскулярным (внутрисосудистым) способом.
Доктор Францен рассказывает о развитии технологий – первые закрытые операции длились по семь часов, теперь их проводят меньше чем за час; росте сердечно-сосудистых заболеваний в мире – он их называет главными «убийцами» человечества сегодня, а также отмечает, как заботиться о сердце и его сосудах с возрастом:
«90% заболеваний сердца и сосудов можно предотвратить, если вы будете следить за своим образом жизни. Все, что нам нужно — контролировать факторы риска, сюда относятся отказ от курения, здоровое питание, физические упражнения каждый день, контроль уровня холестерина в крови и давления. В некоторых странах слишком много смертей происходит из-за болезней сердца и сосудов, и этих смертей могло бы не быть, все потому что людям самим сложно контролировать собственные привычки. Все крутится вокруг того, какой образ жизни вы ведете. Он обходится совсем не дорого по сравнению с лечением, которое вам понадобится в случае болезни. Превентивные меры – намного дешевле».
При этом, в профессиональной сфере, подытожит доктор Францен, также важно вырабатывать полезные привычки, только в этот раз, — касательно постоянного обмена опытом. В медицине, уверен доктор, не существует превосходящей стороны, так как учатся все и постоянно:
«Мы называем это мастер-классом и оттого нам кажется, что кто-то будет учить, но на деле это всегда взаимный обмен знаниями, мы постоянно учимся друг у друга. Нам, докторам, нужно все больше и больше работать вместе, и понимать, что пациент — в центре наших забот. Мы должны работать как команда, потому деятельность и воля руководства больниц в этом плане становиться все более важной. Им необходимо создать атмосферу, которая вдохновит докторов на совместную работу, ведь одна дисциплина не способна вылечить пациента. Если мы лечим сосуд сердца, нам нужны эхокардиограммы, помощь кардиохирургов, кардиологов, и принимать решения они должны совместно. Это новый вызов для докторов и мне нравится, что в вашей Больнице видят это и работают над существующими задачами».
Одна из таких задач – показать, что подобные операции доступны для граждан страны: в нашем случае редкую для Казахстана манипуляцию на сосудах сердца хирурги Больницы сделали пациентке из Костаная в рамках программы высокоспециализированной медицинской помощи. Говоря простым языком, по квоте.
Программа наблюдения после метода лечения
Кардиологическая реабилитация направлена на оптимизацию функции и качества жизни у тех, кто страдает сердечной недостаточностью. Физические упражнения являются важной частью реабилитации после инфаркта миокарда, что благотворно влияет на уровень холестерина, артериальное давление, вес, стресс и настроение. Некоторые пациенты боятся упражнений, потому что это может вызвать другой инфаркт. Но нужно понимать,что врач, при выписке указывает нужную дозированную физическую нагрузку. Риск повторного инфаркта миокарда снижается при строгом контроле артериального давления и изменениях образа жизни, главным образом прекращении курения , регулярных физических упражнениях, разумной диете для пациентов с сердечными заболеваниями и ограничении потребления алкоголя. Обычно после инфаркта миокарда назначаются лекарственные препараты с целью предотвращения вторичных сердечно-сосудистых событий, таких как дальнейшие инфаркты миокарда, застойная сердечная недостаточность или цереброваскулярные заболевания.
Возможные осложнения:
Коронарное стентирование редко дает осложнения, однако с ним связаны определенные риски:
- Повторное сужение сосудов (рестеноз стента). Если ангиопластика выполняется без имплантации стента, вероятность рестеноза достигает 30-40%. Установка голометаллического стента уменьшает возможность рецедива до 20%, а покрытых лекарственным препаратом — до 1%.
- Возникновение тромбов. Через некоторое время внутри стентов могут образоваться тромбы, опасные тем что приводят к инфаркту. Чтобы снизить вероятность их возникновения к минимуму, рекомендуем принимать прописанные врачом медикаменты-антиагреганты: плавикс, аспирин и т.д.
- Кровотечение из места установки катетера (на руке или ноге). В большинстве случаев появляется лишь небольшой синяк, но риск серьезного кровотечения все же не исключен.