О заболевании, которое официальная медицина называет «стенокардией», миру известно уже достаточно давно. Обывателю в нашей стране это заболевание издавна известно под названием «грудная жаба».
Пару веков назад в кругах аристократии существовала мода на болезни. Такие заболевания, как подагра, грудная жаба и почти все разновидности неврозов считались «аристократическими». Достигая определённого возраста, представители богатых сословий однажды усаживались в кресло и натурально играли роль больного человека. Так было нужно, потому что так было модно. В наши дни модно быть здоровым. Все силы современного человека направлены на профилактику заболеваний и их своевременное лечение. Это связано со стремлением его преуспеть в жизни, достичь больше, чем другие.
Установка хорошая, но в погоне за идеалами и реализацией собственной мечты, в надрыве сил, именно эти люди чаще становятся жертвой различных заболеваний.
Согласно статистике, около 20% наших граждан заболевают грудной жабой (стенокардией), едва преодолеют возрастной барьер 50-55 лет. Из них порядка 65% — это мужчины. Медики отмечают, что за последние десятилетия наметилась тенденция «омоложения» стенокардии, когда она поражает людей более молодого возраста и даже детей.
Что это за болезнь и чем она опасна
Стенокардию еще по-другому называют «грудная жаба». Впервые такое название предложил в 1768 году английский врач Уильям Геберден, когда описывал приступы стенокардии у своих больных: «как будто их сердце что-то очень сильно сжимает и душит изнутри».
Наиболее грозное последствие длительно текущей стенокардии – инфаркт миокарда, занимающий первое место среди всех причин смерти.
Риск летальности при грудной жабе: до 10% в год.
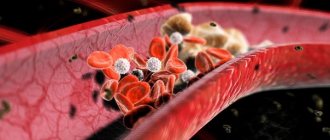
Боль при стенокардии развивается из-за того, что сердечная мышца испытывает резкую нехватку кислорода. Это называется ишемией миокарда. Это происходит вследствие сужения сосудов, питающих сердце. Примерно в 90-95% случаев причиной этому служит атеросклероз – отложение на внутреннем слое сосудов частиц холестерина и формирование бляшек. Коварство атеросклероза в том, что самочувствие человека меняется, когда просвет артерий сужается больше, чем на 50%. До этого он чувствует себя вполне здоровым.
Стенокардия – это клинический синдром, который признан самой частой формой ишемической болезни сердца (ИБС). Ее распространенность составляет от 30 до 40 тысяч на 1 000 000 человек. В основном ей страдают лица старше 40 лет, чаще это мужчины (соотношение с женщинами 2,5:1). Такое разделение объясняется тем, что женские половые гормоны обладают способностью замедлять развитие атеросклероза. Поэтому заболеваемость ИБС среди женщин постклимактерического возраста не отличается от таковой у мужчин. О гендерных различиях в течении ишемии можно прочесть здесь.
К развитию стенокардии предрасполагают ситуации, из-за которых миокард нуждается в большем количестве кислорода, чем обычно. К ним относятся повышенное артериальное давление (особенно гипертонический криз), нарушения ритма, сопровождающиеся учащением пульса (тахиаритмии), различные пороки сердца, сахарный диабет, анемия, гиподинамия, ожирение, вредные привычки – курение, злоупотребление спиртными напитками и т.д.
Высокая концентрация холестерина в крови считается одним из главных факторов риска ИБС. Если ваши близкие родственники страдали ишемической болезнью сердца, то вероятность того, что она разовьется и у вас, существенно повышается.
В более редких случаях причиной стенокардии является спазм венечных артерий, врожденная аномалия строения сосудов, питающих сердце, и т.д. В МКБ-10 стенокардия имеет код I20.0.
Осложнения
Ишемическая болезнь сердца и стенокардия, как ее частный случай, имеют общие черты. Хроническая сердечная недостаточность — явное следствие усталости. При заболевании отекают ноги, появляется одышка и тяжесть в груди.
Изменения в давлении являются закономерными, износ сердечной мышцы прямо пропорционален повышению давления. Конечной точкой является инфаркт, однако он может возникнуть и на пустом месте.
Предпосылки инфаркта
Спазм артерий (трубчатые органы, питающие сердце), атеросклероз, бляшки, результат застревания тромба в коронарных артериях. В любом случае результат один — инфаркт, сердце теряет способность работать адекватно.
Также каждый приступ повлечет за собой такие серьезные болезни как:
- аритмию;
- тахикардию;
- блокады желудочков;
- сердечную недостаточность;
- шок;
- воспаление сердца;
- тромбы.
Будучи очевидцем подобного состояния, немедленно вызывайте скорую помощь и окажите больному помощь, создайте условия покоя.
Симптомы
Основные клинические признаки грудной жабы – приступы боли в середине грудной клетки, которые ощущаются как сильное сжимание, жжение или сдавливание. Однако это не единственное место, где возникает боль. Она может отдавать в левую руку, шею, плечо, нижнюю челюсть, под лопатку, верхнюю часть живота. Это своего рода «визитная карточка» ишемической боли, отделяющая ее от всех других видов. Нередко эти места болят гораздо сильнее, чем само сердце. Мне приходилось видеть пациентов, которые наблюдались у травматологов-ортопедов с диагнозом «артроз плечевого сустава», хотя на самом деле это была стенокардия.
Продолжительность приступа варьирует от 1-2 до 20 минут. Чаще всего боль провоцируется физической нагрузкой (бег, поднимание тяжестей, подъем по лестнице) или эмоциональным стрессом.
В зависимости от степени нагрузки, вызывающей боль, стенокардию делят на так называемые функциональные классы (ФК) – от 1 (когда боль возникает только при очень интенсивной мышечной работе) до 4 (боль может развиться даже при малейшем движении или в покое).
Отличительная особенность боли при стенокардии – ее исчезновение после того, как человек прекращает нагрузку или принимает Нитроглицерин. В некоторых случаях вместо боли появляется резкое затруднение дыхания (одышка) или кашель.
Прогноз
Определяется этапом патологического процесса. Первый функциональный класс излечим в 90% случаев.
Начиная со второго, тотальная нормализация уже невозможна.
Летальность распределяется так:
- II — 25%,
- III — 45%,
- IV — 85%, в перспективе 5 лет для последней фазы — 100%.
Цифры могут меняться с учетом негативных и позитивных факторов: возраста, пола, общего состояния здоровья, образа жизни, наследственности прочих моментов.
Как распознать приступ стенокардии
У большинства пациентов приступ грудной жабы не происходит «на ровном месте». Ему должно предшествовать какое-то действие, повышающее потребность миокарда в кислороде – физический или эмоциональный стресс. Также боль может возникнуть при выходе на улицу в холодную погоду, при резком наклоне туловища во время обувания. Даже обычное переедание приводит к тому, что кровоток перераспределяется в пользу пищеварительной системы, тем самым обедняя кровью другие органы, в т.ч. и сердце.
В своей практике я встречал пациентов, у которых запах табачного дыма был способен вызвать боль в сердце.
Нередко во время приступа человек покрывается холодным липким потом, у него начинает кружиться голова, его тошнит. Часть людей испытывает тревогу, страх смерти. В таких ситуациях очень важно отличать грудную жабу от панических атак, при которых “невротические симптомы” выступают на первое место. Однако нужно всегда помнить, что эти атаки сами по себе способны вызвать стенокардию.
Если боль длится дольше 20 минут и сохраняется, несмотря на прием таблетки или спрея нитроглицерина, нужно вызывать «Скорую помощь».
О том, что нужно делать во время приступа грудной жабы и как его снять в домашних условиях, можно узнать здесь.
Первая помощь при развитии приступа
Независимо от того, какой по счету эпизод грудной жабы имеет место, следует взывать неотложку. Никогда заранее нельзя сказать, как поведет себя приступ.
До приезда врача алгоритм такой:
- Открыть форточку, окно для обеспечения вентиляции помещения.
- Снять тугие украшения, ослабить воротник одежды. Это нужно для того, чтобы не спровоцировать рефлекторного падения ЧСС и артериального давления. Иначе возможны обмороки.
- Успокоиться, взять себя в руки. Если есть транквилизаторы — принять одну таблетку. За неимением подойдет пустырник, валериана, только не спиртовая настойка.
- Боль снимается Нитроглицерином. По меньшей мере, интенсивность признака значительно снизится.
- Сесть и дожидаться прибытия бригады докторов.
Далее решается момент госпитализации или помощи на месте. Если есть подозрения на инфаркт, вопрос о транспортировке больного в кардиологическое отделение даже не стоит.
Особенности у мужчин
Для лиц мужского пола характерна так называемая типичная клиническая картина стенокардии (жгучая/давящая боль за грудиной, развивающаяся после физической работы). Однако зачастую боль дает о себе знать слишком поздно, и ее интенсивность не соответствует степени поражения коронарных артерий. Т.е. незначительный дискомфорт у мужчин возникает уже на фоне выраженного уменьшения просвета сосудов.
Иными словами, появление стенокардии у мужчины свидетельствует о запущенном атеросклерозе.
Мне постоянно приходится диагностировать у мужчин ИБС только тогда, когда они поступают в кардиореанимационное отделение с инфарктом миокарда.
Когда необходимо хирургическое вмешательство
Если изменение образа жизни и консервативное лечение не помогают, необходимо проведение оперативного вмешательства, целью которого является устранение патологий, нарушающих кровотока миокарда.
С этой целью применяют методы:
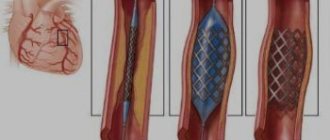
- Ангиопластика. Наиболее малоинвазивное вмешательство. Катетером, введенным в сосуд, устраняется бляшка и налаживается кровоснабжение. Чаще всего для поддержания диаметра сосуда устанавливается стент.
- Шунтирование. Инвазивное вмешательство, требующее вскрытия грудной клетки, при нем создается обходной путь, пропуская сужение артерий. Помогает улучшить кровоснабжение, облегчить симптоматику болезни и снизить вероятность инфаркта.
Специфика у женщин
В отличие от мужчин, у женщин, наоборот, болевой синдром выражен сильнее при вполне удовлетворительной проходимости сосудов.
Также я нередко наблюдаю атипичные симптомы приступа стенокардии у женщин, т.е. вместо боли в сердце пациентка испытывает резкую нехватку воздуха (астматическая форма), или дискомфорт в подложечной области (гастралгический вариант), что значительно затрудняет распознавание стенокардии. Характер боли у женщин тоже не всегда соответствует классическому – она может быть, например, колющей.
Какие виды стенокардии бывают
В зависимости от тяжести, характера течения, причины, лежащей в основе механизма развития боли и подхода к терапии различают следующие виды стенокардии:
- Стабильная (стенокардия напряжения) – самая распространенная разновидность, разделяется на ФК.
- Нестабильная – обострение стенокардии, или предынфарктное состояние. Боль появляется уже при минимальной нагрузке и не прекращается даже после приема Нитроглицерина. Происходит процесс формирования тромба, но недостаточный, чтобы вызвать некроз сердечной мышцы. Считается экстренным состоянием и по симптоматике неотличима от инфаркта миокарда, но может к нему привести. Существуют следующие виды нестабильной стенокардии:
- Впервые возникшая – появление симптомов стенокардии у человека, ранее не испытывавшего подобных болей. Требует особого внимания, так как грамотность лечения определяет, перейдет патология в стабильную форму, либо будет прогрессировать;
- Прогрессирующая – приступы становятся более продолжительными и частыми, Нитроглицерин помогает все хуже (переход из I ФК в III или IV за 2 месяца);
- Постинфарктная – возникновение приступов не позднее, чем через 2 недели после инфаркта миокарда. Это наиболее неблагоприятная форма, так как она характеризуется высокой вероятностью летального исхода;
- Вазоспастическая (вариантная, спонтанная, стенокардия Принцметалла) – это стенокардия, обусловленная не атеросклеротическим стенозом коронарных артерий, а их спазмом, т.е. сильным сокращением мышц сосудов. Обычно данный вид встречается у мужчин молодого возраста. Боль может появиться в любой момент, она никак не связана с физической нагрузкой. Чаще развивается ночью или рано утром. Для этого вида специфичны серии приступов (от 2 до 5), следующие один за другим с интервалом от 10 минут до 1 часа.
Отдельно выделяют особую разновидность грудной жабы – кардиальный X синдром, или микроваскулярную стенокардию, при которой присутствуют типичные приступы болей во время физического усилия с ЭКГ-признаками при нормальных или малоизмененных коронарных артериях (проходимость сосудов более 50%). Она наблюдается в основном у женщин с невротическими расстройствами в период менопаузы и пременопаузы (40-50 лет). Точная причина ее возникновения до сих пор неизвестна.
Предполагается, что снижение концентрации женских половых гормонов (эстрогенов) приводит к спазму микрососудов. Также имеет значение повышение порога болевой чувствительности при тревоге и депрессии.
Отличительная особенность симптоматики при кардиальном синдроме X – приступы грудной жабы исчезают после прекращения нагрузки, отдыха или приема Нитроглицерина, но это происходит гораздо дольше, чем при других видах стенокардии.
Лечение
Терапия проводится в стационаре на раннем этапе, как только болезнь выявлена. Затем в амбулаторных условиях. Характер воздействия зависит от происхождения состояния и этапа его развития.
Стенокардия первого функционального класса требует применения медикаментов на протяжении 3-5 месяцев. Затем проводится постоянное наблюдение. По мере необходимости курс повторяют каждые несколько лет. В остальных случаях терапия пожизненная.
Перечень лекарственных средств и методика консервативной помощи определяется схемой ABCDE, поэтапно:
- Противотромбические препараты. Аспирин Кардио. Восстанавливает текучесть крови, нормализует ее реологические свойства.
- Нитроглицерин + бета-блокатор. Наименования определяются врачом.
- Статины для борьбы с атеросклерозом. Аторис или другие.
- Диета с низким содержанием жиров.
- Кардиопротекторы. Милдронат и аналоги.
По мере необходимости подключают антиаритмические, вроде Хиндина.
Хирургическое лечение проводится по показаниям. Как вариант, при аномалиях развития кардиальных структур, пороках сердца, врожденных и приобретенных, запущенном атеросклерозе с окклюзией или стенозом коронарных артерий.
Суть терапии всегда примерно одинакова: замена пораженного участка сосуда на искусственный протез, стентирование, баллонирование — то есть расширение просвета механическим способом для обеспечения кровотока.
К сведению:
Запущенные формы почти не поддаются коррекции, поэтому запускать патологию не стоит.
Лечение грудной жабы преимущественное медикаментозное. Имеет смысл только на ранних стадиях.
Также не лишним будет изменить образ жизни:
- Отказ от курения, спиртного, наркотиков, самостоятельного приема лекарственных средств без консультации с лечащим специалистом.
- Нормализация режима сна. 8 часов за ночь.
- Минимальная физическая активность (прогулки, плавание, не более).
- Коррекция рациона. Меню пациент в силах составить самостоятельно, ориентироваться стоит на лечебный стол №10.
- Избегание стрессов по возможности.
Грудную жабы одними таблетками не устранить. Потребуется напряжение сил и самого пациента.
Диагностика
Для диагностики стенокардии я использую следующие методы исследования:
- анализы крови;
- электрокардиография;
- ЭКГ с нагрузкой;
- суточное (холтеровское мониторирование) ЭКГ;
- эхокардиография;
- сцинтиграфия миокарда;
- коронарная ангиография.
Всем пациентам с приступами грудной жабы я назначаю биохимический анализ крови для определения концентрации общего холестерина и его фракций — липопротеидов низкой и высокой плотности. Их еще называют «плохой» и «хороший» холестерин. Также я у всех проверяю уровень глюкозы на предмет выявления сахарного диабета.
Дальнейший алгоритм обследования имеет некоторые нюансы при разных формах стенокардии. Разберем эти методы подробнее.
При нестабильной стенокардии в первую очередь берется кровь для определения ферментов, свидетельствующих о некрозе (смерти) участка сердечной мышцы. Это так называемые кардиоспецифические энзимы. К ним относятся тропонины I и T, МВ-фракция креатинфосфокиназы, миоглобин, лактатдегидрогеназа. При нестабильной стенокардии они находятся в пределах нормы или слегка завышены. Их анализ необходим для исключения инфаркта миокарда (ИМ).
Так как клинически нестабильная стенокардия и инфаркт неотличимы друг от друга, в практической врачебной деятельности они объединены термином «острый коронарный синдром» (ОКС).
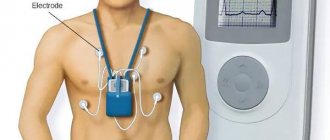
Электрокардиография – основной инструментальный метод диагностики стенокардии:
- Стабильная – типичное изменение на ЭКГ при болевом приступе – снижение сегмента ST более чем на 1 мм, иногда отрицательный зубец Т. Так как в состоянии покоя кардиограмма может быть нормальной, для подтверждения диагноза я назначаю проведение ЭКГ с нагрузочной пробой, т.е. во время выполнения физических упражнений — тредмил-тест (ходьба или бег на беговой дорожке) и велоэргометрия (езда на велотренажере).
- Нестабильная – характерно снижение сегмента ST, но также возможен и его подъем, который в большинстве случаев свидетельствует о развитии инфаркта миокарда.
- Вазоспастическая – специфическим признаком считается подъем сегмента ST на момент приступа. Проведение нагрузочных тестов бессмысленно, так как боли никак не связаны с физическим усилием и возникают ночью или рано утром. Поэтому при подозрении на эту форму я назначаю холтеровское мониторирование ЭКГ. При сомнительных результатах я использую провокационные пробы, вызывающие спазм коронарных артерий – эргометриновую (внутривенное введение сосудосуживающего препарата Эргометрина), холодовую (опускание руки до середины предплечья на 5 минут в воду температурой + 4 градуса), гипервентиляционную (больной интенсивно и глубоко дышит в течение 3-4 минут). При положительном результате появляется боль вместе с подъемом сегмента ST на ЭКГ.
Часто перечисленным изменениям на ЭКГ сопутствуют нарушения ритма сердца – наджелудочковые тахикардии, мерцательная аритмия, замедление атриовентрикулярной проводимости, блокады ножек пучка Гиса и т.д.
Эхокардиография (Эхо-КГ, УЗИ сердца) позволяет мне оценить морфологические изменения – сократительную способность миокарда, степень гипертрофии и расширения камер, проверить строение клапанов, наличие аневризм и внутрисердечных тромбов.
Сцинтиграфия миокарда – это исследование состояния кровотока в миокарде с использованием радиоактивного препарата (таллий-201 или технеций-99-m). Я применяю этот способ у больных со стабильной стенокардией, имеющих выраженные нарушения сердечного ритма, из-за которых невозможно увидеть изменения сегмента ST.
Суть сцинтиграфии: пациенту вводится препарат, он начинает выполнять физическую нагрузку на тредмиле или велоэргометре, а на специальном гамма-томографе получают изображения. Участки нарушенного кровообращения (ишемии) имеют слабое свечение.
Коронарная ангиография – золотой стандарт диагностики ИБС, позволяющий оценить проходимость венечных артерий. С его помощью также определяется, необходимо ли хирургическое вмешательство данному больному, или можно обойтись только лекарственной терапией.
Как диагностировать грудную жабу?
Для того, чтобы подтвердить или исключить диагноз, пациент должен уже после первых болевых приступов обратиться к врачу. Даже если он испытывает не как таковую интенсивную давящую боль, а незначительный дискомфорт жгучего характера, возникающий после нагрузки и исчезающий в покое, все равно необходимо обследоваться у врача. Многие пациенты отмечают жгучие боли не в сердце, а под лопаткой или в межлопаточном пространстве. И это также является критерием грудной жабы, особенно если жжение возникает после нагрузки.
В отношении дифференциальной диагностики и пациенту, и врачу следует знать, что часто жжение в области грудины и эпигастрия принимается за патологию пищевода и желудка. Действительно, в некоторых случаях тяжело отдифференциировать грудную жабу и гастро-эзофагеальный рефлюкс, но в первом случае боли возникают после нагрузки, а во втором могут быть спровоцированы приемом пищи и усиливаться в ночное время, когда человек принимает горизонтальное положение. Опять же, в случае грудной жабы боли прекращаются в покое, а при рефлюксе – при приеме стакана воды внутрь.
изменения на ЭКГ при грудной жабе
После того, как пациент обратился к врачу, ему назначаются дополнительные методы диагностики. Самым информативным является электрокардиограмма и ее модификации – суточный монитор ЭКГ, пробы с проведением ЭКГ после физической нагрузки (тредмил тест, ВЭМ, тест 6=минутной ходьбы). Обязательным исследованием при грудной жабе является УЗИ сердца. После очного осмотра могут быть назначены и другие методы диагностики, в частности, коронароангиография, которая позволяет осмотреть коронарные сосуды изнутри и оценить степень их сужения вследствие атеросклеротических бляшек.
Как и чем лечат
Стенокардия требует грамотного и разностороннего лечения, включающего применение медикаментов, хирургических вмешательств, коррекцию образа жизни.
Лечение при стенокардии я осуществляю при помощи следующих лекарственных средств:
- бета-адреноблокаторы (Бисопролол, Метопролол) – уменьшают потребность миокарда в кислороде и улучшают его кровообращение;
- блокаторы кальциевых каналов (Дилтиазем, Верапамил) – обладают сходным механизмом действия. К ним я прибегаю в случае противопоказаний к бета-блокаторам (например, при тяжелой бронхиальной астме);
- антиагреганты (Ацетилсалициловая кислота, Клопидогрел) – препятствуют “склеиванию” тромбоцитов, тем самым предупреждают образование тромбов;
- антикоагулянты (нефракционированный, низкомолекулярный гепарин) – также подавляют процесс формирования тромбов, воздействуя на плазменные факторы свертывания крови;
- статины (Аторвастатин, Розувастатин) – позволяют замедлить процесс роста атеросклеротических бляшек путем снижения уровня холестерина в крови;
- нитраты (Нитроглицерин, Изосорбида динитрат) и блокаторы кальциевых каналов дигидропиридинового ряда (Амлодипин, Нифедипин) – вызывают расширение коронарных артерий, что увеличивает приток крови к миокарду;
Важный момент – таблетки нитратов нужно не проглатывать, а класть под язык.
В стационаре
Практически всегда стоит начинать лечить стенокардию в стационаре, особенно это касается нестабильной формы. Когда человек поступает в больницу, я применяю следующие схемы лекарственной терапии в зависимости от вида стенокардии:
- Стабильная – бета-адреноблокатор, антиагрегант, статин. Нитраты только во время приступа, с учетом того, что перерыв между приемами должен составлять минимум 10-12 часов. При более частом использовании эффективность нитратов снижается в несколько раз.
- Нестабильная — бета-адреноблокатор, обязательно 2 антиагрегантных препарата, антикоагулянт, наркотическое обезболивающее средство, статин.
- Вазоспастическая — блокатор кальциевых каналов дигидропиридинового ряда, нитрат, антиагрегант.
Отдельного внимания заслуживает кардиальный синдром Х. Стандартная терапия эффективна только у половины пациентов с таким диагнозом. К лечению этих больных нужно добавлять антидепрессанты, успокоительные средства, заместительную гормональную терапию эстрогенами, аминофиллин. Также может помочь психотерапия.
Если у больного стабильной или нестабильной стенокардией имеется выраженное атеросклеротическое поражение коронарных сосудов, а также высокий сердечно-сосудистый риск (пожилой возраст, наличие сахарного диабета, быстрое прогрессирование заболевания, увеличенные цифры холестерина и артериального давления и т.д.), ему показано хирургическое лечение.
Существует два вида операций:
- аорто-коронарное шунтирование (АКШ);
- чрескожная транслюминальная баллонная коронарная ангиопластика (ЧТБКА), или стентирование.
При АКШ создается соустье (шунт) между внутренней грудной и коронарной артериями. Этот способ применяется в случае множественного поражения сосудов сердца атеросклерозом.
При ЧТБКА в артерию вставляется металлический стент (каркас в виде пружины), который расширяет просвет сосуда. Иногда используются лекарственные покрытия. Обоснованием для выбора ЧТБКА является гемодинамически значимое уменьшение проходимости (менее 50%) в одной артерии. Зачастую стентирование проводится параллельно с коронарографией.
Причины заболевания
Грудная жаба развивается на фоне атеросклероза коронарных артерий, которые снабжают сердечную мышцу кровью.
Помимо этого, существуют и иные факторы, которые могут способствовать развитию ИБС вообще и грудной жабы в частности. К таковым, к примеру, относят:
- высокий уровень холестерина крови;
- гипертоническая болезнь, повышенное АД;
- наличие избыточного веса;
- сахарный диабет;
- нервно-психическое перенапряжение;
- большие физические нагрузки;
- некоторые виды заболеваний (стенокардия, как осложнение основного заболевания);
- переохлаждение;
- недостаточная двигательная активность;
- курение;
- злоупотребление алкогольными напитками и пр.
Любой из этих факторов сам по себе может стать провокатором возникновения грудной жабы. Сочетание их в несколько раз повышает вероятность развития этого заболевания, протекающего более тяжело и слабо поддающегося лечению.
Клинический случай
Недавно я наблюдал классический пример стенокардии. В отделение неотложной кардиологии бригадой скорой медицинской помощи доставлен мужчина 62 лет. Со слов врача, у пациента в состоянии полного покоя появились сильные сжимающие боли в области сердца, отдающие в левую руку. Прием Нитроглицерина не облегчил боль. Длительность приступа – около 30 минут. Вызвана »Скорая помощь». Медперсоналом снята ЭКГ – зарегистрировано снижение сегмента ST, даны таблетки Ацетилсалициловой кислоты, Клопидогреля и Метопролола, внутривенно введен низкомолекулярный гепарин. При поступлении в стационар взята кровь на сердечные ферменты. Так как пациент испытывал невыносимую боль, я назначил ему наркотическое обезболивающее средство – Промедол. Проведена коронарная ангиография. Заключение: стеноз правой коронарной артерии – 75%. Выполнена ЧКВ со стентированием. Результаты анализа кардиологических ферментов исключили инфаркт миокарда. Клинический диагноз: «ИБС. Нестабильная стенокардия IIIB по Браунвальду». Для постоянного приема мною были назначены Ацетилсалициловая кислота, Клопидогрел, Метопролол, Розувастатин и Изосорбида мононитрат при болях.
После выписки
В основном медикаментозное лечение после выписки из стационара не меняется. Большинство препаратов пациент должен принимать пожизненно. Подробнее о схемах и дозировке лекарств можно прочитать здесь. Некоторые средства больному не показаны для длительного использования, например, антикоагулянты, за исключением, когда они необходимы для терапии сопутствующих заболеваний.
Если пациенту было проведено ЧКВ со стентированием, то он должен принимать 2 антиагрегантных препарата (Ацетилсалициловую кислоту и Клопидогрел) как минимум 1 год. Дальше ему нужно перейти на постоянный прием 1 лекарства – если у него нет язвенной болезни желудка и 12-перстной кишки, то Ацетилсалициловую кислоту, если есть – то Клопидогрел.
Для профилактики развития язвы я рекомендую свои пациентам добавить препараты, снижающие образование в желудке соляной кислоты – Омепразол, Пантопразол.
Народные средства
Можно лечить стенокардию и народными средствами. Надо применять смесь из кураги, чернослива, мёда, лимона, грецкого ореха и изюма. Полезен отвар из берёзовых почек, цветков ромашки, зверобоя и бессмертника. Используют чай их трёхцветной фиалки. Применяют смесь из десяти головок чеснока,10 лимонов и 1 килограмма мёда.
Народные средства при грудной жабе эффективны только при длительном использовании. Характер заболевания носит чисто персональный характер и проявляется только тогда, когда сосуды забиты холестериновыми бляшками на 60%. Поэтому каждому человеку надо периодически проверять свой холестерин и поддерживать его в норме. Грудная жаба сердечка может пройти без особых осложнений, если вовремя обнаружить её признаки и начать их лечить.
Советы специалиста: что можно, а что нельзя делать при стенокардии
Я всегда говорю своим больным: чтобы лечение оказалось успешным и сохраняло свой эффект, нужно соблюдать определенные правила и придерживаться следующих рекомендаций.
- вредные привычки – обязательно нужно бросить курить, т.к. курение является одним из основных факторов прогрессирования атеросклероза. Также необходимо ограничить употребление спиртных напитков до 2-3 бокалов вина в неделю;
- питание – желательно уменьшить в своем рационе продукты с высоким содержанием животных (насыщенных) жирных кислот (сало, жирное жареное мясо, копчености, сливочное масло и т.д.), при этом увеличив количество продуктов, богатых ненасыщенными (омега-3,6) жирными кислотами (рыба, овощи, растительное масло). Также ежедневное меню пациента должно содержать фрукты, орехи, крупы, злаки. Больным сахарным диабетом надо значительно снизить процент легкоусваиваемых углеводов (конфеты, шоколад, макароны, пирожные, торты, булочки и т.д.). Более полная информация о питании при стенокардии здесь;
- контроль артериального давления – он достигается ежедневным измерением АД, ограничением соли до 3 г в день, постоянным приемом лекарств для его понижения с соблюдением назначенных дозировок и кратности;
- борьба с ожирением – этому способствуют диета и регулярные физические упражнения (бег, езда на велосипеде, плавание). При тяжелой стенокардии разрешена утренняя гимнастика и ходьба не менее 3 км в день;
- секс – вопреки всем мифам, сексом при стенокардии заниматься разрешено, но с определенными нюансами. Подробнее о них можно узнать здесь.
Категорически запрещены курение, интенсивные нагрузки (тяжелая атлетика, экстремальные виды спорта), самовольное прекращение приема назначенных лекарственных препаратов. Все это может привести к резкому ухудшению состояния больного, повысить риск инфаркта миокарда и смерти.