Общие сведения о стенокардии
Приступ стенокардии развивается при недостаточном поступлении кислорода к клеткам сердечной мышцы. Это происходит при сужении коронарных сосудов и повышении потребностей миокарда в кислороде. Провокатором приступа может стать физическая нагрузка, эмоциональный стресс, выход на холод. Боль проходит через несколько минут в состоянии покоя или после приема нитроглицерина.
В условиях кислородного голодания клетки не могут эффективно перерабатывать глюкозу в энергию. Побочные продукты метаболизма накапливаются и “закисляют” ткани, это вызывает сильную боль. Если приток крови вовремя не восстановить, миокард погибает ー развивается инфаркт.
Стенокардия (грудная жаба) — симптомы и лечение
После сбора жалоб, анамнеза жизни и заболевания и осмотра назначаются дополнительные лабораторные и инструментальные обследования.
Лабораторные исследования в основном направлены на диагностику дислипидемии, которая способствует формированию атеросклеротических бляшек. Для этого назначается анализ липидного спектра крови, в который входит общий холестерин и его фракции.
К инструментальными методам в первую очередь относят электрокардиограмму (ЭКГ). Многие пациенты идут к кардиологу с вопросом «всё ли нормально у меня с сердцем» только с одной плёнкой ЭКГ. Но, к сожалению, эти показатели имеют информативную значимость только во время приступа. В большинстве случаев по одной плёнке ЭКГ, снятой в покое, определить стенокардию невозможно, т. к. она может показать только нарушения ритма, гипертрофию (увеличение) различных отделов сердца, нарушение проведения или наличие перенесённого инфаркта миокарда.
Также существует ультразвуковое исследование сердца, которое показывает его структуру и может выявить возможные отклонения. Эхокардиография предназначена для определения размеров сердца и его камер, наличия пороков (стенозов и недостаточности) клапанов, новообразования и перенесённого инфаркта. Но данной исследование, как и ЭКГ, недостаточно информативно, если оно проводилось вне приступа стенокардии, в состоянии покоя.
Холтеровское мониторирование ЭКГ (амбулаторное мониторирование) гораздо информативнее вышеуказанных исследований. Его целесообразно проводить для того, чтобы выявить признаки ишемии миокарда во время повседневной активности. Для этого пациент примерно сутки ходит, ест и спит с прикреплённым к нему апаратом, т. е. выполняет обычную повседневную физическую нагрузку. При возникновении приступа обследуемый фиксирует случай в дневнике и затем информирует врача о том, когда и каких условиях возникли симптомы. Чувствительность данного метода в диагностике ишемической болезни сердца составляет 44-81%.
Так как в покое приступы стенокардии практически не возникают, существуют методы обследования с использованием физической нагрузки. По аналогии с электрокардиограммой проводят велоэргометрию и тредмил-тест: снятие ЭКГ проводится в то время, когда пациент выполняет физическую нагрузку на велосипеде или беговой дорожке. Чувствительность данного метода составляет примерно 68%.
Более чувствительным методом является стресс-ЭхоКГ — это то же ультразвуковое исследование сердца, только выполненное после физической нагрузки. С увеличении пульса во время бега миокард потребляет больше кислорода и питательных веществ. При сужении сосуда в мышцу не поступает достаточное количество, в результате чего возникает приступ загрудинных болей, и появляются нарушения в сокращении. В итоге развивается гипокинезия, которую можно рассмотреть при ультразвуковом исследовании. Такое исследование обладает большей чувствительностью (80-85%) и специфичностью (84-86%)
При невозможности выполнить ЭКГ и ЭхоКГ во время физической нагрузки можно воспользоваться чреспищеводной эклектрокардиостимуляцией (ЧПЭС) или фармакологическими пробами. Эти методы основаны на повышении потребности миокарда в кислороде путём увеличения пульса без существенного изменения артериального давления.
Существует также два менее распространённых метода исследования: перфузионная сцинтиграфия миокарда с нагрузкой и мультиспиральная компьютерная томография сердца.
Основнымметодом оценки состояния артерий, при котором визуально можно распознать сужение сосуда, является коронарная ангиография (КАГ) — рентгеноконтрастный метод обследования, достоверно определяющий место и степень сужения артерий, а также тип кровоснабжения, признаки тромбоза, изъязвления, кальциноза и спазма коронарной артерии.
По срокам выполнения данное обследование разделяют на экстренную (в течение 6 часов), неотложную (в течение 6-12 часов) и плановую.
Экстренная КАГ выполняется при нестабильной стенокардии или наступившем инфаркте миокарда, когда важна каждая минута.
К показаниям к плановой КАГ относят:
- объективные признаки ишемии миокарда;
- преходящие ишемические изменения, обнаруженные при проведении ЭКГ в состоянии покоя или при суточном мониторировании ЭКГ;
- положительная проба с физической нагрузкой при велоэргометрии, тредмил-тесте, ЧПЭС, стресс-ЭхоКГ или сцинтиграфии миокарда;
- возникновение приступов стенокардии напряжения II—IV ФК или стенокардии покоя;
- состояние ранней постинфарктной стенокардии;
- опасные желудочковые нарушения ритма в анамнезе жизни с высоким риском клинической смерти;
- планирование операции на клапанном аппарате сердца у людей старше 40 лет;
- проведение дифференциальной диагностики с некоронарогенными болезнями миокарда (в том числе при атипичном болевом синдроме);
- социальные показания при наличии минимальных и нечётких признаков ишемии миокарда, при условии, что профессия пациента связана с риском для жизни других людей (лётчики, водители), боевыми дежурствами и т. п.;
- перенесённая трансплантация сердца (исследование проводится каждый год, иногда в сочетании с внутрисосудистым ультразвуковым исследованием).
Абсолютных противопоказаний для назначения КАГ в настоящее время не существует.
Промежуточное место занимает неотложная КАГ. Она проводится в случае ухудшения состояния пациента, который находится на лечении в стационаре по поводу прогрессирования стенокардии, при присоединении приступов стенокардии покоя, отсутствии эффекта от максимальной терапии, а также при ухудшении состояния после эндоваскулярной операции или аортокоронарного шунтирования.[1][10]
Классификация стенокардий
В зависимости от связи приступов с физической нагрузкой выделяют стенокардию напряжения и покоя. Последняя может возникать без влияния провоцирующих факторов, поэтому ее сложнее контролировать.
Стенокардию напряжения можно разделить на два вида: стабильную и прогрессирующую. В первом случае частота и сила приступов зависит от объема физической нагрузки, они легко устраняются при помощи медикаментозной терапии. Прогрессирующая стенокардия практически не поддается коррекции фармацевтическими препаратами, частота приступов со временем увеличивается.
Выделяют такие функциональные классы стабильной стенокардии:
- Боли появляются только при интенсивной или продолжительной физической нагрузке.
- Появление приступа при ходьбе на расстояние более, чем 200 м или подъеме более, чем на один лестничный пролет в обычном темпе. При сильном эмоциональном стрессе.
- Боли при ходьбе на дистанции менее 200 метров или подъеме на один лестничный пролет в спокойном темпе.
- Приступы появляются при незначительных физических нагрузках или в состоянии покоя.
Существует стенокардия Принцметала или спонтанная (особая, вазоспастическая) стенокардия – вызывается внезапным спазмом коронарных артерий. Приступы развиваются только в покое, в ночные часы или рано утром.
Какая бывает стенокардия
В России принята классификация, приведенная в Клинических рекомендациях Министерства здравоохранения по ишемической болезни сердца от 2021 года. Согласно этой классификации, бывает стенокардия:
- напряжения, стабильная с указанием функционального класса (ФК);
- вазоспастическая (другие названия — спонтанная, вариантная, стенокардия Принцметала);
- микрососудистая.
В Международной классификации болезней 10-го пересмотра (МКБ-10), кроме названных вариантов, выделяют еще и нестабильную стенокардию, которая может быть как впервые возникшей, так и прогрессирующей. Этот вид обычно упоминается в случаях прогрессирования коронарной недостаточности. Чем больше степень стеноза коронарных артерий — тем тяжелее будут приступы
Факторы риска развития стенокардии
К сужению коронарных сосудов и недостаточности кровоснабжения миокарда приводят такие факторы:
- атеросклероз ー отложение холестериновых бляшек в стенках сосудов;
- гипотензия ー пониженное артериальное давление;
- тромбоз коронарных артерий;
- возрастные изменения сосудов.
В подавляющем большинстве случаев стенокардия обусловлена атеросклеротическим поражением коронарных артерий. Он развивается по причине нарушения обмена холестерина и других липидов: избыток животных жиров в рационе, недостаток растительной пищи. Поэтому правильное питание ー основа успешной профилактики стенокардии.
Никотин также сужает сосуды, поэтому у курильщиков стенокардия развивается чаще.
Группу риска по развитию стенокардии составляют:
- люди старше 55 лет;
- мужчины;
- курильщики;
- люди, злоупотребляющие алкоголем, наркотическими веществами;
- люди с патологиями сердечно-сосудистой системы (пороки сердца, сердечная недостаточность);
- с патологиями дыхательной системы (бронхиальная астма, хронические обструктивные заболевания);
- с избыточным весом.
Все эти факторы повышают риск развития атеросклероза, ишемии сердца и стенокардии. Большую часть из них можно устранить путем коррекции образа жизни.
Как отличить виды стенокардии друг от друга
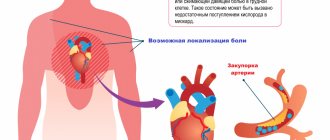
Главный симптом любого вида этого состояния — давящая, сжимающая боль в левой половине груди, которая может «отдавать» в левую половину лица, шею, плечо или лопатку
Стабильная стенокардия напряжения
Приступ боли в сердце, возникающий в результате снижения притока артериальной крови к миокарду во время физической нагрузки или стресса. Уменьшение кровоснабжения сердечной мышцы приводит к резкому снижению количества поступающего к сердцу кислорода, что является причиной болевых ощущений.
Признаки стабильной стенокардии напряжения
- Приступ провоцируют физическая или эмоциональная нагрузка.
- Длительность — от двух до пяти минут.
- Боль проходит после прекращения действия вызвавшего её фактора либо после приема нитратов.
Иногда возможны атипичные проявления — одышка (учащение частоты дыхания), ощущение удушья, чувство жжения или жара в груди.
Степень тяжести зависит от функционального класса (ФК):
- 1-й ФК — приступы возникают только при чрезмерном напряжении;
- 2-й ФК — приступы возникают при обычной нагрузке: быстрая ходьба, подъем по лестнице (больше двух пролетов), после обильной еды, стрессов;
- 3-й ФК — приступы возникают при незначительной нагрузке: ходьба в среднем темпе, подъем по лестнице на 1–2 пролета;
- 4-й ФК — приступы возникают в покое.
Впервые возникшая, или острая стенокардия
После возникновения первого приступа, и до трех месяцев после него говорят о впервые возникшей стенокардии. В течение этого срока врач делает выводы о тяжести патологии (определяет функциональный класс) и прогнозе — возможность перехода в нестабильную стенокардию. При остром приступе симптомы могут варьировать от легких до тяжелых.
Нестабильная стенокардия
О прогрессирующей стенокардии напряжения, или нестабильной стенокардии, говорят, когда:
- увеличивается количество приступов;
- приступы появляются в покое или после плотного приёма пищи;
- возрастает продолжительность приступов (до 15-20 и более минут);
- снижается ответ на нитроглицерин.
Прогрессирующая стенокардия может предшествовать инфаркту миокарда.
Вазоспастическая, или вариантная стенокардия
Об этом виде говорят в случае, если приступ возникает без видимых причин — когда его нельзя связать с действием провоцирующих факторов. Причина ишемии миокарда — внезапный спазм коронарных артерий. Чаще приступы вариантной (вазоспастической) стенокардии встречаются у пожилых женщин и возникают ночью или под утро. Приём нитроглицерина малоэффективен.
Микрососудистая стенокардия
По клинической картине не отличается от стенокардии напряжения. Этот диагноз ставят только после проведения функциональных и инструментальных методов исследования — ЭхоКГ (УЗИ сердца), коронароангиографии или КТ-ангиографии. По результатам этих исследований можно судить о состоянии коронарных сосудов. Основное отличие микрососудистой стенокардии от других видов — отсутствие поражения коронарных артерий.
Отказ от вредных привычек, дозированные физические нагрузки и другие методы профилактики помогают предотвратить или отсрочить возникновение любого вида стенокардии. При установленном диагнозе стенокардия требует лечения вне зависимости от типа
Диагностика стенокардии
Стенокардия имеет достаточно типичную клиническую картину, поэтому для терапевта и кардиолога с опытом работы не составит труда ее распознать. Для выяснения причины приступов и определения возможной тактики лечения специалисты медицинского центра “Парацельс” рекомендуют пройти такое обследование:
- общий и биохимический анализ крови (уровень холестерина и других липидов);
- ЭКГ в состоянии покоя и при физической нагрузке;
- эхокардиография (Эхо-КГ);
- коронарография ー исследование сосудов сердца с использованием контрастного вещества;
- холтеровское мониторирование ー запись электрических импульсов сердца на протяжении 24 часов (пациент при этом придерживается своего обычного распорядка).
Прогноз и профилактика стенокардии
Основа профилактики стенокардии ー правильное питание и спорт. В рационе должны преобладать белки, растительные жиры, сложные углеводы. Следует исключить употребление алкоголя и транс-жиров (фаст-фуд). Отдавать предпочтению белому мясу, рыбе и морепродуктам.
Регулярная физическая активность должна присутствовать в жизни каждого человека, это может быть плавание, игровые виды спорта, фитнес, бег или просто ходьба. Ее интенсивность определяется состоянием здоровья человека, если имеются хронические заболевания, следует проконсультироваться с врачом о приемлемых для вас видах физических нагрузок.
При выполнении всех рекомендаций врача стенокардию удается контролировать, но, к сожалению, большинство пациентов игнорируют предписания касательно образа жизни, что чревато ухудшением состояния.
Диагностика и лечение стенокардии в Медицинском центре “Парацельс”
Когда нужно обратиться к врачу?
Характерная поза больного с приступом стенокардии: резко останавливается, наклоняется вперед, правый кулак прижат к груди.
При появлении таких приступов, а также болей и дискомфорта в области сердца необходимо обратиться к врачам терапевту или кардиологу для подробного обследования и подбора медикаментозной терапии.
В первую очередь пациенту рекомендуют коррекцию образа жизни:
- отказ от курения, алкоголя, наркотиков;
- нормализация питания (снижение процента животных жиров, сахара, мучных изделий, повышение доли растительной пищи, рыбы);
- оптимальный режим физических нагрузок;
- лечение сопутствующих заболеваний.
Медикаментозное лечение
Для устранения приступов боли назначают прием нитратов, блокаторов кальциевых каналов, антикоагулянтов.
Внимание!
Препараты стоит принимать только по рекомендации врача. Дозировки подбираются индивидуально с учетов особенностей пациента.
Нитраты нельзя сочетать с препаратами, использующимися для лечения сексуальной дисфункции (виагра, тадафил и др.).