Что такое
Инсульт – это резкое нарушение нормального кровоснабжения мозга. По природе нарушений различаются два основных вида инсульта: ишемический (его часто называют инфаркт мозга) и гемморагический (включая субарахноидальное кровоизлияние).
В этой статье речь пойдет об ишемическом инсульте, который встречается в 4 раза чаще, чем гемморагический. Слово «ишемический» буквально говорит о том, что кровь не поступает в достаточном объеме в тот или иной орган — при таком инсульте кровь не поступает в мозг из-за закупорки или сильного сужения основных артерий. Как следствие отмирают клетки тканей мозга.
Причины и профилактика ишемических инсультов
Чаще всего причиной инфаркта мозга становится движение тромба по артерии и закупоривание ее в узком месте. Тромб представляет собой сгусток крови, который в основном состоит из тромбоцитов. При нормальной проходимости сосудов тромбоциты отвечают за свертываемость крови, но при атеросклерозе образуются холестериновые бляшки, сужающие просвет артерии, из-за этого привычный ток крови нарушается, образуются побочные завихрения, и тромбоциты склеиваются между собой в сгустки. Также причиной образования тромба может стать повышенный уровень сахара в крови: при нем в стенках артерии образовываются микротравмы из-за увеличения плотности крови, которые также нарушают нормальный кровоток.
Причиной инфаркта мозга может стать и сужение просвета крупной артерии более чем на половину. Подробнее можно прочитать об этом на примере стеноза сонной артерии (прим.коп.ссылка на статью). При сужении артерии не происходит полной остановки кровоснабжения мозга, поэтому часто человек переживает так называемый малый инсульт. Малый инсульт близок по симптомам к обычному инсульту. Хоть степень поражения много меньше, но такое состояние требует безотлагательного обращения за медицинской помощью: дальнейшее ухудшение состояния артерий может привести к инсульту со всеми его последствиями.
Человек не в силах повлиять на движение тромба по сосудам, но каждому под силу обратить внимание на ряд факторов риска, исключить их по возможности, чтобы не допустить образования тромба и минимизировать риск ишемического инсульта.
- Важно проходить курс лечения и периодически проверять свое состояние у врача, если присутствует хроническое заболевание, такое как сахарный диабет, подтвержденный атеросклероз, повышенное артериальное давление, различные нарушения в работе сердца и сосудов.
- Специалисты настоятельно рекомендуют отказаться от табака и алкоголя.
- Желательно поддерживать активный, подвижный образ жизни.
- Нужно следить за своим питанием, не допускать сильного дисбаланса в сторону жиров и быстрых углеводов.
Приведенные пункты являются эффективными, доказанными в ходе многочисленных исследований мерами предотвращения не только инсульта, но и многих других заболеваний.
Но есть и факторы риска, на которые повлиять мы не можем. Среди них пожилой возраст (старше 60 лет) и наследственность (если ближайшие родственники перенесли инсульт, или у них были обнаружены серьезные нарушения работы сосудов).
Медицинские интернет-конференции
Введение. С развитием в конце XX века ультразвуковых и компьютерных методов диагностики существенно возросла роль кардиоцеребральных эмболий в структуре ишемических инсультов [1]. В настоящее время описано более 20 нозологических форм сердечной патологии – источников церебральной эмболии [2-4]. Кардиоэмболические инсульты (КЭИ) характеризуются высокой летальностью и значительной частотой инвалидизации в общей структуре ишемических инсультов [5,6]. ОНМК у молодых пациентов всегда требует исключения кардиоэмболического генеза заболевания. Приводим собственное наблюдение пациента Т. 29 лет.
Клинический случай. Пациент Т., 29 лет с детства наблюдался у педиатров с диагнозом: ВПС: двустворчатый аортальный клапан. С нагрузками справлялся, оперативное лечение не предлагалось. С конца 1990-х годов (10-12 лет) стал отмечать появление одышки при физической нагрузке (подъеме на 1 этаж), которая проходила в покое. С этого же времени стал отмечать появление акроцианоза носогубного треугольника. В 2001 г. (15 лет) в связи с нарастанием одышки, которая стала возникать при подъеме на несколько ступенек, обследован в кардиоцентре г. Самара, где была выявлена коарктация аорты с последующим оперативным лечением: наложение обходного анастомоза места коарктации аорты. После операции чувствовал себя удовлетворительно. В течение нескольких месяцев принимал Курантил, затем без какой-либо причины самостоятельно его отменил. С нагрузками справлялся удовлетворительно, одышка не беспокоила. В течение 2-х лет после операции наблюдался у кардиолога в г. Самара, где на тот момент проживал. Затем не лечился, не обследовался. Одышка не беспокоила, артериальное давление не повышалось.
Образование средне-специальное, работал дизайнером. Курит с 15 лет по 20 сигарет в день. Кашель курильщика отрицает. Злоупотребление алкоголем, прием наркотических средств отрицает.
27.12.2015 г. пациент Т. был доставлен скорой медицинской помощью в отделение реанимации и интенсивной терапии (ОРИТ) Областной клинической больницы (ОКБ) г. Саратова с нарушением речи, движений в левой верхней и нижней конечностях. Из анамнеза заболевания известно, что считает себя больным с конца октября 2015 г., когда стал отмечать появление заложенности носа, повышение температуры тела до 37,50С. Заложенность носа была расценена пациентом как гайморит, лечился самостоятельно дома сосудосуживающими препаратами, антибактериальными препаратами (в/м Цефазолин). На этом фоне отметил незначительное улучшение в виде снижения температуры тела и уменьшения заложенности носа. Однако, с конца ноября 2015 г. стал отмечать появление болей в коленных, голеностопных суставах, возникающие при движении, проходящие в покое, так же стал отмечать появление тяжести в правом подреберье, самостоятельно принимал Эссенциале. 27.12.15 г. пациент лег спать, проснулся и отметил нарушение речи, отсутствие активных движений в верхней и нижней конечностях слева. Была вызвана скорая медицинская помощь, был госпитализирован в районную больницу, затем был переведен в ОКБ, в ОРИТ с диагнозом: инфаркта головного мозга. По УЗИ органов брюшной полости: гепатоспленомегалия. По данным магнитно-резонансной томографии (МРТ) головного мозга: МРТ — картина ОНМК по ишемическому типу в бассейне правой средней мозговой артерии, дислокационный синдром. Для верификации источника эмболии выполнена трансторакальная эхокардиография (Эхо-КГ) от 30.12.15 г. (рис.1) Заключение: состояние после оперативного лечения ВПС: Коарктация аорты. Обходное шунтирование с использованием сосудистого протеза. Расширение восходящего отдела аорты – аневризматическое. ВПС. Двухстворчатый аортальный клапан. Сочетанный аортальный порок: небольшой аортальный стеноз, ближе к умеренному, до умеренной аортальная – регургитация. Множество гиперэхогенных структур на створках аортального клапана. Размеры полостей сердца, глобальная сократимость миокарда ЛЖ в пределах нормы. ФИ левого желудочка 63%. СДЛА 41 мм.рт.ст. Небольшая гипертрофия миокарда левого желудочка. Небольшая до умеренной митральная регургитация. До умеренной трикуспидальная регургитация. Учитывая структурные изменения створок аортального клапана, вероятнее всего, имеет место перенесенный инфекционный эндокардит. В связи с данными обследования в ОРИТ пациент был консультирован кардиологом, выставлен диагноз: инфекционный эндокардит. С 31.12.15 г. была начата антибактериальная терапия (Цефтриаксон + Гентамицин). На этом фоне температура тела в диапазоне 37,0-37,8 0С, кардиалгии, тяжесть в правом подреберье, боли в суставах не беспокоили. Из ОРИТ пациент был переведен в отделение неврологии с ОНМК, где продолжена антибактериальная терапия (Цефтриаксон +, Гентамицин, который 12.01.15 был отменен по срокам, назначен Эдицин 2 гр/сут., но после 1-го введения отмечалась аллергическая реакция по типу крапивницы, в связи, с чем Эдицин отменен). Лабораторно выявлены положительные маркеры хронического вирусного гепатита С, посевы крови на стерильность роста не дали, СОЭ — 39 мм/ч, гемоглобин – 96 г/л. Осмотрен логопедом: псевдобульбарная дизартрия, спастико-паретическая форма. Осмотрен нейропсихологом: синдром поражения базальных ганглиев головного мозга справа. На фоне антибактериальной терапии с 11.01.16 температура тела нормализовалась. Кардиалгии, боли в суставах, тяжесть в правом подреберье не беспокоят. Госпитализирован в отделение кардиологии для продолжения лечения, обследования с диагнозом: Инфаркт головного мозга, кардиоэмболического генеза, в бассейне правой среднемозговой артерии от 27.12.15. Центральный прозопарез слева. Левосторонняя гемиплегия. Синдром поражения базальных ганглиев справа. Инфекционный эндокардит нативного аортального клапана. ВПС, двухстворчатый аортальный клапан. ВПС, коарктация аорты. Обходное шунтирование с использованием сосудистого протеза в 2001 году.
При осмотре в отделении кардиологии: состояние тяжелое. Положение активное. Сознание ясное. Кожа обычной окраски, теплая, сухая. Сыпь: нет. Сосудистые звездочки: нет. Рубцы: в 5 межреберье от левой грудинной линии до передней подмышечной линии. Тургор кожи нормальный. Слизистые оболочки розового цвета. Подкожная клетчатка: развита умеренно (рост 172 см, вес 65 кг). Отеки нижних конечностей – нет. Лимфатические узлы: не пальпируются. Суставы: подвижность активная, пассивная полная. Акропахия, наиболее выраженная на верхних конечностях (рис.2). В области правой подключичной вены установлен катетер. Частота дыхания 18 в минуту. Перкуторно над паренхимой легких ясный легочный звук, при аускультации дыхание жесткое. Тоны сердца ритмичны, приглушены, в области проекции аортального клапана умеренный систоло-диастолический шум, I тон>II тона на верхушке сердца (2:1). ЧСС=пульс=64 в минуту, одинаков на обеих руках, удовлетворительных качеств. АД 90/60 мм рт. ст. Пальпация живота безболезненна. Печень пальпируется, край плотно – эластической консистенции, слегка закруглен, перкуторно размеры по Курлову 12х10х9 см, пальпируется селезенка, перкуторно ее размеры: 7х12 см. Область почек визуально не изменена. Пальпация в проекции мочевого пузыря безболезненная. Симптом поколачивания в поясничной области отрицательный с обеих сторон. Сухожильные рефлексы: D=S. Патологических рефлексов нет. Органы чувств: снижение зрения.
Данные результатов обследования: Гемоглобин — 100 г/л, эритроциты — 3,14х1012 в л, лейкоциты 7,6х109 в л, СОЭ — 38 мм/час. Общий холестерин — 5,0 ммоль/л; ЛПНП — 3,8 ммоль/л, АЛТ 16 е/л, АСТ 15 е/л. Кровь на ВИЧ-инфекцию от 31.12.15: отр. ЭКГ: Синусовый ритм с ЧСС 70 в минуту. Горизонтальное положение электрической оси сердца. Нарушение внутрижелудочковой проводимости. Полная блокада правой ножки пучка Гиса. (рис.3). Холтеровское мониторирование ЭКГ: синусовый ритм, синусовая аритмия (в ночные часы). Средняя ЧСС – 71 удар в минуту. Циркадный индекс равен 1,17. Пароксизм нестабильной наджелудочковой тахикардии (1 эпизод). Редкие (94) одиночные, парные (5), аберрантные (72) наджелудочковые экстрасистолы дневного типа. Редкие (45) одиночные, по типу бигеминии в одном эпизоде, монотопные желудочковые экстрасистолы дневного типа. Отклонения сегмента ST не зафиксированы. Консультативный прием врача-невролога от 21.01.16: сознание ясное, контактен, ориентирован. Речь, глотание – не нарушены. ЧМН – зрачки OD=OS, фотореакция сохранена, нистагма нет. Лицо асимметрично, сглажена носогубная складка слева, несколько опущен левый угол рта. Язык отклонен влево. Сухожильные рефлексы S>D. Левосторонняя гемиплегия. Левосторонняя гемигипостезия. Симптом Бабинского слева положителен. Менингеальных симптомов нет. УЗИ органов брюшной полости: гепатоспленомегалия.
Окончательный диагноз:
Осн.: Инфекционный эндокардит нативного аортального клапана. ВПС. Коарктация аорты. Обходное шунтирование с использованием сосудистого протеза в 2001 г. Сочетанный аортальный порок: умеренный стеноз, умеренная недостаточность. Относительная митральная недостаточность II ст. Относительная трикуспидальная недостаточность III ст. Легочная гипертензия I ст. Анемия легкой степени. Гепатоспленомегалия. Дислипидемия.
Инфаркт головного мозга, кардиоэмболического генеза, в бассейне правой СМА от 27.12.15. Центральный прозопарез слева. Левосторонняя гемиплегия. Синдром поражения базальных ганглиев головного мозга справа. Постановка подключичного катетера справа 28.12.15, удаление 25.01.16.
Соп.: Ангиопатия сетчатки OU. Хронический вирусный гепатит С.
Осл: Дислокационный синдром. Единичная желудочковая и наджелудочковая экстрасистолия. Пароксизм нестабильной наджелудочковой тахикардии.
Было проведено лечение: Церетон 1200 мг/сут., р-р Мексидола 600 мг/сут., отменен по срокам, р-р Цефограмма 4 гр/сут в/в кап.+ таб. Таваник 500 мг/сут., физиотерапевтическое лечение. На фоне лечения стойкая нормализация температуры, стабильность гемодинамики, улучшение общего состояния, уровень лейкоцитов, СОЭ в анализе крови в пределах нормы. В стабильном состоянии средней степени тяжести переведен в районную больницу для продолжения лечения. Рекомендовано продолжить комбинированную антибактериальную терапию до 6 недель.
Заключение. Трудность диагностики кардиоэмболического инсульта наглядно продемонстрирована в данном клиническом случае. Одной из сложностей диагностики инфекционного эндокардита и КЭИ, как его осложнения, является его манифестация, которая нередко вводит специалистов в диагностические заблуждения. Стоит отметить, что информативность классического метода диагностики – трансторакальной Эхо-КГ в данном случае достаточно низка, что связано с невозможностью оптимальной визуализации и оценки объема поражения аортального клапана и сосудистого протеза после оперативного лечения коарктации аорты по данным только трансторакальной Эхо-КГ. Рекомендовано применение чреспищеводного датчика, который повышает чувствительность метода до 90-93%. Также в данной клинической ситуации, значительное поражение аортального клапана диктует необходимость кардиохирургического вмешательства, как основного метода лечения данного состояния. Пациент был консультирован кардиохирургом, после стабилизации состояния ему рекомендовано обращение кардиохирургический центр для протезирования аортального клапана.
Приведенное клиническое наблюдение доказывает сложности диагностики ИЭ, одновременно демонстрируя, что совместная слаженная работа кардиологов и неврологов позволяет спасти жизни молодым пациентам.
Симптомы ишемического инсульта
Практически никогда инфаркт мозга не проходит бессимптомно. Вы могли уже столкнуться с активно распространяемыми памятками по своевременному распознаванию инсульта: ведь очень важно вызвать скорую и оказать больному медицинскую помощь как можно раньше – чем раньше оказана помощь, тем меньше поражение мозга.
Основными симптомами ишемического инсульта являются:
- головокружение,
- потеря ориентации в пространстве,
- рвота,
- судороги,
- нарушение координации, речи, зрения, письма, чтения, глотания,
- отсутствие возможности пошевелить отдельными конечностями и/или выполнения простых манипуляций вроде поднятия двух рук одновременно, чистки зубов или перелистывания листов книги.
Симптомы чрезвычайно разнообразны. Зависят они в первую очередь от того, какой именно участок мозга был лишен кровоснабжения – тогда нарушится именно та функция, за которую этот участок отвечает.
Одновременно все симптомы не проявляются, вы можете заметить какой-то один или несколько – и это веский повод незамедлительно вызвать скорую помощь.
Клиническая картина
Компьютерная томография головного мозга. Гипертензионная субкортикальная гематома в правой лобной доле
Компьютерная томография головного мозга того же больного через 4 дня после операции — удаления внутримозговой гематомы правой лобной доли
При появлении симптомов острого нарушения мозгового кровообращения нужно сразу вызвать неотложную помощь, чтобы как можно раньше начать лечение.
Симптомы
Инсульт может проявляться общемозговыми
и
очаговыми
неврологическими симптомами.
Общемозговые симптомы
инсульта бывают разные. Этот симптом может возникать в виде нарушения сознания, оглушённости, сонливости или, наоборот, возбуждения, также может возникнуть кратковременная потеря сознания на несколько минут. Сильная головная боль может сопровождаться тошнотой или рвотой. Иногда возникает головокружение. Человек может чувствовать потерю ориентировки во времени и пространстве. Возможны вегетативные симптомы: чувство жара, потливости, сердцебиение, сухость во рту.
На фоне общемозговых симптомов инсульта появляются очаговые симптомы
поражения головного мозга. Клиническая картина определяется тем, какой участок мозга пострадал из-за повреждения кровоснабжающего его сосуда.
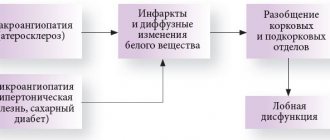
Если участок мозга обеспечивает функцию движения, то развивается слабость в руке или ноге вплоть до паралича. Утрата силы в конечностях может сопровождаться снижением в них чувствительности, нарушением речи, зрения. Подобные очаговые симптомы инсульта в основном связаны с повреждением участка мозга, кровоснабжаемого сонной артерией. Возникают слабость в мышцах (гемипарез), нарушения речи и произношения слов, характерно снижение зрения на один глаз и пульсации сонной артерии на шее на стороне поражения. Иногда появляется шаткость походки, потеря равновесия, неукротимая рвота, головокружение, особенно в случаях, когда страдают сосуды, кровоснабжающие зоны мозга, ответственные за координацию движений и чувство положения тела в пространстве. Возникает «пятнистая ишемия» мозжечка, затылочных долей и глубоких структур и ствола мозга. Наблюдаются приступы головокружения в любую сторону, когда предметы вращаются вокруг человека. На этом фоне могут быть зрительные и глазодвигательные нарушения (косоглазие, двоение, снижение полей зрения), шаткость и неустойчивость, ухудшение речи, движений и чувствительности.
Диагностика
Диагностика инсульта достаточно комплексна, ведь для выявления причины и оценки поражения мозга, а значит, и последствий инсульта, врачу потребуется большое количество данных.
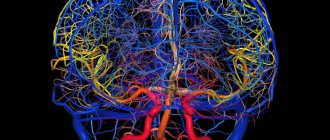
Для визуализации состояния сосудов мозга может использоваться КТ или МРТ в зависимости от ситуации. Достаточно информативным исследованием по состоянию кровотока станет ангиография – рентгенологическое исследование с использованием контрастирующего вещества, вводимого в сосуды.
Помимо этого, врач может назначить анализ крови, мочи; тест на уровень глюкозы, холестерина; провести УЗИ-обследование.