«Никогда не спите, во сне слишком часто умирают»
Марк Твен.
Из статистики ВОЗ: Давно не секрет, что сон дан человеку для восстановления сил после бодрствования. Но речь идет о здоровом сне! Только он способен «разгрузить» человеческий мозг. Все чаще люди ложатся спать, но наутро оказываются более нездоровыми и напряженными, чем в конце тяжелого рабочего дня. «Все дело, в плохом сне» — скажет большинство, не понимая, что за понятием «плохой сон» давно стоит грозный диагноз, который приводит к смерти. А нарушения сна скрывают нарушения функций всего организма! Итак, речь пойдет о нарушениях дыхания во сне.
Что такое нарушения дыхания во сне?
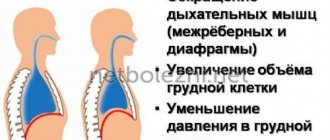
Неспособность легких насытить ткани кислородом чаще является следствием длительных ночных остановок дыхания во сне, иначе апноэ — что в переводе с древнегреческого означает безветрие или отсутствие дыхания. Специалисты делят апноэ на обструктивное и центральное.
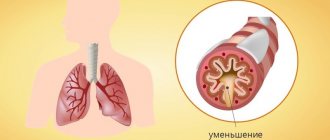
Синдром обструктивного апноэ сна (СОАС) — возникает из-за обструкции, то есть сужения верхних дыхательных путей. Происходит расслабление мускулатуры, язык западет в дыхательные пути и препятствует поступлению кислорода в легкие.
СОАС врачи называют «замаскированным убийцей», ведь он правда работает «под прикрытием» казалось бы «банального» храпа, к которому все привыкли и давно отпустили в «свободное плавание». Но как это ни странно, храп — это звонок, в некоторых случаях – набат: «у вас есть серьезная проблема и она требует немедленного решения!»
Не так страшна проблема храпа, как то нарушение дыхания, которое храп «маскирует»
В свою очередь, остановки дыхания во сне могут длиться минуту и повторяться более 20 раз за ночь
, а в общей сумме составлять более часа. В конечном счете, это нарушение дыхания во сне приводит к гипоксии мозга и других органов — неспособности кислорода насыщать организм. Все это приводит к серьезной разбалансировке организма.
Невылеченный синдром обструктивного апноэ сна в трех случаях из пяти приводит к смерти
. Сначала человек жалуется на высокое давление, потом на неконтролируемый набор веса, в некоторых случаях возникает сахарный диабет, хроническая усталость, апатия в купе с сердечными нарушениями приводит к инфарктам и инсультам. К большому сожалению, люди умирают так и не узнав что виной всему не наследственная сердечно-сосудистая патология или лишний вес, а коварное заболевание —
синдром обструктивного апноэ сна
.
Апноэ также носит и неврологический характер
. И называется
синдромом центрального апноэ сна.
Подведем итоги
Если у вас возникла внезапная нехватка воздуха во сне один раз, волноваться не стоит. Однако когда нарушение проявляет себя регулярно, не нужно откладывать визит к доктору.
Данный симптом чаще всего свидетельствует о развитии серьезных заболеваний. Чем быстрее удастся выяснить причину респираторной недостаточности, тем больше шансов предотвратить серьезные осложнения.
Следите за своим здоровьем и обращайте внимание на резкие изменения в самочувствии.
Автор: Даша Пащенко
Что происходит в этом случае?
Так как центральное ночное апноэ
есть следствие нарушения центральной нервной системы и отличается от обструктивного апноэ зависимостью именно неврологического плана, а не физиологического, это значит, что нарушение дыхания во сне происходит с подачи мозга.
Нарушения сна и дыхания происходят в том участке мозга, который отвечает за дыхание. При центральном апноэ сна дыхательные пути полностью свободны для поступления воздуха. Синдром центрального апноэ сна
встречается гораздо реже, но врачи, которые занимаются проблемами сна должны непременно знать природу вашего «плохого сна». Для этого несколько лет назад в обращение врачей сомнологов была введена уникальная диагностическая установка —
полисомнография
.
Что такое полисомнография?
Это диагностическое оборудование призванное дать полную характеристику сна
и всех функций организма человека во время сна, определить характер нарушения сна.
Диагностика сна сегодня — это единственный шанс поставить точный диагноз
и «не промахнуться» в неравной борьбе врачей с нарушениями дыхания во время сна.
Поли
— от лат.
много
,
сомно
—
сон
,
графия
—
пишу
. Диагностика сна посредством полисомнографии – это и есть диагностика нарушения дыхания во время сна.
Полисомнография предполагает исследования основных функций организма во время сна в привычных для человека условиях. В условиях имитации спальни происходит мониторинг функции дыхания, сердца, работы мозга, уровень насыщение крови кислородом, двигательная активность грудной клетки и живота, природа храпа и много другое. По итогам полисомнографии в течение следующего дня врач выставляет пациенту диагноз. После этого пациенту предлагается лечение. Золотым стандартом лечения апноэ во всем мире признана СИПАП-терапия
(CPAP-терапия)
.
В чем заключается лечение нарушения дыхания во сне?
СИПАП-терапия появилась в 1981 году
. Этот небольшой аппарат был создан специально для лечения апноэ сна австралийским профессором медицины Коллином Салливаном.
СИПАП-терапия — это искусственная вентиляция легких, которая происходит посредством небольшого компрессора. К компрессору прикреплена трубка с маской. Выходя на трубку, а затем на маску (которая прикреплена на лице пациента), постоянный поток воздуха, поступает прямо в дыхательные пути
. Терапия СИПАП-аппаратом используется врачами и пациентами при лечении апноэ сна, при лечении храпа, дыхательной недостаточности, бессонницы, депрессии и других проблем со сном.
Стоит отметить, что СИПАП-терапию может назначить только доктор, после диагностики сна — полисомнографии.
Лечение апноэ и храпа с помощью СИПАП-терапии может продолжаться год, в некоторых случаях всю жизнь.
Пациентов раз и навсегда покидает плохой сон, они начинаются сбрасывать вес, их давление приходит в норму, «растворяется» проблема храпа, здоровый сон занимает почетное место в спальне человека! Один раз хорошо выспавшись, как правило, пациенты не расстаются с СИПАП-аппаратом никогда! Тем более, современные СИПАП-аппараты весят не больше 2-3 кг и могут использоваться не только дома и в гостях, но и в командировках, на отдыхе, в машине и даже в самолете!
Источники
- Kongsong W., Rochanavibhata S. Reoperative genioplasty: a 10-year retrospective study. // Oral Maxillofac Surg — 2021 — Vol — NNULL — p.; PMID:33905017
- Schar MS., Omari TI., Woods CM., Ferris LF., Doeltgen SH., Lushington K., Kontos A., Athanasiadis T., Cock C., Chai Coetzer CL., Eckert DJ., Ooi EH. Altered swallowing biomechanics in people with moderate-severe obstructive sleep apnea. // J Clin Sleep Med — 2021 — Vol — NNULL — p.; PMID:33904392
- Matsuzaki S., Shimada A., Tanaka J., Kothari M., Castrillon E., Iida T., Svensson P. Effect of mandibular advancement device on plasticity in corticomotor control of tongue and jaw muscles. // J Clin Sleep Med — 2021 — Vol — NNULL — p.; PMID:33904391
- Strollo PJ., Soose RJ. Personalized care of obstructive sleep apnea with hypoglossal nerve stimulation. // Sleep — 2021 — Vol44 — NSupplement_1 — p.S1-S3; PMID:33903912
- Del Brutto OH., Mera RM., Castillo PR., Recalde BY., Costa AF. Previously diagnosed obstructive sleep apnea is not associated with increased risk of SARS-CoV-2 infection in community-dwelling older adults living in a highly endemic setting. // Clin Neurol Neurosurg — 2021 — Vol205 — NNULL — p.106639; PMID:33901750
- You AH., Kang HY., Kim Y. The 95% effective target concentration of propofol for drug-induced sleep endoscopy in males with obstructive sleep apnea. // J Clin Anesth — 2021 — Vol72 — NNULL — p.110312; PMID:33901742
- Niroshana SMI., Zhu X., Nakamura K., Chen W. A fused-image-based approach to detect obstructive sleep apnea using a single-lead ECG and a 2D convolutional neural network. // PLoS One — 2021 — Vol16 — N4 — p.e0250618; PMID:33901251
- Alshhrani WM., Kohzuka Y., Okuno K., Hamoda MM., Fleetham JA., Almeida FR. Compliance and side effects of tongue stabilizing device in patients with obstructive sleep apnea. // Cranio — 2021 — Vol — NNULL — p.1-14; PMID:33899699
- Chen J., Lin S., Zeng Y. An Update on Obstructive Sleep Apnea for Atherosclerosis: Mechanism, Diagnosis, and Treatment. // Front Cardiovasc Med — 2021 — Vol8 — NNULL — p.647071; PMID:33898538
- Li W., Huang K., Wen F., Cui G., Guo H., He Z., Zhao S. Intermittent hypoxia-induced downregulation of microRNA-320b promotes lung cancer tumorigenesis by increasing CDT1 via USP37. // Mol Ther Nucleic Acids — 2021 — Vol24 — NNULL — p.528-541; PMID:33898105
Нарушения дыхания во время сна у больных с ХОБЛ
Пациенты с хронической обструктивной болезнью легких (ХОБЛ)
по физиологическим причинам имеют быстрое поверхностное дыхание, которое возникает во время быстрого сна. В результате происходит снижение альвеолярной вентиляции легких и увеличивается уровень гипоксемии — все это ведет к дополнительным нарушениям. Такая ситуация у медиков называется
«синдромом перекреста»
.
Лечение нарушений дыхания во время сна у пациентов с ХОБЛ заключается в «разгрузке» дыхания во время сна с помощью той же СИПАП-терапии. Лечение нарушения дыхания во время сна у таких пациентов не исключает лечение первичной болезни — ХОБЛ кислородотерапией
. Как и в случае с лечением СОАС, лечение нарушения дыхания во сне у пациентов с ХОБЛ назначает доктор после диагностики сна и диагностики нарушения дыхания во сне (полисомнография).
Симптомы нарушения дыхания во сне, которые должны стать поводом к обращению за медицинской помощью:
- Вы храпите.
- Затрудненное дыхание во время сна и сразу после пробуждения.
- Частые пробуждения во время сна.
- Повышенное мочеиспускание в ночное время.
- Ночные кошмары.
- Головная боль по утрам.
- Обмороки сразу после пробуждения.
- Резкий набор веса за последние 2 года.
- Повышенное давление.
- Сонливость в течение дня.
- Рассеянность.
- Раздражительность.
- Немотивированная депрессия.
- Одышка во время ходьбы или выполнения физических упражнений.
СОАС не обязательно должен проявляться всеми вышеперечисленными симптомами. Достаточно только храпа или только ожирения! В этом и заключается коварство СОАС
. Люди ошибочно полагают, что плохой сон связан с кошмарными снами, лишний вес с депрессией, одышка с лишним весом, храп с трудным днем, головная боль с чем-то еще и это цепочка замыкается на игнорировании симптомов. Человек не обращается к врачу, потому что он не может допустить мысли, что все это проявление серьезного заболевания.
Американские врачи даже составили статистику по проблемам нарушения дыхания во сне и пришли к печальному выводу — каждый второй человек умирает от последствий расстройства сна
по причине банального незнания о своем диагнозе, а также несерьезного отношения к проблеме храпа.
И помните, лечение нарушения дыхания во сне начинается с диагностики сна! Постановка точного диагноза и системное лечение не только избавят вас от плохого сна и вернут вас к нормальной здоровой жизни, но и продлят вашу жизнь на долгие годы! Ведь сами по себе СОАС и проблема храпа не так страшны, как то, к чему они приводят — сердечно-сосудистым заболеваниям и смерти.
Не забывайте, здоровье — это в первую очередь, здоровый сон!
Профилактика апноэ ДО лечения и ПОСЛЕ него
Апноэ – не безобидное расстройство дыхания, так как нарастание и усиление симптомов со временем вызывает тяжелые осложнения. Поэтому профилактика нужна как до лечения, так и после.
«ДО»
До терапевтических мероприятий профилактика позволяет выявить причины болезни и заглушить их дальнейшее развитие:
- На первом месте – своевременное обследование соматических болезней и их лечение. Речь идет о щитовидной железе, головном мозге, ЛОР-органах, легких и сердце. Систематический контроль уровня сахара, щитовидных гормонов, артериального давления – обязательные пункты профилактической программы.
- Большое значение имеет контроль массы тела, его планомерное снижение, если избыток составляет более 10% от норматива.
- Очень важно отказаться от привычек, которые всегда и везде считаются вредными. Это алкоголь и курение, стрессы и ночной график работы.
- Не обойтись без регулярных аэробных нагрузок – плаванья и ходьбы, игровых спортивных состязаний и велосипедных прогулок.
Если трудности с дыханием вызваны анатомическими дефектами, то стоит задуматься о хирургической коррекции искривленной носовой перегородки или увеличенных миндалин.
«ПОСЛЕ»
Когда апноэ позади, то это не значит, что теперь можно «отпустить тормоза». Пациенты должны соблюдать простые правила, нацеленные на закрепление достигнутого положительного результата.
- Соблюдайте низкокалорийную диету, богатую витаминами
- Ограничьте потребление углеводов и жиров, особенно твердоплавких
- Принимайте пищу не позже, чем за 3, а лучше за 4-ре, часа до отхода ко сну
- Вам полезен сон в положении на боку или на животе. Расположите голову и позвоночник в постели на одном уровне
- Обеспечьте нормальную влажность в спальном помещении
Чтобы не допустить возврата или усугубления расстройства, практикуйте походы на массаж. Хорошее подспорье – успокаивающие ванны перед сном. Это позволит не просто хорошо высыпаться, но и забыть о беспокойных ночах навсегда.