Электроэнцефалография (ЭЭГ) — метод, который применяется для исследования состояния человеческого мозга и базируется на регистрации его электрической активности. Это обследование позволяет обнаружить распространение патологических процессов и признаки эпилепсии.
Средняя продолжительность процедуры составляет около часа, однако она отличается высокой информативностью, дает возможность отследить функциональные изменения мозга, динамику заболевания, оценить воздействие проводящейся терапии.
Поскольку никаких болезненных ощущений и дискомфорта проведение процедуры не вызывает, ЭЭГ можно назвать одним из наиболее точных и самых щадящих методов обследования мозга.
Принцип ЭЭГ
Головной мозг человека состоит из миллионов особых клеток — нейронов. Каждый из них генерирует свой собственный электрический импульс. В пределах отдельных участков мозга импульсы должны быть согласованными. Также они могут усиливать друг друга или делать слабее. Их сила и амплитуда не являются стабильными и постоянно меняются.
Содержание:
- Принцип работы ЭЭГ
- Историческая справка
- Значимость ЭЭГ
- Преимущества электроэнцефалограммы
- Показания для проведения процедуры
- Противопоказания
- Как подготовиться к ЭЭГ
- Выполнение ЭЭГ
- Цель ЭЭГ-видеомониторинга
- Заключение электроэнцефалографии
Это и есть биоэлектрическая активность мозга. Чтобы зарегистрировать ее, на неповрежденную кожу головы накладываются специальные электроды, которые будут улавливать колебания, усиливать их и записывать в виде особых кривых, так называемых волн. Последние, в зависимости от их формы, частоты и амплитуды, подразделяются на пять видов: α- (альфа), β- (бета), δ- (дельта), θ- (тета) и μ- (мю) волны. Каждая из волн отображает работу определенного отдела мозга и названа первой буквой его латинского наименования.
Их регистрация в реальном времени и есть суть энцефалографии.
Очень часто пациенты путают эти исследования. Давайте вместе разберемся, что это за методы, чем они отличаются, кому и зачем назначаются.
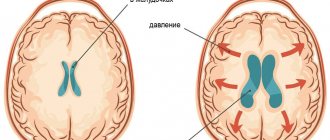
ЭхоЭГ (эхоэнцефалография или эхоэнцефалоскопия) — метод исследования головного мозга с помощью ультразвука. Может использоваться как у детей, так и у взрослых. Но не путайте его с нейросонографией! Нейросонография это тоже ультразвуковой метод, который возможно выполнить только маленьким детям с незакрывшимся родничком. При этом доктор на экране видит структуры мозга, может их померить и оценить. Суть ЭхоЭГ сводится к тому, что, распространяясь внутри головы, ультразвуковой луч отражается от разных по плотности сред и возвращается обратно. При этом врач на экране видит не анатомические структуры головного мозга, а своеобразный график, по которому может оценить: положение срединных структур, которые при наличие патологического образования (опухоль, гематома, абсцесс) будут смещены. Объёмное образование будет смещать срединные структуры в непораженную сторону. Смещение более 2 мм считается достоверным признаком. Метод ЭхоЭГ используется для оценки силы и характера пульсации эхосигнала в режиме реального времени, что необходимо для определения повышено ли внутричерепное давление, или нет. Исследование косвенно позволяет судить о наличии гидроцефалии (излишнее скопление жидкости в желудочковой системе головного мозга). Универсальность ЭхоЭГ заключается в том, что этот метод не имеет противопоказаний, и его можно применять как у взрослых, так и у детей любого возраста. Исследование не занимает много времени и не требует подготовки. Выполняется в положении лёжа на спине. Голова должна быть неподвижна, поэтому для обследования ребенка желательно присутствие родителей, чтобы помочь придержать голову, отвлечь ребёнка. На кожу головы в определенные точки наносится специальный гель, туда врач устанавливает датчики и выводит нужные эхосигналы, которые отображаются на экране в виде графика.
Таким образом, это исследование чаще всего назначается врачом-неврологом при черепно-мозговых травмах, инсультах, при подозрении на опухоли, абсцессы, водянку головного мозга в условиях, когда другие методы визуализации головного мозга, такие как КТ/МРТ или нейросонография, недоступны или не могут быть выполнены в силу разных причин (например, тяжелое состояние пациента, закрывшийся родничок). Но следует помнить, что метод по сути «слепой»: саму гематому, абсцесс или опухоль увидеть и померить точные размеры невозможно, определяется только смещение срединных структур (можно определить с какой стороны патологический процесс).
А вот для измерения внутричерепного давления, метод ЭхоЭГ является самым востребованным, безопасным и главное — применимым к взрослым и детям. Выделяют 3 степени повышения внутричерепного давления (в зависимости от выраженности пульсации эхосигнала): норма — 10–30%, лёгкая — 30–50%, умеренная — 50–75%, выраженная внутричерепная гипертензия — 75–100%. Некоторые неврологи скептически относятся к измерению внутричерепного давления, считая этот метод не всегда точным и показательным. Действительно, на достоверность результатов могут влиять некоторые факторы. В первую очередь — это эмоциональное состояние ребенка в момент исследования (при плаче и крике регистрируется более высокий процент пульсации эхосигнала, чем он регистрировался бы в спокойном состоянии). Также немаловажным является опыт врача проводящего исследование (правильность установки датчика, правильная интерпретация увиденных изменений…). Поэтому при выполнении всех условий, метод имеет право на существование и является одним из самых простых способов неинвазивной диагностики внутричерепного давления.
Для проведения электроэнцефалографии (ЭЭГ), или как привыкли называть это исследование пациенты — «шапочка», действительно на голову пациента надевается своеобразная шапочка. Она может выглядеть по-разному (разные цвета, может быть изготовлена из любых материалов – ткань, резина, быть цельной или состоять из соединенных между собой жгутиков). С помощью шапочки к коже головы крепятся электроды, которые улавливают возникающие в головном мозге электрические импульсы и передают их по проводам на компьютер, где они отображаются в виде волн. Во время исследования пациенту проводятся различные пробы, чаще всего – это «открывание-закрывание глаз», фотостимуляция (вспышки света с определенной частотой) и проба с гипервентиляцией (просят глубоко подышать). По характеру электрических импульсов, по тому, где они возникают, с какой частотой и амплитудой, как ведут себя во время проб, врач делает заключение о наличии или отсутствии эпилептической активности, патологических очагов, о соответствии частотно-амплитудных характеристик импульсов возрасту. ЭЭГ помогает врачу определиться с причиной неврологических расстройств у пациента (функциональное или органическое поражение головного мозга?). С помощью ЭЭГ возможно контролировать эффективность лечения ряда заболеваний (для этого ЭЭГ сначала снимается перед лечением, затем в процессе и после прохождения лечения). ЭЭГ необходимо снимать пациентам после перенесенных ЧМТ (черепно-мозговая травма), после операций на головном мозге, при наличии обмороков, судорог, приступообразной головной боли (мигрень?), приступов головокружения, панических атак, суицидальных наклонностях, депрессии, при расстройствах сна (ночные кошмары, частые пробуждения, хождение во сне…), при задержке развития речи, при заикании, при тиках, при энцефалитах, при инсультах. Противопоказаний к ЭЭГ нет. Могут быть трудности с фиксацией электродов из-за открытых раневых поверхностей кожи головы после травм, в этом случае проводить исследование или нет решается индивидуально. Так же могут быть затруднения снятия ЭЭГ у пациентов с психическими расстройствами, у маленьких детей и у детей с особенностями поведения, так как им сложно сохранять покой во время исследования и выполнять инструкции врача при проведении проб. В момент исследования пациент находится в тёмной комнате и практически постоянно глаза его должны быть закрыты, что тоже может быть препятствием для проведения ЭЭГ у малышей. Выходом из положения для таких деток является — видео-ЭЭГ мониторинг (запись ЭЭГ во сне в течение нескольких часов под видео контролем).
Подготовка к ЭЭГ: перед прохождением исследования за 3 суток рекомендуется ограничить применение седативных (снотворные) и бодрящих препаратов (кофе, крепкий чай, энергетики), перед процедурой голова должна быть чистой (хорошо вымытой, без гелей, масла, лаков и пенок). Отдельно стоит рассказать о подготовке к ЭЭГ с депривацией сна. Данное исследование назначается для выявления скрытых очагов эпилептической активности и чаще назначается пациентам с припадками, у которых не удалось выявить эпиилептический очаг с помощью обычной ЭЭГ. Для того что бы очаг себя «проявил» его необходимо спровоцировать, создав мозгу определенные условия (при этом мозг находится в состоянии возбуждения). Суть метода в том, что пациент не должен перед исследованием спать некоторое время, например, ребенка 2–3 лет будят в 3–4 часа ночи и не дают ему больше спать, а к 9 часам приходят на исследование. Для детей более старшего возраста время без сна увеличивается (до 18 часов у детей старше 12 лет). Исследование проводится сидя или лежа, пациент выполняет более расширенный спектр проб. Нужно понимать, что во время ЭЭГ с депривацией сна возможно развитие эпилептического припадка.
Уважаемые пациенты, надеюсь теперь вы без труда будете ориентироваться в этих исследованиях и больше не будете их путать!.
Историческая справка
Одним из основателей метода электроэнцефалографии считается физиолог и психиатр из Германии Ганс Бергер. В 1924 году, используя прибор для измерения малых токов под названием гальванометр, он первым провел некую процедуру, напоминающую запись ЭЭГ.
Позже для проведения электроэнцефалографии был создан специальный прибор под названием энцефалограф. На сегодняшний день существуют стационарные энцефалографы, которые дают возможность проводить исследование исключительно в специальном кабинете, и портативные, которые предназначены для длительного мониторинга и их можно перемещать.
Примечательно, что изначально ЭЭГ рассматривалась исключительно как метод, позволяющий выявить у человека психические нарушения. Лишь со временем выяснилось, что методика позволяет также обнаруживать отклонения, не связанные с психиатрией.
Значимость ЭЭГ
ЭЭГ — высокоинформативный метод диагностики, который позволяет:
- оценить, какой характер носят нарушения работы мозга и насколько они выражены;
- определить локализацию патологического очага;
- уточнить сведения, полученные во время других диагностических процедур (например, компьютерной томографии);
- проследить, насколько действенной является терапия;
- выявить участки мозга, в которых присутствует эпилептическая активность;
- оценить работу мозга в периоды между приступами;
- выявить причины панических атак и обмороков;
- изучить цикл сна и бодрствования.
Следует учитывать тот факт, что, если у человека наблюдаются судорожные приступы, исследование будет информативным исключительно в том случае, если его провести примерно через неделю.
Преимущества электроэнцефалографии
На сегодняшний день электроэнцефалография широко применяется в невропатологической практике. Она дает возможность прояснить огромное количество проблемных ситуаций, которые связаны с диагностикой и дифференциацией неврологических заболеваний. Одним из неоспоримых достоинств энцефалографии является тот факт, что она не только помогает выявить определенные проблемы, но также помогает отличить истинные расстройства от истерических проявлений или симуляции.
Кроме того, процедура не является настолько дорогостоящей, как обследование с помощью томографа или других аналогичных приборов. Оборудование для проведения ЭЭГ присутствует в большинстве больниц.
Процедура не оказывает никакого негативного влияния на здоровье и состояние человека. Пациент сохраняет работоспособность в полной мере. Проводить исследование можно даже пациентам, находящимся в тяжелом состоянии, детям и взрослым любого возраста, поскольку оно не вызывает ухудшения состояния, дискомфорта или болезненных ощущений.
Показания для проведения процедуры
На сегодняшний день электроэнцефалография широко применяться в практике невропатолога для решения целого ряда задач.
Проведение ЭЭГ рекомендуется:
- при затяжной бессоннице и других расстройствах сна, в том числе при апноэ, сомнамбулизме и разговоре во время сна;
- при судорожных приступа;
- при заболеваниях щитовидной железы;
- при признаках нарушения развития у детей или психических отклонениях у взрослых;
- после недавно пережитых черепно-мозговых травм;
- при обнаруженных в ходе УЗИ патологических изменениях сосудов шеи и головы, опухолях мозга;
- при частых мигренях, жалобах на регулярные головокружения, ощущении постоянной усталости;
- при панических атаках, аутизме, синдроме Аспергера, заикании, нервном тике, задержке речевого и психического развития у детей;
- при менингитах, энцефалитах, после инсульта и микроинсульта;
- после нейрохирургических операций.
Как выбрать методику обследования?
Ультразвук не требует особых условий для размещения оборудования. Это наиболее простой способ диагностирования. Приобретение и установка аппаратов для КТ, МРТ или ПЭТ требуют немалых затрат. В этой связи позволить себе проведение таких процедур могут не все медицинские учреждения. По этой причине цены на такие виды диагностики будут велики.
Однако, популярность оборудования и цена диагностики не должны быть определяющими факторами. Прежде всего, нужно ориентироваться на рекомендации лечащего врача. Следует учитывать и область применения метода обследования:
- ПЭТ с абсолютной точностью выявляет опухоль, в том числе злокачественную, задолго до ее проявления.
- МРТ наиболее эффективна в нейрохирургии и неврологии.
- КТ действенна в целях выявления повреждения сосудов и травм головы.
- С точки зрения отсутствия ионизации и рентгеновского излучения, МРТ – наиболее безопасная процедура. Однако современное оборудование для проведения рентгенографии и УЗИ существенно уменьшает риск генных мутаций.
Важно не забывать и о противопоказаниях. Так, ПЭТ и КТ категорически запрещены беременным. МРТ применяются в отношении будущих мам в случае, если потенциальная польза женщине выше возможного риска для малыша.
Особая подготовка к процедуре требуется детям. Родителям стоит иносказательно объяснить малышам необходимость лежать неподвижно. Самым маленьким требуется введение наркоза.
Только лечащий врач может определять необходимость той или иной диагностики. В отдельных случаях требуется одновременное проведение разных видов сканирования.
Противопоказания
Примечательно, что абсолютных противопоказаний для проведения электроэнцефалографии не существует. В том случае, если человек страдает от судорожных приступов, у него диагностирована ишемическая болезнь сердца, гипертония, психические расстройства, во время проведения диагностики обязательно присутствует анестезиолог.
Перенести проведение процедуры следует в том случае, если в области, где необходимо установить электроды, присутствуют открытые раны, травматические повреждения, послеоперационные швы или любые признаки воспалительного процесса. Также исследование не проводится пациентам с ОРВИ.
Где пройти исследование на магнитно-резонансном томографе
Поиск клинико-диагностического центра можно значительно ускорить, если воспользоваться помощью нашего сайта. На сервисе размещена информация о большом количестве клиник, начиная от контактных данных и заканчивая предложениями о скидках. Наш специалист при необходимости по телефону бесплатно проконсультирует о режиме работы, наличии томографов нужного типа и свободном для записи на прием времени.
Пациент, желающий пройти магнитно-резонансную томографию сосудистой системы головы и шеи, может самостоятельно отфильтровать список медицинских учреждений по рейтингу, стоимости и особенностям проведения процедуры (круглосуточные клиники, детское МРТ).
Как подготовиться к ЭЭГ
Следует отметить, что каких-либо особых ограничений, которые должны предварять проведение процедуры, не существует. Тем не менее, есть ряд правил, которым рекомендуется следовать, чтобы обследование прошло успешно и оказалось информативным.
Прежде всего, проинформируйте врача, если принимаете какие-либо препараты. Возможно, их прием придется на время отменить или изменить дозировку.
Как минимум за двенадцать часов до проведения процедуры, а еще лучше — за сутки исключите из рациона продукты, в составе которых присутствует кофеин, газированные напитки, шоколад и какао, а также продукты, в которых они содержатся, продукты с энергетическими составляющими, например, с таурином. Также стоит отказаться от продуктов с седативным действием.
Перед проведением процедуры вымойте голову. Не рекомендуется использовать дополнительные средства для укладки (масла, гели, бальзам, лаки и т. д.) поскольку это может повлиять на качество контакта электродов с кожей.
В том случае, если основной целью процедуры является выявление судорожной активности, перед исследованием нужно поспать.
Для того, чтобы результат был максимально достоверным, пациенту следует избегать стрессовых ситуаций и воздержаться от пребывания за рулем в течение двенадцати часов перед проведением процедуры.
Прием пищи рекомендован за два часа до процедуры.
В том случае, если пациенту назначен ЭЭГ-мониторинг сна, ночь накануне должна быть бессонной. Непосредственно перед процедурой обследуемый получит специальный седативный препарат, который даст ему возможность заснуть во время проведения электроэнцефалографии.
В том случае, если обследование должен пройти ребенок, родителям следует предварительно психологически его подготовить к манипуляциям, объяснив, что боли и дискомфорта не будет. Можно потренироваться надевать шапочку для бассейна под предлогом игры в летчиков или космонавтов, научить малыша глубоко дышать, показав ему, как это делать, на личном примере. Накануне процедуры ребенку следует вымыть голову, не используя никакие дополнительные средства для укладки. Перед выходом из дома малыша следует накормить и успокоить. На всякий случай родителям рекомендуют взять с собой вкусную еду и питье, любимую игрушку, которая поможет успокоить и отвлечь малыша.
Обратите внимание, что, если приведенные выше правила не соблюдаются, результат ЭЭГ может оказаться не слишком точным или малоинформативным. В этом случае процедуру придется повторить.
Противопоказания для прохождения магнитно-резонансной томографии сосудистой системы головы и шеи
Запрет на проведение МРТ сосудов головы и шеи связан с особенностями взаимодействия электромагнитного излучения с некоторыми металлами и магнитами. Обследование с осторожностью назначается при определенных состояниях здоровья пациента.
Противопоказано проведение МРТ сосудов головного мозга, если пациент имеет следующие устройства в организме:
- кардиостимулятор и другие стимулирующие импланты и водители ритма, кохлеарный имплант – под действием магнита импланты могут выйти из строя;
- металлические внутрисосудистые стенты, искусственные сердечные клапаны;
- эндопротезы, инородные металлические тела в организме;
- металлические клипсы, установленные в сосудах мозга после операции – под действием магнитного поля они могут сместиться и спровоцировать кровотечение.
Не каждый материал запрещает проведение МРТ сосудов и артерий шеи и головы. Металлы, которые реагируют на магнитное поле смещением и нагреванием: нержавеющая сталь, железо, никель, кобальт. В остальных случаях проведение процедуры не запрещено.
При некоторых состояниях пациента обследование допускается по решению врача в индивидуальном порядке:
- беременность до 12 недель – плод особенно чувствителен к воздействию внешних факторов;
- тяжелое состояние пациента, сильный болевой синдром;
- эпилепсия, судороги, психические заболевания;
- масса тела не должна быть больше 130 кг – аппараты имеют ограничения по массе и окружности талии пациента.
Проведение процедуры у больных, которым сложно сохранять неподвижное положение тела, возможно под общим наркозом или в аппарате с открытым типом корпуса. За все время использования МРТ не было выявлено случаев развития патологии плода после проведения процедуры на первом триместре беременности, тем не менее, врачи соблюдают осторожность. Если пациент страдает легкой формой клаустрофобии, перед обследованием он может принять седативные средства.
МРТ сосудов головы и шеи с применением контрастирующих препаратов противопоказана беременным женщинам на любом сроке, а также больным почечной недостаточностью.
Выполнение ЭЭГ
Электроэнцефалография проводится в специальной комнате, которая полностью изолирована от света и звука. Пациент садится в кресло или его просят лечь на кушетку. На голову ему предварительно надевают специальную шапочку с электродами. Во время процедуры пациент находится в комнате в одиночестве, контакт с медиками поддерживается с использованием камеры и микрофона. Если диагностика проводится ребенку, в кабинете остается кто-то из родителей.
Перед началом процедуры пациента просят несколько раз закрыть и открыть глаза, чтобы настроить аппаратуру. Во время проведения диагностики глаза должны быть закрыты. В том случае, если во время процедуры пациенту будет необходимо сменить положение или посетить уборную, он может сообщить об этом врачам, после чего диагностику приостановят.
Крайне важно, чтобы во время проведения процедуры пациент лежал с закрытыми глазами и не шевелился. В том случае, если человек приоткроет глаза или пошевелится, врач делает соответствующую пометку, поскольку эти действия должны быть учтены при расшифровке электроэнцефалограммы.
После того, как ЭЭГ покоя записана, проводятся так называемые «нагрузочные пробы». Их цель — проверить, как будет реагировать мозг на ситуации, являющиеся для него стрессовыми.
Так, может проводиться гипервентиляционная проба. Пациента просят часто и глубоко дышать в течение трех минут. Также может использоваться фотостимуляция со стробоскопическим источником света. Он часто мигает, и это позволяет оценить, как мозг реагирует на яркий свет.
Нагрузочные пробы могут спровоцировать судороги или эпилептический припадок. Медики, которые проводят исследование, обладают соответствующими навыками, чтобы в случае необходимости оказать пациенту неотложную помощь.
После того, как исследование завершено, врач должен напомнить пациенту о том, что следует возобновить прием лекарственных средств, которые были отменены накануне ЭЭГ.
Общая продолжительность процедуры составляет от сорока минут до двух часов.
Как выглядят результаты
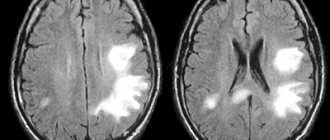
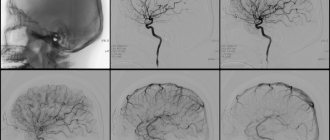
После выполнения МРТ сосудов и артерий шеи, головы врач получает послойные изображения сосудистого рисунка с возможностью построения трехмерной модели. Пациент может забрать снимки на электронном носителе или в распечатанном виде. К снимкам прилагается заключение врача-рентгенолога.
В норме внутренние сонные артерии расположены симметрично, имеют четкие контуры, не смещены, не сдавлены. Мозговые артерии отходят в типичном месте, диаметр не изменен, патологической извитости сосудов нет. Мозговые вены и синусы должны быть нормального диаметра, без участков нарушения кровотока, дефектов наполнения и деформаций.
На снимках МРТ сосудов и артерий шеи можно увидеть признаки, присущие определенным заболеваниям:
- аневризма представляют собой округлое образование с сигналом высокой интенсивности, при присоединении тромба появляется слоистая структура;
- сосудистые мальформации выглядят как линейные или извитые структуры с расширенными сосудами;
- расслоение стенки артерии характеризуется появлением гематомы в форме полумесяца, расположенной вдоль сосуда, просвет артерии при этом сужен равномерно или в виде четок;
- атеросклероз сосудистой системы выглядит как участок повышенной интенсивности на стенке сосуда, просвет сужен;
- гемангиома представляет собой образование высокой интенсивности с четкими краями и дольчатым строением.
Несмотря на подробное описание всех выявленных патологических образований, заключение врача-рентгенолога не является диагнозом. Результат МРТ участка сосудистой системы головного мозга следует показать врачу, назначившему исследование. В клиниках есть возможность проконсультироваться с врачом-рентгенологом, выполнявшим процедуру. При необходимости он порекомендует обратиться к профильным специалистам – неврологу, онкологу или хирургу.
Цель ЭЭГ-видеомониторинга
Одной из разновидностей электроэнцефалографии является ЭЭГ-видеомониторинг. Это длительная, как правило, продолжающаяся в течение нескольких часов запись электроэнцефалографии, которая может проводиться во время сна. Продолжительность процедуры в каждом конкретном случае определяет лечащий врач и персонал лаборатории, которая проводит обследование.
ЭЭГ-видеомониторинг назначают в том случае, если короткая стандартная процедура не выявляет патологий, но они присутствуют.
Также этот вид обследования позволяет оценить ЭЭГ во время бодрствования и во сне.
Многих пациентов интересует вопрос о том, следует ли в обязательном порядке спать во время исследования. Ответ на этот вопрос не может быть однозначным, потому что зависит от конкретной ситуации. Так, например, если поводом для обследования является тик, беспокоящий пациента во время бодрствования, спать во время обследования нет необходимости.
В то же время, ЭЭГ-видеомониторинг во время сна иногда помогает выявить состояния, о которых ни пациент, ни его близкие могут даже не догадываться.
Особенностью этой процедуры является то, что проводится она может не только в дневное, но и в ночное время. В том случае, если требуется проведение ЭЭГ сна, ночной мониторинг является более рациональным. В дневное время заснуть без проблем могут далеко не все.
В то же время, не следует забывать о том, что проведение многочасовой процедуры в полностью изолированном помещении может быть крайне утомительным для пациента, особенно, если речь идет о ребенке. Большинство патологий можно выявить во время сравнительно непродолжительной записи обычной ЭЭГ.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Также ночной ЭЭГ-видеомониторинг является намного более дорогостоящим.