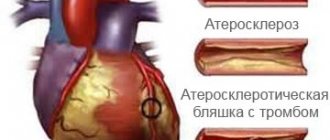
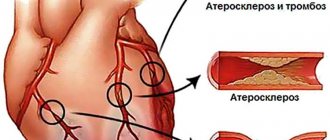
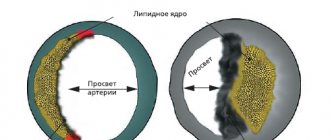
Ишемическая болезнь сердца (ИБС) наравне с онкологическими заболеваниями не только медицинская, но и социальная проблема. Массовые исследования 20 века позволили выявить факторы риска ИБС. К ним относятся наследственность, возраст, избыточная масса тела, гиподинамия, гипертония, сахарный диабет и мужской пол. Среди всех факторов риска есть устранимые, например курение, и неустранимые.
Профилактика ИБС бывает первичной и вторичной. Под первичной профилактикой ишемической болезни сердца понимают предупреждение возникновения и развития факторов риска заболеваний у людей без клинических проявлений. Вторичная же профилактика направлена на устранение факторов риска, которые при определенных условиях могут привести к обострению или рецидиву уже имеющейся ИБС.
Когда начинать профилактику ИБС
Причины, вызывающие развитие
заболевания, можно условно разделить на три категории. Лицам, входящим хотя бы в одну из этих групп, следует особенно тщательно следить за
состоянием
здоровья и регулярно наблюдаться у врача.
Факторы риска развития ИБС
- Биологические: пожилой и преклонный возраст, пол человека (к ишемии больше предрасположены мужчины).
- Биохимические и физиологические: дислипидемия (нарушение метаболизма жиров), гипертоническая болезнь, ожирение, сахарный диабет и нарушение толерантности к глюкозе.
- Поведенческие: курение, пристрастие к спиртному, неправильное питание, гиподинамия, подверженность стрессам.
Чаще всего ранние ишемические
изменения в сосудах появляются из-за поведенческих факторов — неправильного питания, наличия вредных привычек и гиподинамии (снижения двигательной активности). Поэтому чем раньше начинать
комплекс
специальных профилактических мер, тем больше вероятность свести риск серьезной патологии сердца и сосудов к минимуму.
Самая надежная профилактика ишемии — здоровый образ жизни
Первичная профилактика ИБС
представляет собой перечень правил, совокупность которых называют здоровым образом жизни. Их рекомендовано соблюдать не только людям из группы риска, но и любому человеку. Это простые и эффективные меры, помогающие избежать проблем с сердцем и сосудами.
Вторичной
называют
профилактику
, которая направлена на снижение риска
развития
осложнений уже имеющегося заболевания. Эти меры нужно осуществлять с момента постановки диагноза независимо от возраста.
Особо тщательно и к первичной
, и к
вторичной профилактике
следует относиться людям старше 40 лет — в рамках контроля состояния сердечно-сосудистой системы.
ПРОФИЛАКТИКА ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА, РЕКОМЕНДАЦИИ ДЛЯ ПАЦИЕНТА
В последние годы наблюдается прекращение роста и даже некоторое снижение смертности населения России, однако в целом ее уровень продолжает оставаться одним из самых высоких в Европе и все еще значительно превосходит уровень смертности в России начала 90-х годов.
Особую тревогу вызывает рост преждевременной смертности среди населения трудоспособного возраста. Отмечается существенное увеличение смертности от сердечно-сосудистых заболеваний (ССЗ), доля которых в структуре преждевременной смертности увеличилась у мужчин с 53 до 61%, а у женщин с 61 до 70%. По оценке специалистов, основной причиной столь значительного роста этих показателей остаются ишемическая болезнь сердца (ИБС) и нарушения мозгового кровообращения. Положительных изменений создавшейся ситуации можно ожидать только при активизации системы профилактики заболеваний и укрепления здоровья.
Особенности медицинской профилактики заболеваний
В комплексе государственных и медицинских мероприятий, направленных на первичную профилактику ССЗ, следует особо выделить компонент, тесно зависящий от мероприятий медицинского характера.
Следует отличать медицинское профилактическое вмешательство при проведении комплекса мер по первичной профилактике от лечебных мероприятий, необходимо максимально привлечь внимание «больного» к своему здоровью, не развив у него страха перед болезнью.
Медикаментозная профилактика сердечно–сосудистых заболеваний проводится обычно в дополнение к максимально возможному количеству немедикаментозных мероприятий. Как правило, под медикаментозной профилактикой понимают:
- Гипотензивную терапию (применение препаратов, направленных на достижение целевых (оптимальных) значений артериального давления – коррекция артериальной гипертензии);
- Гиполипидемическую терапию (снижение уровня общего холестерина крови и его фракций в случае увеличения их количества – коррекция гиперхолистеринемии);
- Антиагрегантную и антикоагулянтную терапию (применение средств, направленных на уменьшение риска тромбоэмболических осложнений у лиц с высоким риском последних);
- Антиишемическую терапию (направленную на улучшение кровоснабжения и процессов обмена в сердечной мышце, в зонах риска развития повреждения, в том числе повторного);
- Гипогликемическую терапию (направленную на снижение до целевых значений и контроль за состоянием углеводного обмена).
Немедикаментозная профилактика сердечно–сосудистых заболеваний является первым этапом любых профилактических мероприятий. В англоязычной литературе синонимы немедикаментозной профилактики – «изменение жизненных привычек», «изменение стиля жизни»:
- Полный отказ от курения
- Снижение избыточного веса
- Диета
- Расширение физической активности за счет динамических нагрузок
Каждый из перечисленных видов медикаментозного лечения имеет свои строгие показания и противопоказания и должен назначаться в рамках разработанных алгоритмов, но вместе с тем строго индивидуально. Только такой подход обеспечит ожидаемую эффективность профилактики сердечно–сосудистых заболеваний и их осложнений. Например, гипотензивные препараты назначают только при артериальной гипертонии, антиишемическую – только при доказанной ИБС.
Необходимый объем медицинских мероприятий по первичной профилактике заболеваний
Первичная профилактика заболеваний является весьма сложным делом, как из-за своей трудоемкости, так и в силу неощутимости результата. Доказательством этого могут быть данные, полученные в результате анализа профилактических программ, проведенных в России. Так, в программе многофакторной профилактики ИБС, осуществлявшейся в Москве на базе одной из территориальных поликлиник в течение пяти лет, было показано, что эффективность коррекции факторов риска у лиц, не имевших симптомов основных ССЗ (в частности ИБС), в отношении смертности от этих заболеваний обнаруживается только на четвертом-пятом году. Вместе с тем, в том же исследовании было показано, что снижение смертности от ССЗ наблюдалось только у тех лиц, у кого удалось снизить уровни основных факторов риска: убедить бросить курить, нормализовать артериальное давление и уровень общего холестерина (ХС), снизить уровень холестерина липопротеидов низкой плотности (ХС ЛНП) и др. То есть коррекция факторов риска под влиянием комплекса медицинских мероприятий по первичной профилактике сопровождалась и снижением смертности в этой группе населения.
Наиболее полное выявление больных и лиц с факторами риска, конечно, возможно только при профилактических обследованиях населения. Благодаря этим мероприятиям уже на доврачебном этапе с помощью краткого опроса о привычках, а также при измерении артериального давления, роста и массы тела можно выявить лиц с тремя основными факторами риска.
Проведение, кроме того, дополнительных методов обследования, таких как исследования крови на содержание липидов (как минимум общего ХС, а наиболее целесообразно — ХС-ЛВП и триглицеридов), позволит более полно выявить группы риска по развитию ССЗ.
По данным массовых профилактических обследований трудоспособного населения установлено, что только около 1/5 взрослого населения не имеют факторов риска.
Более половины (56%) населения трудоспособного возраста имеет те или иные факторы риска, причем у половины лиц этой группы факторы риска встречаются в разнообразных сочетаниях, в результате чего суммарный риск заболевания значительно увеличивается. Эта категория людей нуждается не только в общих сведениях по здоровому образу жизни, но и в индивидуальных советах врача.
Значение первичной профилактики заболеваний возрастает у лиц с наследственной предрасположенностью к наследственным неинфекционным заболеваниям, особенно у тех, кто имеет факторы риска.
1. Артериальная гипертензия.
Рекомендации ВОЗ содержат детальное разделение по уровням АД:
- нормальное АД — систолическое АД (САД) ниже 140 и/или диастолическое АД (ДАД) ниже 90 мм рт. ст.;
- оптимальное АД — САД 120/80 мм рт. ст.;
- высокое нормальное АД — САД 140-160 и/или ДАД 90-95 мм рт. ст.;
- умеренная и тяжелая АГ — САД выше 180 и/или ДАД выше 105 мм рт. ст.;
- изолированная систолическая АГ — САД выше 140 и ДАД ниже 90 мм рт. ст.;
- пограничная изолированная АГ — САД 140-160 и ДАД ниже 90 мм рт. ст.
Какими должны быть конкретные мероприятия по первичной профилактике заболеваний и укреплению?
Как уже отмечалось, риск развития ИБС возрастает пропорционально количеству факторов риска, но среди нескольких десятков выделяют три основных фактора риска: артериальную гипертензию, курение и гиперхолестеринемию (нарушение липидного обмена). Особое место занимает артериальная гипертензия, имеющая значение не только как фактор риска при ИБС, но и как самостоятельное патологическое состояние, опасное для жизни.
Исходя из рекомендаций рабочей группы Европейского общества кардиологов, общества по борьбе с атеросклерозом и гипертонией, по отношению к значению АД следует придерживаться дифференцированной тактики:
Если при первом измерении уровень АД ниже 140/90 мм рт. ст., то в случае высокого суммарного риска ССЗ рекомендуется повторять измерение АД один раз в год; при низком суммарном риске ССЗ — повторять измерение АД один раз в три года;
Если при двух измерениях уровень АД достигает 140-180 и/или 90-105 мм рт. ст. — повторять измерения, по крайней мере, дважды в течение четырех недель. При сохранении такого же уровня артериального давления проводить лечение немедикаментозными методами. При безуспешности этих мер в течение первых трех месяцев — начать лечение медикаментами.
Если при двух измерениях, проведенных в разное время, АД достигает 180 и/или 105 мм рт. ст. и выше, следует начать лечение как лекарственными, так и немедикаментозными методами.
Больным среднего возраста, у которых при профилактическом обследовании обнаружена АГ, в большинстве случаев удается доступными в поликлинике методами поставить диагноз, причем у лиц старше 40 лет в подавляющем большинстве причиной повышения АД оказывается гипертоническая болезнь (например, у мужчин 40-59 лет причиной повышения АД в 86% была гипертоническая болезнь, в 7% — симптоматическая АГ).
| Профилактическое вмешательство требуется начинать: Если даже однократно артериальное давление достигает 160/95 мм рт. ст. и выше, или обнаруживается наличие в анамнезе артериальной гипертонии у лиц, принимающих в момент обследования гипотензивные препараты вне зависимости от регистрируемого уровня АД Если индекс массы тела Кетле равен 29,9 и более (Индекс массы тела (ИМТ) = масса тела (кг) / рост (м) 2 , 18,5 – 24,9 – норма, 25 – 29,9 – предожирение, свыше 30,0 – ожирение) Если уровень общего ХС крови натощак составляет 250 мг/дл или 6,5 ммоль/л и более; уровень триглицеридов (ТГ) достигает 200 мг/дл или 2,3 ммоль/л и более; уровень ХС ЛВП падает до 39 мг/дл или 1 ммоль/л и ниже у мужчин и 43 мг/дл или 1,1 ммоль/л и ниже у женщин При регулярном курении даже по одной сигарете в сутки При низкой физической активности — то есть когда более половины рабочего времени проводится сидя, а на досуге ходьба, подъем тяжестей и т. п. занимают менее 10 часов в неделю |
У больных с АГ в три раза чаще, чем среди здоровых, встречается избыточная масса тела, в два раза — дислипопротеинемия (гиперлипидемия)
2. Гиперхолестеринемия
По уровню гиперхолестеринемия делится на : легкую — 5-6,5 ммоль/л; умеренную — 6,5-8 ммоль/л; выраженную — выше 8 ммоль/л.
(немедикаментозные методы коррекции изложены ниже в разделе диетотерапии)
Почти половина больных курит, многие недостаточно физически активны. АГ встречается чаще у лиц, употребляющих алкоголь ежедневно или несколько раз в неделю.
Немедикаментозная профилактика
1. Курение
Наиболее распространенным ФАКТОРЫ РИСКА среди трудоспособного населения, особенно среди мужчин, является курение. У курящих, по данным ВОЗ, чаще развиваются сердечно-сосудистые, онкологические (с поражением дыхательной системы), бронхолегочные заболевания. Выраженность патологии, частота осложнений связаны не только с фактом курения, но и с его интенсивностью. По мнению экспертов ВОЗ, нет “неопасных” видов табачных изделий, так как спектр вредных веществ в табачном дыме настолько широк, что меры по уменьшению одного-двух из них (например, с помощью специальных фильтров и др.) в целом не снижают опасность курения.
Привычка к курению — сложная психосоматическая зависимость, нередко определяемая типами курительного поведения. Врач должен терпеливо, но настойчиво ставить акцент на поиск “альтернативной” замены курения в каждом конкретном случае, вовлекая курильщика в “сотрудничество”, постепенно подводя его к мысли о необходимости и реальной возможности прекращения курения. Нужно создать у курильщика положительную мотивацию к отказу от этой привычки и убедить его, что всегда предпочтительнее одномоментный отказ от курения. Рекомендуется научить пациента элементам аутотренинга с введением специальных формул (“Прекратив курение, я подарил себе пять-шесть лет полноценной жизни”, “Бросив курить, я почувствовал прилив здоровья” и т. п.). Иногда приходится прибегнуть к седативной и другой симптоматической терапии, а в случаях физиологической зависимости — к специфическому медикаментозному лечению.
Лекарственная терапия курения условно может быть разделена на аверсионную и заменительную. (Цель первой — выработать отвращение к табаку, для чего используются различные вяжущие средства, полоскание рта перед закуриванием сигарет и т. п.) Заместительная терапия позволяет снять симптомы никотиновой абстиненции путем введения в организм веществ, которые по действию на организм сходны с никотином, но лишены его вредных свойств (лобелин, цитизин), или никотина (жевательные резинки “Никоретте”, пластыри, пластинки). Вспомогательная терапия (седативные, снотворные и другие психотропные средства, а также рациональная витаминотерапия) назначается для снятия невротических расстройств, нарушений сна и снижения работоспособности, часто сопровождающих отказ от курения.
Методом выбора при лечении табакокурения в последние годы является рефлексотерапия, которая оказывается весьма эффективной не только в отношении непосредственного отказа от курения, но и для профилактики возврата к курению, что часто наблюдается при краткосрочных методах лечения.
Большинство курильщиков свое нежелание бросить курить объясняют тем, что опасаются прибавить в весе. Действительно, отказ от курения, постепенная ликвидация симптомов хронической табачной интоксикации сопровождается улучшением вкусовой чувствительности, аппетита, нормализацией секреции пищеварительных желез, что в целом приводит к увеличению приема пищи и, следовательно, прибавке массы тела. Этого нежелательного для многих явления можно избежать, если следовать некоторым несложным диетическим советам: избегать переедания и соблюдать основы рационального питания. Физиологическое равновесие у курильщика восстановится быстрее при употреблении продуктов, содержащих витамин С (шиповник, черная смородина, зеленый лук, капуста, лимоны и др.), витамин В1 (хлеб грубого помола, крупы), витамин В12 (зеленый горошек, апельсины, дыни), витамин РР (фасоль, крупы, дрожжи, капуста, молочные продукты, картофель), витамин А (овощи, особенно морковь), витамин Е (хлеб грубого помола, растительное масло, зеленые овощи, зародыши пшеницы). Никотиновую зависимость, сопровождающуюся, как правило, “закислением” внутренней среды организма, уменьшает щелочное питье — минеральные воды, соки, овощные отвары.
Особенно внимательно следует относиться к жалобам, появляющимся сразу после отказа от курения, чтобы вовремя прервать формирование у пациента причинно-следственной связи своего состояния с отказом от курения и убрать повод к возврату этой вредной привычки. Это касается в первую очередь развития невротических расстройств, явлений абстиненции, нежелательной прибавки в весе.
У ряда курильщиков, особенно с большим стажем, в первое время после прекращения курения усиливается кашель с отделением мокроты. Нужно объяснить пациенту, что это — естественный процесс, и назначить отхаркивающие средства и щелочное питье.
Следует рекомендовать пациенту избегать ситуаций, провоцирующих курение. Психологическая поддержка окружающих, одобрительное отношение к некурению способствуют закреплению отказа от этой вредной привычки.
2. Снижение избыточного веса
Диета (в том числе, направленная на снижение холестерина крови)
Избыточная масса тела, нарушения липидного обмена, как правило, тесно связаны с неправильными привычками и характером питания, поэтому их коррекция предполагает прежде всего комплекс диетических рекомендаций, в основе которого лежит принцип рационального питания. У лиц, не контролирующих калораж своего пищевого рациона, увеличивающих потребление животных жиров, углеводов, в два-три раза чаще развивается избыточная масса тела.
Наиболее распространенным подходом к снижению массы тела является назначение низкокалорийных, сбалансированных по основным пищевым веществам диет. Степень редукции калорийности зависит от избыточности массы тела. Пациенты с избыточной массой тела, когда еще нет клинической формы ожирения, уже нуждаются в квалифицированных диетических рекомендациях с использованием психотерапевтических подходов, так как чаще всего эти лица не имеют достаточной мотивации к снижению веса. Для людей с выраженной избыточной массой тела (индекс 29,9 и более) наибольшее значение имеет улучшение самочувствия при похудении.
Принципы диетотерапии
- Ограничение калорийности питания. Успешное уменьшение массы тела отмечается при условии соблюдения диеты – когда расход энергии за сутки больше количества калорий, полученных с пищей.
- Уменьшение в рационе углеводов и жиров, особенно животного происхождения.
- Прием пищи до 18.00.
- Дробное питание (3-4 раза в день, маленькими порциями, принимать пищу следует медленно).
- Режим питания необходимо соблюдать всем членам семьи.
Голодание — неприемлемый метод лечения ожирения!
| Принципы рационального питания Сбалансированность энергопоступления и энергозатрат организма в соответствии с полом, возрастом, характером труда Регулярное превышение суточной калорийности пищи над энергозатратами на 200 ккал в день приводит к увеличению балластного жира в организме на 10-20 г в день, за год масса тела может увеличиться на 3-7 кг Обеспеченность физиологических потребностей организма в незаменимых пищевых веществах: белках, жирах, углеводах, витаминах, минеральных веществах Для нормальной жизнедеятельности организма основные пищевые вещества должны содержаться в рационе в следующих пропорциях: белок — 15% от общей калорийности (90-95 г), жир — 35% от общей калорийности (80-100 г), углеводы — 50% от общей калорийности (300-350 г) Режим питания Желательно принимать пищу не реже четырех-пяти раз в день, распределяя ее по калорийности суточного рациона приблизительно следующим образом: завтрак до работы — 30%, второй завтрак — 20%, обед — 40%, ужин — 10%. Последний прием пищи должен быть не менее чем за два-три часа до сна. Интервал между ужином и завтраком должен быть не более 10 часов |
Редукция калорийности пищевого рациона должна сводиться к снижению потребления углеводов и животных жиров. Суточную калорийность следует ограничить 1800-2000 ккал.
Лицам с клиническими формами ожирения (индекс массы тела 29,0 и выше) необходима более значительная редукция калорийности: до 1200-1800 ккал в сутки с назначением одного-двух разгрузочных дней (мясных, творожных, яблочных) в неделю. В эти дни следует питаться дробно пять-шесть раз.
Больным с повышенным уровнем холестерина его фракций и у лиц с риском его повышения (тучных, с нарушением обмена, наследственной предрасположенностью) рационализацию питания следует дополнить следующими рекомендациями:
- не употреблять более трех яичных желтков в неделю, включая желтки, используемые для приготовления пищи;
- ограничить потребление субпродуктов (печень, почки), икры, креветок; всех видов колбас, жирных окороков, сливочного и топленого масла, жирных сортов молока и молочных продуктов;
- глубокое прожаривание пищи на животных жирах заменить тушением, варкой, приготовлением на пару, в духовке, перед приготовлением срезать видимый жир с кусков мяса, а с птицы удалить кожу;
- отдать предпочтение рыбным блюдам, продуктам моря, овощам и факторы рискауктам;
- использовать обезжиренные сорта молочных продуктов, готовить на растительных маслах.
Если соблюдение диеты в течение трех-шести месяцев не приводит к снижению уровня общего ХС в крови, рекомендуется лекарственная терапия. В последние годы появились сообщения о том, что гиполипидемическая терапия, способствуя снижению уровня атерогенных факторы рискаакций липидов крови и уровня общего ХС, приводит к стабилизации атеросклеротических бляшек.
3. Физическая активность
Доказано, что физически активный досуг предупреждает последствия малоподвижного образа жизни (развитие ожирения, артериальной гипертензии, заболеваний сердечно-сосудистой системы, обменных нарушений). Физическая активность должна сопровождаться положительными психо-эмоциональными установками и не иметь оттенка бремени. Перед началом самостоятельных занятий необходимо провести медицинское обследование в зависимости от возраста больного:
- до 30 лет достаточно обычного врачебного осмотра;
- от 30 до 40 лет к осмотру необходимо добавить снятие ЭКГ-покоя;
- старше 40 лет рекомендуется начинать тренировки под наблюдением инструктора врачебно-физкультурного диспансера с предварительным проведением пробы с физической нагрузкой.
Лицам старше 40 лет физическую нагрузку рекомендуется назначать с дозированной ходьбы, постепенно увеличивая темп и дистанцию.
Лицам с ожирением рекомендуются аэробные физические нагрузки – бег, плавание, лыжные прогулки, езда на велосипеде. Однако наиболее приемлемым видом физической активности следует считать ходьбу, которая должна быть регулярной, умеренной интенсивности, ежедневной. Следует начинать с 10 мин в день, постепенно увеличивая продолжительность занятий до 30-40 мин, с включением коротких (10-15 мин) эпизодов быстрой ходьбы. Рекомендуется уделять физическим нагрузкам примерно 60 мин ежедневно. Назначается также быстрая ходьба в течение 30 мин (скорость – 4,5 км/ч) не менее 3 раз в неделю. Кратковременные нагрузки (короткие тренировки) обеспечивают расход гликогена, а длительные – запасов жира. Дополнительные физические нагрузки – подниматься лестницей, а не лифтом, совершать пешие 10-15-минутные прогулки после приема пищи. Работа по дому гораздо эффективнее 30-минутных прогулок 6 раз в неделю. Эффективность физической нагрузки в отношении уменьшения массы тела возрастает по мере увеличения продолжительности ходьбы в течение дня.
Необходим самоконтроль нагрузки: она не должна приводить к учащению пульса выше возрастного предела, который определяется как “180 — возраст в годах”. Появление одышки служит сигналом для уменьшения интенсивности нагрузки. Тренирующий эффект нагрузки проявляется в снижении частоты пульса в покое, сокращении времени восстановления пульса после стандартной нагрузки (например, 20 приседаний). Ухудшение самочувствия (сна, аппетита, работоспособности, появление неприятных ощущений) требует снижения или прекращения нагрузок.
Необходимо подчеркнуть, что большинство рекомендуемых профилактических мер носят универсальный характер и показаны не только при ССЗ, но и для целого ряда хронических неинфекционных заболеваний – хронических обструктивных заболеваний легких, некоторых форм злокачественных новообразований, сахарного диабета и др.
Результаты комплексных профилактических мероприятий определяют социально-экономическую и этическую значимость всей профилактической работы. Дело только за ее реальным осуществлением, активизацией резервов служб практического здравоохранения. И наконец, необходимо создать социальные условия, при которых человеку выгодно (и материально, и морально) быть здоровым.
Современные возможности первичной и вторичной профилактики сердечно–сосудистых заболеваний (ССЗ) – одной из ведущих причин инвалидизации и смертности населения развитых стран – весьма высоки. Развитие теоретической и методологической базы доказательной медицины в течение последних десятилетий обеспечило существенный прогресс в разработке и пропаганде среди врачей и пациентов научно обоснованных подходов к профилактике сердечно–сосудистых заболеваний, а также в оценке ее результатов
Первичная профилактика ИБС
Сохранить сердце
и сосуды здоровыми помогут следующие правила:
- Сбалансированное питание. Диета должна включать ежедневное употребление свежих овощей и фруктов, а также ограничение в меню мясных продуктов, поваренной соли и глюкозы. Следует полностью отказаться от жирной, жареной, копченой пищи и выпечки — эти продукты повышают содержание липопротеидов низкой плотности («плохого» холестерина), а также провоцируют ожирение, неизменные спутники которого — гипертония и атеросклероз.
Количество термически необработанных овощей и фруктов в здоровом меню не ограничено
- Обогащение рациона микроэлементами, особенно витаминами группы B, магнием, калием и железом. Они регулируют сердечный ритм
, улучшают
состояние
сосудов и миокарда, замедляют прогрессирование
ИБС
. Недостаток микроэлементов в питании также можно восполнить препаратами с содержанием магния, витаминов и т.д. - Умеренное потребление кофеинсодержащих напитков — кофе и чая. Кофеин оказывает на организм воздействие, подобное эффектам адреналина: стимулирует сердечную деятельность, повышает артериальное давление, ускоряет пульс и повышает риск возникновения аритмии.
- Двигательная активность. Гиподинамия приводит к ослаблению сократительной способности сердца
и в разы повышает сосудистые риски: скорость кровотока в артериях и венах снижается, создавая условия для тромбообразования. Ежедневная зарядка по утрам и пара тренировок в неделю длительностью 20-40 минут уберегут
сердце
от ишемии. - Полноценный отдых. Стрессы и недосыпание истощают организм. На фоне переутомления и повышения адреналина и кортизола (гормонов стресса) затрудняется нормальная работа сердца
, а также повышается риск возникновения гипертонии.
- Отказ от вредных привычек. Курение повышает вероятность возникновения ишемии сердца на 57% за счет повышения в крови фибриногена — специфического протеина, который становится основой для тромбов. Кроме того, курение повышает уровень «плохого» холестерина, приводящее к развитию атеросклероза — предшественника ИБС
. Алкоголь ухудшает реологические свойства крови, провоцируя тромбообразование, а также нарушает сердечный
ритм
и трофику миокарда. - Поддержание нормальной массы тела. Лишний вес крайне негативно влияет на состояние как сердца, так и сосудов: отложения жира в миокарде приводят к его атрофии, липоциты «воруют» кислород у сердечной
мышцы, а повышение уровня липидов сгущает кровь и стимулирует тромбообразование.
Первичная профилактика ИБС проводится среди людей без клинических проявлений заболевания, то есть практически здоровых. Основные направления первичной профилактики ишемической болезни сердца
включают:
- организацию рационального питания,
- снижение уровня холестерина и сахара крови,
- контроль за массой тела,
- нормализацию артериального давления,
- борьбу с курением и гиподинамией, а также
- организацию правильного режима дня и чередование труда и отдыха.
То есть профилактика направлена на устранение модифицируемых факторов риска и является не только личной, но и общегосударственной проблемой.
В основе правильного питания
лежит принцип соответствия потребляемых калорий израсходованным. Приблизительный рацион тридцатилетнего человека умственного труда должен содержать не более 3000 ккал, при этом белка должно быть 10-15%, углеводов (преимущественно сложных) – не менее 55-60 %. С возрастом необходимо снижать количество калорий приблизительно на 100-150 ккал каждые 10 лет.
Здоровое питание как профилактика ишемической болезни сердца
Уже давно учеными показано, что снижение уровня холестерина
крови может привести не только к предотвращению развития атеросклероза и ИБС, но и к некоторому регрессированию уже образовавшихся в сосудах бляшек. На начальном этапе с гиперхолестеринемией необходимо бороться посредством диеты, при отсутствии эффекта возможно применение лекарственных препаратов (статинов). Особенно важно это для людей с неустранимыми факторами риска развития ишемической болезни сердца. То же касается и
поддержания уровня глюкозы
крови на нормальном уровне.
Для контроля за массой тела врачи и диетологи используют показатель называемый индекс массы тела
(ИМТ). Эта цифра получается путем деления веса человека в килограммах на квадрат роста в метрах. Например, при росте 170 см и весе 70 кг индекс массы тела будет 24. Нормальные значения ИМТ находятся в пределах 18,5-25.
Артериальная гипертония – независимый фактор риска развития ИБС, поэтому при первых признаках повышения давления более 140/90 мм рт.ст. необходимо обратиться к кардиологу для подбора терапии.
Курение
– не просто вредная привычка. Установлено, что выкуривание даже 1 сигареты в день приводит к повышению риска смерти от ишемической болезни сердца в 2 раза. Поэтому так много программ социальной политики направлено на борьбу с курением.
Не так просто заставить молодого здорового мужчину отказаться, скажем, от курения или употребления жирной пищи. Далеко не каждый задумывается о будущем, а ИБС, которая может развиться через 20-30 лет, не самый лучший мотивирующий фактор. Для того, чтобы врачу было проще донести информацию о первичной профилактике ишемической болезни сердца
до населения, разработаны специальные таблицы абсолютного риска развития ИБС. Эти номограммы позволяют определить риск развития коронарной недостаточности в настоящее время и к 60 годам. Если по параметрам (возраст, пол, курение, систолическое давление, концентрация холестерина крови) риск развития ИБС достигает 20%, то необходимо немедленное вмешательство и коррекция факторов риска.
Вторичная профилактика ИБС
Основными направлениями вторичной профилактики считаются:
- Борьба с факторами риска, которые не обязательно те же, которые приходится учитывать при первичной профилактике.
- Медикаментозная профилактика спазмов коронарных сосудов.
- Лечение и профилактика аритмий.
- Реабилитация больных с помощью физических тренировок и медикаментозных средств.
- Хирургическая помощь больным, если в этом возникает надобность.
Все указанные мероприятия направлены на предотвращение повторных обострений ИБС, увеличение длительности и качества жизни, повышение трудоспособности и предупреждение внезапной смерти больных.
Важную роль при этом играет сам больной, который должен быть активным союзником врача в борьбе за сохранение своего здоровья. Для этого от пациента требуется строгое соблюдение всех врачебных рекомендаций, активное участие в реабилитационных планах, своевременная информация врача об изменениях в своем самочувствии.
Профилактика должна начинаться с детства
Хотя первые симптомы ишемической болезни сердца (ИБС) обычно появляются у людей, среднего и более старшего, возраста, атеросклероз начинает развиваться уже в детском возрасте. Кроме того, большинство привычек, в том числе и вредных, ведущих к появлению факторов риска ИБС, закладываются уже в детском и юношеском возрасте. По данным BОЗ во многих странах мира дети впервые пробуют курить в возрасте 6—11 лет. Очень быстро курение становится привычкой: и в возрасте 15 лет уже 40% мальчиков и девочек курят, а к 19 годам — 50%. Выборочные исследования показали, что в возрасте 13 лет не менее трех сигарет в неделю выкуривают 7% мальчиков, в возрасте 14 лет – 30% в возрасте 15 лет. – 36% и в возрасте 16 лет – 41,2,% т. е. эти цифры практически не отличаются от приводимых ВОЗ. Причем в последние годы во всем мире наблюдается тенденция к увеличению числа курящих девочек.
Привычки питания, способствующие ожирению и нарушениям жирового обмена, также закладываются в детском возрасте. Причем было обнаружено, что повышенный уровень холестерина в крови, выявленный у детей, довольно стойко сохраняется у них в последующем.
Повышение артериального давления также встречается уже в подростковом возрасте. Конечно, не все дети с повышенным артериальным давлением в дальнейшем станут стойкими гипертониками, но риск у них несомненно выше, чем у детей с нормальным артериальным давлением. По данным эпидемиологических исследований, в разных странах повышение артериального давления выявляется у 6—8% подростков. Причем, по данным наблюдений, у 42% детей, у которых в возрасте 13 лет было обнаружено повышенное артериальное давление, оно сохранилось повышенным в возрасте 18 лет, т.е. это уже реальные кандидаты на заболевание гипертонической болезнью.
В настоящее время в различных странах мира, в том числе и в России, проводятся программы, направленные на борьбу с факторами риска сердечно – сосудистых заболеваний, начиная с детского возраста. Предварительные результаты показывают, что путем обучения основам здорового образа жизни и пропаганды отказа от вредных привычек можно снизить распространенность факторов риска сердечно – сосудистых заболевании. Пропаганда здорового образа жизни должна проводиться в семье, школе и самими подростками. Большую роль играет пример родителей: у курящих родителей дети курят чаще, у родителей, ведущих малоподвижный образ жизни, дети также физически малоактивны. Привычки питания также во многом зависят от родителей. Подростки, особенно пользующиеся авторитетом среди своих сверстников, могут успешно пропагандировать здоровый образ жизни. Причем нередко пример друга и желание быть на него похожим оказывают более сильное влияние на поведение подростка, чем рекомендации родителей.
В то же время дети могут положительно влиять на привычки родителей, являясь пропагандистами здорового образа жизни. Подростки сами могут активно влиять и на вредные привычки своих друзей, помогая избавиться от них. Это один из самых эффективных методов воздействия.
Таким образом, в основе, первичной профилактики сердечно-сосудистых заболеваний лежит борьба с факторами риска этих заболевании. Лучше, конечно, избежать привычек, формирующих эти факторы риска, но в то же время никогда не поздно попытаться отказаться от них.
Если проанализировать сущность рекомендуемого здорового образа жизни, то в нем нет ничего такого, без чего очень трудно жить. Чтобы ваше сердце было здоровым, надо рационально питаться (диета с умеренным содержанием калорий, соли, жиров, холестерина), следить за массой тела, заниматься регулярно физическими упражнениями, отказаться от курения и злоупотребления алкоголем, регулярно контролировать свое артериальное давление. Как видите, ничего принципиально нового и невозможного. Выполнение этих простых рекомендаций поможет вам избежать многих заболеваний без какого-либо ограничения активного и приятного образа жизни.
Вторичная профилактика ИБС
Пациенты с уже установленным диагнозом ишемической
болезни сердца должны особо тщательно соблюдать меры, предупреждающие дальнейшее
развитие
патологии и ее осложнений — нестабильной стенокардии, хронической сердечной недостаточности, инфаркта миокарда.
Комплекс мер вторичной профилактики
- Избегание любых нервных напряжений или обучение методикам самоконтроля, которые помогут снизить риски стрессового спазма коронарных артерий.
- Лечебная физическая культура (ЛФК). Исходный уровень активности и динамику ее роста определяет врач исходя из массы тела, уровня тренированности, возраста и тяжести заболевания
.
- Прием назначенных лекарств
. После оценки тяжести
состояния
пациента кардиолог назначает статины (снижают уровень липопротеидов низкой плотности), антиаритмики, антигипертензивные средства и препараты, разжижающие кровь. - Хирургические методы лечения в случаях, когда болезнь стремительно прогрессирует, несмотря на выполнение перечисленных выше мер профилактики
.
Факторы риска ИБС
Все факторы риска ишемической болезни сердца можно подразделить на устранимые (модифицируемые) и неустранимые (немодифицируемые).
К неустранимым факторам риска относят:
- Возраст (мужчины старше 45 лет, женщины старше 55 лет);
- Пол (мужской);
- Наследственная предрасположенность.
Остальные факторы риска могут быть сведены к минимуму. Они включают в себя:
- Курение;
- Нарушение липидного обмена (гиперхолестеринемия);
- Гиподинамию и стресс;
- Избыточное питание;
- Сахарный диабет;
- Артериальную гипертензию.
Если у человека имеется хотя бы один фактор риска, то вероятность развития ИБС увеличивается в 2-3 раза. При сочетании нескольких факторов, риск смерти от ишемической болезни сердца возрастает до 15 раз. Поэтому так важна профилактика ИБС.
Факторы риска болезней системы кровообращения и их профилактика
Факторы риска болезней системы кровообращения и их профилактика
1. Биологические (немодифицируемые) факторы:
- пожилой возраст,
- мужской пол,
- генетические факторы, способствующие возникновению
- — дислипидемии,
- — гипертензии,
- — толерантности к глюкозе,
- — сахарному диабету
- — ожирению
2. Анатомические, физиологические и метаболические особенности:
- артериальная гипертензия,
- дислипидемия,
- ожирение и характер распределения жира в организме,
- сахарный диабет
3. Поведенческие факторы:
- пищевые привычки,
- курение,
- двигательная активность,
- употребление алкоголя,
- подверженность стрессам.
Наличие даже одного из факторов риска увеличивает смертность мужчин в возрасте 50-69 лет в 3,5 раза, а сочетанное действие нескольких факторов – в 5-7 раз.
В настоящее время различают первичную, вторичную и третичную профилактику болезней системы кровообращения (далее БСК). Два первых вида профилактики согласуются с ранее выдвинутыми положениями, а именно: первичная профилактика ишемической болезни сердца (далее ИБС) — это предупреждение развития заболевания у здоровых лиц и лиц, отягощенных различными факторами риска, а вторичная — это предупреждение прогрессирования заболевания и развития осложнений течения БСК у лиц, уже имеющих данное заболевание.
Под третичной профилактикой понимают осуществление действий, направленных на задержку прогрессирования сердечной недостаточности (далее СН). При СН связь между традиционными факторами риска и исходом заболевания ломается. Определяющую роль играет функциональное состояние левого желудочка. Начало ремоделирования левого желудочка — исходный момент для проведения третичной профилактики.
Основными составляющими первичной профилактики являются популяционная стратегия и индивидуальная профилактика (стратегия высокого риска).
Популяционная стратегия, или стратегия массовой профилактики, заключается в формировании здорового образа жизни, предусматривающего прежде всего снижение табакокурения, налаживание рационального питания, повышение физической активности для всей популяции и оздоровление окружающей среды. Это, как правило, государственные мероприятия, предполагающие привлечение не только и не столько Министерства здравоохранения, сколько других министерств и ведомств (Министерство спорта и туризма, Министерство сельского хозяйства, Министерство информации и др.).
Индивидуальная профилактика (Стратегия высокого риска) — это выявление лиц с высоким уровнем факторов риска (курение, артериальная гипертензия, гиперхолестеринемия, избыточный вес, низкая физическая активность и др.) и корректировка их.
Действующими рекомендациями «Prevention of Coronary Heart Disease in Clinical Practice», разработанными рабочей группой Европейского общества кардиологов, Европейского атеросклеротического общества и Европейского общества по гипертонии, подчеркивается значимость оценки общего сердечно-сосудистого риска.
Приоритетом для первичной профилактики, согласно Европейским рекомендациям, являются здоровые лица, у которых имеется высокий риск развития ИБС или других атеросклеротических заболеваний из-за комбинации факторов риска, в том числе курения, повышенного кровяного давления и уровня липидов (повышенное содержание общего холестерина и липопротеинов низкой плотности (ЛПНП)), низкого содержания липопротеинов высокой плотности и повышенного — триглицеридов, повышенного уровня глюкозы в крови, отягощенного семейного анамнеза по преждевременному коронарному заболеванию или по высокой гиперхолестеринемии и другим формам дислипидемии, гипертонии или диабету.
Вторичная профилактика также должна включать изменения в образе жизни (прекратить табакокурение, избегать пассивного курения, рационально питаться с целью снижения веса, уменьшения кровяного давления и уровня холестерина; контроль глюкозы в крови, повышение физической активности). Если при активном изменении образа жизни не удается достигнуть целевых уровней факторов риска, следует добавить лекарственную терапию. Больным стенокардией и перенесшим инфаркт миокарда необходимо отдать предпочтение бета-адреноблокаторам, а если они не переносятся — блокаторам кальциевых каналов длительного действия.
Ингибиторы АПФ следует назначать пациентам с достоверной систолической дисфункцией левого желудочка. Практически всем больным показано назначение антиагрегантных препаратов типа аспирина по 75 мг в сутки и др. Одновременное назначение аспирина и ингибиторов АПФ нежелательно.
Если при изменении образа жизни целевые уровни холестерина и холестерина ЛПНП не достигаются, обязательно должны назначаться липиднормализующие препараты, прежде всего статины. Также обязательно следует корригировать повышенное кровяное давление и уровень глюкозы.
Наиболее неблагоприятным сочетанием факторов риска является так называемый метаболический синдром (МС), представляющий собой комплекс взаимосвязанных нарушений углеводного и жирового обмена, а также механизмов регуляции артериального давления и функции эндотелия. В основе названных нарушений лежит снижение чувствительности тканей к инсулину — инсулинорезистентность. Основными составляющими МС являются абдоминально-висцеральное ожирение, гипертриглицеридемия, гиперинсулинемия и артериальная гипертензия. При сочетании названных факторов идет ускоренное развитие атеросклероза.
Ввиду особой агрессивности МС его называют «смертельным квартетом», «смертельным секстетом», «синдромом Х», «синдромом инсулинорезистентности».
Для диагностики МС чаще всего прибегают к измерению окружности талии, определению уровня триглицеридов в сыворотке крови и инсулина натощак, контролю артериального давления.
При выявлении МС профилактические и лечебные мероприятия должны быть направлены на всю совокупность факторов риска и предусматривать снижение массы тела, адекватный контроль гликемии и дислипидемии, нормализацию артериального давления. Тактика ведения пациентов с АГ и МС имеет ряд особенностей:
— незамедлительное начало лечения антигипертензивными препаратами в сочетании с немедикаментозными мероприятиями (диета, физическая активность);
— ориентация на достижение оптимального или нормального АД (ниже 130/85 мм рт. ст.), поскольку доказано, что стабилизация АД именно на таком уровне и ниже дает реальный органопротективный эффект;
— более частое применение комбинаций антигипертензивных препаратов, что обусловлено большей резистентностью к снижению повышенного АД у таких больных.
Если за счет общих мероприятий не удается нормализовать углеводный обмен, необходимо прибегать к медикаментозному повышению чувствительности тканей к инсулину путем применения бигуанидов (метформин), ингибиторов ?-гликозидазы (акарбоза, миглитол), тиазолиндионов (циклитазон, энгистол, пиоглитазон, троглитазон). Можно повысить чувствительность и за счет увеличения кровотока тканей с помощью ингибиторов АПФ, ?-блокаторов (доксазозин) и других препаратов. Так же необходимо поступать и при гипертриглицеридемии: назначать фибраты, препараты никотиновой кислоты и т.д.
Третичная профилактика, должна целенаправленно проводиться с начала ремоделирования левого желудочка. Это важнейшая часть всех профилактических мероприятий при БСК, так как почти половина госпитализаций больных с сердечно-сосудистой патологией приходится на сердечную недостаточность. Частота повторных госпитализаций среди пациентов с ХСН в течение 3 месяцев после выписки достигает 47%, в течение 6 месяцев — 54%. Затраты на лечение больных с ХСН превышают расходы на лечение больных наиболее распространенными формами рака и инфарктом миокарда. Функция левого желудочка у таких пациентов оказывает первостепенное влияние на исход заболевания. Низкое или нормальное артериальное давление, повышенный уровень холестерина и мозгового натрий-уретического пептида повышают риск при СН и ассоциируются с увеличением смертности.
Доказано, что основными препаратами, защищающими миокард, являются ингибиторы АПФ и бета-блокаторы. Практически установлено к настоящему времени, что аспирин оказывает неблагоприятное воздействие при лечении больных с ХСН. Пока ничего не известно о безопасности и эффективности статинов у больных с СН.
Общепринятым в настоящее время является мультидисциплинарный подход к лечению СН, сущность которого заключается в объединении врачей и представителей других специальностей для комплексного решения множества медицинских, психо-социальных, поведенческих и финансовых проблем, с которыми сталкиваются пациенты с сердечной недостаточностью и лечащие их врачи.
Одной из организованных форм для практического применения мультидисциплинарного подхода к лечению ХСН является клиника сердечной недостаточности. Она может быть представлена и как стационарное подразделение, и как дневной стационар при амбулаторно-поликлиническом учреждении, имеющем в своем распоряжении средства для диагностики, мониторинга и возможность проводить адекватное лечение.
Коллектив, который будет принимать участие в лечении пациентов с ХСН в клиниках сердечной недостаточности, по мнению L.R. Erhardt, должен включать кардиолога или специалиста по лечению СН, специально обученную медицинскую сестру, геронтолога, социального работника, физиотерапевта, врача общей практики, психолога, диетолога и клинического фармаколога.
Каких целей необходимо достигнуть в борьбе с факторами риска?
По данным ВОЗ, наибольший вклад в риск внезапной смерти вносят три основных фактора риска: артериальная гипертензия, гиперхолестеринемия (дислипидемия) и курение.
Артериальную гипертензию (АГ) часто называют «таинственным и молчаливым убийцей». Таинственным – потому, что в большинстве случаев причины развития заболевания остаются неизвестными, молчаливым – потому, что у многих больных заболевание протекает бессимптомно и они не знают о наличии у них повышенного артериального давления (АД), пока не разовьется какое-либо осложнение. Для того чтобы правильно определить риск развития артериальной гипертензии и, как следствие, ИБС необходимо знать и контролировать уровень своего АД, а в случае необходимости пройти обследование, которое поможет уточнить нарушения углеводного и жирового обмена и степень поражения органов-мишеней (сосуды, сердце, почки, головной мозг).
Анализ результатов исследования показал, что для диагностики поражения органов-мишеней в нашей стране редко используются такие методы обследования как УЗИ брахиоцефальных артерий (у 9% пациентов, против 24,1% в других странах), определение микроальбуминурии (у 0,7% пациентов против 10% в других странах), а также реже проводится суточное мониторирование АД (у 8,9% пациентов, против 24,5% в Европейских странах).
Анализ назначаемой антигипертензивной терапии показал, что лечение больных АГ в Республике Беларусь проводится современными препаратами, в 80,4% назначается комбинированная терапия, что сопоставимо с результатами лечения в других Европейских странах. В нашей стране, так же как и в странах сравнения, отмечается низкая эффективность лечения пациентов АГ с сопутствующим сахарным диабетом (целевой уровень достигается только у 10% пациентов).
Дислипидемия – дисбаланс содержания в крови «плохих» и «хороших» жировых фракций в сторону увеличения «плохих» и/или снижения «хороших» жиров. К «плохим» жирам, при повышенном количестве которых во много раз увеличивается риск развития атеросклероза и ИБС, относятся холестерин, липиды низкой и очень низкой плотности, триглицериды. К «хорошим» жирам, т.е. предотвращающим развитие ССЗ, относятся липиды высокой плотности. За исключением небольшого числа лиц с наследственной гиперхолестеринемией, уровень холестерина, как правило, связан с неправильным питанием. Для сбалансированного питания необходимо употребление большого количества фруктов и овощей, здоровых сортов хлеба, постного мяса, рыбы и бобовых, наряду с продуктами с низким содержанием жиров или без него.
Следует использовать мягкий маргарин, подсолнечное, кукурузное, рапсовое или оливковое масла. Общее содержание жиров должно быть не более 30% общего энергетического состава, а содержание насыщенных жиров не должно превышать 1/3 всех потребляемых жиров. Многолетний клинический опыт свидетельствует об уникальных свойствах омега-3 полиненасыщенных жирных кислот, способствующих снижению риска ССЗ и их осложнений. Уже более 30 лет тому назад группа датских исследователей предположила, что низкая заболеваемость сердечно-сосудистой патологией эскимосов Гренландии связана с высоким потреблением ими глубоководной морской рыбы и морепродуктов.
В эпидемиологических сравнительных, проспективных и клинических исследованиях было показано, что прием омега-3 полиненасыщенных жирных кислот в дозе 2-4 г в день как с потребляемой в повышенных количествах рыбой, так и в виде капсулированного рыбьего жира, приводит к коррекции дислипидемии и уменьшает риск смерти у больных, перенесших инфаркт миокарда. Факт наличия дислипидемии устанавливается врачом по результатам биохимического анализа венозной крови. При наличии дислипидемии ее коррекцию начинают с диеты. Если же с помощью диеты и рационального питания в течение 3 месяцев не удается снизить липидный спектр, и у человека одновременно имеются другие факторы риска, назначается медикаментозная терапия.
Рациональное питание – это сбалансированное, регулярное (не реже 4 раз в день) питание с ограничением потребления соли. Исследования ученых показали, что если ограничить употребление соли, риск инфаркта миокарда и других сердечных катастроф может снизиться на 25 %. Очень полезно увеличить употребление продуктов, содержащих калий и магний (морская капуста, изюм, свекла, абрикосы, кабачки, тыква, гречка).
Выбор здоровой пищи
Все лица должны получить профессиональную консультацию по выбору пищи и соблюдать диету, которая ассоциируется с минимальным риском развития ССЗ.
Общие рекомендации (определяется в соответствии с культурными традициями):
— пища должна быть разнообразной, энергетическое потребление должно быть оптимальным для поддержания идеального веса;
— должно поощряться потребление следующих продуктов: фрукты и овощи, цельные зерна злаков и хлеб, нежирные молочные продукты, нежирное мясо, рыба;
— употреблять продукты, содержащие рыбий жир и w-омега, имеющие особые защитные свойства;
— общее содержание жиров должно быть не более 30% общего энергетического состава, а содержание насыщенных жиров не должно превышать треть всех употребляемых жиров; количество потребляемого холестерина должно быть менее чем 300 мг/сут;
— при низкокалорийной диете насыщенные жиры должны быть заменены частично углеводами, частично – мононенасыщенными и полиненасыщенными жирами из овощей и морских животных.
В пищевом рационе рекомендуется ограничить потребление продуктов животного происхождения, богатых холестерином и насыщенными жирами: жирных сортов мяса, сала, сливочного масла, сметаны, яичного желтка, жирного сыра, колбасы, сосисок, всех субпродуктов, рыбной икры, креветок, кальмара. Рекомендуется заменить животный жир растительным, поскольку последний богат антиатерогенными ненасыщенными жирами. Полиненасыщенные жиры (ПНЖ) содержатся в виде омега-6 линолевой кислоты в растительном масле (подсолнечном, кукурузном, хлопковом) и в виде омега-3 альфа-линоленовой кислоты в льняном и соевом маслах. Минимальная суточная потребность человека в незаменимой линолевой кислоте составляет 2-6 г, что эквивалентно 10-15 г подсолнечного масла (2-3 чайные ложки).
Рыбий жир богат полиненасыщенными омега-3 жирными кислотами (омега-3 ПНЖК) — эйкозапентаеновой и докозагексаеновой. Предпочтение следует отдавать рыбе северных морей, содержащей много омега-3 ПНЖК (скумбрия, сардины, тунец, лосось, макрель, сельдь, палтус и т.д.). Установлено, что полиненасыщенные жирные кислоты существенно снижают уровень ТГ и в меньшей степени общего холестерина. Среди других эффектов омега-3 ПНЖК отмечено ее влияние на уровень АД, подавление тромбообразования и улучшение функции эндотелия. Установлено, что вероятность развития ИБС снижается, по крайней мере, на 25-30% при употреблении рыбы 2-4 раза в неделю.
За последнее десятилетие в питании широко используются гидрогенизированные растительные масла. Уровень транс-изомеров (вредных веществ) в твердых маргаринах может достигать до 60%. Транс-изомеры ненасыщенных жирных кислот в обмене ЛП подобны насыщенным жирным кислотам. Доказано, что их потребление (более 1%) увеличивает риск развития и прогрессирования ИБС за счет значительного повышения уровней общего холестерина и холестерина ЛНП и снижения концентрации холестерина ЛВП. Для профилактики атеросклероза рекомендуется использовать в пищу только мягкий маргарин, выпускаемый в тюбиках (маргарин-спред) и пластмассовых коробочках, с низким содержанием насыщенного жира и транс-изомеров жирных кислот (ЖК) (менее 1%). Замена сливочного масла на «мягкий» маргарин» снижает риск ИБС на 10%. Однако количество потребляемого мягкого маргарина следует ограничить, намазывая на хлеб не более 5 г.
Обычно при ограничении потребления пищевого холестерина до 300 мг в день с течением времени удается снизить его уровень в крови на 10-15%, а при снижении потребления общего жира с 40 до 30% от общей калорийности пищевого рациона – еще на 15-20%.
Другой важный принцип антиатерогенного питания — увеличение потребления продуктов растительного происхождения, способных связывать и выводить холестерин из организма. В связи с чем рекомендуется употреблять:
— пищевые волокна (не менее 30 г в день); они содержатся в большом количестве во фруктах (груши, яблоки, апельсины, персики), ягодах (малина, клубника, черника), овощах (цветная капуста, брокколи, зеленая фасоль) и бобовых (горох, чечевица, фасоль);
— пектины (не менее 15 г в день), которые содержатся в свежих фруктах (яблоки, сливы, абрикосы, персики), ягодах (черная смородина) и овощах (морковь, столовая свекла);
— растительные станолы (не менее 3 г в день); они содержатся в соевом и рапсовом маслах, экстрактах хвойных масел; в последнее время было показано, что стеролы/станолы, являясь растительными липидами, снижают уровень холестерина ЛНП в крови за счет конкурентного ингибирования абсорбции холестерина в тонком кишечнике.
Доказано, что их регулярный прием сопровождается снижением концентрации холестерина ЛНП на 10-15%; в настоящее время выпускаются маргарины и кисломолочные продукты, обогащенные стеролами/станолами, которые могут быть полезной добавкой к гиполипидемической (ГЛП) диете или медикаментозному лечению ДЛП.
Для профилактики атеросклероза рекомендуется употреблять больше фруктов – не менее 400 г или 5 порций в день: 1 порция = 1 яблоко/ 1 банан/ 1 апельсин/ 1 груша/ 2 киви/ 2 сливы/1 столовая ложка сухофруктов/ 1 большой ломтик дыни или ананаса/ 1 стакан сока. Количество вареных или свежих овощей в пищевом рационе должно быть не менее 400 г (2 чашки).
Основные принципы диеты, рекомендуемой для профилактики атеросклероза и ДЛП:
1. регулярное потребление разнообразных овощей, фруктов (свежие овощи на десерт);
2. соотношение между насыщенными, моно- и полиненасыщенными жирами должно составлять 1:1:1;
3. умеренное потребление молочных продуктов (снятое молоко, сыр с низким содержанием жира и обезжиренный йогурт);
4. рыбе и домашней птице (без кожи) отдавать предпочтение перед мясными продуктами;
5. из мясных продуктов выбирать тощее мясо, без прослоек жира;
6. употреблять не более 2-3 яиц в неделю (ограничивается употребление желтков, но не белка, который можно не ограничивать).
Избыточная масса тела повышает риск развития ИБС и других заболеваний, связанных с атеросклерозом. Для оценки своего веса используйте простую формулу определения индекса массы тела (вес (кг) /рост (м 2) = индекс массы тела). Если индекс массы тела меньше 25 – это желаемая масса тела; если больше 28 у женщин и 30 у мужчин можно говорить об ожирении. Причем, более опасно так называемое центральное ожирение (мужского типа), когда жир откладывается на животе. О наличии центрального ожирения можно судить по окружности талии и отношению окружности талии к окружности бедер. Риск ССЗ повышается у мужчин с окружностью талии больше 94 см и, особенно, при окружности больше 102 см, у женщин – соответственно больше 80 см и 88 см. Отношение окружности талии к окружности бедер у мужчин больше 1,0 и у женщин больше 0,85 является более точным показателем центрального типа ожирения. Наиболее распространенными причинами избыточного веса являются семейные факторы (они, отчасти, могут быть генетически обусловлены, но чаще отражают общие пищевые привычки), переедание, диета с высоким содержанием жиров и углеводов, а также недостаточная физическая активность. Избыточный вес наиболее часто встречается среди слоев общества с более низким культурным и образовательным уровнем, особенно среди женщин из-за отсутствия сбалансированного питания.
Курение – один из основных факторов риска. Почему курение опасно? Потому что даже одна сигарета повышает давление на 15 минут, а при постоянном курении повышается тонус сосудов, снижается эффективность лекарственных препаратов. Если человек выкуривает 5 сигарет в день – это повышение риска смерти на 40%, если одну пачку в день – на 400%, то есть шансов умереть в 10 раз больше!
По данным ВОЗ, 23% смертей от ИБС обусловлено курением, сокращая продолжительность жизни курильщиков в возрасте 35-69 лет в среднем на 20 лет. Внезапная смерть среди лиц, выкуривающих в течение дня пачку сигарет и больше, наблюдается в 5 раз чаще, чем среди некурящих. Курильщики не только подвергают риску свою жизнь, но и жизнь окружающих (пассивное курение увеличивает риск ИБС на 25-30%). Уже через 6 недель соблюдения здорового образа жизни наступают разительные перемены в здоровье, а среди бросивших курить риск возникновения ИБС значительно снижается и через 5 лет становится таким же, как и у тех, кто никогда не курил.
Низкая физическая активность способствует развитию ССЗ в 1,5-2 раза чаще, чем у людей, ведущих физически активный образ жизни. Ходьба в быстром темпе в течение получаса в день может снизить риск сердечно-сосудистых заболеваний приблизительно на 18% и инсульта на 11%. Для профилактики ССЗ и укрепления здоровья наиболее подходят физические упражнения, предусматривающие регулярные ритмические сокращения больших групп мышц: быстрая ходьба, бег трусцой, езда на велосипеде, плавание, ходьба на лыжах и др. Частота занятий физическими упражнениями должна быть не реже 4-5 раз в неделю, продолжительность занятий 30-40 мин, включая период разминки и остывания. При определении интенсивности физических упражнений, допустимой для конкретного пациента, исходят из максимальной частоты сердечных сокращений (ЧСС) после физической нагрузки – она должна быть равна разнице числа 220 и возраста пациента в годах. Для лиц с сидячим образом жизни без симптомов ИБС рекомендуется выбирать такую интенсивность физических упражнений, при которой ЧСС составляет 60-75% от максимальной. Рекомендации для лиц, страдающих ИБС, должны основываться на данных клинического обследования и результатах теста с физической нагрузкой.
Комитетом Европейского общества кардиологов разработаны основные задачи профилактики ССЗ у здорового человека:
— систолическое артериальное давление ниже 140 мм рт.ст.;
— отсутствие употребления табака;
— уровень общего холестерина ниже 5 ммоль/л;
— холестерин липопротеидов низкой плотности ниже 3 ммоль/л;
— ходьба по 3 км в день или 30 минут любой другой умеренной физической активности;
— ежедневное использование не менее 5 штук фруктов и овощей;
— избегать ожирения и сахарного диабета.
Опыт мероприятий по многофакторной профилактике ИБС, проводимых РНПЦК «Кардиология» с 2000 г. на популяционном уровне в г. Минске показал, что снижение уровней факторов риска в сочетании с активными мероприятиями по вторичной профилактике сопровождается снижением частоты развития ИМ на 21%, мозгового инсульта на 24%. При этом практическая реализация профилактических программ, предполагающая комплекс мероприятий по повышению грамотности населения в вопросах здорового образа жизни и решению целого ряда социальных вопросов, касающихся сбалансированного питания, организации физкультурно-оздоровительной работы населения и др., требует широкого привлечения республиканских, местных органов государственного управления.
Таким образом, для эффективной профилактики большинства сердечно-сосудистых заболеваний и их осложнений необходимо выполнять всего 7 правил:
1. Контролируйте ваше артериальное давление.
2. Контролируйте уровень холестерина.
3. Питайтесь правильно.
4. Занимайтесь физическими упражнениями: даже немного лучше, чем ничего.
5. Не начинайте курить, а если курите — попытайтесь бросить, каким бы трудным это не казалось.
6. Не злоупотребляйте употреблением алкогольных напитков.
7. Попытайтесь избегать длительных стрессов.
В заключение следует заметить, что даже небольшие изменения, внесенные в образ жизни, могут замедлить старение сердца. Никогда не поздно начать вести здоровый образ жизни. После появления у человека признаков ИБС факторы риска продолжают действовать, способствуя прогрессированию заболевания и ухудшая прогноз, поэтому их коррекция должна быть составной частью тактики лечения.
Профилактика сердечно-сосудистых заболеваний
Сердечно-сосудистые заболевания (ССЗ) атеросклеротического генеза, особенно ишемическая болезнь сердца (ИБС), остаются основной причиной преждевременной смерти во всем мире. По данным эпидемиологических исследований, профилактика ССЗ высоко эффективна. Снижение смертности от ИБС на 50% связано с воздействием на факторы риска и только на 40% с улучшением лечения.
Профилактика ССЗ – это координированный комплекс на общественном и индивидуальном уровне, направленный на устранение или минимизацию влияния ССЗ и связанной с ними инвалидности. Профилактические мероприятия должны проводиться всю жизнь, начиная с рождения и до глубокой старости.
Основные стратегии профилактики:
Популяционная: изменение образа жизни, экологической обстановки, пропаганда здорового образа жизни;
Стратегия высокого риска: превентивные меры, направленные на снижение уровня факторов риска ССЗ. Эти направления профилактики должны взаимно дополнять друг друга.
Профилактику ССЗ можно условно разделить на две группы:
Первичная профилактика включает рациональный режим труда и отдыха, увеличение физической активности, ограничение поваренной соли, отказ от алкоголя и курения, снижение калорийности пищи и массы тела. По сути именно первичная профилактика позволяет сохранить рациональные условия жизнедеятельности человека. По сути к первичной профилактике ССЗ относится популяционная стратегия и стратегия высокого риска. Вторичная (медикаментгозная и немедикаментозная) профилактика проводится дифференцированно с группами пациентов с верифицированными ССЗ с целью предупреждения рецидивов заболеваний, развития осложнений у лиц с реализованными факторами риска, снижения заболеваемости и смертности от этих болезней, улучшения качества жизни пациентов. По данным ВОЗ, наибольший вклад в риск внезапной смерти вносят три основных фактора риска: артериальная гипертензия, гиперхолестеринемия (дислипидемия) и курение. Классификация факторов риска ССЗ:
Биологические (немодифицируемые) факторы:
— Возраст, пол, наследственность (раннее развитие ССЗ у родственников), генетические факторы, способствующие возникновению дислипидемии, гипертензии, толерантности к глюкозе, сахарному диабету и ожирению
— Анатомические, физиологические и метаболические (биохимические) особенности: дислипидемия, ожирение и характер распределения жира в организме, сахарный диабет.
Поведенческие (модифицируемые) факторы:
— Пищевые привычки, курение, двигательная активность, употребление алкоголя, подверженность стрессам.
Наличие даже одного из факторов риска увеличивает смертность мужчин в возрасте 50-69 лет в 3,5 раза, а сочетанное действие нескольких факторов — в 5-7 раз. Таким образом, для воздействия на факторы риска ССЗ, необходимо у каждого индивидуума мотивировать формирование здорового образа жизни.
Мероприятия, формирующие здоровый образ жизни и снижающие уровень ФР:
- Отказаться от курения (не курящим от пребывания в помещениях для курения (пассивное курение). Если человек выкуривает 5 сигарет в день — увеличивается риск смерти на 40%, если одну пачку в день — на 400%, то есть шансов умереть в 10 раз больше! В Республике Беларусь табакокурение является опосредованной причиной смерти каждого пятого случая смерти лиц старше 35 лет.
- Соблюдать гипохолестериновую диету: снижение насыщенных жиров (уменьшение потребления жирных сортов свинины, введение в рацион питания мясо индейки, кролика, с низким содержанием холестерина), акцент на цельно зерновые продукты, овощи (рекомендуется до 5 порций в день), фрукты и рыбу. Следует использовать мягкий маргарин, подсолнечное, кукурузное, рапсовое или оливковое масла. Общее содержание жиров должно быть не более 30% общего энергетического состава, а содержание насыщенных жиров не должно превышать 1/3 всех потребляемых жиров. 3. Уменьшить потребление поваренной соли до 5 г/сутки. Сократить употребление продуктов, содержащих «скрытую» соль: копченые и вареные колбасные изделия, хлеб. Исследования ученых показали, что, если ограничить употребление соли, риск инфаркта миокарда и других сердечных катастроф может снизиться на 25 %. Очень полезно увеличить употребление продуктов, содержащих калий и магний (морская капуста, изюм, свекла, абрикосы, кабачки, тыква, гречка). Рациональное питание— это сбалансированное, регулярное (не реже 4 раз в день) питание с ограничением потребления соли.
- Снижать избыточный вес. Избыточный вес повышает риск развития ИБС и других заболеваний, связанных с атеросклерозом. Обращает на себя внимание тот факт, что более 12% населения вообще не знает своего веса. Распространенность избыточной массы тела увеличивается с возрастом. Для оценки своего веса используйте простую формулу определения индекса массы тела (ИМТ) = вес (кг) /рост (м 2).
ИМТ до 24,9 — это нормальная масса тела;
25-29,9 – избыточная масса тела;
30-34,9 – ожирение I степени;
35-39,9 – ожирение II степени;
40 и более – ожирение III степени.
Причем, более опасно так называемое центральное ожирение (мужского типа), когда жир откладывается на животе. О наличии центрального ожирения можно судить по окружности талии (ОТ) и отношению окружности талии к окружности бедер. Риск ССЗ повышается у мужчин с ОТ больше 94 см и, особенно, при окружности больше 102 см, у женщин — соответственно больше 80 см и 88 см. Отношение окружности талии к окружности бедер у мужчин больше 1,0 и у женщин больше 0,85 является более точным показателем центрального типа ожирения.
Для мужчин с ОТ < 102 см и женщин с ОТ < 88 см и/или ИМТ < 30 кг/ м 2 рекомендуется не набирать вес.
Для мужчин с ОТ ≥ 102 см и женщин с ОТ ≥ 88 см и/или ИМТ ≥ 30 кг/ м 2 рекомендуется снижать массу тела.
5.Контролировать АД. Поддерживать уровень АД не выше 140/90 мм рт. ст.
6.Увеличивать физическую активность. Не менее 150 минут в неделю средней аэробной (ходьба, плавание, велосипед) физической активности (по 30 минут в день 5 раз в неделю) или 75 минут в неделю интенсивной физической активности или комбинация.
7.Контролировать показатели липидного обмена. Пациентам с очень высоким ССР рекомендовано достижение целевого уровня холестерина липопротеинов низкой плотности (ХС-ЛПНП) <1,8 ммоль/л или его уменьшение минимум на 50%, если исходный показатель составлял 1,8-3,5 ммоль/л (ESC, 2016). Пациентам с высоким ССР рекомендовано достижение целевого уровня ХС-ЛПНП <2,6 ммоль/л или его уменьшение минимум на 50%, если исходный показатель составлял 2,6-5,1 ммоль/л. У остальных пациентов целевым уровнем ХС-ЛПНП является <3,0 ммоль/л.
8.Ограничить приём алкоголя. Меньше 2 стандартных доз (1 доза — 12 г/18 мл этанола) в день для мужчин и меньше 1 стандартной дозы для женщин в день, что приблизительно соответствует 330 мл пива, или 150 мл вина, или 45 мл крепкого напитка.
9.Контролировать гликемию. Уровень гликированного гемоглобина < 6-6,5%.
10.Избегать длительных стрессовых ситуаций.
Даже небольшие изменения, внесенные в образ жизни, могут замедлить преждевременное старение сердца и сосудов. Никогда не поздно начать вести здоровый образ жизни. После появления у человека признаков ИБС факторы риска продолжают действовать, способствуя прогрессированию заболевания и ухудшая прогноз, поэтому их коррекция должна быть составной частью тактики лечения.