Начиная с 3-й недели у эмбриона уже бьется сердце, а с 6-й — прослушивается. Если у плода обнаруживается тахикардия, нарушение работы миокарда, при котором сердце бьется со скоростью 170—220 ударов в минуту и чаще, нужно провести дополнительные диагностические мероприятия. Поскольку такое состояние свидетельствует о дискомфорте эмбриона или определенных патологиях. Своевременное выявление проблемы позволит вовремя начать лечение, подкорректировать процесс и избежать неприятных последствий.
Нормальное сердцебиение плода составляет 80—86 ударов в минуту, со временем оно постепенно увеличивается до 160—180-ти.
Причины тахикардии у ребенка в утробе матери
Учащенное внутриутробное сердцебиение у эмбриона провоцируют разнообразные аномалии как у беременной, так и у ребенка. Как правило, они не серьезны, а связаны с увеличением нагрузки на организм женщины. Важно своевременно и точно определить причины. Это поможет правильно подобрать лечение и вовремя справится с недугом, не дожидаясь пока он начнет негативно влиять на развитие плода. Причины патологии, при которых виновником их развития становится беременная женщина:
- несбалансированное питание;
- гипертиреоз;
- изменение гормонального фона;
- сердечно-сосудистые патологии;
- сахарный диабет;
- ревматизм;
- прием отдельных медикаментозных средств;
- недостаток микроэлементов;
- нестабильное психоэмоциональное состояние;
- порок сердца;
- сбои в эндокринной системе;
- бруцеллез и токсикоз;
- кровопотеря;
- болезни органов дыхания;
- авитаминоз;
- гипертония;
- нарушение водно-электролитного баланса;
- миокардит;
- переутомление;
- гепатит;
- употребление кофе и крепкого чая;
- лейкоз;
- курение;
- хронические и острые инфекционные заболевания;
- кардиопатия.
Другие причины тахикардии, которые возникают зависимо от самого плода:
- гипоксия;
- многоплодная беременность;
- внутриутробные инфекционные заболевания;
- анемия;
- хромосомные аномалии и мутации;
- резус-конфликт с кровью матери;
- патологическое формирование плаценты;
- усиленный газообмен и потребность кислорода на последних сроках беременности.
Методы выслушивания сердцебиения плода
- УЗИ (ультразвук)
С помощью УЗИ можно не только услышать сердце ребенка, но и посмотреть, в каком состоянии находится плацента, какие размеры имеет плод и т. д. Особое внимание на ЧСС плода гинеколог-акушер обращает, если у беременной есть пороки развития, или дети, рожденные ею в прошлом, имели пороки развития сердца и сосудов.
- Аускультация
Для реализации этого метода нужен акушерский стетоскоп. Актуален только с 18-й или даже 20-й недели гестации. Но этот метод не всегда просто реализуем. В этих случаях аускультацию провести сложно (а иногда и невозможно):
- маловодие
- многоводие
- расположение плаценты по передней стенке матки
- ожирение матери
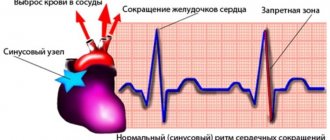
- Кардиотокография (КТГ)
Метод помогает выявить гипоксию и провести нужно лечение. Во время измерения ЧСС этим методом биения сердца записываются на специальную пленку. Также определяется активность матки, что очень важно при родовом процессе. Процедура занимает в основном около часа, иногда чуть меньше. Такая длительность объясняется тем, что малыш какой-то период может спать, а потом просыпается. Это влияет на ЧСС и показатели, которые фиксируются при КТГ.
Иногда врач выносит решение, что датчики на животе женщины должны оставаться сутки. Первый раз кардиотокография проводится после 32-й недели гестации. Более раннее проведение нецелесообразно. За 9 месяцев нужно 2 раза пройти КТГ. Для плода и самой мамы процедура абсолютно безопасна. То, что будет зафиксировано на ленте, обычный человек не поймет. Расшифровывать должен доктор, учитывая данные анализов и ультразвуковой диагностики.
Нормы КТГ:
- ЧСС 120-160 уд в мин
- биение сердца плода не становится реже, или такое фиксируют очень редко
- при шевелении плода ЧСС увеличивается
Эти три фактора важны для определения индекса ПСП, который должен быть менее 1.
КТГ может показывать отклонения от нормы при:
- нехватке кислорода ребенка
- прижатии пуповины к головке плода или костям (но тогда будут зафиксированы изменения на короткий период времени)
- неправильно прикрепленных к животу матери датчиках
- Эхокардиография
Это еще один метод выслушивания сердцебиений ребенка. Актуален метод для 18-й – 28-й недели гестации, если врач подозревает, что сердце ребенка формируется не совсем правильно. Эхокардиография показывает строение сердца и кровотока.
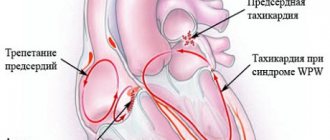
Формы тахикардии плода
Часто течение заболевания, отклик на лечение, благоприятность прогноза зависит от формы патологии.
| Форма | Особенности | Частота ударов в минуту | Срок | Последствия |
| Реципрокная тахикардия наджелудочкового типа | Лишние сокращения локализуются преимущественно в предсердиях | 170—250 | 24—33 недели | Нормализация, воспалительные процессы, блокада, брадикардия |
| Эктопическая тахикардия | Возникает над синусовым узлом, в разных отделах сердца, чаще в ушке и боковой стенке правого предсердия | 180—240 | Любой | Сочетание с желудочковой формой |
| Трепетание предсердий | Появляется из-за блока атриовентрикулярной проводимости | 400 | Различный | Нормализация |
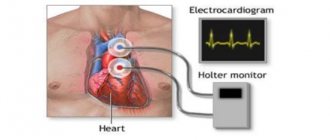
Сколько по времени длится КТГ
КТГ — наиболее часто используемый метод регистрации частоты сердечных сокращений плода. Это неинвазивный тест, который не связан с болью или дискомфортом для пациентки. Женщина лежит на спине, врачи надевают на живот два ремня с электронными датчиками.
Одним из датчиков является ультразвуковой преобразователь, который регистрирует сердцебиение плода. Второй датчик измеряет силу и продолжительность сокращений матки. Оба датчика подключены к монитору, на котором данные показатели отображается в текущем времени и фиксируется их динамика. Как правило, КТГ длится полчаса, в некоторых случаях диагностическая процедура может быть продлена до часа.
Симптоматика
Основные признаки развития тахикардии у ребенка, которые ощущает беременная женщина:
- повышение частоты собственного сердцебиения до 120 ударов в минуту;
- тошнота;
- излишняя тревожность;
- слабый иммунитет;
- признаки кислородного голодания;
- повышенная утомляемость;
- приступы паники;
- дискомфорт или боли в области сердца;
- расстройство сна;
- онемение конечностей;
- частые простудные заболевания;
- сосудистые патологии;
- головокружение;
- сильная раздражительность.
Что показывает исследование
KTГ позволяет контролировать состояние сердца плода. Важно понимать, что для ребенка «протискивание» через родовой канал во время родов — это не приятное путешествие, а утомительная работа. Во время родовой деятельности ребенок подвергается определенным опасностям, которые можно распознать, наблюдая частоту его сердцебиения. Слишком низкая частота сердечных сокращений плода может указывать, например, на гипоксию, а учащенное сердцебиение может быть сигналом внутриутробной инфекции.
Лечение аномалии
Лечение зависит от состояния будущей матери и самое главное, не нанести вред будущему ребенку.
Если во время диагностики, при помощи КТГ и других способов исследования удалось обнаружить тахикардию плода, и, что главное, узнать причину патологии, врач назначает лечение. Терапевтические методы сильно отличаются в зависимости от многих факторов:
- общего состояния здоровья матери;
- хронических и острых заболеваний беременной;
- причин тахикардии плода;
- сопутствующей симптоматики и ее тяжести;
- формы и вида патологии;
- срока беременности;
- сопутствующих аномалий плода;
- потенциального вреда эмбриону от медикаментов.
В зависимости от этого беременной рекомендуют стационарный или амбулаторный курс лечения. Если у нее обнаружены заболевание, которые потенциально являются причиной патологи, сначала устраняют их. Когда после проведенной терапии, дальнейшее исследование снова показывает тахикардию плода, риск от которой выше, чем потенциальная угроза от приема сердечных препаратов, назначаю медикаментозные средства:
- «Магний»;
- «Соталол»;
- «Лидокаин»;
- «Амиодарон»;
- «Пропранолол»;
- «Дексаметазон»;
- «Дигоксин»;
- «Флекаинид».
При возникновении резкого приступа женщинам рекомендуют:
- сесть или лечь;
- расслабиться;
- успокоиться;
- сделать несколько медленных глубоких вдохов и выдохов.
Для чего определяют сердцебиение плода?
- чтобы установить сам факт беременности
Когда женщина видит на домашнем тесте на беременность положительный результат, она должна направиться к гинекологу. Он делает УЗИ, чтобы подтвердить или опровергнуть результат теста. С третьей недели, как уже было отмечено, можно услышать стук сердца эмбриона. Если же на первом приеме вам говорят, что в матке нет плодного яйца, или что биения сердца эмбриона не слышно, не впадайте в панику! Через неделю, скорее всего, сердце вашего малыша будет уже достаточно сформированным, и врач услышит его биение.
В части случаев при повторном визите к гинекологу обнаруживается деформация плодного яйца, отсутствие ЧСС. Тогда врач говорит о замершей беременности. Нужен медицинский аборт. Врач назначает препараты на основе гормонов. Заново можно пытаться зачать ребенка через 3-6 мес после аборта по медицинским показаниям.
- чтобы оценить состояние будущего малыша
Все факторы окружающей среды и здоровья матери сказываются на сердечке ребенка. ЧСС зависит от:
— процента кислорода в воздухе, которым дышит мать в данный момент
— активности плода
— сна ребенка
— физической нагрузки беременность
— болезней мамы
— стресса, который в данный момент переживает мать
Но при воздействии этих факторов биение сердца малыша меняется на время. Если же долгое время ЧСС не соответствует норме, врач может подозревать, что малыш не получает достаточно крови. Ставится диагноз фетоплацентарной недостаточности. Почти всегда она хроническая. Иногда состояние требует проведения экстренных родов.
- чтобы осуществить мониторинг состояния ребенка при родах
Роды — сложный этап жизни малыша. Происходит нехватка кислорода, он сдавливается при проходе через родовые пути матери. В основном сердце малышей выдерживает этот стресс. Но в части случаев бывают экстренные состояния, и без помощи квалифицированных врачей ребенок не выживет. В процессе родов принято проверять ЧСС ребенка после каждой схватки, иначе можно пропустить тот момент, когда начинается острая гипоксия, опасная для жизни малыша.
Как предупредить проблему?
Питание должно быть насыщено витаминами и минералами.
Чтобы не допустить возникновения подобной проблемы будущей маме следует:
- планировать беременность;
- регулярно проходить медицинский осмотр;
- следить за состоянием своего здоровья, вовремя лечить острые и хронические заболевания;
- регулярно гулять на свежем воздухе;
- есть много овощей, орехов, фруктов, рыбы, белого мяса;
- отказаться от вредных привычек;
- принимать витаминно-минеральные комплексы;
- не злоупотреблять слишком жирной, жаренной, соленой, сладкой и острой пищей;
- заниматься специальной гимнастикой для беременных;
- при возникновении дискомфорта в области сердца, принимать натуральные седативные препараты, но только после согласования с врачом;
- не употреблять кофеиносодержащие продукты;
- нормализовать режим дня;
- ночью спать не менее 8-ми часов и по возможности отдыхать днем;
- пить успокаивающий травяной чай с мелиссой и мятой;
- вести активный образ жизни.
Возможные осложнения
Какие осложнения может вызвать синусовая тахикардия для беременной? Беременность — это такой период в жизни женщины, когда повышаются риски возникновения множества заболеваний или осложняются имеющийся проблемы со здоровьем.
Если не лечить данное заболевания, пустив его развитие на самотек, может произойти нарушение работы нервной системы, изменится эмоциональный фон, могут усилиться перепады настроения, появиться нарушение сна и состояние вялости. В итоге иммунитет женщины снизится, а и без того ослабленный организм будет постоянно пребывать в ослабленном состоянии.
Такие проблемы у беременной женщины могут негативным образом повлиять на состояние ее организма и качество ее жизни. К тому же при подобном заболевании возрастает риск осложнений беременности и родоразрешения. Именно поэтому проблемы с сердцем у будущей мамы должны быть выявлены на ранних сроках для успеха их лечения.
Прогнозы и последствия
Прогноз данной патологии зависит от многих факторов. В первую очередь от своевременной диагностики, сроков развития, формы заболевания, правильно подобранной терапии. Не последнюю роль играют медикаментозные препараты, которые использовались для лечения, а также способ их применения — таблетки, внутримышечные инъекции, ввод в пуповину. Иногда подобная аномалия становится причиной патологического развития эмбриона или порока сердца в будущем. Но в большинстве случаев патология имеет благоприятный прогноз. Если она полностью не устраняется в утробе матери, то окончательно исчезает в первый год жизни малыша, не оставляя никаких неприятный последствий.
Лечение и его особенности
Тахикардия у беременной женщины требует тщательной диагностики и правильной схемы лечения. В первую очередь, больной назначают исследования крови и ЭКГ. В отдельных случаях по настоянию врача можно пройти дополнительные процедуры.
Лечение тахикардии при беременности нельзя проводить непоследовательно. Если врач составил схему лечения при помощи медикаментов, консультаций у психоаналитика или невропатолога, этой схемы необходимо неукоснительно придерживаться.
Если вы переживаете за свое здоровье и здоровье будущего малыша, при появлении симптомов тахикардии обратитесь к врачу-гинекологу или посетите кардиолога. Безопасная для здоровья диагностика поможет точно установить диагноз или успокоить будущую маму, если опасения не подтвердятся.
Последствия тахикардии в период внутриутробного развития
Регулярное повышение сердечного ритма у плода чревато следующими последствиями:
- внутриутробная гибель;
- мертворождение;
- появление на свет ранее положенного срока;
- недостаточное поступление кислорода;
- генетические аномалии;
- пороки сердца;
- задержка физического и умственного развития.
Когда делают и как часто проводят обследование?
Исследование проводят не ранее 32 недели. Именно к этому сроку нервная и сердечно-сосудистая системы достигают определенной зрелости. К 8 месяцам формируется миокардиальный рефлекс — взаимосвязь между сердечной деятельностью и двигательной активностью плода. В это же время устанавливается цикл активность-покой. Ритмичные смены сна и бодрствования плода следуют друг за другом в течение всего оставшегося периода беременности.
Кардиотокография обязательно выполняется 2 раза в течение 3-го семестра. Однако частота проведения исследования определяется доктором исходя из анамнеза мамы, истории беременности, результатов других обследований и факторов риска.