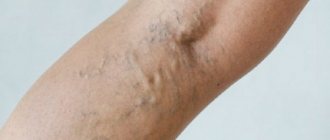
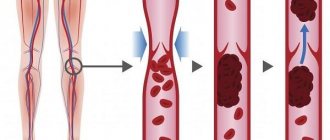
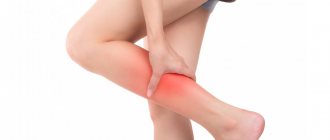
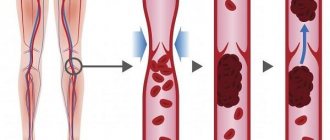
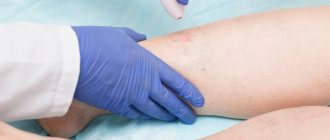
Флебит – заболевание воспалительной природы, поражающее стенки венозных сосудов. Болезнь может протекать в острой и хронической форме. Зачастую флебит развивается на фоне прогрессирующего варикоза. Как правило, воспалению подвергаются нижние конечности, но не исключено развитие флебита рук. Если лечение флебита вен неадекватное или несвоевременное, после изменения воспаленной венозной стенки формируются, тромбы. На этой стадии флебит перетекает в тромбофлебит, который лечится сложнее и может вызывать серьезные осложнения. Лечение флебита консервативное, предполагающее применение медикаментозных средств, физиотерапевтических процедур. В Международной клинике «Гемостаза» лечением такого сосудистого заболевания занимаются опытные флебологи с многолетним стажем. Наши специалисты успешно лечат даже запущенные формы патологии, поэтому если вы нуждаетесь в квалифицированной медицинской помощи, обращайтесь к нам.
Общие сведения о болезни
Флебит— воспаление венозных стенок, которое в большинстве случаев является последствием запущенного варикоза вен. Болезнь в основном поражает поверхностные вены, но при отсутствии адекватной терапии распространяется на глубинные сосуды, вызывая флебит глубоких вен. По мере прогрессирования болезни в патологический процесс могут вовлекаться рядом расположенные ткани. Согласно последним статистическим данным, болезнь диагностируется преимущественно у пожилых пациентов после 50 лет. При этом женщины страдают флебитом чаще, нежели мужчины.
Основные методы лечения вен
После внедрения цитостатика внутрь клеток остается только ждать завершения побочного процесса и помогать восстановлению.
Патофизиология лекарственного токсического флебита мало изучена, клинических исследований по проблеме не проводилось, все рекомендации базируются только на личном опыте медицинского персонала. В каждом случае и после каждого введения необходимо консультироваться с лечащим врачом, знающим особенности локального взаимодействия цитостатика и спектр местных побочных реакций.
Для купирования болевого синдрома и уменьшения воспаления лучше всего подходят НПВС — нестероидные противовоспалительные средства, но не доказано преимуществ какого-либо одного препарата, лучше опираться на «житейские» предпочтения пациента, потому что и чувствительность к боли разная, и обезболивающий эффект тоже индивидуален.
При высоком риске легочной тромбоэмболии пациенту назначается специальная — «разжижающая кровь» терапия, как правило, длительная — никак не менее недели и при регулярном контроле свертываемости.
Можно использовать мази с гепарином для втирания в зону поврежденного сосуда. Любимый пациентами гель Гепатромбин™ состоит из гепарина и преднизолона, последний имеет противовоспалительное действие, препарат официально не сертифицирован для использования при периферическом флебите и тромбофлебите.
Хорошая репутация у мази Троксевазин™ (троксерутин), одновременно уменьшающей воспаление и отечность тканей, изменяющей реологические свойства крови в сторону разжижения, но меньше, чем это присуще гепарину. Тем не менее, исследования показали, что препарат способен растворять микротромбы.
Гель Индовазин™ представляет смесь троксерутина и НПВС индометацина, поэтому уменьшает выраженность боли и делает всё, что присуще Троксевазину™. Нецелесообразно сочетать обе мази, поскольку спектр действий комбинированного препарата больше, но с Индовазином™ вполне можно чередовать нанесение Гепатромбина™. Всасывание мазей микроскопическое, они не подменяют собой принимаемые внутрь НПВС и антикоагулянты, но помогают перенести неприятные последствия лечения.
Патогенез
Воспалительный процесс может быть обусловлен разными этиологическими факторами, такими как:
- инфекция;
- аллергия;
- механическое повреждение и пр.
Болезнь также может развиться после химического ожога сосуда. В определенных ситуациях флебит может быть вызван искусственно. Например, во время лечения варикозного расширения вен в флебологии довольно часто и используется методика под названием склеротерапия. Принцип действия процедуры основывается на введении специального препарата, который вызывает асептический флебит, способствующий последующему склеиванию венозных стенок.
Классификация
В зависимости от места локализации воспаления в венозной стенке, различают такие виды флебита:
- Перифлебит. Характеризуется воспалением наружной венозной оболочки. Зачастую развивается при распространении воспалительного процесса их окружающих тканей на стенки вен.
- Эндофлебит. При такой патологии воспалительный процесс локализован на внутренней оболочке сосуда. Возникает вследствие повреждения внутренней оболочки вены или травмы сосуда. Главные причины эндофлебита: катетеризация, длительное пребывание иглы в сосуде при капельном введении препаратов.
- Панфлебит. Характеризуется поражением всех оболочек сосуда.
С учетом этиологического фактора, выделяют следующие формы флебита:
- Аллергический. Развивается в результате аллергической реакции организма на внедрение чужеродного агента. Такой вид флебита часто приобретает хроническое течение.
- Болевой. Развивается у женщин после родов. Поражает нижние конечности, характеризуется острым течением, сопровождается ярковыраженным болевым симптомом.
- Мигрирующий. Такому заболеванию подвержены в основном молодые мужчины. В патологический процесс вовлечены поверхностные вены нижних или верхних конечностей. Мигрирующий флебит нередко сопровождается поражением артерий, характеризуется длительным, хроническим течением.
- Церебральный. Воспалительные процессы локализованы в сосудах головного мозга. Флебит церебральных сосудов в основном является результатом перенесенной инфекции.
- Пилефлебит. Характеризуется воспалением воротниковой вены, зачастую является осложнением воспалительного процесса, протекающего в брюшной полости.
- Инфекционный. Может поразить любую часть человеческого тела.
По характеру течения различают:
- Острый флебит. Характеризуется ярко выраженной симптоматикой и острым течением. Требует неотложной медицинской помощи.
- Хронический флебит. Характеризуется вяло текущей симптоматикой, при стечении неблагоприятных факторов склонен к рецидивам.
Как восстанавливаются вены после капельниц: полезные процедуры
Местное раздражение слизистой, выстилающей внутреннюю стенку вены, пытаются уменьшить большим разведением и медленным введением в капельницах, буквально часами. Не все цитостатики выдерживают большое разведение и долгое введение, некоторые теряют свои свойства, поэтому их вводят болюсно — шприцем. В этом случае сразу же после химиопрепарата вену «моют» физиологическим раствором, стараясь уменьшить её повреждение.
Обязательно до введения и в процессе капельницы неоднократно проверяется проходимость сосуда и возможность экстравазации — распространение цитостатика в клетчатке при микроскопических разрывах сосудистой стенки.
Рекомендуется не делать химиотерапию в одну и ту же вену, лучше чередовать руки, давая сосуду больший срок на восстановление своей слизистой оболочки. Профилактическое использование мазей с гепарином или троксерутином до химиотерапии лишено патоморфологических оснований, то есть бесполезно.
При планировании многомесячной химиотерапии целесообразно подумать об установке венозного порта, срок его службы, как минимум, пятилетка. Устройство полностью исключает такой побочный эффект как лекарственный флебит, но от тромбозов спасает только приём антикоагулянтов.
Причины возникновения флебита
Флебит поверхностных вен начинает развиваться я в результате возникновения воспалительного процесса, поражающего стенки сосуда. Факторы, способствующие его возникновению:
- склонность к аллергическим реакциям;
- иммунная дисфункция;
- травмы сосудов;
- хроническая венозная недостаточность;
- нарушение свертываемости крови;
- нарушение лимфортока;
- варикоз;
- гиподинамия, способствующая развитию застойных процессов;
- ожирение, увеличивающее нагрузку на нижние конечности;
- работа, при которой человек вынужден постоянно пребывать на ногах.
Постинъекционный флебит верхних конечностей тоже зачастую возникает на фоне варикозного расширения вен. Патология может быть следствием травмирования сосуда при инъекционном или капельном внутривенном введении препарата, а также продолжительного нахождения в вене катетера. С постинъекционным флебитом в основном сталкиваются люби, потребляющие инъекционные наркотические препараты, а также проходящие курс химиотерапии.
Особенности и причины развития
При наличии определенных условий воспалительный процесс поражает стенки сосудов любой локализации, однако в подавляющем большинстве случаев болезнь затрагивает вены нижних конечностей, и в первую очередь – поверхностные сосуды, деформированные варикозной болезнью. Глубокие вены, наряду с поверхностными, воспаляются примерно у 10% пациентов. Клиническая картина формируется под влиянием ряда факторов: роста показателя свертываемости крови под влиянием изменения ее состава, скорости кровотока, наличия деформаций или повреждений сосудистой стенки и т.д.
К причинам тромбофлебита относят:
- фактор генетической предрасположенности;
- варикозную болезнь, которая приводит к застою крови в венах ног;
- рану или травму нижней конечности, сопровождающуюся гнойным процессом;
- послеоперационный восстановительный период (в том числе после медаборта);
- послеродовый период;
- длительное пребывание катетера в вене;
- постельный режим или малоподвижность пациента;
- обезвоживание организма;
- возраст после 40 лет.
Развитию воспалительного процесса способствует любое заболевание или состояние, связанное с понижением иммунитета.
Симптомы флебита
При воспалительном поражении поверхностных вен на первый план выходят местные симптомы, такие как:
- сильная боль, напряжение в области пораженной вены;
- покраснение и уплотнение кожного покрова над воспаленным участком;
- образование красных полос по ходу пораженного сосуда;
- повышение температуры тела.
Признаки флебита глубоких вен будут отличаться. В первую очередь у больного повышается температура тела, в пораженном месте возникает болезненность, выраженная отечность. Кожа над пораженным участком бледнеет, приобретая мраморно-белый оттенок Если лечение флебита острой формы отсутствует, возрастает риск развития тромбофлебита, при котором на воспаленных стенках сосуда образуются тромбы. При хроническом течении
Анализы и диагностика
Поверхностная форма флебита определяется уже во время первичного осмотра. Пораженная конечность выглядит отечной, гиперемированной, при пальпации ощущается уплотнение над воспаленным участком. Чтобы диагностировать поверхностный и глубокий флебит, назначается комплексная диагностика, состоящая из таких видов процедур:
- Гемостазиограмма. Это лабораторный анализ крови для определения гиперкоагуляции и склонности к тромбообразованию.
- Ддимер- маркер- тромбообразования
- Агрегация тромбоцитов. Анализ крови, указывающий на риск тромбоза, необходимость лечения
- Анализ крови на наличие инфекционного возбудителя.
- Ультразвуковое дуплексное сканирование сосудов. Позволяет оценить строение и проходимость вен, а также оценить характер тока крови по ним, определить точную локализацию патологического процесса в венах, оценить характер тока крови по пораженному сосуду.
- УЗГД вен. Допплеровское исследование позволяет оценить степень их проходимости, выявить участки с нарушенным кровообращением.
Дополнительно может назначаться компьютерная или магнитно-резонансная томография, которая позволит детально исследовать вены, их расположение, увидеть зоны воспаления.
Лечение флебита
Лечение флебита руки или ноги может проводится амбулаторно или в условиях стационара. Все зависит от характера течения болезни, вида, наличия сопутствующих осложнений. Если диагностирован поверхностный флебит вены, лечение проводится амбулаторно. Для купирования воспалительного процесса и сопутствующей симптоматики, а также укрепления венозных стенок и нормализации кровотока применяются следующие группы медикаментозных средств:
- Нестероидные противовоспалительные. Помогают устранить воспалительный процесс, отечность, гиперемию, обладают выраженным обезболивающим эффектом.
- Венотоники. Укрепляют сосудистые стенки, повышая их эластичность, способствуют нормализации кровообращения.
- Ангтикоагулянты. Обладают кроворазжижающим эффектом, предотвращают тромбообразование.
При необходимости применяются антибиотики широкого спектра действия, а также антигистаминные средства. После купирования воспалительного процесса, флебит нижних конечностей можно лечить с применением физиотерапевтических процедур, которые:
- восстанавливают трофику тканей;
- стимулируют регенерационные процессы;
- повышают местный иммунитет;
- предотвращают рецидивы;
- обладают общеукрепляющим действием.
Эффективными при флебите являются такие методы физиотерапии:
- лекарственный электрофорез;
- магнито- или лазеротерапия;
- дарсонвализация;
- диадинамические токи;
- грязевые аппликации;
- УФО;
- УВЧ;
- иглорефлексотерапия и пр.
Для предотвращения рецидивов рекомендуется регулярно использовать компрессионный трикотаж, который защитит вены от перерастяжения, поможет нормализовать кровообращение и внутрисосудистое давление, минимизировать риски распространения патологии.
Как лечат
Для лечения тромбофлебита современная медицина применяет различные методы, от медикаментозной терапии до хирургического вмешательства, в зависимости от тяжести заболевания и его стадии. Большинству пациентов, как правило, назначают консервативную терапию, целью которой становится прекращение воспалительного процесса и снижение риска тромбоза сосудов. С этой целью врач назначает:
- противовоспалительные нестероидные препараты;
- лекарства антикоагулирующего действия;
- ферментативную терапию;
- лечение флеботониками;
- местные компрессы и мази;
- при наличии гнойного процесса – антибиотикотерапию.
Больному показан постельный режим, однако лечиться он может в домашних условиях, если отсутствует угроза развития осложнений. Важное значение придается механической поддержке сосудов: необходимо бинтовать пораженную конечность эластичным бинтом и/или носить специальное компрессионное белье. При наличии риска прогрессирования болезни и перехода на глубокие вены назначают хирургическое удаление тромбированного сосуда.
Профилактика
Предотвратить развитие флебита помогут такие правила профилактики:
- соблюдение основ здорового образа жизни;
- отказ от табакокурения, употребления алкоголя;
- правильное питание;
- контроль массы тела;
- подключение умеренных физических нагрузок при сидячем образе жизни;
- нормализация режима труда и отдых
- гемостазиограмма, ДДимер, АТ3 –исследование крови 1 раз в год.
При появлении любых подозрительных симптомов не заниматься самолечением, а как можно скорее обратиться за профессиональной помощью флеболога. Только правильное и адекватное лечение поможет остановить прогрессирование воспаления и предупредить серьезные осложнения.
Прогноз
Опасные для жизни осложнения встречаются редко. Эмболия лёгочных артерий наблюдается лишь в 2% случае в подключичного тромбоза. Даже при немедленном вмешательстве, у некоторых пациентов не восстанавливается функциональность руки полностью, а сохраняются остаточные симптомы или необходимость продолжительного лечения. Тяжёлой венозной недостаточности руки обычно не возникает. Серьёзной угрозы для жизни тромбоз подключичной вены не несёт. После адекватного лечения отёк значительно уменьшается, однако полная проходимость восстанавливается редко. При сохранении причин для подключичного тромбоза могут возникать рецидивы заболевания, поэтому необходимо их выявлять и устранять. В качестве напоминания о перенесённом венозном тромбозе у пациента остаётся увеличение плеча в объёме и сеть видимых подкожных вен в области плечевого сустава.
Профилактика флебита при беременности
В период беременности каждая женщина может столкнуться с флебитом, особенно если ранее у нее был диагностирован варикоз нижних конечностей. Во время беременности большинство препаратов, используемых для лечения флебита, категорически противопоказаны. Поэтому необходимо предпринять все меры, способствующие профилактике такого сосудистого заболевания. На протяжении всего периода вынашивания малыша полезно соблюдать такие несложные рекомендации:
- совершать ежедневные пешие прогулки на свежем воздухе;
- регулярно делать зарядку, обладающую общеукрепляющим эффектом;
- контролировать вес;
- правильно питаться;
- при наличии подозрительной симптоматики обращаться к врачу, а не ждать, что ситуация разрешиться сама по себе.
Последствия заболевания
Если игнорировать потребность в лечении и ничего не делать, флебит может стать тромбофлебитом. В итоге один из образовавшихся тромбов может в любой момент оборваться и перекрыть кровоток, а это может привести к смерти. Перенесенный флебит, в свою очередь, может вызвать посттромбофлебитическую болезнь.
Наиболее распространено заболевание среди:
- спортсменов;
- людей с варикозом;
- курящих;
- наркозависимых;
- людей, которым на протяжении длительного времени вводят лекарства, используя венозный катетер.
Диета
При флебите необходимо кардинально пересмотреть свои пищевые привычки и отказаться от продуктов, содержащих большое количество соли, животных жиров, консервантов и прочих химических добавок. Питаться желательно часто, но понемногу. Блюда готовить щадящими методами: на пару, в духовке, на гриле или просто отварить в воде. Диета при тромбофлебите При тромбофлебите рацион должен состоять из таких групп продуктов:
- рыба, морепродукты;
- постное мясо;
- крупы: гречка, рис, овсянка;
- свежие овощи, фрукты, ягоды, зелень;
- молочные и кисломолочные продукты;
- свежевыжатые соки, морсы;
- сухофтукты, семечки, орехи.
Что запрещено при тромбофлебите?
В случае развития у человека заболевания ему строго запрещается:
- Носить неудобную обувь на высоком каблуке.
- Поднимать тяжёлые предметы.
- Заниматься спортом, предусматривающим интенсивную нагрузку на конечности.
ТФ глубоких вен является ограничением для посещения сауны, поилки и бани. Это связано с тем, что высокие температуры в значительной степени ускоряют кровообращение, это крайне негативно сказывается на течении болезни.
Категорически запрещено набирать лишние килограммы, в связи с чем человек должен уделять особое внимание правильному питанию. Следует исключить из рациона животные жиры, которые можно заменить растительными маслами. Количество потребляемой соли нужно свести к минимуму, для того чтобы устранить отёчность. Отказ от алкоголя и курения носит обязательный характер при ТФ.
Стоимость лечения флебита
Стоимость лечения флебита для каждого пациента рассчитывается отдельно. Во внимание берутся следующие факторы:
- стадия, на которой диагностировано заболевание;
- используемые методы терапии;
- длительность курса лечения;
- наличие осложнений и пр.
Чтобы получить более расширенную консультацию и записаться к специалисту Международной клиники «Гемостаза», позвоните по номеру +7 или заполните онлайн-форму на сайте. УЗД сосудов делает эксперт, профессор Балахонова Т.В, лечение проводит врач-флеболог, профессор Шиманко А.И.