Возможно лечение по полису омс!
Оставить заявку
Следите за новостями, подписывайтесь на наши социальные сети
Подробности
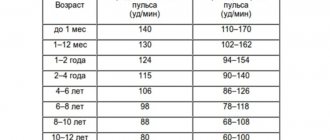
Нарушения сердечного ритма (аритмии), являются состоянием, при которых сердце бьётся нерегулярно, слишком быстро, или слишком медленно. При частых сокращениях сердца – выше 100 ударов в минуту у взрослых это состояние называется тахикардией, при редких – менее 60 ударов в минуту называется брадикардией. Некоторые виды аритмии не имеют симптомов. Если аритмия симптомная, то основными жалобами являются сердцебиение или ощущение паузы между ударами сердца. Иногда пациенты могут жаловаться на головокружение, обморок, одышку или боль в груди. Большинство видов аритмии не являются серьёзной угрозой для пациента, однако нередко могут возникнуть такие осложнения, как инсульт или сердечная недостаточность, а иногда аритмия может привести к остановке сердца.
В Инновационном сосудистом центре работают опытные кардиологи, которые помогут точно определить, почему возникает аритмия сердца и назначить правильное лечение. Помимо медикаментозной терапии, в нашей клинике имплантируют искусственные водители ритма (кардиостимуляторы) любой конфигурации. Своевременное и правильное лечение позволяет нашим пациентам избежать многих осложнений, а значит продлить жизнь и улучшить её качество.
Замедленное сердцебиение — брадикардия
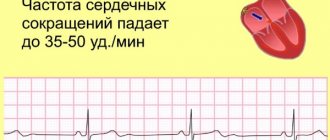
Брадикардия — это состояние, когда сердце бьётся так медленно, что не может перекачивать достаточно крови для удовлетворения потребностей организма. Если брадикардию не лечить, она может привести к чрезмерной утомляемости, головокружению или обмороку, потому что в головной мозг поступает недостаточно крови. Это состояние может быть исправлено с помощью электронного кардиостимулятора, который заставляет сердце биться нормально.
Брадикардия возникает по разным причинам:
- Синдром слабости синусового узла
Появление синусовой брадикардии в результате «неисправности» в синусовом узле (естественный водитель ритма сердца), наступает когда разряды для сокращений возникают слишком редко. Слабость синусового узла может развиваться с возрастом или быть следствием болезни. Некоторые лекарства также могут вызвать или усугубить брадикардию. Эта аритмия может быть временной или постоянной. Её можно лечить с помощью лекарств или с помощью электронного кардиостимулятора.
- Блокада проводящих путей сердца
Блокада сердца-замедление или прерывание электрического сигнала в нижние камеры сердца (желудочки), которые заставляют сердечную мышцу сокращаться. Электрическая проводящая система сердца обычно посылает сигналы из верхних камер сердца (предсердия) к нижним (желудочки), что вызывает согласованные сокращения сердечной мышцы. Полная блокада атриовентрикулярного узла может проявиться внезапной потерей сознания, так как желудочки без стимула из синусового узла сокращаются очень редко. Искусственный водитель ритма может устранить эту проблему и нормализовать функцию сердца.
Советы специалиста: «5 признаков того, что пора к врачу»
Само по себе учащение сердцебиения не обязательно свидетельствует о какой-то болезни. Важно, при каких обстоятельствах это происходит и чем сопровождается. Ниже приведены ситуации, при которых необходимо обратиться к врачу:
- учащенное сердцебиение появляется в покое;
- увеличение ЧСС сопровождается сильной болью в сердце;
- человек часто теряет сознание;
- тахикардия возникает резко и внезапно и так же прекращается;
- увеличение ЧСС ухудшает симптомы имеющейся кардиологической патологии.
Учащённое сердцебиение — тахикардия
- Наджелудочковые тахикардии
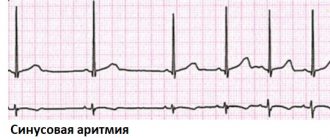
Это учащённое сердцебиение в предсердиях (верхних камерах сердца) или в атриовентрикулярном (предсердно-желудочковом) узле – электрическом соединении между предсердиями и желудочками. Первые признаки мерцательной аритмии сердца выявляются обычно на ЭКГ. Мерцательная аритмия может быть постоянной или пароксизмальной (периодической) формы, от чего зависит подход к лечению. Синусовая тахикардия — учащённое сердцебиение с формированием правильных комплексов на ЭКГ. Синусовая аритмия обычно связана с эмоциональным фоном, повышенной температурой, эндокринными заболеваниями щитовидной железы, а так же преобладанием симпатической вегетативной нервной системы.
- Трепетание предсердий
Для возникновения трепетания предсердий нужно чтобы дополнительный или ранний электрический импульс двигался вокруг предсердия по круговой траектории, а не по своему обычному пути. Этот электрический сигнал вызывает очень частое сокращение предсердий, что обычно не угрожает жизни, но может вызвать боль в груди, головокружение или другие более серьёзные проблемы. Многие хронические заболевания сердца приводят к развитию трепетания и мерцательной аритмии — его разновидности.
- Мерцательная аритмия
Ишемическая болезнь сердца нередко приводит к аритмии. Эта распространённая форма тахикардии чаще встречается у женщин и проявляется при избыточной электрической активности в предсердиях, которая крайне дезорганизована. Проявлением этой электрической активности являются очень частые и хаотичные сокращения предсердий. Предсердия теряют сократительную функцию, что приводит к застою в них крови и может способствовать образованию сгустков. Тромбы и являются главной причиной осложнений и опасности мерцательной аритмии, так как они могут оторваться из предсердий и попасть в общий кровоток. Такой тромб может вызвать закупорку любой артерии в организме (эмболию), что приводит к инсульту или гангрене конечностей.
- Пароксизмальная суправентрикулярная тахикардия (PSVT)
При PSVT появляется учащение сердечных сокращений от 140 до 250 ударов в минуту (при норме 60-90 ударов в минуту). Почему это состояние бывает, доставляет неприятности, но редко опасно для жизни? Причины возникновения этого вида аритмии сердца связаны с врождёнными дополнительными электрическими путями между предсердиями и желудочками. Идиопатическая суправентрикулярная тахикардия лечится при помощи разрушения дополнительных электрических путей методом радиочастотной абляции. Тахикардия ощущается как усиленное сердцебиение и очень тревожит пациентов.
- Синдром Вольфа-Паркинсона-Уайта (WPW)
У людей с синдромом Вольфа-Паркинсона-Уайта (ВПУ) дополнительные, аномальные электрические пути в сердце приводят к периодам очень быстрого сердцебиения (тахикардия). Большинство людей с синдромом WPW могут вести нормальную жизнь. Многие не имеют никаких симптомов и нет эпизодов тахикардии. У некоторых людей синдром WPW может вызвать учащённое сердцебиение (пароксизмальная наджелудочковая тахикардия), когда частота сердечных сокращений поднимается до 240 ударов в минуту (при норме от 60 до 80 ударов в минуту). Другие симптомы включают сердцебиение, одышку, обмороки и стенокардию (боль в груди) при физической нагрузке. Первые симптомы этой формы аритмии сердца не всегда требуют лечения, но необходимо тщательное обследование у кардиолога.
- Желудочковая тахикардия
Желудочковая тахикардия возникает, когда желудочки (нижние камеры сердца) сокращаются слишком быстро, чем опасна эта аритмия для жизни. Это состояние может быть очень серьёзным, так как желудочки отвечают за перекачивание крови к остальной части тела. Если тахикардия становится настолько тяжёлой, что желудочки не могут эффективно качать кровь, это может быть опасно для жизни. Тахикардию можно лечить с помощью лекарств. Другие процедуры включают в себя имплантацию дефибриллятора, катетерную радиочастотную абляцию или хирургическое удаление дополнительных проводящих путей сердца. Желудочковая экстрасистолия — аритмия сердца, которая проявляется как внезапный сильный перебой в работе сердца. Она хорошо видна на ЭКГ и прерывает нормальный сердечный ритм. Бигемения — одна экстрасистола через каждый нормальный сердечный цикл. Тригемения — экстрасистола через два нормальных цикла. Этот плохой прогностический признак имеет большое значение и требует незамедлительного обращения к кардиологу.
- Фибрилляция желудочков
Хаотичные и неэффективные сокращения желудочков возникают в ситуации, когда электрический сигнал, который обычно вызывает сердцебиение распадается и уходит по случайным траекториям вокруг желудочков вместо того, чтобы следовать своему обычному маршруту. В результате возникают серии быстрых, но неэффективных сокращений желудочков, что приводит к потере сознания в результате резкого снижения артериального давления. Это значит, что без экстренного лечения, фибрилляция становится смертельной, так как это выключение насосной функции сердца и остановка кровообращения. Фибрилляцию можно остановить электрическим разрядом или ударом в область сердца, используя аппарат — дефибриллятор. Разряд позволяет «перезагрузить» электрическую активность сердца и вернуться в нормальный ритм. Фибрилляция желудочков происходит при инфаркте миокарда, тяжёлых хронических сердечных заболеваниях, геморрагическом шоке, внутрисердечных процедурах.
Симптомы заболевания
Для тахикардии, являющейся признаком какого-либо заболевания, характерны следующие симптомы.
- Ощущение перебоев и/или «провалов» в работе сердца – самые распространенные проявления.
- Одышка (нехватка воздуха), которая возникает при незначительной физической нагрузке или даже в состоянии покоя.
- Боли в области сердца (сопровождают приступ тахикардии при вегето-сосудистой дистонии и некоторых других заболеваниях).
- Головокружение и потемнение в глазах, предобморочное состояние и даже обморок (это связано с нарушением кровоснабжения мозга).
В целом, проявление клинических симптомов тахикардии зависит от характера основного заболевания, а также от степени выраженности и продолжительности самой аритмии.
Прогноз
Аритмии сердца опасны тем, что могут приводить к внезапной остановке сердца из-за полной блокады проводимости. При тяжёлых нарушениях ритма высока вероятность фибрилляции желудочков с летальным исходом. Мерцательная аритмия приводит к образованию тромбов в предсердиях и переносу их в другие органы с развитием инсульта и гангрены конечностей. Вероятность неблагоприятного исхода у больных с аритмиями зависит от формы нарушения ритма и составляет более 20% в год. Не стоит рассчитывать на народные средства — аритмия очень опасна и требует коррекции у профессионального кардиолога.
Симптомы и признаки состояния
Зачастую СТ никак себя не проявляет и человек прекрасно себя чувствует. Некоторых пациентов беспокоят учащенное сердцебиение, усталость, головокружение, тошнота. У людей, страдающих неврозами, это может сопровождаться чувством страха.
При СПОТ эти симптомы возникают, когда человек долго лежал, а затем резко встал, но они быстро проходят (через несколько минут).
Часть больных мне рассказывают, что они испытывают затруднение дыхания и боли в сердце, могут даже упасть в обморок из-за снижения артериального давления.
При СТ может утяжеляться течение кардиологического заболевания.
Помимо этих жалоб, у пациентов с синдромом автономной дизрегуляции имеется множество других симптомов: зябкость, холодные конечности, ощущение покалывания в руках и ногах, разнообразные расстройства со стороны желудочно-кишечного тракта (отрыжка, метеоризм, тяжесть в животе, непостоянные запоры или диарея) при отсутствии подтвержденного гастроэнтерологического заболевания, потливость, нарушение менструального цикла у женщин.
Каких-либо специфических изменений на кардиограмме, кроме увеличения ЧСС, при СТ нет.
Пароксизмальный вариант
Приступообразно протекающая СТ носит название синоатриальная реципрокная тахикардия (СРТ). Это достаточно редкая форма: среди всех видов пароксизмальных тахикардий она составляет около 2—3 %. Ее отличительная черта — внезапное начало и прекращение тахикардии.
Такой тип течения я встречаю только у людей, имеющих сердечную патологию.
Так как эта тахикардия начинается остро, клинические проявления (головокружение, затруднение дыхания, боли в сердце) выражены ярче, чем при простой СТ. Хотя возможны и бессимптомные приступы.
При СРТ на электрокардиограмме всегда перед пароксизмом присутствует предсердная экстрасистола.
Умеренная тахикардия
Незначительное увеличение ЧСС (от 90 до 110) называется умеренной тахикардией. Причины ее возникновения ничем не отличаются от обычной СТ. Она может отражать тяжесть заболевания или состояния, вызвавшего учащение сердцебиения.
Хотя большинство пациентов могут и не чувствовать умеренную тахикардию, она требует такого же внимания, что и СТ.
Пароксизмальная тахикардия: опасность и группы риска
Тахикардия пароксизмального типа оказывает негативное влияние на здоровье человека. Выражается это в следующем:
- «изнашивание» сердечной мышцы;
- кардиогенный шок;
- снижается эффективность работы системы кровообращения;
- развитие сердечной недостаточности;
- отек легких.
Рецидивирующая форма заболевания может спровоцировать возникновение аритмогенной кардиомиопатии. В особо тяжелых случаях болезнь может вызвать клиническую смерть и летальный исход.
Наиболее часто пароксизмальная тахикардия поражает пожилых людей, имеющих в своем анамнезе инфаркт, миокарда, ишемическую болезнь сердца и болеющих гипертонией или пороком сердца.
Диагностика и лечение
Вертикальная синусовая тахикардия требует незамедлительной диагностики и лечения.
Чтобы выявить подобное заболевание необходимо осуществить ряд исследований. Среди них главенствующую роль отдают ЭКГ. Ведь суточный мониторинг ЭКГ по холтеру отличается высокой степенью информативности и безвреден для больного.
Как лечится синусовая тахикардия? ЧСС необходимо довести до оптимального уровня.
Оно подразумевает ряд мер по снижению чистоты сердечных сокращений и осуществляется при помощи седативных средств, а также консультаций у психолога. При наличии тахикардии рефлекторного или компенсаторного характера, необходимо устранить причины проблемы. Иначе терапия по снижению ЧСС может вызвать падение артериального давления и только ухудшить ситуацию.
Тахикардии: одинаковые, но разные
Миокард состоит из двух типов клеток — типичных, которые только сокращаются, и атипичных. Последние выполняют непривычную для мышечных клеток функцию: в них появляется электрический импульс, который передается дальше по проводящей системе таких же клеток и обеспечивает сокращение камер сердца. Большие скопления таких клеток называют узлами.
ЧСС может ускорить любой из элементов проводящей системы сердца
Главными элементами проводящей системы являются в порядке убывания:
- синоатриальный узел (его также называют водителем ритма, поскольку в норме сердце сокращается именно по его команде) — он расположен над правым предсердием;
- атриовентрикулярный узел (или АВ-узел) — скопление атипичных клеток миокарда на границе предсердий и желудочков;
- пучок Гиса — группа клеток, передающих импульс с АВ-узла на желудочки через волокна Пуркинье.
Каждый из этих элементов имеет собственную электрическую активность, из-за чего и возникает многообразие тахикардий: увеличение частоты сердечных сокращений (ЧСС) может возникнуть на любом из этапов проведения импульса. Поэтому все тахиаритмии (нарушения сердечного ритма по типу ускорения) делят на две группы в зависимости от источника генерации импульса:
- 1 Наджелудочковые — импульс рождается в предсердиях или выше пучка Гиса (в синоатриальном или атриовентрикулярном узле).
- 2
Желудочковые — источником импульса являются ножки пучка Гиса, волокна Пуркинье или рабочий миокард желудочков.
В группу наджелудочковых тахикардий включают синусовую. Это единственный физиологический вид ускорения ЧСС, который возникает при стрессе, у детей и беременных. Все остальные наджелудочковые и желудочковые виды тахикардий в норме не встречаются
При патологических видах тахикардий источником ритма становится другой элемент проводящей системы, который генерирует импульсы с большей, чем синусовый узел, частотой
Лечение синусовой аритмии
Физиологическая синусовая аритмия лечения не требует. Изредка назначаются успокоительные препараты растительного происхождения.
Для избавления от патологической синусовой аритмии нужно вылечить заболевание, следствием которого она является.
При синусовой тахикардии лечение преимущественно медикаментозное и направлено на снижение частоты сердечных сокращений. Для этого применяют успокоительные препараты (пустырник, валериана), бета-адреноблокаторы и др.
Лечение синусовой брадикардии направлено на повышение частоты сердечных сокращений. Для этого применяют как лекарственные препараты (симпатомиметики, холиноблокаторы), так и вживление электрокардиостимулятора при тяжелой брадикардии, угрожающей жизни больного.
Синусовая экстрасистолия лечится антиаритмическими средствами.
Причины
Заболевание провоцируют следующие факторы:
- сердечная недостаточность и высокий риск появления инфаркта, миокардитов, кардиосклероза и т.п.
- сбои работы эндокринной системы: может провоцироваться тиреотоксикозом, увеличением продуцирования таких гормонов, как адреналин при феохромоцитоме;
- нагрузки физического и психоэмоционального характера: стресс, чрезмерный восторг, тяжелый труд;
- беременность: синусовая тахикардия при беременности встречается довольно часто и требует четкого контроля со стороны медицинского работника, который ведет беременность женщины;
- нарушения работы вегетативной нервной системы: невроз, аффективный психоз; нейроциркуляторная дистония;
- врожденные аномалии развития организма.
Все эти факторы, вызывающие проблемы с сердечным ритмом у здорового человека, у женщин при беременности или у детей могут наблюдаться в комплексе, а могут появляться по одному.
Фибрилляция предсердий или желудочков
Фибрилляцией, или мерцанием, миокарда называют частые нескоординированные между собой сокращения. Мерцать могут как верхние отделы сердца (предсердия), так и нижние (желудочки).
Фибрилляция является непосредственным механизмом внезапной сердечной смерти. При подозрении на мерцательную аритмию необходимо немедленно обратиться за медицинской помощью
При фибрилляции не происходит полноценного сокращения сердечных отделов: один общий импульс распадается на части, хаотично подергивая миокард без малейшей синхронизации. Это приводит к застою крови внутри камер сердца. Органы в большом круге кровообращения начинают испытывать кислородное голодание, как и сама сердечная мышца. В это время кровь застаивается в полости предсердий или желудочков, из-за чего повышается риск формирования тромба. Если сердце наконец сократится с достаточной силой, кровяные сгустки попадут в кровоток и с большой вероятностью закупорят протоки артерий.
Осложнения фибрилляции:
- остановка сердца
- инсульт
- инфаркт
- тромбоэмолия (закупорка тромботическими массами) сосудов внутренних органов и конечностей
Опасность тромбоэмолии после эпизода фибрилляции сохраняется до трех недель.
Коварство фибрилляции заключается в том, что ее эпизоды могут протекать бессимптомно. Однако мерцательная аритмия никогда не возникает в здоровом сердце. Это обязывает каждого, у кого есть заболевание сердечно-сосудистой системы, регулярно посещать кардиолога для оценки состояния сердца и сосудов, а также знать методику оказания первой помощи при эпизодах тахикардии.
Профилактика развития тахикардии
Сама по себе тахикардия не является болезнью — она лишь симптом, говорящий о наличии других проблем с сердцем. Поэтому профилактика должна быть направлена на предотвращение развития сердечно-сосудистой патологии.
Первичной профилактикой заболеваний миокарда (предупредительными мерами, рекомендованными к выполнению людям со здоровым сердцем и сосудами) является соблюдение постулатов здорового образа жизни. К ним относится достаточная двигательная активность, поддержание оптимальной массы тела, отказ от вредных привычек, полноценный сон и сбалансированное питание. Особое внимание этим правилам должны уделять люди с установленными факторами риска по развитию сердечно-сосудистой патологии.
Меры вторичной профилактики должны выполнять люди с уже диагностированной патологией сердца, чтобы избежать осложнений. Эти меры включают соблюдение рекомендаций лечащего врача, прием назначенных препаратов и своевременные визиты к кардиологу. Посещайте доктора не реже одного раза в год до 35 лет или один раз в шесть месяцев после 35.
Как появляется
Данное заболевание может диагностироваться у совершенно здоровых людей разных возрастных категорий. Однако чаще оно встречается у женщин и мужчин старших возрастных групп, имеющих проблемы с сердцем. Нередко может быть обнаружена синусовая тахикардия у ребенка малого возраста.
Что вызывает увеличение количества сокращений сердца, и каковы причины заболевания подобного характера? В здоровом организме автоматизм синусового узла повышается во время психоэмоциональной или физической перегрузки, а также при чрезмерном употреблении кофе и других кофеинсодержащих продуктов. Таким образом, организм обеспечивает оптимальное кровоснабжение всех органов в те моменты, когда он выполняет напряженную работу.
Иными словами, это вполне адекватная реакция здорового организма на активную работу симпатической нервной системы. Также синусовая тахикардия код мкб может наблюдаться и у человека с вполне здоровым сердцем, но если он заражен какой-либо инфекцией, страдает от анемии или имеет проблемы с щитовидной железой. К тому же стоит отметить, что подобные проблемы могут быть вызваны такими средствами, как:
- эуфиллин;
- глюкокортикоидные гормоны и т.п.
Клинический случай
К участковому терапевту обратилась женщина 39 лет с жалобами на постоянное учащенное сердцебиение до 110 в минуту, периодически появляющееся головокружение. Данные симптомы беспокоят пациентку в течение месяца. По словам пациентки, пульс всегда был в пределах 70—80/мин. При осмотре выявлены высокая ЧСС (106/мин.) и небольшое повышение артериального давления (130/80 мм рт. ст.). На ЭКГ зарегистрирована синусовая тахикардия. Клинических и лабораторных признаков заболеваний сердца и других патологий не обнаружено. При подробном расспросе пациентка отметила, что страдает хроническим ринитом и принимает сосудосуживающие капли в нос («Нафтизин») по 8—10 раз в день в течение 2 месяцев. Было выдано направление к оториноларингологу. Через некоторое время после о и назначения грамотной терапии пульс и давление нормализовались.
Как лечат синусовую тахикардию
Так как синусовая тахикардия имеет множество причин, в первую очередь необходимо выяснить, из-за чего она развилась.
Лечение синусовой тахиаритмии включает немедикаментозные и медикаментозные способы. Нелекарственное лечение подразумевает отказ от курения, ограничение употребления алкоголя, исключение из рациона кофе.
Терапия основного заболевания быстро приводит к нормализации ЧСС.
Если СТ возникла на фоне невротического состояния, применяются успокоительные лекарственные средства (транквилизаторы) и антидепрессанты («Флуоксетин») в виде таблеток.
Пациентам с синдромом постуральной тахикардии я рекомендую принимать контрастный душ, потреблять достаточное количество воды и соли. Если это оказалось неэффективным, я назначаю «Флудрокортизон» — минералокортикоидный гормональный препарат, позволяющий удерживать жидкость в сосудистом русле.
Для снятия приступа СРТ очень хорошо помогает вагусная проба Вальсальвы — натуживание лица с раздуванием щек в течение 20—30 секунд после максимального вдоха.
Если СТ сопровождается тяжелой симптоматикой (плохо переносится пациентом), я использую лекарственные средства (ЛС).
В своей практике я отдаю предпочтение бета-адреноблокаторам – «Бисопролол» («Конкор»), «Метопролол», «Небиволол». Эти препараты снижают чувствительность сердца к различным стимулирующим факторам, а также замедляют проведение нервных импульсов в проводящей системе.
Бета-адреноблокаторы прекрасно подходят людям как без кардиальной патологии, так и с заболеваниями сердца (хроническая сердечная недостаточность). Однако в ряде случаев они противопоказаны, например людям с тяжелыми бронхообструктивными болезнями (ХОБЛ, бронхиальная астма).
Хорошим «пульсурежающим» действием обладает «Ивабрадин» («Кораксан») — блокатор If-каналов синусного узла. Также неплохо снижают ЧСС блокаторы кальциевых каналов («Верапамил», «Дилтиазем»). Эти ЛС не стоит использовать у пациентов с выраженной сердечной недостаточностью (III-IV ФК).
Если применение указанных ЛС оказалось безуспешным, я назначаю сердечные гликозиды («Дигоксин»). Но с ними стоит быть осторожным, так как они могут спровоцировать другие нарушения ритма сердца.
Для профилактики приступов при пароксизмальной СРТ эффективны антиаритмические лекарства, стабилизирующие клетки проводящей системы и нормализующие частоту пульса, — «Пропафенон», «Флекаинид».
Все вышеперечисленные меры позволяют мне добиться уменьшения ЧСС у преобладающего большинства пациентов.
Однако бывает так, что никакая лекарственная терапия не помогает. Если при этом СТ значительно ухудшает состояние пациента, я обращаюсь к кардиохирургам для проведения РЧА (расшифровка — радиочастотная абляция). При этой операции участок сердца, вызывающий СТ, разрушается высокочастотным током. Однако после РЧА практически всегда требуется установка постоянного электрокардиостимулятора.
РЧА должна быть последним методом лечения СТ, когда перепробовано все остальное.