Термином «гидроперикард» обозначают скопление более 50 миллилитров жидкости в полости перикарда. Нормальное ее количество — примерно 30 мл. Воспаление в перикарде начинается с болевого синдрома и выслушиваемого шума трения перикарда. Далее увеличивается количество жидкости в сердечной сорочке.
- Этиология
- Патогенез
- Симптомы и диагностика
- Лечение
- Осложнения и прогноз
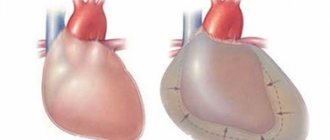
Влияние перикардиального выпота на динамику крови существенно зависит от скорости его накопления и растяжимости наружного листка перикарда. Если жидкость накапливается быстрыми темпами, могут случиться выраженные гемодинамики. А постепенное увеличение количества жидкости в течение долгого времени может никак не проявляться. Из-за перикардиального выпота усложняется наполнение кровью сердца, уменьшается ее приток, происходит застой в большом круге кровообращения и, частично, в малом.
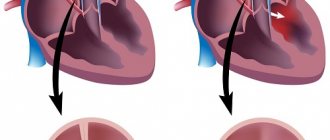
Тампонада сердца появляется, когда скапливается большое количество жидкости, из-за чего ограничивается наполнение желудочков и предсердий, начинается застой в венах большого круга кровообращения и уменьшение сердечного выброса вплоть до полной остановки кровообращения. Экссудативный перикардит с тампонадой сердца делят на два вида: острый и подострый.
Причины развития состояния
В норме между листками перикарда находится небольшое количество жидкости, которая выполняет роль смазки и защитного барьера. Если же вследствие какого-либо патологического процесса ее объем возрастает или в полость попадает кровь, давление повышается и сердечные камеры сдавливаются. Кровь не поступает в предсердия и желудочки, в результате чего сердце может остановиться.
Как уже говорилось, патология может развиваться хронически и остро.
В первом случае жидкость постепенно заполняет полость перикарда, он растягивается и может вместить значительный объем (больше 1 литра). При этом развивается хроническая сердечная недостаточность.
Данный вариант возникает вследствие экссудативного перикардита, причинами которого могут быть:
- инфекционные заболевания;
- аутоиммунные патологии;
- онкологические новообразования;
- эндокринопатии.
Если же состояние развивается быстро (например, при гемотампонаде вследствие проникающего ранения), перикард не может адаптироваться и возникает синдром острой сердечной недостаточности.
Этиология
Причинами тампонады сердца могут быть:
- туберкулез
- острый перикардит (вирусный или идиопатический)
- влияние радиационного излучения
- злокачественные опухоли
- системные болезни соединительной ткани (СКВ, ревматоидный артрит)
- травма
- синдром Дресслера
- постперикардотомный синдром
Каждая болезнь, которая поражает перикард, может привести к скоплению жидкости в его полости. Острая тампонада сердца может появиться вследствие полученной травмы, в том числе ятрогенной при установке ЭКС, разрыва аорты при расслоении ее аневризмы, разрыва сердца при инфаркте миокарда (ИМ). Подострая тампонада сердца, как правило, появляется как следствие перикардита (идиопатического или же вирусного), при уремии или опухоли в перикарде. В большинстве случаев причину экссудативного перикардита медики не могут вычислить, даже когда проводится операция.
Клинические проявления и типичные симптомы
Симптоматика зависит от патогенеза заболевания. В случае хронического воспаления перикарда клиническая картина развивается медленно, на фоне основной болезни. При этом наиболее характерны следующие признаки:
- дискомфорт, ощущение тяжести в грудной клетке;
- одышка;
- слабость;
- ЧСС растет, однако пульс слабый, едва прощупывается;
- цианоз, потливость.
Выраженная клиника тампонады проявляется так называемой триадой Бека:
- пониженное АД;
- набухание вен шеи;
- глухие тоны при аускультации.
При гемоперикарде клиника развивается быстро, симптомы ярко выражены:
- резкая, острая боль за грудиной (особенно при разрыве сердечной мышцы);
- триада Бека;
- исчезновение пульса при вдохе;
- нарушение сознания (вплоть до обморока)
- бледность кожи и цианоз лица.
Симптомы тампонады сердца
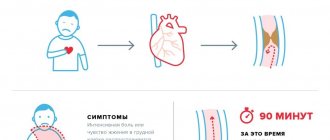
Состояние нарушения сердечной функции, то есть тампонада, определяется кардиологами как опасное для жизни состояние. Раннее распознавание симптомов этого сердечного заболевания предотвращает кардиогенный шок, остановку сердечно-сосудистой системы и даже смерть. По времени появления симптомов тампонады сердца различают два типа:
- подострая тампонада – симптомы появляются не раньше, чем через несколько часов, а иногда и через 4-5 дней,
- Острая тампонада – симптомы появляются через несколько минут после того, как жидкость или кровь начинают появляться в полости перикарда.
Если сбор жидкости или крови происходит быстро и быстро, сердце не может приспособиться к этим условиям. Чем быстрее накапливается жидкость, тем быстрее происходит так называемый декомпенсация кровообращения, обычно называемая недостаточностью кровообращения. Основные симптомы тампонады сердца включают:
- одышка, особенно сильно ощущаемая в положении лежа,
- обмороки или предобморочные состояния,
- учащение пульса,
- внезапный кашель
- тахикардия (сердечная тахикардия)
- расширение яремных вен,
- трудноуловимое сердцебиение, заключающееся в понижении его тона,
- гипотония (пониженное давление),
- холодная, бледная кожа,
- быстрая и частая утомляемость,
- пульс «странный», который на вдохе определенно ниже.
Тампонаду сердца следует подозревать у людей, которые пострадали от сильного удара в области груди, особенно в области грудины. Симптомы тампонады могут привести к так называемой венозный застой (кровь не может поступать к сердцу) и падение артериального давления, а также ишемия других органов. Врачи выделяют классическую триаду симптомов, характерных для тампонады сердца, называемую триадой Бека. Это состоит из:
- гипотония, т.е. систолическое артериальное давление до 90 мм рт.
- тихие (приглушенные) тоны сердца,
- заполнение яремных вен.
Наличие этих трех симптомов вместе явным образом указывает на тампонаду сердца. В условиях стационара это подтверждается наличием серозной жидкости или крови в полости перикарда.
Про
Диагностика
При физикальном обследовании наблюдаются следующие признаки:
- триада Бека;
- расширение границ сердца (перкуторно);
- ослабление или полное исчезновение сердечного толчка.
ЭКГ показывает достаточно неспецифичную картину — снижение вольтажа, аритмии, тахикардию, электрическую альтернацию.
Рентгенография органов грудной клетки — увеличенные границы сердца.
Основным методом диагностики данного состояния является эхокардиография. Этот метод позволяет:
- обнаружить жидкость в полостях перикарда и определить ее количество;
- измерить сердечный выброс, что дает возможность судить о степени тяжести;
- изучить миокард и крупные сосуды на наличие травматических повреждений;
- выявить диастолический коллапс правого желудочка.
В некоторых случаях проводят чрезпищеводную ЭхоКГ.
Симптомы тампонады сердца и первая помощь
В симптомах тампонады сердца обусловлены накоплением жидкости в перикарде. Это очень серьезное заболевание, угрожающее жизни человека. Однако своевременная диагностика тампонады сердца и принятие соответствующих мер предотвратят остановку сердца и смерть. Поэтому знания о нем очень важны и полезны. Также стоит знать, в чем должна состоять первая помощь при тампонаде сердца.
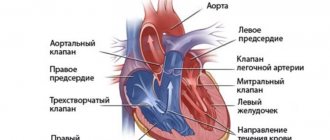
Сердце каждого человека находится в мешковидной мембране, называемой перикардиальным мешком. Его задача – защитить сердце от травм. Полость перикарда расположена между внешней и внутренней пластинками перикарда. Именно здесь скапливается небольшое количество серозной жидкости. Но в случае его превышения происходит тампонада сердца. Тогда работа этого важнейшего органа каждого человека нарушается и требует быстрого медицинского вмешательства.
Неотложная помощь и алгоритм лечения
Тампонада сердца — это жизнеугрожающее состояние, требующее немедленного проведения интенсивной терапии и хирургического вмешательства.
Для поддержания гемодинамики и водно-электролитного баланса пациенту делают инфузию кристаллоидов, альбумина или плазмы. При значительной дыхательной недостаточности показано проведение искусственной вентиляции легких.
Основной методикой лечения является перикардиоцентез — пункция (прокол) сердечной сумки и удаление скопившейся жидкости. Это позволяет разгрузить сердце и восстановить нормальное кровообращение. Отобранное содержимое направляют на патанатомическое исследование. Процедура обычно проходит под контролем ЭХО-КГ.
После стабилизации состояния в полость перикарда вводят дренаж с целью отвода экссудата и профилактики рецидивов, продолжая инфузионную терапию.
Дальнейшее лечение проводят в зависимости от причины. При воспалительных и инфекционных процессах показаны следующие препараты:
- антибиотики;
- глюкокортикостероиды;
- нестероидные противовоспалительные средства.
В более сложных случаях проводят открытое оперативное вмешательство — перикардиотомию. При этом в стенке делают отверстия для ревизии полости и дренирования.
При гемотампонаде обязательным условиям является устранение источника кровотечения в перикард. Операция состоит в ушивании ран миокарда или крупных сосудов.
Лечение
Экссудативный перикардит с тампонадой сердца лечат в стационаре. Желательно учесть природу заболевания. Эффективным средством лечения являются нестероидные противовоспалительные препараты, назначаемые в средних дозировках. Такое лечение проводится и при сухом перикардите. Также иногда применяют глюкокортикостероиды. Эффективен преднизолон в дозе до 60 мг/сут, его принимают на протяжении от 5 до 7 суток, далее дозу медленно снижают. Благодаря этому препарату быстро рассасывается выпот. Если на протяжении 2-недельного лечения глюкокортикостероидами (ГК) нет ожидаемого эффекта, выпот в большом количестве присутствует, то делают пункцию перикарда с введением ГК в полость сердечной сумки. Тактика ведения больного зависит также от объема жидкости в полости перикарда. При небольшом количестве жидкости терапия не требуется.
Для улучшения гемодинамики при гипотонии вводят жидкость — плазму, коллоидные или солевые растворы в количестве 400-500 мл внутривенно. Эффективность этих мероприятий контролируют по повышению систолического давления и систолического выброса. Какой бы вид тампонады сердца не был зафиксирован, нужно вовремя сделать пункцию перикарда. Часто именно это помогает улучшить в значительной мере состояние пациента.
Выводы
Тампонада сердца, вне зависимости от своей причины является опасным для жизни состоянием, требующим немедленной госпитализации и проведения интенсивного лечения. Сдавливание накопившейся жидкостью предсердий и желудочков приводит к значительному снижению фракции выброса и, как следствие, нарушению кровообращения и остановке сердца.
При обнаружении любых признаков острой сердечной недостаточности, таких как одышка, боль за грудиной и цианоз, следует немедленно вызвать скорую помощь. При своевременном лечении прогноз для жизни благоприятный.
Патогенез
Согласно норме, между листками перикарда может быть от 20 до 50 мл жидкости, которая делает более легким их скольжение относительно друг друга. Эта жидкость по своему электролитному и белковому составу соответствует плазме крови. Если там становится более 120 мл жидкости, это увеличивает внутриперикардиальное давление, снижает сердечный выброс и провоцирует артериальную гипотензию.
Клинические проявления коррелируют со скоростью скопления жидкости, ее количеством, особенностями перикарда. Симптомы тампонады сердца возникают, если жидкость быстро скапливается, и достигает количества 200 мл. Если скорость накопления медленная, то симптоматика может не проявляться, даже если жидкости уже 1-2 литра. Повышение внутриперикардиального давления при скоплении жидкости до 5- 15 мм рт.ст. считается умеренным, а более такого количества — выраженным. Диастолическое наполнение желудочко по причине увеличения давления внутри перикарда сопровождается увеличением давления в камерах сердца и легочной артерии, снижением ударного объема сердца и АГ.
Первая помощь при тампонаде сердца
Тампонада сердца требует неотложной медицинской помощи. Пациент не может помочь себе без врача или другой медицинской помощи. Дальнейший прогноз и варианты лечения зависят от своевременной и правильной диагностики. Единственный действенный метод оказания первой помощи при тампонаде сердца – пункция перикардиального мешка и эвакуация жидкости. Эта процедура называется перикардиоцентезом и выглядит следующим образом:
- выполняется или под наблюдением опытного врача в стерильной комнате,
- пункция проводится под местной анестезией специальной иглой,
- после достижения мешка вводится катетер для удаления лишней жидкости или крови,
- сам процесс дренажа выполняется небольшими порциями, чтобы не было слишком сильного беспокойства.
- иногда катетер оставляют на несколько дней
- во время процедуры пациент находится под наблюдением.
Исключением, позволяющим проводить пункцию вне стерильного помещения, является необходимость немедленного выполнения процедуры по жизненно важным причинам, например, во время реанимации. Каждый пациент, перенесший пункцию, должен находиться под контролем эхокардиографии, чтобы не допустить осложнений. Наиболее серьезные осложнения после пункции перикардиального мешка:
- повреждение сердечной мышцы,
- повреждение коронарного сосуда,
- нарушения сердечного ритма ,
- повторная тампонада,
- пневмоторакс.
Второй метод лечения тампонады сердца – операция под общим наркозом в операционной. Так обычно лечат повторную тампонаду. Выбор метода лечения зависит от врача и состояния пациента. Ранние симптомы тампонады сердца позволяют немедленно начать лечение и восстановить нормальное функционирование сердца.
Воробьева Марина
Невролог высшей квалификационной категории (стаж работы 14 лет), врач нейрофункциональной диагностики (стаж работы 12 лет); автор научных публикаций по вертеброневрологии; участникнаучных конференций по неврологии и функциональной диагностике всероссийского и международного значения.
Причины
Наиболее часто тампонада сердца вызывается такими факторами:
- гемоперикардит при повреждениях целостности грудины и сердца;
- разрыв расслаивающейся аневризмы аорты;
- разрыв сердца при инфаркте миокарда;
- кровоизлияния при кардиохирургических вмешательствах;
- длительное течение хронических заболеваний (перикардитов, гемоперикардитов, лимфомы, микседемы, системной красной волчанки, раковых поражение молочной железы, легких и др.);
- развивающаяся во время гемодиализа почечная недостаточность;
- прием антикоагулянтов;
- облучение и др.