Ускоренный метаболизм и увеличенные потребности в кислороде заставляют сердце детей биться чаще. Нормы частоты сердечных сокращений индивидуальны для каждого возраста. Если по каким-то причинам этот показатель превышает норму без видимых на то причин (эмоциональных переживаний или физических нагрузок, перегрева), диагностируют тахикардию. В медицинском (Москва, метро «Отрадное», СВАО) кардиологи занимаются диагностикой и лечением тахикардии у детей. Терапия начинается с устранения первопричины, попутно медики подбирают средства, облегчающие состояние.
Причины и виды
Одной из причин тахикардии сердца в детском возрасте считают непоседливость. Дети постоянно двигаются, что вызывает естественное повышение пульса и учащенное сердцебиение. Возможны и другие факторы:
- обезвоживание;
- шумы в сердце;
- анемия;
- кардиопатия;
- тиреотоксикоз;
- врожденный порок сердца.
Кроме того, бывает две формы заболевания: синусовая и пароксизмальная, которые также развиваются по определенным причинам. Синусовая тахикардия у детей бывает следствием:
- ускоренного роста;
- стресса;
- нарушений со стороны эндокринной или сердечно-сосудистой систем;
- переутомления.
Диагностировать причину пароксизмальной формы сложнее, так как в этом случае кардиоритм учащается и замедляется внезапно. Приступы случаются в любом возрасте, в том числе у новорожденных.
Особенности детской синусовой тахикардии
Содержание
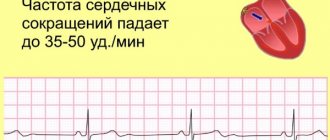
Синусовая тахикардия у детей – это слишком сильное сердцебиение в условиях приемлемого синусового ритма. Признаком ее является пульс более чем в 100 ударов в минуту для взрослых. У детей планка, выше которой частота сердечных сокращений считается (ЧСС) аномальной, зависит от возраста. Чем старше ребенок, тем ниже порог, за которым определяется патология.
Причины данного заболевания
Предпосылки учащенного сердцебиения немного отличаются у грудничков и подростков. Если говорить о новорожденных, сильно учащение сердцебиение у них связано с тем, что автоматизм синусового узла повышен. Конкретные причины кроются в следующем:
- физиологические причины: перегрев, пеленание, боль, беспокойство, осмотр;
- патология;
- миокардиты;
- гипогликемия;
- поражение нервной центральной системы.
Данный синдром является доброкачественным состоянием для новорожденных
Если у грудничка наблюдается синусовая тахикардия длительный промежуток времени, может быть нарушен метаболизм миокарда. Однако чаще всего для новорожденных обсуждаемый нами синдром является доброкачественным состоянием. Причины, по которым тахикардия синусового вида возникает у подростков, несколько иные:
- возрастные особенности, например, сильный рост организма;
- эмоциональное перенапряжение;
- заболевания, эндокринные, сердечно-сосудистые и так далее;
- физическое перенапряжение.
Виды и симптомы
Синусовая тахикардия может быть трех видов:
- Умеренная, при которой сердечный ритм увеличивается не больше, чем на 20 процентов;
- Средняя, характеризуется увеличением ритма не более чем на 40 процентов;
- Выраженная – увеличение ритма до 60 процентов.
Симптомы тахикардии следующие:
- ощущаемые приступы учащения сердцебиения;
- боли в области сердца;
- слабость;
- головокружение;
- одышка:
- обмороки;
- быстрая утомляемость.
Диагностика и лечение
Диагностика включает в себя ряд методов.
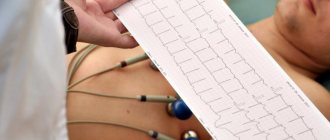
- ЭКГ. С помощью него легко определить частоту и ритмичность сердечных сокращений, как у грудничков, так и подростков.
Медсестра проводит ЭКГ
- Суточный мониторинг ЭКГ. Метод информативен и безопасен как для грудничков, так и для подростков.
- Эхо КГ проводят для выяснения синусовой патологии, которая способна отразиться на сердце.
- Электрофизиологическое исследование сердца. Позволяет выяснить механизм тахикардии и нарушение проводимости сердца.
- Общий анализ крови
- Определение показателей тиреотропных гормонов в крови.
- ЭЭГ головного мозга. Именно с помощью этого исследования можно исключить заболевание крови и патологию ЦНС.
- Открыть доступ свежему воздуху в помещение, лучше выйти на улицу, ослабив ворот рубашки или свитера. Шея должна быть свободной.
- Положить ко лбу холодное мокрое полотенце или платок.
Если вы стали свидетелем приступа тахикардии у ребенка, необходимо:
Лечение может назначать только врач
Если это не принесло облегчения, обязательно вызвать врача. В большинстве случаев заболевание проходит само собой. Увеличенная ЧСС, появившаяся в результате высокой температуры, приходит в норму после ее понижения. Лечение детской тахикардии медиками представляет собой прием успокаивающих препаратов на основе целебных трав. Только кардиолог, зная анамнез, может подобрать индивидуальные методы лечения, которые подходят каждому пациенту. Они основаны на некоторых принципах.
- При синусовом заболевании неврогенного характера, нужна консультация невролога, который непременно назначит собственное лечение.
- Стоит различать рефлекторную тахикардию (при гиповолемии) и компенсаторную тахикардию (анемия, недостаток железа). Для этого стоит устранить причины синусового заболевания.
- Если у пациента наблюдаются эндокринные нарушения, то их способен устранить врач эндокринолог, к которому пациент и идет на консультацию.
- Если тахикардия связана с нарушением работы сердца, то кардиолог назначает сердечные гликозиды.
Профилактика
Профилактические меры включают в себя три основных принципа.
- Ранняя диагностика. Чем ранее будет выявлено это заболевание, тем быстрее будет назначен метод лечения.
Симптомы
Помимо учащенного сердцебиения, тахикардия сердца у детей проявляется:
- болью в груди;
- одышкой;
- головокружениями и обмороками;
- вялостью и бледностью;
- тошнотой;
- потливостью.
Груднички в такие моменты становятся беспокойными и капризными, отказываются есть и спать. Важно обратиться к врачу, как только вы замечаете первые признаки недуга. Если не лечить тахикардию у детей, тяжелые патологии, вызвавшие ее, приведут к серьезным осложнениям:
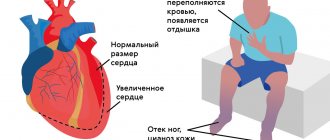
- аритмогенному шоку;
- отеку легких;
- сердечной недостаточности;
- остановке сердца.
Синусовая тахикардия
Причинами возникновения синусовой тахикардии у подростков могут быть неврогенные воздействия, органическое поражение сердца, повышение функции щитовидной железы. Об учащении ритма сердца говорят в том случае, если он становится более 80 сокращений в минуту.
В основе возникновения неврогенной синусовой тахикардии лежит также нарушение равновесия в вегетативной нервной системе, выражающееся в повышенном воздействии симпатической иннервации на синусовый узел Кэйт — Флека. При этом ритм сердца может быть учащен до 100—120 сокращений в минуту. Характерными для этой формы тахикардии являются ее изменчивость, переход периодически к нормальному ритму, большая лабильность ритма в ответ на экзогенные воздействия, преимущественно нервно-психические.
Учащение ритма особенно выражено в положении стоя, поэтому орто-клиностатическая проба при этой форме тахикардии бывает положительной, температура тела нормальной, общее самочувствие удовлетворительное. К постановке диагноза синусовой неврогенной тахикардии следует подходить строго дифференцированно. Необходимо исключить поражение сердечно-сосудистой системы.
Так, причинами возникновения тахикардии могут быть приобретенные и врожденные пороки сердца, из них тахикардия особенно часто наблюдается при незаросшем артериальном протоке, дефекте межпредсердной перегородки и др.
Синусовая тахикардия может наблюдаться при малом сердце; при этом уменьшение ударного объема вызывает компенсаторное учащение ритма. Постановка диагноза во всех приведенных случаях особых затруднений не вызывает. Более сложно бывает исключить тиреотоксикоз, особенно если функция щитовидной железы при исследованиях оказывается нормальной, несмотря на небольшое ее увеличение и наличие других нерезко выраженных признаков тиреотоксикоза.
В этом случае приходится прибегать к лечению микродозами йода, подчас ex uvantibus, для того чтобы прийти к окончательному выводу.
«Клиника заболеваний, физиология и гигиена в подростковом возрасте», Г.Н.Сердюковская
Тахикардия
Диагностика
Задача кардиолога, который осматривает ребенка с подозрением на тахикардию – убедиться, что имеющиеся у него признаки не указывают на другие болезни, например, бронхиальную астму. Также в ходе обследования он ищет причину болезни. Для этого специалист использует:
- ЭКГ и суточный мониторинг, чтобы проанализировать, как изменяется кардиоритм в условиях обычной активности маленького пациента;
- ЭхоКГ и МРТ, чтобы убедиться в отсутствии патологий сердца;
- электрофизиологическое исследование, чтобы проверить, как электрический импульс проходит по сердечной мышце;
- лабораторные методы: анализ мочи, крови;
- ЭЭГ головного мозга, чтобы убедиться, что деятельность ЦНС не нарушена.
Лечение и прогноз
При внезапных приступах тахикардии ребенка нужно вынести на свежий воздух, снять с него тесную одежду, а на лоб положить влажный платок, после чего вызвать врача. Если патологии нет, и к ускорению кардиоритма приводят гормональные перестройки, стрессы, для лечения тахикардии у детей кардиолог назначит медикаментозную терапию (бета-адреноблокаторы, сердечные гликозиды, антагонисты кальция, успокоительные препараты). Вспомогательные мероприятия: лечебная физкультура, вальгусные приемы. Для облегчения состояния рекомендуют диету, при которой нежелательно употреблять шоколад, чай, острое, соленое.
Дети, которые соблюдают рекомендации врача, как правило, возвращаются к прежней жизни и активности. В редких случаях, когда болезнь развивается из-за других серьезных патологий, которые не поддаются консервативному лечению, назначают операцию.
Пароксизмальная тахикардия у детей
Наджелудочковая тахикардия
Выполняют последовательно рефлекторные мероприятия, которые стимулируют блуждающий нерв.
Если ребенок старше 3-4 лет, проводят:
- массаж в области сонной артерии длительностью 5-10 секунд справа, потом слева
- пробу Вальсальвы (заключается в том, что ребенок закрывает нос и поднатуживается 10 секунд)
Для детей от 7 лет применяют дополнительные методы диагностики:
- медленное, глубокое глотание
- нажатие на корень языка шпателем
- обтирание холодной водой
Крайне не рекомендуется применять пробу Ашнера, потому что может случиться отслоение сетчатки.
Для лечения применяют седативные препараты:
- валериана
- валокардин
- корвалол
Также необходим прием аспаркама. Доза в зависимости от возраста ребенка – от 1/3 до 1 таблетки.
Если выше указанное лечение не приносит результатов, применяют антиаритмические препараты. Самолечение противопоказано, поскольку прием носит последовательный характер – его определяет врач. Внутривенно вводят верапамил 0,25%, контролируя артериальное давления и частоту сердечного пульса. Доза для детей до 12 месяцев составляет от 0,4 до 0,8 мл, для детей от 1 до 5 лет – от 0,8 до 1,2 мл, для больных в возрасте от 11 до 15 лет – 1,5-2,0 мл.
Верапамил запрещается принимать вместе с бета-адреноблокаторами и хинидином. Противопоказаниями для приема препарата являктся суправентрикулярная форма пароксизмальной тахикардии с аберрантными желудочковыми комплексами, синдром WPW.
Внутривенно струйно быстро вводят 1% раствор АТФ, доза составляет 0,5-1 мл для дошкольников и 1 мл детям от 7 лет. Внутривенно медленно вводят аймалин (гилуритмал) 2,5% на 10,0-20,0 мл 0,9% раствора NaCl в дозе 1 мг/кг.
Внутривенно или внутримышечно вводят дигоксин 0,025%. Доза насыщения составляет 0,03-0,05 мг/кг. Темп насыщения – 3 дня. Поддерживающая доза составляет 1/5 — 1/6 от дозы насыщения.
Если проведенная терапия не дала результатов, вводят внутривенно раствор Амиодарон 5% очень медленно на 10,0-20,0 мл 5% раствора глюкозы в дозе 5 мг/кг. При отсутствии эффекта проводят чреспищеводную электрокардиостимуляцию или электроимпульсную терапию.
Желудочковая тахикардия
Для ребенка при данной форма пароксизмальной тахикардии вводят щадящий режим, физические нагрузки должны быть ограничены, сон достаточен. Важно систематически гулять на свежем воздухе. На время приступа – соблюдение постельного режима. Спортом заниматься нельзя. В рационе должны быть калий и магний, витамины. Калий и магний содержатся в кураге, изюме, сухофруктах, печеном картофеле. Нельзя принимать кофе и чай, кушать шоколад.
Снятие приступа желудочковой тахикардии:
1. Внутривенно медленно вводят 1-1,5 мг/кг лидокаина 1%. Если эффекта нет, повторяю введение в 2 раза меньшей дозе спустя 5-10 минут.
2. При отсутствии эффекта внутривенно медленно вводят 2,5% раствор аймалина (гилуритмала) на 10,0-20,0 мл 0,9% раствора NaCl в дозе 1 мг/кг.
3. Если эффекта не наблюдается, внутривенно вводят 5% раствор амиодарона – очень медленно на 10,0-20,0 мл 5% раствора глюкозы в дозе 5 мг/кг.
4. Если эффекта не наблюдается, проводят чреспищеводную электрокардиостимуляцию или электроимпульсную терапию.