Шумы в сердце
— акустическое явление, связанное с изменением кровотока в сердце и сосудах. Бытует точка зрения, согласно которой шумы в сердце – проблема исключительно детская. Действительно, порядка 90% функциональных шумов обнаруживается у детей и подростков. Тем не менее, научные специалисты выявили достаточно широкую распространенность шумов в сердце (порядка 77%) у молодых лиц в возрасте от 20 до 28 лет.
Большинство кардиологов сходятся в том, что у взрослых людей наличие шумов в сердце однозначно свидетельствует о какой-либо сердечной патологии и является поводом для полного кардиологического исследования.
Виды и типы шумов в сердце
В медицине принято различать шумы в сердце органические
(указывающие на сердечную патологию) и функциональные («невинные» шумы). Органические шумы в сердце – шумы, возникшие по причине порока (врожденного или приобретенного) или другого заболевания сердца.
Чаще всего причиной возникновения
органического шума является клапанный или септальный дефект (дефект межжелудочковой или межпредсердной перегородки). По тембру органические шумы жесткие, грубые, стойкие; по интенсивности – громкие, резкие; по продолжительности длинные, проводятся за границы сердца, в межлопаточную или подмышечную области; сохраняются и усиливаются после физической нагрузки; одинаково слышны при любом положении тела, связаны с тонами сердца.
Функциональные шумы
в сердце получили название «невинных», т.к. не связаны с наличием заболеваний сердца, могут выслушиваться при других заболеваниях, не связанных с патологией сердца.
По тембру функциональные шумы мягкие, музыкальные, непостоянные, слабой интенсивности, короткие, не проводятся за пределы сердца, ослабевают после физической нагрузки, их характер изменяется в зависимости от положения тела, не связаны с тонами сердца.
Более подробная классификация шумов в сердце представлена следующими типами шумов:
Систолические шумы
- Голосистолические (пансистолические) шумы.
- Среднесистолические (систолическое изгнание) шумы.
- Ранние систолические шумы.
- Средне-поздние систолические шумы.
Диастолические шумы
- Ранние высокочастотные диастолические шумы.
- Среднедиастолические шумы.
- Пресистолические шумы.
Непрерывные (систолодиастолические) шумы
Почему «шумит» сердце у ребенка
Есть множество причин, самые распространенные:
- Аномальное состояние венозного возврата легких – легочные вены либо не сообщаются с предсердием справа, либо могут срастись с венами большого круга.
- Патология межжелудочковой перегородки – может развиваться самостоятельно либо сочетаться с другими сердечными патологиями.
- Коарктация аорты – сложное заболевание, которое требует консультации у врача: только специалист может ответить, что значат шумы в сердце в 2-3 года.
- Нарушение межпредсердной перегородки – врожденный порок сердца, характеризующийся отверстием между правым и левым предсердием.
Причины возникновения шумов в сердце
Выделяют следующие причины возникновения шумов в сердце:
- Высокая скорость кровотока.
- Поток крови через суженное или деформированное отверстие в расширенную камеру сердца.
- Регургитация крови (возвратный поток) через некомпетентный клапан.
У детей функциональные шумы в сердце
могут возникать по причине малых аномалий развития сердца (дополнительные трабекулы, хорды, открытое овальное окно, удлиненный евстахиев клапан, аневризма перегородки и др.), не влияющих на развитие ребенка и не причиняющих его здоровью вреда. Иногда функциональный шум в сердце возникает у ребенка вследствие интенсивного, быстрого и неравномерного роста ребенка (ростовой шум).
Если функциональный шум в сердце у ребенка
может быть действительно «невинным», то у взрослых может свидетельствовать о наличии какой-либо патологии, например, о наличии порока сердца. В любом случае, при наличии
шумов в сердце
лучше незамедлительно обратиться к кардиологу для проведения обследования.
Шумы в сердце у взрослых
Иногда при выслушивании (аускультации) сердца врачи говорят о присутствии каких-то «шумов». Что это за звуки? Опасны ли они для здоровья? Являются ли признаками болезни сердца? Давайте попробуем разобраться.
Статья опубликована в новом номере журнала Центра высоких медицинских технологий.
Читать весь выпуск
Работа сердца всегда сопровождается звуками. В подавляющем большинстве случаев их два. Они называются первый и второй тоны сердца, потому что следуют друг за другом и составляют вместе сердечный цикл. Тоны связаны с колебаниями различных структур сердца, а также мышцами и стенками сосудов при движении крови. Сердечный цикл состоит из двух больших фаз. Первая фаза, которая начинается с первого тона — систола, когда кровь силой сокращения мышцы изгоняется из сердца в крупные сосуды (аорту и легочную артерию). Поэтому первый тон сердца еще называют систолическим. Вторая фаза начинается со второго тона и называется диастола. В это время мышца сердца расслабляется, и камеры сердца наполняются новой порцией крови. Другое название второго тона – диастолический. Тоны сердца имеют определенные признаки, характеризующие их продолжительность, звучность, время возникновения.
Все остальные звуки, возникающие во время выслушивания сердца, принято называть «шумами». Характеристики шума зависят от общего состояния человека, его конституции, частоты ритма и многих других факторов. Важно понимать, что любой звук, выходящий за рамки нормального сердечного цикла с двумя тонами, требует обязательной всесторонней оценки и внимания.
Шумы разделяют на две большие группы: органические и функциональные.
Первая группа — органические шумы – возникают при различных структурных изменениях сердца. Это означает, что они имеют в своей основе пороки сердца – врожденные или приобретенные. Шум может свидетельствовать, например, о поражении клапанов сердца – стеноза клапанов, клапанной недостаточности или их одновременного сочетания. Органический шум появляется и при кардиомиопатии (расширении полости сердечных камер или гипертрофии (утолщении) миокарда), эндокардите (воспалении внутренней оболочки сердца (эндокарда), остром перикардите (воспалении листков перикарда, выстилающего сердце снаружи). Все перечисленные патологии являются очень серьезными и жизнеугрожающими состояниями, требующими срочного врачебного вмешательства. Поэтому наличие «шума» в сердце — важный сигнал для проведения дополнительной диагностики и выявления заболевания.
Вторая группа шумов, так называемые функциональные шумы, либо не связана с сердцем, либо имеет в своей основе аномалии, не влияющие на его работу. Причины возникновения функциональных шумов различны. Они могут возникать вследствие вегето-сосудистой дистонии, а также в период быстрого роста у детей и подростков. Также иногда они свидетельствуют о некоторых особенностях строения сердца у человека, возникших в период внутриутробного развития. В таком случае систолический шум может сопровождать человека всю жизнь. Кроме того, функциональные шумы могут быть обусловлены анатомическими особенностями крупных бронхов, располагающимися рядом с аортой и легочной артерией, которые попросту «сдавливают» эти сосуды с ускорением кровотока через их клапаны. Появлению шумов может способствовать длительное перенапряжение, как психическое и умственное, так и физическое. Одной из частых причин звуковых феноменов является беременность, во время которой происходит увеличение объема циркулирующей крови в организме матери для оптимального кровоснабжения организма плода. В связи с этим при беременности также происходят изменения внутрисердечного кровотока с выслушиванием систолического шума. В некоторых случаях функциональные шумы, хоть и не связаны с проблемами в самом сердце, но часто указывают на другие, иногда серьезные заболевания. Функциональные шумы также могут появиться на фоне обменных нарушений. Например, при анемии (снижении гемоглобина в крови), тиреотоксикозе (избытке гормонов щитовидной железы) или при лихорадке.
Очень часто пациент даже не подозревает о наличии шумов в сердце и уж тем более, о виде и причине их возникновения. Шум в сердце может диагностировать врач при его прослушивании. Вам необходимо обратиться к доктору, если у вас есть следующие симптомы:
Симптомы наличия шумов в сердце:
- Учащенное сердцебиение в состоянии покоя и небольших нагрузках.
- Затрудненное дыхание. Со вниманием отнеситесь к своему здоровью, если даже пешая прогулка вызывает у вас одышку.
- Боль в груди, которая усиливается после физических нагрузок.
- Посинение губ и кончиков пальцев, возникающее после быстрой ходьбы или бега.
- Отеки конечностей.
Наличие одного или нескольких вышеперечисленных симптомов – повод обратиться к врачу. И помните — не всегда сердечный шум обусловлен серьезным заболеванием. Но все равно следует вовремя пройти обследование, чтобы исключить такое заболевание или, в случае его обнаружения, своевременно начать лечение.
Диагностика шумов в сердце
- Аускультация — высокоинформативный метод диагностики заболеваний сердечно-сосудистой системы, основанный на выслушивании звуковых явлений, связанных с деятельностью сердечно-сосудистой системы.
- Ангиография.
- Рентгенография грудной клетки.
- Эхокардиография (ЭКГ).
- Катетеризация сердца.
- Нагрузочные тесты.
Пробы, используемые для измерения интенсивности сердечных шумов:
- Дыхание (увеличение на вдохе шумов из правых отделов сердца, увеличение на выдохе шумов из левых отделов сердца).
- Проба Вальсальвы (форсированное выдыхание при закрытом носе и рте).
- Физическая нагрузка (изотоническая, изометрическая, кистевая динамометрия).
- Позиционные изменения (изменение положения тела пациента, приседания, подъем ног из положения лежа).
- Экстрасистолия или фибрилляция предсердий.
- Фармакологические вмешательства (ингаляции лекарственных препаратов).
- Временная артериальная окклюзия (внешнее пережатие обеих рук двусторонней воздушной манжеткой).
В случае выявления каких-либо патологий сердечно-сосудистой системы
рекомендуется провести лечение в зависимости от этиологии заболевания.
Лечение и профилактика
Терапия напрямую зависит от причины. При шумах, не связанных с сердечной патологией, главный упор идет на лечение основного заболевания. При эндокринных нарушениях терапию и корректировку проведет эндокринолог. При анемии, спровоцировавшей шум, необходима помощь терапевта. Лечение шумов, связанных с сердечной аномалией, в компетенции кардиолога. В этом случае может потребоваться как консервативная терапия, так и хирургическое вмешательство.
Основной профилактикой станет здоровый образ жизни, включающий в себя рациональное питание, посильные физнагрузки, 8-часовой сон, профилактический прием витаминов в весенне-осенний период и отказ от вредных привычек.
Если у вас возникли вопросы или нужна консультация узкопрофильного специалиста, воспользуйтесь записью на сайте. Наш специалист поможет разобраться в проблеме и расскажет, что такое функциональные шумы сердца. Запись – круглосуточно.
Связанные услуги: Кардиологический Check-up Диагностика нарушений сердечного ритма путем мониторинга ЭКГ
Диагностика
Если при прослушивании педиатром, неврологом или кардиологом выявляются шумы, то пациенту необходимо выполнить комплексную диагностику. Она включает в себя:
- проведение электрокардиограммы (показывает нарушения в работе сердца, например, нарушение ритмической деятельности или гипертрофию камер);
- выполнение рентгенографии (демонстрирует границы кроветворного органа и состояние обоих легких);
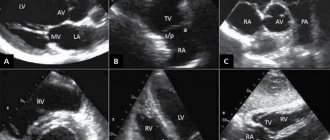
- проведение эхокардиоскопии (ультразвуковое исследование покажет состояние клапанов, сосудов и полости сердца, наросты, сужения и патологии).
Главная задача доктора сводится к безошибочной дифференциации типа эшумов. Нужно основательно разобраться с тем, что является истинной причиной их появления. Это поможет не упустить время и не дать развиться серьезной болезни.
Нужно запомнить, что даже при прослушивании шумов, но отсутствии у ребенка каких-либо жалоб, беспокоиться не о чем. Настораживать должны те шумы, которые сопровождаются бледностью кожных покровов, синевой носогубного треугольника, одышкой и повышенной температурой. Малыш может жаловаться на боль в области груди, капризничать и отказываться от пищи. В такой ситуации необходимы срочный осмотр и консультация специалиста.
Аритмия у детей
Аритмии у детей могут появиться в любом возрасте, но чаще встречаются в период новорожденности, в 4-5, 7-8 лет и у подростков [3]. Во многих случаях аритмии протекают бессимптомно и выявляются при рутинных обследованиях. Более высокая распространенность аритмий у детей пубертатного возраста связана с гормональными возрастными изменениями. При этом дети жалуются на сердцебиение при нагрузке или в покое, слабость, утомляемость, головные боли, бессонницу, периодические боли за грудиной и повышение артериального давления. Сердечная недостаточность формируется быстро, особенно у детей первого года жизни, и может привести к синдрому внезапной сердечной смерти.
Прочие причины аритмии детского возраста:
- поражения нервной системы в перинатальном периоде;
- врожденная дисрегуляция (незрелость) вегетативной регуляции сердечной деятельности;
- детские инфекции или перенесенные врожденные инфекции;
- эндокринологические заболевания;
- обезвоживание при длительных рвоте, поносе, потливости;
- гипо- и гипертермия;
- врожденные и приобретенные пороки сердца и аномалии проводящих путей.
Способствуют аритмиям у детей осложненные беременность и роды, гипотрофия плода, недоношенность, внутриутробные инфекции, и, как правило, у детей с аритмиями в анамнезе выявляются различные кардиологические заболевания у близких родственников.
Профилактические рекомендации
К главной профилактической мере относится внимательное отношение к своему здоровью, следует обращать внимание даже на небольшие заболевания, чтобы не допустить их перехода в воспалительные процессы или ревматизм.
Следующий момент – сбалансированное питание и здоровая пища. В рацион должны быть включены свежие овощи и фрукты, творог, мясо, рыба. Обязательны в употреблении сухофрукты – курага, изюм.
Ежедневно необходимо совершать прогулки на свежем воздухе, выезжать на природу, чаще гулять в парке. Важен и полный отказ от вредных привычек, особенно – от курения.
Лечение аритмии
Лечение может быть консервативным и хирургическим. В тяжелых случаях выполняют оперативные вмешательства по установлению искусственного водителя ритма, кардиовертеров-дефибриляторов, радиочастотную и криоаблацию (разрушение очага, генерирующего патологические импульсы, электричеством или глубокой заморозкой). В экстренных случаях назначают внутривенное введение антиаритмических препаратов.
Первая помощь при аритмии у детей заключается в доступе свежего воздуха, освобождении дыхательных путей и обеспечении покоя. В первые минуты ребенку можно приложить к лицу пузырь со льдом, наклонить вниз головой на пару минут, надавить на корень языка. По назначению врача применяют медикаментозную терапию. Выбор препарата зависит от типа аритмии и индивидуальных особенностей пациента. Таблетки от аритмии назначаются кардиологом или терапевтом, самостоятельно их принимать нельзя. Назначают бесопролол, амиодарон, надолол, атенолол или иные β-блокаторы.
Теперь путь наш лежит в кабинет функциональной диагностики
Электрокардиография (ЭКГ) – это метод графической регистрации электрических явлений, возникающих в сердце. Запись ЭКГ осуществляется с помощью специального аппарата – электрокардиографа. При этом электрические потенциалы усиливаются в 600-700 раз и регистрируются в виде кривой на движущейся ленте. Регистрация ЭКГ проводится с помощью электродов, накладываемых на различные участки тела. С помощью этого метода определяются различные нарушения ритма и проводимости сердца, а также перегрузки различных его отделов.
Звуковые характеристики шумов можно оценить не только путем простой аускультации, но и с помощью такого метода исследования как фонокардиография (ФКГ). Он основан на графической регистрации звуков, сопровождающих сердечные сокращения. Регистрируются в основном тоны и шумы сердца. Получаемое при этом изображение называют фонокардиограммой. Она существенно дополняет аускультацию и дает возможность объективно определить частоту, форму и продолжительность звуков, а также их изменение в процессе динамического наблюдения за больным. Используется этот метод для диагностики функциональных шумов и пороков развития сердца. Также он важен при нарушениях ритма, когда с помощью одной аускультации трудно решить, в какой фазе сердечного цикла возникли звуковые явления. Анализ фонокардиографии и диагностическое заключение по ней проводит только специалист. При этом учитываются аускультативные данные. Для правильной трактовки ФКГ применяют синхронную запись фонокардиограммы и электрокардиограммы. Метод хорош и абсолютно безопасен, но в настоящее время на смену ему приходит
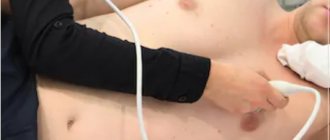
Эхокардиография (ЭхоКГ) – это простое ультразвуковое исследование, только точкой приложения в нем является сердце. С помощью данного метода можно с высокой точностью определить источник шума или исключить порок сердца.
Виды и причины аритмий
Нормальный сердечный ритм называется синусовым. Он определяется автономной проводящей системой сердца. Существуют несколько центров, инициирующих импульсы электрической активности: в норме основное значение имеет синусовый узел (главный водитель ритма), меньшей активностью обладает атриовентрикулярное соединение (второй водитель ритма), наиболее слабые и разрозненные импульсы формируются в пучках Гиса и волокнах Пуркинье.
Аритмии бывают номотропными и гетеротропными, периодическими или постоянными, связанными с патологическим возбуждением клеток миокарда. Номотропными называются нарушения функции синусового узла, который, однако, остается главным водителем ритма (синусовая аритмия). Синусовые брадикардия и тахикардия вызваны изменениями скорости возникновения импульса при нормальной работе синусового узла.
Синусовая тахикардия – учащение сердечных сокращений. Нормальными показателями частоты сердечных сокращений считаются:
- 90-100 ударов в мин. для детей до 10 лет;
- 80-90 ударов в мин. для детей от 10 до 15 лет;
- 64-74 удара в мин. для лиц от 15 до 60 лет;
- 50-60 ударов в мин. для людей старше 60 лет [1].
Причины синусовой тахикардии: физическая нагрузка, стрессы, фобии, неврозы, заболевания эндокринной системы, климакс, гипоксия, лихорадка, интоксикация, травма, миокардиты и перикардиты, кардиосклероз, повреждения головного мозга.
Синусовая брадикардия – урежение частоты сердечных сокращений – как показывает статистика, развивается преимущественно у мужчин. В ее патогенезе значение имеет гипертонус блуждающего нерва при таких состояниях, как повышение внутричерепного давления, новообразования, ушиб или сотрясение головного мозга, менингит и энцефалит, геморрагический инсульт; рефлекторно гипертонус нерва может развиться и привести к аритмии – при спазмах почечного, желудочного, кишечного, желчного происхождения.
Повышается активность парасимпатической нервной системы при гипоксии и ишемии миокарда, воздействии хинина, дигиталиса, морфия, повышении уровня билирубина и желчных кислот.
Синусовая аритмия – генерирование импульсов синусовым узлом с различной регулярностью – происходит при попеременном повышении влияния симпатической и парасимпатической нервных систем. Причинами синусовой аритмии считают изменения содержания в крови кислорода и углекислого газа, желчных кислот, лактата, некоторых лекарств, кровоизлияние в сердечную мышцу и травма сердца.
Гетеротопные аритмии связаны с несостоятельностью главного водителя ритма или нарушением их проведения от синусового узла и ниже. В этом случае его функции берут на себя нижние отделы проводящей системы, генерируя замещающие ритмы.
Общие причины гетеротопных аритмий:
- повышение активности парасимпатической системы;
- опухоли и травмы сердца;
- перерастяжение миокарда (кардиомиопатии);
- отравление алкоголем, дигиталисом, хинином, β-адреноблокаторами;
- инфекционные болезни (дифтерия, скарлатина, брюшной тиф, грипп и другие вирусные инфекции);
- гиперкалиемия;
- врожденные заболевания сердца.
Аритмии этого типа представлены слабостью синусового узла или его блокадой, в основном у лиц старше 50 лет; синоатриальными и атриовентрикулярными блокадами, блокадой одной или обеих ножек пучка Гиса. В этих случаях ритм сердечных сокращений задается более слабыми водителями ритма, так как нормальное проведение не осуществляется.
Ритм сердечных сокращений нарушается при изменении возбуждения клеток миокарда. Причинами таких нарушений являются: ИБС; нарушения водно-солевого баланса; гипоксии; хронические интоксикации; травмы груди, сердца, головного мозга; холецистит, мочекаменная болезнь. Дезорганизация сердечного ритма также связывается с аномалиями крупных сосудов, нарушениями нейрогуморальной регуляции. В результате формируются такие аритмии, как мерцания, трепетания и пароксизмальная тахикардия. Аномальный автоматизм связан с ишемией или инфарктом, увеличением содержания ионов калия и тахикардией.
Экстрасистолии – дополнительные, вне основного ритма, сердечные сокращения, за которыми следует более длительная пауза – бывают одиночными, парными, множественными, связанными с ритмом. Пароксизмальная тахикардия – это временное внезапное учащение ритма сердечных сокращений, сменившееся столь же внезапно его нормализацией. В этот период сердце хуже снабжается кровью за счет снижения минутного объема, артериальное давление снижается, возможны головокружение, боли в сердце, потеря сознания. Пароксизмальная наджелудочковая тахикардия регистрируется в 2 раза чаще у женщин, пароксизмальная желудочковая тахикардия – у мужчин. Трепетание – очень частые регулярные сокращения предсердий (до 380 в минуту) и желудочков (до 300 в минуту) – связаны с появлением очагов re-entry в правом предсердии.
Мерцательная аритмия имеет более тяжелое течение. Мерцание – нерегулярные сокращения предсердий или желудочков при беспорядочной электрической активности сердца – вызывается множественными очагами re-entry, генерирующими импульсы с очень высокой частотой. В предсердиях кровь застаивается, образуются тромбы. Мерцательная желудочковая аритмия характеризуется появлением нескольких очагов, генерирующих частые импульсы, но фактически сокращения желудочка не происходит. Мерцательная аритмия никогда не встречается у здоровых.
Как подобрать клинику для посещения?
Необходимость многократного посещения кардиолога с целью определения моторики происходящих изменений, требует выбора медицинского центра в зоне проживания пациента, одновременно включающего все требуемые параметры диагностики состояния.
Определиться с выбором поможет наша Справочная по частным клиникам в Москве «Ваш доктор», информационная база которой систематизирована и удобна для просмотра данных, позволяя не только выбрать лечебное учреждение, но и сразу оформить вызов кардиолога на дом или зарегистрировать время для его посещения в пределах медицинского центра.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Список литературы
- Гузовская, Е.В.Патофизиология сердца: учебное пособие/ / Е.В. Гузовская, С.Ф. Непомнящих; ГБОУ ВПО ИГМУ Минздрава России – Иркутск, ИГМУ – 48 с.
- Затонская, Е.В. Эпидемиология аритмий (обзор данных литературы)/ Е.В. Затонская, Г.В. Матюшин, Н.Г. Гоголашвили, Н.Н. Новгородцева — Текст: непосредственный// Сибирское медицинское обозрение, 2021.- №3.- С.5-16.
- Созонов, А.В. Роль одноканальной электрокардиограммы в домашних условиях в диагностике нарушений сердечного ритма у детей/ А.В.Созонов, Ю.А. Трунова, О.С. Покусаева-текст: непосредственный// Российский кардиологический журнал, 2021.-№24 (доп.) – С.18-19.
- Hingorani P., Natekar M., Deshmukh S., Karnad D.R., Kothari S., Narula D., Lokhandwala Y. Morphological abnormalities in baseline ECGs in healthy normal volunteers participating in phase I studies // Indian. J. Med. Res. — 2012. — Vol. 135. — P. 322-330.
Автор:
Пугонина Татьяна Алексеевна , Терапевт