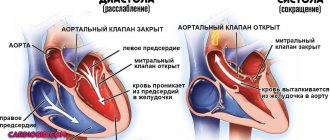
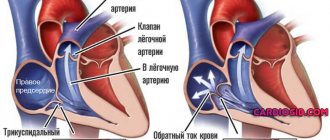
Здоровый человек никак не ощущает работу своего сердца. А при возникновении нарушений ритма сердца, он может ощущать сердцебиение, перебои или «выпадения пульса». Нормальная частота сердцебиения взрослого человека от 60 до 90 ударов в 1 минуту.
Тахикардия — это увеличение частоты сердечных сокращений до показателей, превышающих 90 ударов в минуту. Зачастую в таких ситуациях пациенты предъявляют жалобы на усиленное биение, «трепетание» или «выскакивание» сердца, говорят, что «сердце колотится». Разумеется, подобное состояние является отклонением от нормы.
Что это такое?
Сердце человека сокращается с частотой 60-90 ударов в минуту. Эти значения считаются нормальными, а увеличение показателя ЧСС выше 90 принято называть тахикардией.
Вопреки бытующему мнению, тахикардия – это не всегда плохо! Учащаться сердцебиение может в результате адаптации организма к изменившимся условиям внешней среды. К примеру, упражнения в спортзале, являясь физической нагрузкой, активируют симпатическую нервную систему, что приводит к повышению пульса и артериального давления. Другой пример – тахикардия у пациента с кровотечением. В связи с потерей крови, снижением уровня гемоглобина развивается гипоксия, миокард получает недостаточное количество кислорода, и это вызывает увеличение ЧСС.
Профилактика
Чтобы приступов ночной тахикардии не возникало, лучший выход – снижать нагрузку и от физического труда, и от эмоций, придерживаться активного образа жизни, способного усилить резервные возможности человеческого тела и привести пульс в норму.
Нужно взять под контроль количество часов, проведенных неподвижно (за компьютером), убрать из режима все «сеансы никотинового отравления», не пить 8 чашек кофе в день, особенно перед тем как ложиться спать.
Лучше отказаться от тяжелой пищи перед сном, снизить количество быстроусвояемых углеводов. Почти всю суточную дозу калорий организм должен получать в первой половине дневного времени. Перед тем как лечь спать, нельзя заниматься физическими нагрузками, лучше совершить пешую прогулку, принять расслабляющий душ.
Причины учащенного сердцебиения
Причины этого явления могут быть различны. Тахикардия бывает физиологической – реакцией организма на раздражающие факторы, и патологической – проявлением болезни.
В первом случае она возникает на фоне эмоционального волнения (стресс) или в результате повышения физической активности (занятия спортом). Людей учащение пульса застигает врасплох и пугает, но задача врача – объяснить, что ЧСС человека не остается постоянной величиной в течение всего времени! Мы изменяемся и реагируем на события вокруг нас: встаем по утрам с постели, идем на работу или на встречу с другом, радуемся, огорчаемся, – и все это отражается на частоте сердечных сокращений через активацию вегетативной нервной системы.
К терапевту с жалобами на высокий пульс периодически обращаются молодые юноши и девушки. Приступы у них сопровождаются вегетативными реакциями: потливостью, бледностью, повышением давления, резкой болью в грудной клетке, панической атакой со страхом смерти. Несмотря на ярко выраженную клиническую картину, после комплексного обследования не выявляется патологии. Таким пациентам устанавливают мифический диагноз «ВСД» и рекомендуют принимать во время приступа «Анаприлин». Причиной такого состояния являются нарушения в работе вегетативной нервной системы. Занятия с психотерапевтом помогают в этой ситуации лучше, чем капельницы в стационаре. Почему? Ответ в видео по ссылке ниже.
Патологические причины учащенного сердцебиения (тахикардии) – врожденные или приобретенные заболевания сердца или других органов. К ним относятся: ревматизм, миокардит, инфаркт, аномалии развития, тиреотоксикоз, анемия, невроз и другие. Пациенты с частым пульсом могут знать о наличии какой-то из этих проблем. В такой ситуации необходимо проконсультироваться с кардиологом о возможных способах устранения тахикардии в вашем конкретном случае. Ведь человек с больной щитовидкой не сможет избавиться от частого пульса не отрегулировав уровень гормонов, поскольку изменение их концентрации в крови напрямую влияет на сердечный ритм.
После сна и по утрам
«Сон – царство вагуса» – закон физиологии. Активация блуждающего нерва посредством сложного нейрогуморального механизма вызывает урежение пульса, дыхания, снижение АД. В ранние утренние часы активность вагуса уменьшается, и в игру вступает симпатическая нервная система. В кровь поступают гормоны стресса (адреналин, кортизол), что приводит к учащению ритма сердца.
Помимо этого, резкий подъем с постели тоже способен вызвать тахикардию: после длительного пребывания в горизонтальном положении барорецепторы не успевают адаптироваться к вертикальному положению тела. Снижается общее сосудистое сопротивление, давление, уменьшается возврат крови к сердцу, что, по механизму обратной связи, предрасполагает к возникновению тахикардии.
Ночная тахикардия
Ночью пульс в норме должен урежаться, но не всегда происходит так, как надо. Использование психостимуляторов, употребление возбуждающих ЦНС напитков (вино, крепкий чай, кофе), просмотр фильма ужасов, невроз, курение, бессонница – все это может стать причиной частого ритма биения сердца. Поэтому так важна гигиена сна, не рекомендовано употреблять кофе и чай после 16 часов. Кроме того, нужно научиться справляться со стрессом, чтобы негативные эмоции не вызывали учащения пульса.
Причиной ночной тахикардии может быть синдром апноэ (кратковременной остановки дыхания) во сне. Наблюдается у лиц с абдоминальным ожирением, гипертонией и храпом. Возникновение апноэ может провоцировать различные нарушения ритма: от блокад с паузами асистолии до фибрилляции предсердий и желудочковой тахикардии.
Частый пульс в покое
Ситуация, которая должна заставить записаться на консультацию к врачу, – это постоянный пульс более 90 в минуту в покое. Такая тахикардия практически всегда является симптомом заболевания, и не обязательно сердечно-сосудистой системы.
Хроническое воспалительное заболевание, анемия или дефицит железа, болезни щитовидки, физическая нетренированность, – наиболее частые причины, устранение которых приведет к нормализации пульса.
Тахикардия может развиться на фоне острого инфекционного процесса: озноб, повышение температуры тела на 1 градус увеличивает ЧСС в среднем на 10 ударов в минуту. Применение адреномиметиков (например, при бронхиальной астме или глаукоме), передозировка дигоксина, гипоксия (хроническая и острая) тоже влияют на ЧСС.
Ритм под контролем
Врачом выбирается стратегия противоаритмического лечения. Основным вариантом для нормализации нарушений ритма сердца являются антиаритмические препараты. Медикаментозная терапия назначается в строго индивидуальном порядке. Она зависит от формы тахикардии, имеющихся хронических заболеваний и нарушений, а также от причин вызвавших такое состояние! Существуют различные группы антиаритмических препаратов в зависимости от основного механизма действия. Из-за индивидуальных особенностей в назначении терапии категорически не заниматься самолечением. В сложных случаях необходимо срочное медицинское вмешательство для купирования приступа.
Дополнительно кардиолог оценивает факторы риска, которые могут ухудшить состояние пациента. Это может быть семейный анамнез, пожилой возраст, артериальная гипертония, некоторые хронические заболевания, образ жизни и пр. Положительным эффектом обладаютпростые правила адекватного режима труда и отдыха. Это полноценный и спокойный сон, хорошее питание, ограничение стрессовых ситуаций, правильный подход к физической нагрузке. При тахикардии не следует курить, употреблять спиртные напитки. Алкоголь и никотин могут самостоятельно влиять на сердечный ритм, а также стать провокаторами более серьезных патологий. Если возникает учащенное сердцебиение, то очень важно всегда соблюдать все назначения врача постоянно приходить на плановые осмотры. Специалист оценит эффективность назначенной терапии, уточнит самочувствие. Не отменяйте назначенные лекарственные препараты самостоятельно. Только кардиолог поможет выбрать правильную тактику и взять ритм Вашего сердца под контроль.
Кардиолог Клиники ЭКСПЕРТ назначает индивидуальную медикаментозную терапию только после тщательной оценки состояния пациента. Внимательный комплексный подход и правильная диагностика гарантируют эффективное лечение! Частое сердцебиение перестанет Вас беспокоить.
Основные симптомы
Тахикардия проявляется по-разному; клиническая симптоматика зависит от возраста, сопутствующих заболеваний. Учащенное сердцебиение может сопровождаться ощущением дискомфорта в груди, падением артериального давления, слабостью. Возможно чувство нехватки воздуха, головокружение, потемнение в глазах, обморок. У пациента со стенокардией возникает боль за грудиной в результате развившегося дисбаланса между возросшей потребностью сердца в кислороде и снижением доставки О2. У людей с пороком сердца приступ тахикардии сопровождается резким усилением одышки.
Особенности у полов
Особых различий между проявлениями тахикардии у мужчин и женщин нет, если не считать вегетативных реакций и эмоциональной окраски.
Сердце бьется и клокочет в горле, бросает в жар, сильная потливость, дрожь в теле – так ярко описываются признаки тахикардии у женщин. У них чаще, чем у мужчин, встречается хроническая непароксизмальная синусовая тахикардия – заболевание, когда ЧСС не соответствует уровню физической активности или эмоциональной нагрузки. Возможным механизмом его развития считают аномалию синусового узла или повышенный автоматизм сердца.
Постуральная ортостатическая тахикардия также преимущественно характерна для женщин. Она сопровождается неадекватным увеличением пульса при изменении положения тела с горизонтального на вертикальное.
Лечение
Распространена ситуация, когда в основе ночных «шалостей» пульса лежит сердечная патология. В этом случае поможет лечение, нацеленное на избавление от сердечной патологии. Основная задача терапии – снизить количество приступов, их силу. Ведь при наличии патологии миокарда нарушение ритма сокращений постепенно превращается в фактор, отягощающий сердечное заболевание.
Когда причиной ночных приступов является повышенное кровяное давление, доктор назначает гипотензивные средства и определяет индивидуальную для больного дозу. Как правило, увеличивают вечернюю дозировку лекарства. Если дело в ночном апноэ, то все сложнее. Лечебные мероприятия в его отношении дают слабый эффект.
Во всех случаях доктора советуют спать на боку. Но спящие люди обычно не контролируют во сне положение собственного тела. По этой причине единственным результативным методом будет применение спецаппаратов для вентиляции легких. Такие гаджеты под давлением нагнетают через маску кислород в легкие спящих.
Чтобы ночью язык не закрывал дыхательного горла, можно сбросить лишний вес, вылечить ЛОР-патологию. Стопроцентный вариант: врач подбирает гаджет, на время сна фиксирующий положение нижней челюсти. Быстро (но ненадолго) заставить тахикардию исчезнуть поможет натуживание, изменение положения тела, горячехолодный душ.
Психотерапия
Толчком старта ночного учащения пульса может быть травма психики, после которой больной долго просыпается, атакованный паническими приступами. Устранить такую проблему поможет квалифицированный врач-психотерапевт. Из медикаментозных средств показаны бета-адреноблокаторы, седативные препараты.
Общие рекомендации при ночной тахикардии – нормализовать сон, повысить общий тонус организма
Клинический случай
В моей практике был случай с синусовой тахикардией у беременной. Женщина постоянно ощущала частое сердцебиение, что являлось адаптивной реакцией организма: снижалось давление, повышалась ЧСС; но у пациентки также была выявлена анемия. После коррекция уровня гемоглобина препаратами железа ее самочувствие улучшилось, прошло ощущение сердцебиения. Хотя вначале женщина искренне удивилась, когда ей не назначили препараты для урежения пульса!
В зависимости от локализации источника возбуждения тахикардии делят на наджелудочковые и желудочковые.
Первые возникают в структурах сердца до уровня разветвления ствола пучка Гиса: в предсердиях, АВ-узле, в дополнительных путях проведения. Источником зарождения вторых являются пучок Гиса, волокна Пуркинье, миокард желудочков.
По характеру течения выделяют пароксизмальные и непароксизмальные виды патологии.
По механизму возникновения – реципрокные, эктопические, с триггерной активностью и так далее.
Дифференциальная диагностика аритмий – трудная и ответственная задача. В частности, когда дело идет о тахикардии с широкими комплексами QRS на ЭКГ. Это может быть желудочковое нарушение ритма или тахикардия с участием ДПП (дополнительных проводящих путей).
Желудочковая тахикардия имеет неблагоприятный прогноз и возникает в результате поражения сердечной мышцы. В отличие от нее, аритмия с участием ДПП появляется у человека без грубой структурной патологии сердца.
Для уточнения вида тахикардии следует записать ЭКГ с внутригрудным отведением либо провести чреспищеводное электрофизиологическое исследование. Однако в реальной клинической практике такая возможность предоставляется редко, и в этих ситуациях врач руководствуется следующим правилом: расценить состояние как наиболее опасное для здоровья и жизни человека и начать соответствующее лечение.
Рекомендации специалиста
Врач проведет диагностику, анализы, опросит пациента и назначит индивидуальную схему лечения. Методы первой помощи и самопомощи помогут снять приступ, но после него все равно необходимо обследоваться. Если причина не в серьезной патологии, то врач назначит:
- регулярные физические нагрузки;
- норму потребления чистой воды;
- снижение потребления жирной, сладкой, жареной пищи;
- употребление поливитаминов.
В редких случаях назначают поддерживающие препараты, БАДы для нормализации сердечного ритма. Для стабилизации состояния, увеличения сопротивляемости организма и выносливости, назначаются физиотерапевтические методы от водолечения и бальнеотерапии до магнитотерапии.
Диагностика: когда и с чем обращаться к врачу?
Любой впервые возникший приступ тахикардии, который негативно влияет на самочувствие, – повод обратиться к врачу! И чем ярче выражены клинические проявления, тем скорее нужно проконсультироваться. Если во время пароксизма человек потерял сознание, необходимо немедленно вызвать «Скорую помощь» и провести электрическую кардиоверсию (воздействие на сердце импульсным разрядом тока).
Советы врача: чек-ап лист при подозрении на тахикардию
Для установления правильного диагноза необходимы следующие исследования и анализы:
- электрокардиограмма – в покое и в момент учащенного сердцебиения;
- УЗИ сердца – данные о структурном строении и клапанном аппарате;
- суточное мониторирование ЭКГ;
- чреспищеводное ЭФИ (ЧПЭФИ);
- общий анализ крови – даст информацию о наличии анемии и/или воспаления;
- анализ крови на гормоны щитовидной железы и ТТГ;
- консультация ЛОР-врача (если в анамнезе частые ангины) и стоматолога (кариес) для выявления и лечения очагов хронической инфекции.
Это тот минимум исследований, который поможет установить причину тахикардии, её характер и вид, либо позволит выбрать дальнейшее диагностическое направление. Часто врачу требуется обращаться за помощью к коллегам-аритмологам, способным с помощью современных инструментальных методов определять участок с патологическими импульсами. После того, как его локализация становиться известна, можно решать вопрос о малоинвазивном разрушении очага.
Если учащенное сердцебиение – результат течения хронического тонзиллита, то, устранив причину (выполнив оперативное удаление миндалин), можно забыть о сердечной проблеме. У подобных пациентов встречаются жалобы на боли в области сердца. Почему при ангине появляется дискомфорт в груди и как правильно действовать – читайте здесь.
Если в ходе исследования выявляется изменение уровней тиреоидных гормонов, или заподозрена феохромоцитома, то лечением такого пациента займется эндокринолог. Стоит заметить, что в клинической практике первым симптомом тиреотоксикоза является пароксизм фибрилляции предсердий. Поэтому всем больным с возникшей впервые мерцательной аритмией необходимо определять концентрацию гормонов щитовидной железы в крови.
Наблюдение человека с тахикардией в первую очередь предполагает контроль у специалиста, который лечит основное заболевание. Именно грамотный подход к патологии-причине аритмии поможет избавиться от неприятных симптомов и свести к минимуму потребление лекарств.
Как выбрать кардиолога
Если Вы хотите обратиться в медицинское учреждение для консультации из-за учащенного сердцебиения, то в первую очередь важно выбрать ту клинику, которая хорошо себя зарекомендовала. Преимущества Клиники ЭКСПЕРТ:
- многопрофильный медицинский центр, что позволяет при необходимости получить консультацию у разных узких специалистов
- опытные и внимательные кардиологи
- современное оборудование для обследования, а также практикующие специалисты ультразвуковой и функциональной диагностики
- возможность оперативно взять все анализы, предоставить результаты обследований
- самое внимательное отношение к пациентам, только индивидуальный подход, детальное изучение проблемы
- удобство и комфорт в клинике, отзывчивый медицинский персонал.
Не откладывайте посещение врача кардиолога, ведь своевременное выявление главной проблемы «учащенного сердцебиения» может порой спасти вашу жизнь.
Как снять приступ тахикардии: первая помощь
В качестве неотложной помощи можно использовать вагусные пробы. Смысл их заключается в раздражении рецепторов парасимпатической нервной системы, в результате чего активируется блуждающий нерв. Выполнение этих приемов поможет либо прервать пароксизм, либо снизить частоту сердечных сокращений и уменьшить симптоматику.
- Проба Вальсальвы. В положении сидя или стоя сделать глубокий вдох, затем зажать нос, закрыть рот и попытаться выдохнуть, при этом напрячь переднюю брюшную стенку.
- Кашлевой рефлекс прост в исполнении: пациенту нужно покашлять.
- Рвотный рефлекс – надавить на корень языка.
- Приседания на корточки с натуживанием.
- Рефлекс ныряющей собаки: задержать дыхание, зажать нос и опустить лицо в сосуд с холодной водой.
- Массаж каротидного синуса. Запрещен для пациентов с атеросклеротическим поражением сонных артерий и/или перенесенным инсультом в анамнезе. Проводится следующим образом: определяется точка пульсации на шее и выполняется несколько надавливаний на неё в течение 3-5 секунд.
- Проба Данини-Ашнера – надавливание на глазные яблоки; в настоящее время не рекомендуется для использования.
Помимо вагусных проб, для экстренной помощи применяются медикаменты. Широко используется Верапамил, однако его употребление возможно лишь в том случае, когда достоверно известно, что нет дополнительных проводящих путей в миокарде. Если развилась фибрилляция предсердий, то может помочь «Пропафенон», методика «таблетка в кармане». Принимают этот препарат только при условии предыдущего успешного использования его в стационаре под контролем электрокардиограммы.
В моей практике во время проведения чреспищеводной электрокардиостимуляции у пациентов нередко развивался приступ реципрокной АВ-узловой тахикардии. Использование вагусных проб (Вальсальвы и массажа каротидного синуса) позволяли купировать пароксизм. На экране ЭКГ-установки демонстрируется весь процесс: на фоне ровного синусового ритма внезапно возникает приступ тахикардии с узкими QRS-комплексами. Это сопровождается типичными жалобами пациента (головокружение, тошнота, потемнение в глазах и так далее), выполняется массаж каротидного синуса, и приступ внезапно обрывается.
Если во время ЧПЭФИ развивается тахикардия с широкими комплексами, то можно попробовать купировать ее с помощью нескольких электрических стимулов. Прекращение пароксизма подобным образом свидетельствует в пользу наджелудочкового характера аритмии. Если же источник расположен в желудочках сердца, то стимуляция никак не повлияет на течение приступа.
Хотите получить быстро, доступно и коротко информацию о частом сердцебиении — смотрите видео на нашем канале, посвященное этой теме. Вопросы экспертам задавайте в комментарии.
Симптомы, предупреждающие об опасности
Состояния, когда необходимо уделить внимание здоровью и немедленно обратиться к врачу:
- появление одышки (не могу вздохнуть);
- шум в ушах, черепной коробке;
- кружится голова;
- становится темно в глазах;
- наблюдается слабость вплоть до утраты сознания;
- боли в сердце.
Необходимо безотлагательно звонить в «Скорую помощь», а в период ее ожидания нужно:
- освободить больному шею и грудь от тесной одежды;
- обеспечить доступ воздуха к пациенту (открыть окно);
- приложить ко лбу холод, ополоснуть лицо очень холодной водой.
Какие симптомы желудочковой тахикардии?
Какие симптомы желудочковой тахикардии?
По причине того, что во время желудочковой тахикардии сокращения желудочков не синхронизированы с предсердиями, возникает хаотичное сердцебиение, препятствующее достаточному наполнению кровью камер сердца, в результате чего, сердце не способно перекачать нужное количество крови к жизненно важным органам. Это может привести к потере сознания. Однако клинические проявления желудочковой тахикардии могут различаться. Иногда короткие эпизоды желудочковой тахикардии могут длиться секунды и не вызывать каких-либо заметных симптомов. В других случаях продолжительный эпизод (обычно более 30 секунд) может привести к серьезным симптомам, таким как:
Сердцебиение Головокружение Одышка Боль в груди Потеря сознания
Желудочковая тахикардия иногда представляет серьезную опасность, приводя к более тяжелому, жизнеугрожающему состоянию — фибрилляции желудочков. Это состояние, при котором желудочки сердца как будто бы дрожат и перекачивают очень малое количество крови. Фибрилляция желудочков — самая распространенная причина развития внезапной сердечной смерти.
ПРЕДСЕРДНЫЕ ТАХИКАРДИИ
Какие виды предсердных тахикардий можно выделить? Каковы электрокардиографические признаки предсердных тахикардий?
Предсердные тахикардии составляют примерно 20% всех наджелудочковых тахикардий. По электрофизиологическим механизмам развития различают три типа предсердных тахикардий: автоматическую, триггерную (постдеполяризации) и реципрокную (re-entry). Реципрокные предсердные тахикардии чаще бывают пароксизмальными, а автоматические — хроническими (постоянными или непрерывно рецидивирующими). Кроме того, практически все исследователи сходятся в том, что у детей нарушение автоматизма можно считать преобладающей причиной развития предсердных тахикардий, а сама аритмия у них довольно часто бывает персистирующей или хронической, продолжающейся месяцы, а иногда и годы, и может приводить к развитию кардиомегалии.
Электрокардиографическая диагностика и клинические проявления
Электрокардиографически предсердные тахикардии характеризуются наличием зубца Р, форма которого обычно отличается от его морфологии на синусовом ритме, расположенном перед комплексом QRS суправентрикулярного вида (интервал PR меньше интервала RP). Частота тахикардии у взрослых, как правило, колеблется от 140 до 180 ударов в минуту. С нарастанием частоты предсердного ритма интервал PR может увеличиваться, а зубец Р сливается с предшествующим зубцом Т. Ухудшение атриовентрикулярной проводимости иногда сопровождается развитием АВ-блокады второй степени (периодика Самойлова-Венкебаха) без прекращения тахикардии, что отличает предсердные тахикардии от большинства предсердно-желудочковых реципрокных тахикардий. Хотя на основании клинических и ЭКГ-данных трудно отличить автоматическую предсердную тахикардию от аритмии, развивающейся по механизму re-entry, существует также ряд дифференциально-диагностических признаков. Автоматическая предсердная тахикардия не может вызываться и купироваться электрокардиостимуляцией, что как раз характерно для реципрокных аритмий. Стимуляция предсердий с частотой, превышающей частоту автоматической предсердной тахикардии, только временно подавляет аритмию, после прекращения стимуляции она возобновляется.
Первый зубец Р автоматической предсердной тахикардии похож на последующие зубцы Р. При реципрокной тахикардии форма предсердного комплекса экстрасистолы, с которой, как правило, начинается приступ, отличается от последующих зубцов Р, морфология которых зависит от места циркуляции импульса. В отличие от аритмий, обусловленных механизмом re-entry, частота автоматических предсердных тахикардий чаще постепенно увеличивается. Этот феномен в электрофизиологии образно называют «разогревом» («warms up»). В клинической практике определение электрофизиологического механизма развития предсердной тахикардии необходимо, в основном, только при решении вопроса о применении электрокардиостимуляции.
Векторный анализ предсердного комплекса ЭКГ во время тахикардии помогает установить ее локализацию. Положительный или двухфазный зубец Р в отведении aVL указывает на наличие эктопического очага в правом предсердии, в то время как положительный зубец Р («dome and dart») в отведении V1 и негативный в отведениях V4-V6 — на происхождение аритмии из левого предсердия.
Предсердную тахикардию в ряде случаев приходится дифференцировать с синусовой тахикардией. Дифференциальная диагностика может быть затруднена, но она важна для выбора тактики лечения. Физическая нагрузка и вагусные приемы существенно влияют на частотные характеристики синусовой тахикардии и незначительно или совсем не влияют на них при предсердных тахикардиях. Длительная регистрация ЭКГ у больных с хронической предсердной тахикардией может выявить короткие периоды синусового ритма (особенно в ночное время), что также помогает в дифференциальной диагностике.
Предсердные тахикардии чаще развиваются у больных с органическим поражением сердца. У них диагностируются такие заболевания, как ИБС, инфаркт миокарда, артериальная гипертензия, поражения клапанов сердца, дилятационная кардиомиопатия, легочное сердце и др. Известна роль дигиталисной интоксикации, приема алкоголя и гипокалиемии в появлении предсердных тахиаритмий. В то же время у ряда больных (в первую очередь с автоматической предсердной тахикардией) не диагностируются сердечно-сосудистые заболевания, которые могли бы быть причиной аритмии.
У больных с предсердной тахикардией прогноз, как правило, определяется основным заболеванием. Смертность среди них при отсутствии другой патологии, кроме нарушения ритма сердца, очень низка. Однако если аритмия протекает с высокой частотой, длительно, то даже у больных без органического поражения сердца развивается кардиомегалия, снижается фракция выброса и появляется застойная сердечная недостаточность.
Лечение. Больные с асимптоматическими, редкими, непродолжительными пароксизмами предсердной тахикардии не нуждаются в лечении. Их надо обследовать в целях выявления причины нарушения ритма и устранения ее. Фармакотерапия или немедикаментозное лечение необходимы только больным с тяжелыми приступами аритмии, а также при ее хроническом течении даже при отсутствии нарушений гемодинамики и хорошей переносимости нарушения ритма — из-за высокого риска развития кардиомегалии и сердечной недостаточности. Многие кардиологи при лечении таких больных в настоящее время отдают предпочтение не антиаритмическим препаратам, а интервенционистским вмешательствам, учитывая их высокую эффективность при небольшом количестве осложнений.
Пароксизмы предсердной тахикардии с нестабильной гемодинамикой должны купироваться ЭИТ-разрядом средних энергий (50-100 Дж). Фармакотерапия предсердных тахикардий разработана недостаточно, хотя, в принципе, проводится, как и при других предсердных тахиаритмиях. При стабильной гемодинамике для урежения высокой ЧСС используют препараты, ухудшающие атриовентрикулярную проводимость: антагонисты кальция (верапамил, дилтиазем), бета-блокаторы, сердечные гликозиды или их комбинацию. Эффективность данных лекарств в плане восстановления и удержания синусового ритма мала. Если пароксизм остается, то восстановление синусового ритма проводится в/в введением антиаритмиков 1А, 1С и III классов (новокаинамида, пропафенона, амиодарона, соталола и др.), а при реципрокной предсердной тахикардии с этой целью можно использовать электрокардиостимуляцию.
В целях предупреждения повторных приступов аритмии, по нашему опыту и данным литературы, в первую очередь следует применять препараты 1С и III классов (пропафенон, флекаинид, энкаинид, амиодарон, соталол), менее эффективны такие антиаритмики 1А класса, как хинидин, дизопирамид, новокаинамид, аймалин [1, 2, 3]. K. Koike et al. (13), оценивая на протяжении нескольких лет эффективность 5 антиаритмических препаратов различных классов, а также дигоксина и его сочетаний с пропранололом, метопрололом, хинидином при автоматической предсердной тахикардии у детей, пришли к выводу, что целесообразно начинать терапию этого нарушения ритма сердца с соталола, так как он в 75% случаев восстанавливал синусовый ритм или значительно урежал частоту желудочковых сокращений. При его неэффективности или наличии противопоказаний, по мнению авторов, надо использовать антиаритмики 3-го класса (за исключением этмозина, который малоэффективен при АПРТ) или амиодарон. Хронические предсердные тахикардии в большинстве случаев с трудом поддаются моно- и комбинированной антиаритмической терапии. ЭИТ в этом случае также неэффективна. Если не действуют антиаритмики, у больных с хронической предсердной тахикардией необходимо добиться снижения частоты желудочковых сокращений для предотвращения развития застойной сердечной недостаточности. С этой целью используются верапамил, дилтиазем, сердечные гликозиды или даже амиодароны (возможны их комбинации); кроме того, следует решать вопрос о проведении немедикаментозного лечения.
Радиочастотная катетерная деструкция успешно используется для лечения предсердных тахикардий независимо от электрофизиологического механизма ее развития (автоматическая, триггерная или реципрокная) и локализации (правое или левое предсердие). Основным показанием для радиочастотной катетерной деструкции является неэффективность фармакотерапии или нежелание больного длительно принимать антиаритмические препараты. В США, по некоторым данным, эффективность подобного вмешательства составляет 75%, а число осложнений — 0,8% [4]. Деструкция атриовентрикулярного соединения с имплантацией кардиостимулятора или его «модификация» (частичное разрушение) проводится при неэффективности радиочастотной катетерной деструкции очага аритмии или невозможности ее проведения. У больных с симптоматическими рецидивирующими наджелудочковыми тахикардиями, купирующимися электрокардиостимуляцией, у которых медикаментозное лечение и радиочастотная катетерная деструкция оказались неэффективными, возможна имплантация антитахикардиального электрокардиостимулятора. Хирургические вмешательства (изоляция, резекция или деструкция аритмогенной зоны) выполняются в настоящее время редко, в случае несостоятельности радиочастотной катетерной деструкции или если планируется проведение другой кардиохирургической операции.
Синоатриальная реципрокная тахикардия
Одной из форм предсердной тахикардии, которая несколько отличается по своему клиническому течению, электрофизиологической и ЭКГ-диагностике, а также фармакотерапии, является синоатриальная реципрокная тахикардия (sinus nodal reentrant tachycardia). Развитие синоатриальной реципрокной тахикардии связано с циркуляцией волны возбуждения в синусовом узле с включением в ряде случаев в цепь циркуляции близлежащего участка миокарда правого предсердия.
Эта аритмия, как правило, носит пароксизмальный характер, а частота сердечного ритма при ней варьирует от 100 до 220 ударов в минуту, но в общем она меньше, чем при других наджелудочковых тахикардиях, и в большинстве случаев не превышает 150 ударов в минуту. Приступы тахикардии в этом случае чаще всего короткие (от 5-20 комплексов до нескольких минут), затяжные приступы наблюдаются очень редко. Говорить об истинной распространенности синоатриальной реципрокной тахикардии трудно. Частота выявления синоатриального re-entry, по данным большинства исследователей, составляет от 2 до 10% среди всех суправентрикулярных тахикардий. Данных, свидетельствующих о более широком ее распространении, значительно меньше. Так, САРТ диагностировали у 11 из 65 больных (16,9%) с наджелудочковыми тахикардиями, подвергшихся внутрисердечному электрофизиологическому исследованию [5].
Так как механизм развития синоатриальной реципрокной тахикардии связан с повторным входом волны возбуждения, она успешно вызывается и купируется экстрастимуляцией предсердий (иногда даже желудочков) и учащающей стимуляцией предсердий. В отличие от большинства предсердных тахикардий зубец Р, расположенный перед комплексом QRS, идентичен или очень похож на тот, который регистрируется при синусовом ритме. Интервал PR короче интервала RP. Внезапное начало и в большинстве случаев внезапное прекращение приступа, а также возможность его купирования вагусными приемами (синусовая тахикардия и ПРТ ими не прекращаются) могут служить важными дифференциально-диагностическими признаками синоатриальной реципрокной тахикардии.
Поскольку частота приступов при синоатриальной реципрокной тахикардии обычно небольшая, а сами приступы непродолжительные, она может протекать бессимптомно и не требовать лечения. Купирующая и профилактическая антиаритмическая терапия симптоматической синоатриальной реципрокной тахикардии напоминает ту, которая проводится при предсердно-желудочковой узловой реципрокной тахикардии. Купирование начинают с вагусных приемов (проба Вальсальвы, массаж каротидного синуса), а при резистентности к ним вводят в/в антиаритмики: АТФ 10-20 мг (аденозин 6-12 мг, очень быстро) или антагонисты кальция (верапамил 5-10 мг или дилтиазем 0,25-0,35 мг/кг в течение 2 мин). Возможно в/в применение дигоксина, бета-блокаторов и амиодарона. При нестабильном состоянии больного (тяжелые ангинозные боли, значительное снижение АД, сердечная астма или отек легких) выполняется экстренная электрическая кардиоверсия (первый разряд мощностью 50-100 Дж). Пароксизмы тахикардии могут успешно купироваться электрокардиостимуляцией. Для профилактики приступов синоатриальной реципрокной тахикардии в первую очередь используют верапамил, дилтиазем, бета-адреноблокаторы, дигоксин, а также антиаритмические препараты III класса — амиодарон и соталол. Есть сообщения об эффективном применении радиочастотной катетерной деструкции очага аритмии.
Многоочаговая (хаотическая) предсердная тахикардия
Многоочаговая предсердная тахикардия диагностируется у 0,13-0,4% госпитализированных взрослых больных. Чаще ею болеют пожилые люди (средний возраст составляет более 70 лет). Данное нарушение ритма регистрируется приблизительно в одинаковой пропорции у мужчин и женщин. Более чем у 60% больных с многоочаговой предсердной тахикардией диагностируются заболевания легких. Наиболее часто встречаются хронические обструктивные заболевания легких. Реже аритмия выступает как осложнение острой пневмонии, тромбоэмболии легочной артерии, опухолей легких. Такие лекарственные средства, как эуфиллин, изопротеренол, применяемые при лечении хронических обструктивных заболеваний легких, могут играть определенную роль в возникновении аритмии, а также служить причиной ее более тяжелого течения. Кроме легочной патологии, у таких пациентов часто находят сердечно-сосудистые заболевания (ИБС, АГ, реже клапанные пороки сердца и др.), сопровождающиеся застойной сердечной недостаточностью. Важно отметить, что во многих случаях (по некоторым данным, до 70%) нарушения углеводного обмена сопровождают многоочаговую предсердную тахикардию. Смертность среди взрослых больных с многоочаговой предсердной тахикардией высока и составляет 29-62%. Причиной смерти обычно являются тяжелые заболевания, которыми страдают большинство больных с многоочаговой предсердной тахикардией, а не само нарушение ритма.
Электрокардиографическими критериями диагностики многоочаговой предсердной тахикардии являются:
- наличие трех или более зубцов Р различной морфологии в одном отведении ЭКГ;
- наличие изолинии между зубцами Р;
- нерегулярные интервалы PR, PP и RR.
Форма зубцов P зависит от локализации эктопического очага аритмии и изменений внутрипредсердной проводимости.
Чаще всего многоочаговую предсердную тахикардию приходится дифференцировать с фибрилляцией предсердий. В отличие от последней при многоочаговой предсердной тахикардии четко видны зубцы Р изменяющейся формы и изолиния между ними.
В ведении больных с многоочаговой предсердной тахикардией важное место занимают лечение основного заболевания и коррекция предрасполагающих к ее развитию факторов: борьба с инфекцией при обострении хронического заболевания легких, лечение сердечной недостаточности, нормализация кислотно-щелочного равновесия и электролитных нарушений, упорядочение применения агонистов бета-адренергических рецепторов и производных метилксантина. Эти мероприятия иногда позволяют нормализовать ритм даже без использования антиаритмических препаратов.
Антиаритмическая терапия многоочаговой предсердной тахикардии связана с большими трудностями. Некоторые исследования показали неэффективность хинидина, новокаинамида, лидокаина и фенитоина. Сердечные гликозиды также малоэффективны и часто вызывают интоксикацию из-за наличия у больных гипоксии и ряда тяжелых метаболических нарушений. Электроимпульсная терапия не восстанавливает синусовый ритм, и поэтому ее применение неэффективно.
Анализ работ по антиаритмическому лечению многоочаговой предсердной тахикардии показывает, что наиболее эффективны в урежении, конвертации ритма и профилактике рецидивов аритмии, вероятно, верапамил, бета-блокаторы (однако они противопоказаны пациентам с бронхоспастическим синдромом) и амиодарон [6, 7, 11]. Существует небольшое количество исследований, посвященных изучению влияния артиаритмиков 1С класса на многоочаговую предсердную тахикардию. Так, в частности, описывается случай купирования тахикардии благодаря внутривенному введению флекаинида 57-летнему больному, у которого верапамил, метапролол, соталол, дизопирамид и некоторые другие антиаритмические препараты оказались неэффективны [8]; показана возможность успешного парентерального и перорального использования пропафенона при этом виде аритмии в педиатрической практике [9]. Получены интересные данные относительно высокой купирующей эффективности сернокислой магнезии (в ряде случаев в сочетании с препаратами калия): у 7 из 8 больных с многоочаговой предсердной тахикардией (87,7%) восстановлен синусовый ритм при в/в введении в течение 5 ч от 7 до 12 г MgSO4. При этом надо отметить, что снижение уровня магния и калия в плазме крови наблюдалось только у 3 больных [10].
Таким образом, фармакотерапию многоочаговой предсердной тахикардии целесообразно начинать с бета-блокаторов (если отсутствуют противопоказания к ним) или верапамила, при их неэффективности использовать амиодарон и антиаритмики 1С класса, а для купирования аритмии возможно также в/в введение сернокислой магнезии.
Литература
1. Pongiglione G., Strasburger J. F., Deal B. J. et al. Use of amiodarone for short-term and adjuvant therapy in young patients// Am. J. Cardiol. 1991; 68: 603-608. 2. Zeigler V., Gillette P. C., Ross A. B. et al. Flecainide for supraventricular and ventricular arrhythmias in children and young adults// Am. J. Cardiol. 1988; 62: 818-820. 3. Colloridi V., Perri C., Ventriglia F., Critelli G. Oral sotalol in pediatric atrial ectopic tachycardia// Am. Heart J. 1992; 123: 254-256. 4. Scheinman M. M. Patterns of catheter ablation practice in the United States// Pacing Clin. Electrophysiol. 1994; 17: 873-877. 5. Gomes J. A., Hariman R. J., Kang P. S. et al. Sustained symptomatic sinus node reentrant tachycardia: incidence, clinical significance, electrophysiologic observations and the effects of antiarhythmic agents// J. Am. Coll. Cardiol. 1985; 5: 45-57. 6. Scher D. L., Arsura E. L. Multifocal atrial tachycardia: mechanisms, clinical correlates and treatment// Am. Heart J. 1989; 118: 574-580. 7. Arsura E., Lefkin A. S., Scher D. L. et al. A randomized, double-blind, placebo-controlled study of verapamil and metoprolol in treatment of multifocal atrial tachycardia// Am. J. Medicine. 1988; 85:519-524. 8. Creamer J. E., Nathan A. W., Camm A. J. Successful treatment of atrial tachycardias with flecainide acetate// Br. Heart J. 1985; 53: 164-166. 9. Reimer A., Paul T., Kallfelz H.-C. Efficacy and safety of intravenous and oral propafenone in pediatric cardiac dysrhythmia// Am. J. Cardiol. 1991; 68:741-744. 10. Iseri L.T., Fairshter R. D., Hardemann J. L., Brodsky M. A. Magnesium and potassium theraphy in multifocal atrial tachycardia// Am. Heart J. 1985; 110: 789-794. 11. Olgin J. E., Zipes D. P. Specific arrhythmias: diagnosis and treatment. In Braunwald E. (eds). Heart disease. A textbook of cardiovascular medicine. Philadelphia: W. B. Saunders company. 2001. P. 837.