Главная / Лечение рака / Лечение рака крови
- Врачи
- Томотерапия
- Отзывы
- Стоимость лечения
- Классификация
- Симптомы
- Диагностика и лечение
Раком крови в непрофессиональном общении называют злокачественные новообразования, первично поражающие кроветворную ткань и циркулирующие в крови лейкоциты. В официальной медицинской терминологии такие заболевания называются лейкозами или лейкемией. Иногда раком крови называют лимфомы, но это не совсем так, поскольку в этом случае поражение костного мозга служит лишь следствием метастазирования.
Злокачественное перерождение при лейкозах происходит на уровне стволовых клеток. Процессы патологического деления и клонирования атипичных клеток, подавление естественной клеточной гибели приводят к замещению нормальных форменных элементов крови опухолевыми.
Отзывы
Спасибо большое персоналу Реавита за четко организованную работу, доброе, приветливое отношение, профессионализм.
Сабирова Н.А.
27 сентября 2021
Все отзывы
История Рушаны, рак легкого
«Здравствуйте, меня зовут Рушана, я живу в городе Казани и оказалась в этом центре, как и многие, наверное, люди нежданно-негаданно для себя. Потому что большую часть своей жизни мы не предполагаем, что мы можем еще с чем-то столкнуться, что в нашей жизни могут быть какие-то серьезные трудности, которые мы еще до этого не преодолевали.
Все истории
Цены
| Наименование услуги | Цена, руб. | Ед. измерения |
| Консультация врача онколога радиотерапевта | 1 500 | шт. |
| Консультация врача детского онколога | 0 | шт. |
| Повторная консультация специалистов | 500 | шт. |
| Топометрия на специализированном компьютерном томографе первичная | 15 000 | процедура |
| Топометрия на специализированном компьютерном томографе повторная | 7 000 | процедура |
| Дозиметрическое планирование лучевой терапии (томотерапии) первичное | 20 000 | шт. |
| Дозиметрическое планирование лучевой терапии (томотерапии) повторное | 7 000 | шт. |
| Лучевая терапия (томотерапия), включая IMGRT (*) | 315 000 | курс |
| Лучевая терапия (томотерапия) стереотаксическая радиочастотная хирургия (*) | 315 000 | курс |
| Лекарственная сопроводительная терапия: внутривенные введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 1 000 | процедура |
| Лекарственная сопроводительная терапия: внутримышечное введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 200 | процедура |
| Топометрическая разметка | 750 | процедура |
Вид лучевой терапии и количество сеансов курса определяется врачебной комиссией индивидуально для каждого пациента исходя из локализации, нозологии опухоли и с учетом анамнеза.
Бесплатная онлайн консультация
Записаться
Основы классификации
Изначально лейкоз делили на «острый» и «хронический», имея в виду не характер течения заболевания, как это принято в других направлениях медицины, а предполагаемую продолжительность жизни пациента. В последних классификациях лейкозы различают по двум основным критериям:
- Клеточный фенотип — совокупность всех происходящих в клетке процессов.
- Степень дифференциации на момент клинических проявлений. Все разнообразные клетки организма берут общее начало от стволовых. По мере своего созревания они постепенно приобретают узкую специализацию. Чем выше степень дифференциации, тем клетка больше отличается от стволовых предшественников
Таким образом, выделяют 4 основных лейкоза, каждый из которых делится на множество подтипов:
- Острый лимфоцитарный лейкоз — самое распространенное онкологическое заболевание у детей. Представлен незрелыми и аномально долго живущими лимфоцитами.
- Хронический лимфоцитарный лейкоз. Чаще встречается в зрелом и пожилом возрасте. Представлен атипичными, но морфологически созревшими лимфоцитами.
- Острый миелоцитарный лейкоз — самый распространенный лейкоз у взрослых, который может носить вторичный характер. Представлен клетками-предшественниками миелоидного ряда — гранулоцитов и моноцитов.
- Хронический миелоцитарный лейкоз. Встречается в любом возрасте и представлен большим количеством незрелых клеток миелоидного ряда.
В отдельную группу выделяют так называемые миелодиспластические синдромы — целую группу заболеваний, при которых наблюдается неправильное развитие (дисплазия) клеток-предшественников различных линий кроветворения и дефицит зрелых форменных элементов в крови. У пациентов с такими заболеваниями повышается риск развития острого миелоидного лейкоза, но у большинства больных этого не случится.
Различные типы лейкоза имеют свои особенности, обусловливающие клиническую картину, течение заболевания, прогноз для жизни. Возможны бластные кризы, при которых заболевание приобретает характеристики острой патологии и угрожает жизни пациента.
Факторы, влияющие на срок жизни онкобольных
Эффективность терапии не всегда влияет на срок жизни пациентов, так химиотерапия при меланоме способна уменьшить проявления заболевания и отложить развитие рецидива после операции, но не отражается на средней продолжительности жизни. В большой группе средний показатель прожитых месяцев не больше, чем продолжительность жизни оставшихся без лечения, но каждый человек проживает свой срок и свою жизнь, кто-то 3 года, кто-то полгода, а кто-то полтора.
С возрастом прогноз по выживаемости только ухудшается, а молодые женщины живут дольше, поскольку лучше реагируют на лечение и, соответственно, для обеих популяций средняя продолжительность жизни просто цифра, не влияющая на конкретную судьбу.
Понятно, что средний показатель длительности жизни не отражает индивидуальности, это маркер результативности современных лечебных подходов, предназначенный для организаторов онкологической помощи и научных коллективов.
В каждом конкретном случае для пациента рассчитывается индивидуальный прогноз на жизнь, исходя из которого подбирается программа лечения. При всех злокачественных заболеваниях определяют:
- гистологию рака, некоторые варианты исходно считаются клинически неблагоприятными;
- степень агрессивности заболевания, которую в патоморфологическом заключении отмечают как дифференцировка, прогноз ухудшают низкая и недифференцированная;
- распространенность процесса в виде стадии заболевания;
- количество пораженных метастазами лимфатических узлов свидетельствует о распространении раковых клеток за пределами первичного новообразования;
- периневральная и лимфоваскулярная инвазии — клетки рака в местах прохождения сосудисто-нервных пучков тоже косвенно говорят о распространении процесса в организме;
- определенные гены и их мутации, рецепторы половых гормонов помогают точнее подобрать лекарства и тоже отражают степень злокачественности.
Сложно сказать, насколько объективно эти характеристики отражают перспективы на жизнь. К примеру, острый лейкоз много агрессивнее морфологически более благоприятной кожной лимфомы, тем не менее, при лимфоме ниже непосредственная эффективность лечения и вероятность излечения.
Причины и факторы риска
Истинные причины большинства лейкозов пока неизвестны. Существуют факторы, которые возможно увеличивают риск развития заболевания:
- проникающая радиация;
- действие некоторых химических соединений, например, бензола;
- лечение некоторыми цитостатиками (химиотерапия);
- инфицирование вирусом Эпштейна–Барра;
- хромосомные нарушения, в том числе синдром Дауна;
- иммунодефицитные состояния.
Следует отметить, что, несмотря на то, что перечисленные факторы повышают риск развития лейкемии, у подавляющего большинства людей этого не происходит.
Каковы причины онкологических заболеваний?
Говоря о раковых опухолях, надо четко различать непосредственную причину их появления и факторы риска. Последние могут стать толчком для начала заболевания. Согласно молекулярно-генетической теории злокачественных новообразований, возникновение и рост опухоли связаны с повреждением генетического материала клеток. Оно происходит под воздействием самых разных факторов, которые объединяют под названием канцерогенных агентов. В итоге клетки, имеющие нарушения в ДНК, обретают способность бесконтрольно размножаться, образовывают опухоль и распространяются посредством метастазов. Главную роль среди причин появления опухолей наука отводит повреждениям гена р53. В норме он ограничивает способность клеток к размножению и не дает им бесконтрольно расти. Кроме того, некоторые исследователи сообщают, что образование ряда онкопатологий с наследственной предрасположенностью может быть связано с нарушениями в структуре генов р15 и р16.
Итак, генетические мутации — причина возникновения рака. Но что заставляет наши клетки мутировать? Все те воздействия, которые вызывают повреждения генного материала, относят к факторам онкологического риска. Ученые выделяют множество таких факторов, но указывают, что в большинстве случаев опухоль возникает при сочетанном влиянии сразу нескольких из них. Традиционно факторы принято разделять на экзогенные (проистекающие из внешней среды) и эндогенные (возникающие внутри организма человека).
Клинические появления
Острые лейкозы обычно развиваются достаточно стремительно, и первые симптомы дают знать о себе за несколько недель до постановки диагноза. Нарушение нормального кроветворения приводит к таким частым симптомам лейкемии, как анемия и повышенная кровоточивость. В то же время другие проявления патологии неспецифичны и не всегда позволяют объективно ее заподозрить. Это слабость, недомогание, лихорадка, снижение веса. Обычно причины лихорадки при этом неизвестны, хотя в некоторых случаях дефицит гранулоцитов способствует быстрому развитию бактериальных инфекций.
Повышенная кровоточивость проявляется склонностью к образованию гематом, петехиальными высыпаниями, носовыми кровотечениями, менструальными нарушениями. Поражение костного мозга может вызвать боли в костях, что особенно характерно для детей с острыми лимфолейкозами. Возможно появление признаков инфильтрации атипичным клетками тех или иных органов: увеличение печени, селезенки, лимфатических узлов.
Хронические лимфолейкозы прогрессируют медленно. Нередко они вообще не имеют клинических проявлений или сопровождаются неспецифическими симптомами — незначительной лихорадкой или немотиврованной слабостью. Клинические проявления на ранних стадиях хронического миелолейкоза похожи, но спустя определенный промежуток времени происходит избыточное накопление опухолевых клеток и заболевание переходит в фазу бластного криза с резким ухудшением состояния пациента.
Проявлений разных видов рака
Во многом признаки гемобластозов зависят от стадии заболевания. При раке выделяют несколько стадий с ключевыми характеристиками:
- Начальная – злокачественные клетки только образовались, они делятся и накапливаются, внешних симптомов и проявлений нет.
- Развернутая – возникают типичные симптомы конкретного вида рака крови, изменения в крови наиболее характерные.
- Терминальная – перестают помогать препараты, процесс нормального кроветворения полностью угнетен, образуются только раковые клетки.
- Стадия ремиссии (возможна полная либо неполная) с восстановлением нормальных показателей в периферической крови и в составе костного мозга.
- Стадия рецидива – возвращение симптомов болезни с появлением раковых клеток после определенного периода ремиссии.
Основные проявления рака крови типичны именно для развернутой и терминальной стадий. Хотя каждый гемобластоз может иметь свою специфику симптомов. В целом для них типичны следующие проявления:
- частые простуды с осложнениями за счет снижения иммунных функций крови;
- анемия, которая не поддается терапии;
- болезненность костей и крупных суставов;
- постоянная слабость, быстрая утомляемость, бледность.
Для лейкозов будет типично наличие анемии и слабости, приступов головокружения, кровоподтеков и кровоизлияний в белки глаз, десневых кровотечений, сильной боли в области костей, увеличения размеров печени с селезенкой.
Для лимфомы характерны также лимфаденопатии (постоянное и выраженное увеличение лимфоузлов), ночная потливость, повышение температуры на фоне потери веса, зуд кожи.
Для миелоидной болезни типичны переломы костей, усиленная жажда с выделением большого количества мочи, поражения почек, анемия и частые простуды, кровотечения из ран и мест инъекций.
Прогноз
Значимые различия в природе и течении лейкозов обусловливают разный общий прогноз заболевания и эффективность проводимого лечения.
Острые лимфоцитарные лейкозы
Ремиссия после стандартной терапии у детей имеет место в более чем 95% случаев. Более того, пятилетняя выживаемость без признаков заболевания, которую можно расценивать как выздоровление, у детей достигает 75% и более. У взрослых эти показатели составляют 70–90% и 30–40% соответственно.
Острые миелолейкозы
Ремиссию удается достигнуть у 50–85% пациентов. В 20-40% случаев отмечают длительный безрецидивный период. Последний показатель несколько повышается при проведении интенсивной химиотерапии или пересадки стволовых клеток.
Хронические лимфоцитарные лейкозы
В отсутствие лечения, пациенты на начальных стадиях заболевания живут в среднем 5-20 лет, на поздних — 3-4 года после постановки диагноза. Меньшая продолжительность жизни связана с быстрым развитием недостаточности спинного мозга. Излечение при этой патологии обычно невозможно, а задача терапии состоит в увеличении продолжительности жизни и улучшении ее качества.
Хронические миелолейкозы
До появления таргетных цитостатиков, и в частности иматиниба, в течение двух лет после постановки диагноза погибало до 10% пациентов. Сегодня, если лечение начато в хроническую фазу, пятилетняя выживаемость превышает 90%. Основная опасность этого типа лейкозов заключается в бластных кризах, после которых в течение достаточно короткого времени погибает абсолютное большинство больных.
Биологические особенности организма
- Возраст
Все наши клетки в процессе жизни проходят множество циклов деления. И с каждым таким циклом в их генетическом материале накапливаются поломки и ошибки. Многие из них исправляют внутренние защитные механизмы клетки, но, тем не менее, их общий объем с возрастом неуклонно увеличивается, что является причиной возникновения рака. Именно поэтому риск растет по мере старения человека. - Расовая и этническая принадлежность
Европеоиды в среднем болеют раком кожи в 4 раза чаще, чем чернокожие люди. По другим типам онкозаболеваний наблюдается обратная тенденция: так, рак легкого и рак предстательной железы чаще встречается у негроидной расы. А вот у азиатов риск появления любых опухолей в целом ниже, чем у остальных представителей человечества. - Семейная предрасположенность
Повышенная частота появления рака у членов одной семьи является давно подтвержденным медицинским фактом. Это обусловлено тем, что генетические нарушения, приводящие к развитию онкозаболеваний, способны передаваться по наследству с шансом около 5–10%. Наиболее часто эти патологии наследуются при самой близкой степени родства, например, от родителя к ребенку. Кроме того, к значительному увеличению риска наследования приводит ситуация, когда в семейном анамнезе присутствуют 2 и более случаев онкозаболевания. - Антропометрические показатели
К ним относятся такие характеристики организма человека, как его рост, вес и индекс массы тела. Специально проведенное исследование показало, что риск появления опухолей у людей с избыточной массой тела выше. - Патологии иммунной системы
Науке давно известно, что любые иммунологические патологии увеличивают вероятность появления злокачественных новообразований. Например, у лиц с ВИЧ-инфекцией и у тех, кто принимает иммунодепрессанты, скажем, после трансплантации органов, достоверно подтвержден более высокий риск развития саркомы Капоши. Связано это, в первую очередь, с тем, что при общем угнетении функций иммунитета страдает и его противоопухолевая активность. Ведь в норме иммунная система должна распознавать и уничтожать даже единичные злокачественно перерожденные клетки. - Эндокринные факторы
Влияние гормонов на риск появления некоторых опухолей давно доказано в ряде специализированных исследований. Главная роль при этом отводится половым гормонам. Так эстроген-зависимыми могут быть злокачественные новообразования органов женской половой системы, а также грудных желез. А андроген-зависимые опухоли у мужчин — это, прежде всего, рак простаты. - Беременность
Беременность всегда связана с глобальной эндокринной перестройкой организма женщины. Эти изменения имеют высокий риск активации процессов онкогенеза. Поэтому всем женщинам при планировании и диагностике беременности полезно посетить консультацию онколога.
Диагностика
В постановке диагноза и дифференциальной диагностике ключевую роль играют лабораторные исследования:
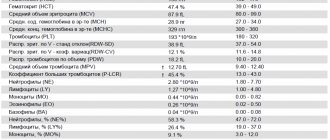
- Общий анализ и мазок периферической крови. Можно отметить снижение уровня гемоглобина и тромбоцитопению, нарушение дифференцировки лейкоцитов, появление бластных клеток. Содержание белых кровяных телец может колебаться от 1*109/л до 200*109/л.
- Коагулограмма. Возможны различные нарушения в свертывающей системе крови, особенно при промиелоцитарном лейкозе.
- Аспирационная биопсия костного мозга. В биоптате обнаруживают высокое содержание бластов — до 95%.
- Иммунофенотипирование — лабораторный метод, позволяющий определить тип лейкоза, что крайне важно для определения тактики лечения.
- Цитогенетическое исследование. Проводится для определения хромосомных аномалий, которые могли привести к развитию заболевания.
- Биохимический анализ крови. Позволяет определить общее состояние организма, например, обнаружить почечную или печеночную недостаточность.
Помимо этого, для выявления инфильтрации клетками различных органов применяются методы лучевой диагностики: УЗИ, КТ, рентгенография.
Стадии рака крови:
1 стадия – в крови наблюдается повышенное количество зернистых лейкоцитов.
2 стадия– быстрое деление аномальных клеток, в ходе чего происходит скопление опухолевой массы в крови.
3 стадия– быстрый рост опухолевой массы. Бластные клетки перемещаются с лимфой и кровью по организму и образуют метастазы в близлежащих органах.
4 стадия– появление злокачественных тканей в различных органах.
Лечение
Тактика терапии при различных типах лейкемии может существенно отличаться. Основные методы лечения:
- Химиотерапия. Применяется для достижения ремиссии и ее закрепления практически при всех типах лейкемии.
- Терапия моноклональными антителами. Сравнительно молодой метод таргетной терапии, обеспечивающий избирательное уничтожение клеток опухоли. Применяется при острых и хронических лимфолейкозах.
- Дистанционная лучевая терапия. Вспомогательный метод лечения, в большей степени востребованный при поражении ЦНС или с паллиативной целью при хроническом лимфолейкозах.
- Пересадка гемопоэтических стволовых клеток. Высокоэффективный, но не всегда доступный метод лечения, который может применяться при большинстве лейкемий.
В каждом случае перед врачом стоит задача выбора наиболее оптимальной тактики в зависимости от типа лейкемии и ее стадии. Так, например, агрессивное ведение хронического миелолейкоза подчас оказывается опаснее для пациента, чем лечение в недостаточном объеме.
Часто задаваемые вопросы
Сколько стоит курс лечения?
Курс лечения вместе с предлучевой подготовкой стоит 315 000 рублей. Есть возможность оформления рассрочки на весь период лечения.
Есть ли онлайн-консультация?
Для жителей других регионов, а также для тех, кому визит к врачу затруднителен, наш центр предоставляет возможность бесплатной онлайн — консультации.
Документы, которые необходимы для получения онлайн-консультации?
Для получения консультации о возможности получения томотерапии, вам необходимо направить нам все имеющиеся у вас медицинские выписки и обследования, включая гистологическое заключение. Направление на бесплатную консультацию не требуется.
Возможно ли лечение детей?
Томотерапия наиболее благоприятна для лечения детей, так как лучевая терапия проходит щадящим методом, не задевая здоровые органы и ткани развивающегося ребенка.
На какой стадии можно применять лучевую терапию?
В современной онкологии возможности лучевой терапии применяются очень широко на любой стадии. Однако каждому пациенту требуется индивидуальный подход, так как выбор тактики и плана лечения зависит от многих факторов: расположения опухоли, сопутствующих заболеваний, возраста и общего состояния пациента. Поэтому для получения информации о возможности лечения, необходимо получить консультацию врача-радиотерапевта.
Дата написания: 07.09.18 Дата обновления: 24.07.20 Проверил: Моров Олег Витальевич
Продолжительность жизни при раке
Продолжительность жизни определяется для отдельного пациента или группы пациентов, это либо точный, либо средний срок, который удалось прожить пациенту от начальной точки отсчёта — постановки диагноза или завершения какого-то специального лечения. На показатель продолжительности жизни, кроме непосредственно онкологического процесса, влияет возраст, пол, физическое состояние и сопутствующие заболевания, а также генетика и предшествующий образ жизни, противораковая терапия, то есть индивидуальные переменные величины. Транспонировать стандартный показатель продолжительности жизни на конкретного человека можно с очень большими оговорками.
Можно ли ориентироваться на сроки жизни, указанные в результатах клинических испытаний методов и лекарств? Обязательно необходимо учитывать, что по окончании клинических испытаний нередко завершается и процесс наблюдения за пациентами, финансирование закончилось и участники «уходят по своим делам», а для оценки результата эксперимента прибегают к математическому расчету ожидаемой выживаемости. Понятно, что выведенная статистиками предположительная продолжительность жизни пациентов не всегда будет отражением реальности.