Какие факторы влияют на частоту пульса?
Наиболее распространённой неинфекционной патологией во всех странах мира являются болезни системы кровообращения. По результатам эпидемиологических исследований ещё конца 90-х годов XX века эксперты ВОЗ пришли к заключению, что повышение частоты сердечных сокращений (ЧСС) в состоянии покоя является одним из факторов риска развития сердечно-сосудистых заболеваний у здоровых людей.
Согласно национальным рекомендациям Всероссийского научного общества кардиологов, ЧСС в покое у взрослого здорового человека должна быть не более 80-85 ударов в минуту и соответствовать частоте пульса. Оптимальное значение пульса взрослого человека в состоянии покоя составляет от 60 до 80 ударов в минуту, при этом конкретный показатель ЧСС у каждого человека индивидуален и зависит от ряда факторов.
Первый – это пол. У женщин нормальные значения ЧСС более высокие, чем у мужчин. Это объясняется специфическими особенностями гормонального и эмоционального фонов.
Второй – это возраст. У взрослых людей нормальное значение ЧСС с возрастом увеличивается: в возрасте до 50 лет среднее нормальное значение составляет 70 ударов в минуту, в возрасте 50-60 лет – 74 удара в минуту и 79 ударов в минуту у лиц старше 60 лет.
Кроме этого, ЧСС зависит от образа жизни, в том числе, физической активности: у тренированных людей показатель пульса ниже, чем у ведущих малоподвижный образ жизни. Также оказывают влияние вредные привычки – курение, злоупотребление алкоголем.
И, наконец, этот показатель коррелирует с внешними факторами: ЧСС повышается при недосыпании, нервном напряжении, после обильного приема пищи, повышении температуры окружающей среды и пр.
Кто входит в группу риска
Патологические формы тахикардии, не связанные со стрессом или особенностями физиологии, чаще всего возникают в уже нездоровом организме. В группу риска входят пациенты с заболеваниями нервной, эндокринной, дыхательной и сердечно-сосудистой систем.
К некоторым видам тахиаритмий больше склонны женщины — например, к хронической неадекватной синусовой тахикардии
Кроме того, существуют поведенческие факторы риска развития аритмий. Они практически не отличаются от таковых для любой патологии кровеносной системы. К ним относятся излишняя нервозность, чрезмерное употребление кофеиносодержащих напитков, недосыпание и малоподвижный образ жизни.
Как правильно подсчитать пульс?
Для самостоятельного подсчета самый распространенный способ – пальпация (прощупывание) лучевой артерии запястья. Подсчитывать пульс нужно в состоянии покоя, не ранее, чем через 2 часа после принятия пищи, ванны, массажа. Точность результата зависит от правильной техники подсчёта.
Первое – нужно взять часы или секундомер. Сесть, положив руку на горизонтальную поверхность ладонью вверх. Указательный, средний и безымянный пальцы противоположной руки приложить к запястью примерно в 3 сантиметрах от основания большого пальца;
Почувствовав пульсацию, необходимо слегка прижать артерию к внутренней стороне лучевой кости. Не нужно прижимать с силой, так как под давлением пульсовая волна может исчезнуть.
Затем нужно посчитать количество толчков крови в течение 1 минуты. Пульсовые волны должны следовать друг за другом через равные промежутки времени; затем посчитать пульс на второй руке.
Увеличение частоты сердечных сокращений в состоянии покоя более 90 ударов в минуту считается тахикардией.
Народные средства
Фото: evrikak.ru
Существуют средства народной медицины, способные уряжать частоту сердечных сокращений. Однако стоит отметить, что ни в коем случае нельзя заниматься самолечением, необходимо тщательно соблюдать все рекомендации лечащего врача. Перед использованием какого-либо народного средства на основе целебных трав следует проконсультироваться с врачом. К Вашему вниманию предлагаем следующе рецепты:
- предварительно измельчите корень валерианы и высушите. Возьмите 1 столовую ложку полученного сырья и залейте 0,5 л крутого кипятка. Дайте настояться в течение 1 – 2 часов, после чего настой готов к употреблению. Рекомендуется принимать по 1/3 стакана 3 раза в день. Курс приема в среднем составляет 3 недели;
- возьмите 1 столовую ложку заранее подготовленного пустырника и залейте 200 мл кипятка, дайте настояться в течение 10 – 20 минут. Рекомендуется выпивать стакан полученного настоя в течение дня. Курс приема составляет 2 недели;
- возьмите мелиссу и корень валерианы. Смешайте перечисленные компоненты сбора в равных пропорциях. Затем к полученному сбору добавляется небольшое количество тысячелистника. Одна столовая ложка сбора заливается стаканом холодной воды и настаивается в течение 3 часов, после чего настой томится на водяной бане 20 – 30 минут. Готовый отвар следует тщательно процедить, чтобы не допустить попадание мелких частей сырья. Рекомендуется употреблять по 2 – 3 глотка в течение всего дня. Курс приема составляет 2 – 3 недели;
- возьмите 1 столовую ложку высушенных листьев и цветков боярышника, залейте 1 стаканом крутого кипятка, дайте настояться в течение 2 – 3 часов. После тщательного процеживания через ситечко настой становится готовым к употреблению. Рекомендуется принимать по 2 столовые ложки 3 раза в день. Курс приема составляет 2 – 3 недели;
- натрите на мелкой терке репу, возьмите 2 столовые ложки полученной массы и залейте стаканом кипятка. Поставьте на огонь и варите на медленном огне в течение 15 – 20 минут. Дайте отвару остыть, после чего его следует процедить. Рекомендуется принимать по ½ стакана 2 раза в день после еды;
- возьмите 1 столовую ложку высушенных ягод шиповника и тщательно их промойте под проточной водой. Залейте сушенные ягоды 500 мл крутого кипятка и дайте настояться в течение 6 часов, после чего готовый настой следует процедить. Рекомендуется употреблять по половине стакана 3 раза в день.
Важно еще раз подчеркнуть, что перед использованием средств народной медицины следует проконсультироваться с квалифицированным специалистом. Кроме того, применение народных средств без медикаментозных препаратов допускается лишь при легкой степени выраженности тахикардии, когда отсутствуют нарушения гемодинамики.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Физиологическая и патологическая тахикардия
В зависимости от причин возникновения, различают физиологическую и патологическую тахикардию.
Физиологическая тахикардия возникает при эмоциональных, физических нагрузках, высокой температуре и влажности воздуха, нахождении в жарких и душных помещениях, злоупотреблении тонизирующими напитками – крепким чаем, кофе, энергетическими напитками, приёме некоторых лекарственных препаратов, курении или приёме алкоголя.
У здоровых людей физиологическая тахикардия является приспособительным механизмом и при устранении внешнего раздражителя ЧСС возвращается к нормальным показателям в течении 5 минут.
Патологическая тахикардия возникает при сердечно-сосудистых, эндокринных, острых инфекционных, онкологических и других заболеваниях и сопровождающих их состояниях – обезвоживании, большой кровопотере, шоковых состояниях, болевом синдроме и др. – или при нарушении функционирования вегетативной нервной системы.
Таким образом, тахикардия в состоянии покоя, чаще всего, является симптомом какого-либо заболевания и требует медицинского обследования.
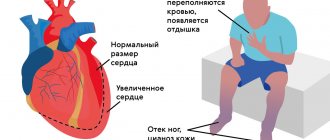
При тахикардии сердце работает с повышенной нагрузкой и не успевает наполниться кровью в необходимом объёме, кровоснабжение всех органов ухудшается, и развивается кислородное голодание.
Страдают почки, органы зрения и желудочно-кишечного тракта, центральная и периферическая нервная системы, осложняется течение имеющихся заболеваний.
Сердечная мышца постепенно «изнашивается», в результате чего может развиться сердечная недостаточность. Кроме того, существует опасный для жизни вид тахикардии, поэтому визит к врачу откладывать нельзя.
Профилактика тахикардии
Поскольку сама по себе тахикардия не является заболеванием, специфической профилактики этого состояния не существует. Первичные превентивные меры заключаются в соблюдении здорового образа жизни, режима дня и полноценном отдыхе — то есть такие же, как и при профилактике любой сердечной недостаточности.
Вторичные превентивные меры, которых следует придерживаться при уже установленной патологии сердца, подразумевают более серьезную коррекцию образа жизни, назначенную врачом медикаментозную терапию (при необходимости и хирургические вмешательства), а также регулярное медицинское обследование.
Когда необходимо обращаться к врачу?
К тревожным симптомам относится постоянное сердцебиение в покое с ЧСС более 80 ударов в минуту, разные промежутки времени между пульсовыми ударами при подсчёте пульса, различные значения пульса на левой и правой руке.
Также к врачу следует обратиться при обмороках, эпизодах потери сознания, при боли в груди, ощущении «перебоев» в работе сердца, при тахикардии после кровопотери, рвоты, диареи, при сочетании тахикардии с одышкой, головокружением, бессонницей, частой головной болью, повышением артериального давления, повышенной потливостью, дрожью в руках.
Кроме этого, важно сообщить врачу, если тахикардия возникает даже при незначительной физической нагрузке и не проходит в течение 5 минут, а также если приступ тахикардии начинается внезапно или имеются повторяющиеся приступы.
Приступ тахикардии проявляется следующими симптомами: в течение нескольких минут ЧСС резко возрастает и может достигать 150-200 ударов в минуту, сопровождаться потливостью, слабостью, чувством страха.
Предсердная и атриовентрикулярная разновидности
Предсердная разновидность тахикардии выявляется редко. Она возникает в небольшой зоне, проявляется нерегулярно, но может длиться несколько суток и даже месяцев. У пациентов с тяжелой сердечной недостаточностью, пожилых людей может быть несколько очагов, но чаще всего состояние неопасно, протекает бессимптомно или со слабовыраженными проявлениями. Это могут быть головокружения, одышка, боли в области груди. Лечат такое состояние стандартными медикаментами: хинидином и другими депрессантами, антиаритмическими препаратами, анестетиками. В сложных случаях проводят хирургическую катетерную абляцию.
Атриовентрикулярный тип делится на две разновидности: узловую и с дополнительными путями проведения. Тахикардия достаточно распространена (в особенности у женщин), приступы редкие, начинаются внезапно, длятся от нескольких минут до суток и более. Среди симптомов:
- характерная для тахикардического приступа пульсация в шейной зоне;
- снижение АД;
- ангинозные боли;
- удушье и потеря сознания.
Частоту и силу пароксизмов успешно снижают медикаментозной и физиотерапией. Кардиолог определяет методику лечения, ориентируясь на происхождение патологии, имеющиеся осложнения, течение пароксизмов.
Как облегчить приступ тахикардии?
Расстегните воротник одежды, откройте форточку или балкон, глубоко вдохните и очень медленно выдохните; дышите так в течение 5-10 минут. Затем задержите дыхание и как бы «протолкните» воздух в низ живота, – это стимулирует блуждающий нерв, в результате чего сердцебиение замедлится;
Примите корвалол или валокордин: 15-20 капель препарата растворите в половине стакана воды комнатной температуры;
Умойтесь холодной водой, прилягте на высокую подушку, положите на лоб полотенце, смоченное в холодной воде, постарайтесь расслабиться;
Закройте глаза и одновременно надавливайте на глазные яблоки в течение 2-3 минут: 10 секунд надавливаете, 10 секунд перерыв;
Найдите правую сонную артерию (непосредственно под челюстью, в этом месте она соединяется с шейной артерией) и осторожно, без нажима помассируйте её. Этот приём также стимулирует блуждающий нерв и замедляет сердцебиение.
Если состояние не улучшилось, ЧСС не снижается, появилось головокружение, чувство нехватки воздуха, потемнело в глазах, вызывайте скорую помощь.
Диагностика
Определить, как лечить тахикардию сердца, может только врач-кардиолог. Лечить саму тахикардию, как симптом бесполезно. Единственный эффективный способ борьбы с учащенным сердцебиением – устранение его первопричины.
- Доступно: прием врача от 1500 рублей
- Удобно: работаем ежедневно с 8:00 до 21:00
- Быстро: проведем всю диагностику на первом приеме
- Полно: есть все необходимое оборудование
Но в первую очередь – первопричину необходимо правильно выявить. С этой целью пациентам медицинского опытные врачи кардиологи назначают комплексную диагностику. Комплекс лабораторных и аппаратных обследований может включать:
- Электрокардиограмма стандартная.
- Суточное ЭКГ-мониторирование по Холтеру, 2-3-х дневный мониторинг).
- Общий и развернутый анализы крови.
- Анализ мочи.
- Анализ крови на гормоны щитовидки.
- Ультразвуковую диагностику сердца.
- Эхокардиографию.