Дефекты развития кардиальных структур встречаются в практике врачей-специалистов в подавляющем большинстве случаев.
Относительно редко (25-30% от всех зафиксированных ситуаций) они врожденные. Чаще приобретенные. Многих удалось бы избежать, обратись пациент к врачу раньше.
Гипертрофия левого предсердия — это увеличение его объема в результате перегрузки и утолщения мышечного слоя. Патология сопряжена с минимальной клинической картиной на ранних стадиях развития.
По мере прогрессирования симптоматика становится очевидной, но и в этом случае только диагностика может дать ответ на вопрос о происхождении явления.
Летальность относительно низкая и составляет 3-5% в перспективе почти 8 лет (данные европейских ассоциаций кардиологов). Это не значит, что нужно подходить к вопросу о лечении легкомысленно. Развитие состояния ассоциировано с повышением рисков смерти стремительными темпами.
Гипертрофия не бывает первичной. В том смысле, что она всегда развивается как итог стороннего заболевания: сердца, эндокринной, нервной системы, сосудов. Восстановление заключается в устранении первопричины.
Механизм развития
Гипертрофия левого предсердия (сокращенно ГЛП) — самостоятельный патологический процесс. По характеру и типичным чертам он похож на кардиомиопатию. Развитие дефекта проходит двумя основными путями.
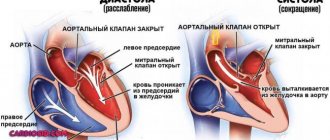
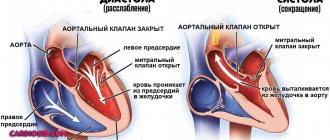
В норме мышечный орган перекачивает тот объем крови, который в него поступает. Адекватная нагрузка приводит к полному выбросу жидкой соединительной ткани из камер. Отсюда стабильная работа структур.
Если возникает сбой, предсердия и/или желудочки заполняются до предела, неспособность нормального выброса как итог. Отсюда перерастяжение всех камер или дилатация, другими словами.
Наиболее характерна такая ситуация для профессиональных спортсменов или же лиц, страдающих врожденными или приобретенными пороками.
Другой возможный вариант — возвращение крови в левое предсердий из желудочка по причине стеноза митрального клапана или его пролапса.
Второй патогенетический механизм касается перегрузки мышечного слоя — миокарда. Возникает подобное явление в результате длительного течения сторонних патологий.
Основная — гипертония с цифрами свыше 160 на 90 мм ртутного столба. Тот же эффект провоцируют болезни легких и выделительной системы.
Возможно влияние сразу нескольких факторов. Тогда развивается смешанная гипертрофия, трудно поддающаяся лечению стандартными методами.
Классификация
Клиническое значение имеют некоторые типизации.
Исходя из момента развития
- Врожденный вид. Обусловлен нарушениями внутриутробного периода либо генетическими мутациями (в том числе спонтанными).
В последнем случае возникает комплексное нарушение анатомических структур. Страдает не только левое предсердие, но также и желудочки.
А кроме того, возможны косметические дефекты, патологии челюстно-лицевой области и прочие. Зависит от синдрома.
- Приобретенный тип. Встречается чаще. Развивается у пациентов, злоупотребляющих алкоголем, курящих лиц. Также при течении гипертонической болезни и сторонних пороков кардиальных структур. На ранних стадиях лечению поддается, позже уже с трудом. Полная невозможность терапии в конечной фазе.
По анатомическим свойствам
Симметричный вид ГЛП. Для гипертрофии левого предсердия типично утолщение миокарда в местах поражения. При этом на всей протяженности структуры увеличение может быть различным.
Оценка характера отклонения проводится с помощью так называемого индекса асимметрии. В данном случае рост мышечного слоя равномерный, показатель находится в пределах 1.3.
Лечение стандартное, заключается в купировании первопричины, то есть основной патологии. Симптоматика минимальна, что делает раннюю диагностику усложненной.
Асимметричный тип. Одноименный индекс свыше 1.3, что указывает на неравномерное разрастание миокарда в пределах предсердия. Свидетельствует в пользу возможного врожденного нарушения развития.
По стадиям формирования
- Увеличение левого предсердия в компенсации. Первая фаза становления болезни. Симптомы полностью отсутствуют, на эхокардиограмме обнаруживаются незначительные отклонения от нормы или же отсутствие таковых.
Восстановление не требуется. Показано динамичное наблюдение под контролем профильного специалиста.
- Субкомпенсация. Вторая стадия. Развивается как итог длительного течения основного патологического процесса. При этом само отклонение минимально выражено.
Симптомы присутствуют, но они неспецифичны: боли в груди, редкие эпизоды тахикардии, усталость, повышенная утомляемость, краткие периоды одышки после интенсивной физической работы.
Лечение требуется, возможно проведение терапии в стационаре на этом этапе. Самостоятельного регресса ждать уже не приходится.
- Декомпенсация. В некоторых классификациях — финальная стадия, что не совсем верно. Клиническая картина выраженная. Сопровождается кардиальными симптомами, также проявлениями со стороны церебральных структур, выделительного тракта.
Лечение срочное, в стационаре. Процесс сопровождается выраженной сердечной недостаточностью, в любой момент может наступить смерть, риски высоки.
- Терминальная фаза. Крайняя степень нарушений. Не поддается коррекции в принципе. Примерный срок от начала разрастания миокарда до становления конечного состояния — 3-10 лет. Бывает больше, в зависимости от выносливости организма. Помощь паллиативная, для облегчения. Счет идет на недели, редко месяцы.
Классификации, особенно стадирование, используются для разработки терапевтической тактики и определения вектора диагностики.
Лечение
При появлении ГЛП противопоказаны тяжелые физические нагрузки. Необходимо отказаться от курения и употребления алкоголя, а также от крепкого чая, кофе, тонизирующих напитков. Рекомендуется ограничение в диете соли и насыщенных жиров. Не будет лишним употребление в пищу продуктов, богатых калием (курага, бананы, печеный картофель). Можно использовать и народные средства для поддержания метаболизма миокарда: плоды боярышника, рябины, калины, мед. Улучшить функциональное состояние миокарда помогают прогулки на свежем воздухе. Для снижения тревожности и стрессовых состояний врач может рекомендовать прием растительных седативных препаратов. ГЛП не имеет специфического лечения. Проводится терапия заболевания, явившегося ее причиной. При пороках сердца возможно их хирургическое лечение. Гипертоническая болезнь, ишемическая болезнь сердца лечатся по соответствующим стандартам. Лечение легочной гипертензии включает назначение лекарств, ингаляции оксида азота. В случаях тяжелой сердечной недостаточности могут возникнуть показания к трансплантации сердца.
Причины
Факторы развития в основном патологические. Есть единственное исключение из правил.
Интенсивные физические нагрузки
Речь идет не о простой активности, а о деятельности на пределе возможностей организма. В основном это спортсмены-профессионалы, увлеченные до фанатизма любители.
Если левое предсердие увеличено (рано или поздно случается), показано динамическое наблюдение под контролем кардиолога. Стремительное прогрессирование — основания для пожизненного отвода от спорта.
Что происходит в момент чрезмерной физической нагрузки? Мышцы требуют интенсивного обеспечения кислородом и питательными веществами. Организм интенсифицирует работу. Камеры переполняются кровью. Отсюда дилатация, расширение предсердия.
С другой стороны миокард вынужден функционировать быстрее, чаще и сильнее сокращаться. Гипертрофия — наращивание мышечной массы. Это адаптивный механизм.
Хроническая обструктивная болезнь, бронхит, астма
И прочие дыхательные патологии. Ассоциированы с нарушением снабжения кардиальных структур кислородом и питательными веществами. Итогом выступает ишемия.
Возможно ложное разрастание миокарда, когда на деле образуется не новая мышечная, а рубцовая ткань.
Терапия представляет большие сложности. Описанные патологии в принципе неизлечимы. Единственный шанс — перевести их в состояние длительной качественной ремиссии, но и это требует больших усилий.
Почечная недостаточность в фазе декомпенсации
Также пиелонефрит и прочие состояния, провоцирующие рост артериального давления.
В этом плане наиболее агрессивна злокачественная гипертензия. Она быстро «сажает» сердце, также головной мозг, лишает пациента зрения, приводит к деструкции сосудов.
Восстановление в срочном порядке. В профильном отделении стационара. На поздних стадиях патологии устраняются плохо. Потому рекомендуется озаботиться ранней диагностикой и лечением у нефролога.
Подробнее о том, какие еще патологии почек повышают или понижают давление читайте здесь.
Артериальная гипертензия
Крайне сложная патология. Обнаружить фактор происхождения болезни зачастую очень трудно. Потому как речь может идти о группе причин.
В некоторых ситуациях врачи вынуждены констатировать идиопатическую форму (если причина осталась не выясненной).
Состояние не терпит отлагательств плане терапии. Сравнительно быстро патологический процесс перестает реагировать на воздействие и становится резистентным к препаратам.
Перспективы устранения гипертрофии левого предсердия напрямую зависят от успеха в борьбы с гипертензией.
Сужение просвета аорты
В результате нарушения работы соответствующего клапана или же врожденного порока (коарктация).
Восстановление проводится хирургическими методами. Возможно протезирование либо стентирование (искусственное расширение просвета).
Успех зависит от обширности участка поражения и стадии гипертрофического процесса. Если нарушения анатомического плана стойкие, их обратить вспять уже не получится. На ранних стадиях этого и не требуется.
Пороки митрального клапана
По типу пролапса (западения створок в предыдущую камеру сердца), также стеноз (вплоть до полного заращения, когда кровь не способна двигаться к левому желудочку).
Чаще имеет приобретенное происхождение. Развивается после перенесенных инфекционно-воспалительных заболеваний, патологий соединительной ткани. Лечение строго хирургическое, с применением протезов.
Успех зависит от стадии патологического процесса. Чем раньше предприняты меры, тем выше вероятность полного восстановления. Имеет смысл действовать на ранних стадиях.
Косвенное влияние оказывает нарушение липидного обмена. Ожирение считается следствием, но не причиной. Потому называть повышение массы тела фактором развития кардиальных проблем не имеет смысла. Это ложная информация.
Причины патологии
Миокард – это мышца, которая имеет свойство гипертрофироваться. Но если в случае с обычной мышечной тканью это не опасно, то с сердечной все наоборот. Увеличение левого предсердия является патологическим состоянием, нуждающимся в лечении.
Гипертрофия может быть истинной и ложной. Первый тип обусловлен гиперплазией, то есть размножением определенных клеток. Он является результатом высокой нагрузки на орган или систему. Этот вид имеет еще название рабочего. Часто истинной гипертрофии подвержены люди, которые имеют дело с высокой физической нагрузкой.
Ложный тип увеличения состоит в прогрессирующем распространении жировых клеток, которое и приводит к такому роду гипертрофии. Эту форму заболевания чаще всего наблюдают у людей с малоподвижным образом жизни.
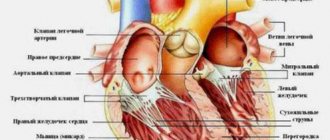
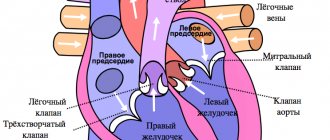
Механизм процесса гипертрофии заключается в следующем: сердце человека имеет 2 половины (правую и левую). Каждая из них делится на желудочек и предсердье, которые соединены отверстиями. Просвет этих отверстий также снабжен клапанами. Слева он имеет две створки, а справа – три.
Благодаря им сердце регулирует кровообращение посредством систематического сокращения и выброса в близлежащие сосуды порций крови. Во время тяжелых физических нагрузок потребность клеток организма в кислороде повышается, в результате чего сердце обязано работать быстрее. Для этого нужно больше мышечной ткани, которая и образуется во время таких перегрузок.
Такие изменения чреваты своими последствиями, наиболее неблагоприятным из которых является летальный исход. Кроме тяжелых физических нагрузок, также существует большое количество факторов, которые могут привести к гипертрофии. Их нужно знать, и стараться избегать.
Гипертрофия какого-либо отдела сердца может быть врожденной и приобретенной. Эта патология может поражать сразу несколько сердечных камер, но левое предсердие подвержено этому чаще. Именно увеличение размеров этого отдела не выступает отдельным заболеванием, а является лишь симптомом, который указывает на сопутствующие патологические процессы.
Причин увеличения толщины стенок левого предсердия множество. Основными можно назвать:
- лишний вес, особенно у людей молодого возраста;
- сердечно-сосудистые патологии;
- сужение митрального клапана в полости левого предсердия;
- повышенное артериальное давление;
- недостаточность клапанного аппарата;
- частые стрессовые ситуации и депрессивные состояния;
- острая почечнаянедостаточность;
- сахарный диабет;
- заболевания дыхательных органов;
- постоянные физические нагрузки;
- занятия спортом;
- наличие мышечных дистрофий;
- наличие вредных привычек;
- тяжёлая генетическая наследственность.
Сужение митрального клапана – это сердечный порок. Его суть состоит в стенозе щели, которая является связным каналом для предсердия и желудочка.
Этот синдром часто сопровождается тяжелой недостаточностью этого клапана, для которой характерен процесс регургитации. Часть крови закидывается обратно из желудочка в предсердие, и клапан не в состоянии это предотвратить.
Спорт также может быть причиной этой сердечной патологии, если нагрузки при этом не будут соответствовать возможностям человека. При частых и высоких напряжениях сердечная мышца не справляется с приливом большого количества крови, ей нужна дополнительная сила, чтобы ее выталкивать. В результате этого можно наблюдать увеличение мышечной ткани сердца в качестве компенсации этого процесса. Перед выбором вида и количества спортивных нагрузок, стоит сначала пройти консультацию специалистов, узнать о тренировках и возможных режимах.
Игнорировать проблемы с сердцем очень опасно. Чтобы оградить себя от возможных сбоев работы главного органа, нужно вести здоровый образ жизни, в меру заниматься физическими нагрузками и спортом, а также чаще проходить консультации врачей для своевременного обнаружения различных сопутствующих заболеваний.
Симптомы
Признаки гипертрофии левого предсердия многообразны. Но проявляют себя на поздних стадиях, начиная с субкомпенсированной и далее усугубляются до полной инвалидизации пациента.
- Боли в грудной клетке. Обычно малой степени интенсивности даже в выраженной фазе патологического процесса. Обнаруживаются после физической нагрузки, стресса, приступа удушья на фоне легочных проблем. По характеру ощущения давящие, тянущие или жгучие.
- Нарушение нормального сердечного ритма. По типу пароксизмов тахикардии. Приступы возникают спонтанно, длятся от 2 до 20 минут и более, зависит от формы и стойкости изменений в мышечном слое органа.
Параллельно протекают и другие аритмии. Вроде фибрилляции предсердий, а затем и желудочков. Это тревожные звонки, возможно развитие летального исхода.
- Одышка. После интенсивной физической нагрузки. Порог появления симптома на ранних стадиях высокий.
По мере прогрессирования болезни состояния сопровождает пациента постоянно, не ослабевает даже в полном покое.
Больной не способен ходить, подниматься по лестнице, повседневные обязанности ложатся на плечи тяжелой, непомерной обузой. Ставится вопрос о назначении группы инвалидности.
- Нарушения сознания по типу частых, коротких по продолжительности обмороков. Также тревожный признак. Говорит о вовлечении головного мозга и начавшейся ишемии нервных тканей.
- Быстрая утомляемость. Достаточно незначительного стимула. Не обязательно физического. Психические нагрузки также переносятся с трудом.
- Цианоз носогубного треугольника. Особенно в момент тахикардии или приступа острой боли за грудиной.
- Бледность кожных покровов, слизистых оболочек.
Помимо сугубо кардиальных симптомов добавляются проявления основного патологического процесса.
Выстраивается пестрая клиническая картина, которую нужно разбирать по пунктам. Это требует времени и достаточной квалификации.
Пациенту же рекомендуется при наличии хотя бы одного симптома обращаться к докторам.
Какие обследования необходимо провести для подтверждения диагноза?
Подозрение на гипертрофию сердца или на заболевание, способное к ней привести, врач может выставить еще при опросе и осмотре пациента.
При опросе учитывается характер жалоб и условия, при которых они возникают (состояние покоя или физическая активность, бодрствование или ночное время и т.д.).
характерный румянец при гипертрофии из-за митрального стеноза
Во время осмотра особенное внимание уделяется кожному покрову. При митральном стенозе может наблюдаться так называемый «митральный» румянец на щеках фиолетово-розового цвета, при недостаточности – бледность и рыхлость кожи с синеватой окраской ногтей, кончика носа, ушей. Это обусловлено снижением содержания кислорода в крови при хронической сердечной недостаточности. Также оценивается выраженность и локализация отеков (при тяжелых стадиях отеки с голеней и стоп распространяются выше, захватывая наружные половые орган, бедра, живот).
Уточнение диагноза возможно при аускультации (выслушивании) сердца и легких. При тяжелых стадиях сердечной недостаточности в легких выслушиваются сухие или влажные хрипы в нижних отделах. При гипертонии у пациента слышен акцент второго тона в точке выслушивания аорты (во втором межреберье справа от грудины), а при митральном стенозе выслушивается грубый шум в проекции митрального клапана (под левым соском в пятом межреберье). При недостаточности митрального клапана можно услышать систолический шум в той же точке.
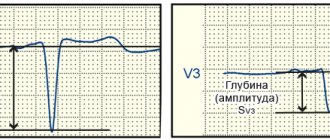
Любому пациенту с кардиологическими жалобами обязательно проводят ЭКГ. На кардиограмме легко увидеть признаки гипертрофии левого предсердия. В связи с тем, что проводимость по предсердиям отражается зубцом Р (восходящая часть характеризует возбуждение правого предсердия, а нисходящая – левого), то при гипертрофии левого предсердия на ЭКГ нисходящая часть зубца Р увеличивается и удлиняется по продолжительности. Зубец приобретает М-образную форму и называется Р-mitrale, в отличие Р-pulmonale при гипертрофии правого предсердия.
Рисунки: ЭКГ-признаки гипертрофии левого предсердия
Кроме ЭКГ, пациенту с шумами в сердце обязательно проведение УЗИ сердца. При ультразвуковом исследовании признаками гипертрофии левого предсердия являются параметры, превышающие следующие показатели: 1.85-3.3 см и индекс размера более 1.45-2.9 см/м2.
Такой метод обследования, как рентгенография грудной клетки позволяет не только выявить застой крови в лёгких (а в тяжёлых случаях застойную пневмонию или отёк лёгких), но ещё и определить степень увеличения сердца. При митральных пороках с выраженным утолщением стенок левого предсердия сердце приобретает так называемую митральную конфигурацию – сглаживание талии сердца.
ГЛП на рентгенограмме
По назначению врача могут быть назначены другие методы диагностики – УЗИ внутренних органов и почек, биохимический анализ крови, пробы с физической нагрузкой для определения функционального класса ХСН.
Диагностика
Проводится под контролем кардиолога. По мере необходимости привлекаются сторонние специалисты (врач-пульмонолог и прочие).
Обследование проходит в амбулаторных условиях, не считая острых состояний:
- Устный опрос больного и сбор анамнестических данных. Позволяет определиться с дальнейшей схемой действий.
- Измерение артериального давления, частоты сердечных сокращений. Как то, так и другое выше нормы. В острый период особенно заметно отклонение.
- Аускультация. Выслушивание звука. Обнаруживается отчетливый шум.
Рутинные методики дают необходимый вектор дальнейшей диагностике:
- Суточное мониторирование с применением автоматического тонометра. Регистрирует жизненно важные показатели в течение 24 часов. Ценность способа заключается в возможности постоянного контроля, при этом больной находится в естественных условиях, не нервничает, занимается привычными делами.
- Электрокардиография. Оценка функционального состояния кардиальных структур. Гипертрофия левого предсердия имеет типичные черты.
- Эхокардиография. Основной способ выявления патологического процесса. Визуализация дает возможность определить стадию, характер дефекта.
- МРТ в случае необходимости.
Прочие исследования: анализ крови общий, биохимический и на гормоны, оценка неврологического статуса, ЭЭГ и другие. Перечень может быть расширен по усмотрению сторонних специалистов.
Признаки на ЭКГ
Присутствует несколько типичных черт:
- Изменение высоты, формы («двугорбость»), ширины зубца P.
- Уширение комплекса QRS.
Частота сокращений в норме или повышена, если регистрация показатели проводится в момент приступа тахикардии.
Прочие элементы определяются врачом. Всего присутствует около 10-15 характерных черт, которые трудны для самостоятельного восприятия и тем более расшифровки.
Признаки гипертрофии левого предсердия на ЭКГ определяются преимущественными изменениями в зубце P.
По каким симптомам можно распознать увеличение левого предсердия?
Строго специфичных клинических проявлений непосредственно гипертрофии левого предсердия не существует. Тем не менее, у любого пациента будут отмечаться те признаки, которые наиболее характерны для причинного заболевания, вызвавшего гипертрофию.
Так, для митрального стеноза характерны кровохарканье, приступы сухого навязчивого кашля и одышки при нагрузке, усиливающейся в положении лежа. При недостаточности митрального клапана постепенно нарастает одышка и возникают ощущения перебоев в работе сердца или учащенного сердцебиения, обусловленные пароксизмальными видами тахикардий мерцательная аритмия, наджелудочковая тахикардия, частая желудочковая экстрасистолия). По мере прогрессирования хронической сердечной недостаточности одышка отмечается даже в покое и при минимальной бытовой активности, а также нарастают отеки голеней и стоп.
Небольшое увеличение левого предсердия, вызванная артериальной гипертонией, сопровождается частыми ухудшениями с очень высокими цифрами АД (180-200 мм рт ст и выше), с частыми кризами, плохо поддающаяся терапии гипотензивными препаратами.
При наличии любых жалоб со стороны сердечно-сосудистой системы необходим консультация кардиолога или терапевта с целью дальнейшего обследования, а диагноз увеличения левого предсердия устанавливается на основании полученных результатов.
Методы лечения
Зависят от первопричины патологического состояния. Суть заключается в устранение фактора происхождения. Симптоматические меры предпринимаются параллельно, но не заменяют этиотропное воздействие.
- Артериальная гипертензия лечится группой фармацевтических средств. Ингибиторы АПФ (Периндоприл), Антагонисты кальция (Дилтиазем, Верапамил), препараты центрального действия (Моксонидин), бета-блокаторы (Карведилол, Анаприлин), также диуретики (Верошпирон).
Применяются в сочетаниях, но требуется грамотный подбор. Использование неправильной схемы приведет к ранней почечной или сердечной недостаточности.
- Пороки аорты или клапанов сердца. Показано оперативное вмешательство. Протезирование, шунтирование и прочие способы используются наиболее широко.
- Патологии легких устраняются применением кортикостероидов короткими курсами, также бронходилататорами. Но с осторожностью. Как те, так и другие воздействуют на сердце.
Симптоматическая терапия:
- Антиаритмические для восстановления адекватного ритма. Амиодарон. Также возможно применение Анапралина для купирования острых приступов тахикардии.
- Диуретики при отеках нижних конечностей, лица.
- Кардиопротекторы. Милдронат.
- Нитроглицерин для устранения болевого синдрома.
В обязательном порядке требуется отказ от курения, приема спиртного в любом количестве. Не стоит перенапрягаться физически и эмоционально.
Диета по показаниям. Строго ограничивать рацион смысла не имеет. При наличии проблем с липидным обменом показаны статины. Спорт в случае гипертрофии противопоказан.
Можно ли вылечить гипертрофию левого предсердия?
Правильная тактика лечения заключается в устранении причин, приведших к утолщению предсердия.
При стенозе митрального клапана проводится кардиохирургическое вмешательство по рассечению спаек или протезированию клапана биопротезом из сердца свиньи или чаще механическим протезом. При изолированной недостаточности клапана осуществляется пластика с ушиванием клапанного кольца. В связи с тем, что чаще всего у одного и того же пациента наблюдается сочетанный порок (и стеноз, и недостаточность), лечить его целесообразно путем проведения операции по протезированию искусственного клапана сердца.
Если причиной гипертрофии послужила артериальная гипертония, пациенту показан регулярный прием гипотензивных препаратов, а при стойком повышении давления – комбинация препаратов из групп с различным механизмом действия. Наиболее оптимальные комбинации достигаются постоянным приемом ингибиторов АПФ (престариум, диротон, нолипрел) и любого из следующих групп – мочегонных (индапамид, верошпирон, торасемид) или бета-адреноблокаторов (карведилол, конкор, коронал) или антагонистов кальциевых каналов (амлодипин, верапамил).
Даже при отсутствии гипертонии пациенту с пороком сердца необходимо принимать препарат из группы иАПФ или бета-адреноблокаторов, так как с помощью первой группы достигается кардиопротекторное действие, а препараты второй снижают частоту сердечных сокращений, благодаря чему сердечная мышца испытывает меньшую нагрузку.
Осложнения
Последствия развиваются в отсутствии лечения или при неподходящей схеме.
- Остановка сердца. Зачастую скорая помощь бессильна помочь пациенту.
- Инфаркт. Острое отмирание или некроз кардиальных структур. Приводит к рубцеванию тканей, в лучшем случае все заканчивается инвалидностью или незначительными ограничениями жизнедеятельности.
- Сердечная астма. Образование выпота в бронхолегочных структурах.
- Опасные разновидности аритмий и, как итог, остановка сердца.
- Инсульт.
- Дыхательная недостаточность.
Прогноз
Определяется первопричиной гипертрофии. Вне связи с тяжелыми патологиями летальный исход маловероятен и составляет до 3-5% от общей массы клинических случаев.
Восстановление имеет хорошие перспективы. Вне терапии, тем более на фоне анатомических изменений риски стремительно растут. Летальность определяется в 25-40%. Терминальная фаза гарантирует смертельный результат.
В целом, на ранних стадиях прогноз лучше, в расчет принимается также и первичный патологический процесс. Возможность радикального лечения, успех операции ассоциированы с лучшим прогнозом.
Перегрузка левого предсердия — основной фактор гипертрофии. Причин множество, разграничение проводится в рамках диагностики.
Терапия под контролем группы специалистов. Перспективы определяются не сразу, роль играет отклик на проводимое воздействие, давность состояния и прочие факторы.