Индекс Соколова-Лайона (ИСЛ)
Индекс Соколова-Лайона (ИСЛ) = SV1 (мм) + RV5 (мм) или RV6 (мм).
Норма: до 48 мм у лиц моложе 40 лет и до 38 мм у лиц старше 40 лет
Чтобы определить этот индекс необходимо амплитуду (глубину) зубца SV1 прибавить к амплитуде (высоте) RV5 или RV6. Полученная цифра, выраженная в миллиметрах, и будет индексом.
Содержание:
В Индекс Соколова Это критерий, используемый для диагностики увеличения камеры левого желудочка сердца на основе измерения волн, которые представляют левый желудочек на электрокардиограмме.
Электрокардиограмма печатается на миллиметровом листе. Из суммы маленьких квадратов, которые амплитуда занимает волна, получается ее напряжение. Индекс Соколова является результатом суммы амплитуды зубца S в прекардиальных векторах V1 плюс зубец R в V5 или V6. Таким образом: S V1 + R V 5 или 6 = индекс Соколова.
Результат более 35 мм указывает на то, что у пациента гипертрофия левого желудочка, то есть его камера сердца левого желудочка толще, чем обычно.
Этот тип аномалии является следствием таких заболеваний, как артериальная гипертензия, которая приводит к перегрузке сердечной мышцы из-за высокого давления, которое она должна преодолевать, чтобы перекачивать кровь.
Корнельское вольтажное произведение (КВП)
Корнельское вольтажное произведение (КВП) = [RaVL(мм) + SV3 (мм)] × QRS (мс)
Норма: менее 2440 мм/мс.
Корнельское вольтажное произведение рассчитывается чуть сложнее: необходимо продолжительность комплекса QRS, выраженную в миллисекундах, умножить на сумму R-aVL(мм) + S-V3 (мм). Сложность заключается в том, что приходится умножать большие числа и без калькулятора не обойтись. Если полученное значение превышает 2440, то речь идет о ГМЛЖ.
ЭКГ
1: четвертое межреберье справа от грудины.
2: четвертое межреберье слева от грудины.
3: в середине линии, соединяющей V2 с V4.
4: на стыке пятого межреберья со среднеключичной линией.
5: параллельно V4, но по передней подмышечной линии.
6: параллельно предыдущим, но по средней подмышечной линии.
В этом исследовании время, выраженное в секундах, измеряется в горизонтальной плоскости. При этом напряжение, выраженное в вольтах, в вертикальной плоскости.
Следовательно, на миллиметровой бумаге, на которой напечатана электрокардиограмма, квадрат размером 1 мм в горизонтальной плоскости соответствует 0,04 секунды и 0,1 милливольта в вертикальной плоскости.
ДРУГИЕ КРИТЕРИИ
RV4 < RV5 > RV6 или RV4 < RV5 < RV6 — смещение переходной зоны влево
Теперь мы обсудим критерий ГМЛЖ определяющийся по динамике зубца R в грудных отведениях. Дело в том, что в негипертрофированном миокарде суммарный вектор возбуждения направлен на верхушку, поэтому наиболее высокий зубец R будет регистрироваться в отведении V4. В случае гипертрофии, (но не всегда) вектор смещается влево, частично за счет утолщения боковой стенки левого желудочка, а частично — из-за изменения границ сердца. Из-за этого, максимальный R начинает определятся не в V4, как это бывает в норме, а — в отведении V5 или V6.
Многие кардиологи «старой закалки» считают этот признак самым главным, однако, это не так. Причина кроется в том, что кардиологи привыкли видеть в основном больных людей у которых в 80%-90% есть гипертрофия, но если обследовать всю популяцию, то ошибочный вывод о ГМЛЖ будет выставлен каждому второму пациенту с такими изменениями на ЭКГ. Так что, будьте внимательны с этим критерием, хотя он и обладает большей чувствительностью чем вышеприведенные индексы (ИСЛ и КВП), но его специфичность не более 60%, тогда как у упомянутых выше индексов она приближается к 100%.
ЭКГ-диагностика гипертрофии ЛЖ
Гипертрофия левого желудочка
Гипертрофия ЛЖ происходит в ответ на увеличение в нем давления, например, при гипертонической болезни или стенозе аортального клапана.
На ЭКГ это проявляется увеличением амплитуды волны R в «левых» отведениях ( I, aVL и V4-V6) и увеличением глубины S в «правых» отведениях ( III, aVR, V1-V3).
Утолщение стенок ЛЖ приводит к удлинению его деполяризации (проявляется увеличением времени наростания волны R) и к изменению реполяризации (изменения зубца Т и сегмента ST в боковых отведениях).
СИСТОЛИЧЕСКАЯ ПЕРЕГРУЗКА ЛЕВОГО ЖЕЛУДОЧКА
Отдельным понятием в разделе ГМЛЖ является «систолическая перегрузка левого желудочка». Нужно сказать, что на самом деле, желудочек не испытывает какой-то особой перегрузки ни в момент регистрации ЭКГ ни в течение другого периода времени, кроме той, которая связана с повышенным артериальных давлением. Бывают ситуации, когда у человека с АД 150/90 мм рт.ст. мы видим «систолическую перегрузку», а у других, даже при давлении 220/120 мм рт.ст., нет и намека на подобные изменения. Кроме того, нормализация АД никогда не приводила к исчезновению «перегрузки».
Систолическая перегрузка как ЭКГ явление, возникает в случае выраженной гипертрофии, что приводит к нарушению хода волны реполяризации, но не будем вдаваться в детали, главное чтобы вы понимали значение этого термина и не путали гемодинамику с электрической активностью.
Итак, так как же проявляется этот «феномен»? А проявляется он в виде нарушений процессов реполяризации очень специфического вида (смотрите далее на ЭКГ), возникающих в области боковой стенки левого желудочка, обязательно в сочетании с высокими зубцами R или, чаще, в сочетании с положительными критериями ГМЛЖ (ИСЛ или КВП).
В заключение стоит отметить, что на мой (и не только мой) взгляд, при наличии положительных критериев ИСЛ и КВП нужно говорить о количественных признаках гипертрофии, тогда как смещение переходной зоны влево, следует называть качественными признаками гипертрофии.
Ответы на часто задаваемые вопросы
Какое существует современное лечение гипертрофии миокарда левого желудочка?
Лечение ГЛЖ в первую очередь связано с устранением основной причины. Может быть задействовано медицинское или хирургическое воздействие, что зависит от основного фактора развития болезни и состояния больного.
Ключевые стратегии лечения ГЛЖ в зависимости от причины:
- Гипертензия лечится изменением образа жизни и лекарствами.
- Стеноз аортального клапана в основном устраняется хирургическим путем.
- Гипертрофическая кардиомиопатия может лечиться препаратами и хирургическими методами с имплантацией специальных устройств.
- Атлетическая гипертрофия ЛЖ не нуждается в лечении.
Лечение гипертонии, из-за которой развилась ГЛЖ
При этом заболевании используются следующие принципы терапии. 1. Изменение образа жизни:
a. Потеря веса — ГЛЖ чаще встречается у людей с ожирением, независимо от уровня артериального давления. Исследование потери веса в таких случаях показало, что такое изменение положительно влияет на течение ГЛЖ. Дополнительно улучшается контроль над артериальным давлением. b. Здоровое питание — при ГЛЖ нужно больше есть фруктов и овощей, уменьшить потребление рафинированных углеводов и продуктов, насыщенных жирами. c. Ограничение соли — следует уменьшить количество употребляемой соли и не стоит есть пищу, содержащую большое количество соли (сушеную рыбу, шпроты, сыры, колбасы). d. Регулярная физическая активность — стоит делать упражнения длительностью не менее 30 минут 3-4 раза в неделю. Можно попробовать оживленную ходьбу в течение 30 минут каждый день. Если есть какие-либо другие сердечные заболевания или при физнагрузке возникает одышка, тогда предварительно нужно проконсультироваться с лечащим врачом. e. Отказ от курения. f. Не употреблять алкоголь, в некоторых случаях может быть нанесен вред организму даже при использовании алкогольных напитков в умеренном количестве. g. Управление стрессом — может быть полезна медитация и другие способы релаксации.
2. Медикаментозное лечение:
a. Тиазидные диуретики — лекарства этого типа могут способствовать кровообращению, дополнительно снижая артериальное давление. Из этой фармакологической группы нередко назначают хлорталидон (Thalitone) и гидрохлоротиазид (Microzide). Они могут использоваться в качестве монотерапии или в сочетании с другими антигипертензивными препаратами. Это первый вариант антигипертензивной терапии, но при необходимости врач может назначать другие медикаменты. b. Ингибиторы ангиотензинпревращающего фермента (иАПФ) — эти препараты расширяют кровеносные сосуды, в результате чего снижается кровяное давление. Когда АД низкое, нагрузка на сердечную мышцу также уменьшается, а кровоток через сердце становится более интенсивным. Примеры лекарств из этой группы включают каптоприл, эналаприл (Vasotec) и лизиноприл (Zestril). Побочные эффекты могут выражаться в раздражающем сухом кашле. c. Блокаторы ангиотензиновых рецепторов (БАР) — оказывают сходное действие с ингибиторами АПФ, но не вызывают развитие постоянного кашля. Примеры из этой группы лекарств: лозартан (Cozaar). Обычно иАПФ и БАР не комбинируются, поскольку это может привести к увеличению уровня калия в организме (гиперкалиемии). d. Блокаторы кальциевых каналов (БКК) — эти препараты предотвращают проникновение кальция в клетки сердца и стенки кровеносных сосудов, что приводит к снижению артериального давления. Примеры из этой группы: амлодипин (Norvasc) и дилтиазем (Cardizem, Tiazac). e. Бета-адреноблокаторы. Лекарства, такие как атенолол (Tenormin), ацебутолол (Sectral), могут снизить сердечный ритм, уменьшить артериальное давление и предотвратить некоторое неблагоприятное воздействие гормонов стресса (адреналина). Бета-блокаторы обычно не назначают в качестве исходного лечения гипертонии. Врач может порекомендовать добавить бета-блокатор, если другой тип лечения оказался неэффективным.
Лечение стеноза аортального клапана, который вызвал левожелудочковую гипертрофию
При стенозе аортального клапана аортальное отверстие становится недостаточным для прохождения крови. Левый желудочек должен сильнее работать, чтобы протолкнуть кровь, а это увеличивает нагрузку на сердце. В таких случаях проводится хирургическая операция по реконструкции измененного клапана или замены его искусственным или тканевым клапаном.
Лечение гипертрофической кардиомиопатии, которая также может являться причиной ГЛЖ
При гипертрофии левого желудочка, связанной с гипертрофической кардиомиопатией, могут быть использованы медикаменты, операция, имплантация устройства и изменение образа жизни.
1. Изменение образа жизни такое же, как и при гипертонии. Однако нужно уточнить у своего лечащего врача, можно ли тренироваться или нет, какие именно упражнения подходят, как долго и с какой интенсивностью их нужно выполнять.
2. Лекарства для расслабления сердечной мышцы и замедления сердечного ритма:
a. Бета-блокаторы — метопролол, пропранолол и атенолол b. Блокаторы кальциевых каналов — верапамил, дилтиазем. c. Если имеются какие-либо аритмии, тогда назначается амиодарон или другие антиаритмические препараты. d. Антикоагулянты для предотвращения образования сгустков крови — варфарин.
3. Хирургическое вмешательство:
a. Удаление части утолщенной перегородки между желудочками. b. Имплантация кардиовертера-дефибриллятора. Устройство обычно встраивается, если имеется угрожающая для жизни аритмия или повышен риск внезапной смерти из-за остановки сердца. Этот небольшой прибор непрерывно контролирует сердцебиение. Если появляется угрожающая жизни аритмия, тогда происходит автоматическое блокирование электрических ударов с последующей стимуляцией нормального сердечного ритма.
При атлетической гипертрофии также может возникать гипертрофия левого желудочка. Она не требует специфического лечения, но все же лучше снизить интенсивность тренировки в течение 3-6 месяцев. За это время ЭКГ и эхоКГ можно будет повторить, чтобы повторно оценить толщину левого желудочка.
Лечение гипертрофии левого желудочка народными средствами практически не дает результатов, если болезнь уже развивается полным ходом. Подобные способы воздействия стоит использовать лишь для профилактики основных болезней по типу гипертонии и сахарного диабета.
Видео: Нужно ли лечить гипертрофию левого желудочка
Какую диету лучше использовать при гипертрофии миокарда левого желудочка?
Лучший способ предотвратить гипертрофию левого желудочка — следить за здоровым для сердца образом жизни, в котором немалое значение имеет диетическое питание. Дополнительно, как отмечалось выше, нужно регулярно выполнять физические упражнения, поддерживать здоровый вес тела, отказаться от курения и употребления алкоголя, контролировать уровень холестерина, глюкозы и артериального давления. Но особенное значение имеет разнообразное и сбалансированное питание с низким содержанием соли.
Диета играет доминирующую роль в профилактике заболеваний сердца и сосудов, включая гипертрофию левого желудочка. Особенно важно потребление омега-3 жирных кислот, дефицитных в нынешнем рационе. Было научно доказано, что омега-3 играют важную роль в снижении риска развития патологий сердечно-сосудистой системы.
Омега-3 жирные кислоты в основном находятся в морской рыбе — лососе, тунце, макрели или осетре, а также в зеленых листовых овощах, в орехах и в растительных маслах (например, в льняном семени и каноле). Чтобы гарантированно поступало необходимое количество незаменимых жирных кислот, рекомендуется потреблять рыбу не реже двух раз в неделю.
Различные клинические испытания показали, что добавки омега-3 жирных кислот могут уменьшить частоту возникновения патологий сердца, снизить развитие атеросклероза и продлить жизнь больных с гипертрофией левого желудочка.
Лучшие рекомендации по использованию диеты при гипертрофии ЛЖ следующие:
- Питание должно содержать низкий уровень животного жира, с преобладающим количеством цельного зерна, фруктов и овощей.
- Нужно ввести в привычку перед покупкой продуктов в супермаркетах читать их состав на этикетках, в котором обращают особое внимание на уровень насыщенных жиров. В частности, нужно присмотреться к словам “гидрированный” или “частично гидрированный”, часто указываемых на этикетках. Не стоит есть продукты с этими ингредиентами, поскольку они насыщают организм “вредными” жирами и транс-жирами.
- Важно избегать или уменьшить в питании количество насыщенных жиров (более 20% общего жира считается высоким). Потребление насыщенных жиров в слишком большом количестве является одним из ключевых факторов риска сердечных заболеваний. Продукты, богатые этим типом жира: яичные желтки, твердые сыры, цельное молоко, сливки, мороженое, масло и жирное мясо, а также большие порции мяса.
- Стоит отдавать предпочтение обезжиренной белковой диете, содержащей сою, рыбу, нежирную курицу, постное мясо и обезжиренные или 1% молочные продукты.
- Важно ограничить количество обработанной и жареной пищи, которую многие сегодня употребляют.
- Нужно меньше употреблять хлебобулочные изделия магазинного приготовления (например, рогалики, печенье и крекеры), так как они могут содержать много насыщенных жиров или транс-жиров.
- Необходимо использовать здоровые способы приготовления рыбы, курятины и постного мяса — это гриль, кипячение и запекание.
- Диета считается здоровой, если она богата на клетчатку. В частности, рекомендуется использовать овес, отруби, горошек и чечевицу, бобовые (таких как фасоль, черные бобы, обычные белые бобы), некоторые злаки и коричневый рис.
- Лучшее решение — отказаться от посещений ресторанов и прочих заведений быстрого питания, где здоровые варианты питания довольно трудно найти.
DASH-диета при гипертрофии миокарда левого желудочка
Практикование низкосолевого рациона питания (DASH-диеты) при гипертрофии левого желудочка помогает снизить артериальное давление, а значит — улучшить состояние больного. Благотворное воздействие на артериальное давление при ГЛЖ иногда наблюдается через несколько недель ее применения.
DASH-диета богата важными питательными веществами и клетчаткой. Она также включает продукты, которые насыщены калием, кальцием и магнием. Дополнительно отмечается более низкое содержание натрия (соли), чем в типичном питании.
Какие лучше делать упражнения при гипертрофии левого желудочка?
Гипертрофия левого желудочка, если она тяжелая, может в конечном итоге ухудшить функцию сердца из-за уменьшения силы сокращений. Лучшая мера предотвращения ГЛЖ заключается в профилактике и адекватном контроле высокого артериального давления с помощью низкосолевой диеты, физических упражнений и приема соответствующих антигипертензивных препаратов.
Поддержание активного образа жизни с умеренно высоким уровнем аэробных упражнений может снизить шансы возникновения ГЛЖ или умерить выраженность заболевания.
Положительные изменения в самочувствии особенно заметны у людей, которые меняют свои привычки и начинают вести более активный образ жизни. Регулярные занятия, такие как ходьба, езда на велосипеде, примерно по четыре часа в неделю, уменьшают риск развития гипертрофии левого желудочка. Также доказано, что физическая нагрузка в разумных пределах помогает улучшить состояние больных при длительно протекающей гипертрофии левого желудочка. В частности, используются программы реабилитации, основанные на комплексных физических упражнениях, подобранных с учетом индивидуальных особенностей больного.
Программа упражнений основана на критериях, соответствующих медицинским и сердечно-сосудистым показаниям больного:
- Модальность: непрерывность упражнений имеет важное значение для пациентов с гипертрофией левого желудочка. В ходе тренировки используются различные крупные мышцы. Для этого наилучшим образом подходит плавание, езда на велосипеде, ходьба и т. д, При регулярном выполнении зарядки осуществляется кондиционирование сердечно-сосудистой резистентности.
- Частота: минимальная продолжительность тренировки — три недели, затем может быть сделана неделя перерыва и снова выполнены подходящие упражнения на протяжении трех недель.
- Продолжительность: тренировка должна состоять из периодов разминки и охлаждения, упражнений на растяжку и гибкость, а также сердечно-сосудистые упражнения продолжительностью от 20 до 40 минут в непрерывном темпе или с интервалом.
- Интенсивность: должна быть умеренной и комфортной, обычно с максимальной функциональной емкостью около 40-85%.
- Постепенное прогрессирование: каждая программа должна развиваться медленно, но с постепенным прогрессом в отношении продолжительности и интенсивности упражнения. Подобная динамика крайне необходима для больных с гипертрофией левого желудочка.
Во время выполнения упражнения может повыситься артериальное давление. В связи с этим понадобиться снизить воздействие стрессового фактора перед началом программы упражнений.
Ограничения критериев, ВАЖНО! ВАЖНО! ВАЖНО!
1. При наличии полной или неполной блокады левой ножки критерии НЕ работают!
2. При наличии полной блокады правой ножки критерии НЕ работают!
3. При наличии рубцовых изменений критерии НЕ работают!
4. Если критерии отрицательные, это НЕ означает, что гипертрофии нет! Низкая чувствительность.
Попытка выявить гипертрофию миокарда левого желудочка игнорируя пункты 1-3 является ошибкой, которую, тем не менее, допускают и кардиологи!
Ну что, посмотрим как все это выглядит.
Соколов и Лион
Кардиологи из Северной Америки Морис Соколов и Томас Лайон основали свою профессиональную карьеру на изучении артериальной гипертензии и ее осложнений.
Одним из наиболее частых заболеваний, связанных с этим заболеванием, является гипертрофия левого желудочка, которая представляет собой не что иное, как утолщение мышечной стенки левого желудочка сердца.
Эти специалисты описали способ расчета состояния сердечной мышцы путем измерения напряжения некоторых волн на электрокардиограмме. Методика была опубликована в 1949 году в научном журнале. Американский сердечный журнал и это было названо «Желудочковый комплекс при гипертрофии левого желудочка, полученный с помощью однополярных прекардиальных и конечностных электродов».
Метод называется Индекс Соколова-Лиона, и является одним из критериев, используемых в настоящее время для определения гипертрофии левого желудочка у пациентов с сердечными заболеваниями, особенно с гипертонией.
ПРИМЕР 1
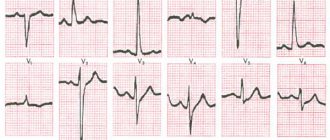
На данной ЭКГ можно увидеть почти все критерии гипертрофии миокарда левого желудочка (ГМЛЖ).
1. Индекс Соколова-Лайона (ИСЛ) = SV1 (19 мм) + RV5 (22 мм) = 41 мм (норма до 38 мм)
2. Корнельское вольтажное произведение (КВП) = [RaVL(13 мм) + SV3 (10 мм)] × QRS (100 мс) = 2300 мс*мм (норма до 2440, этот критерий отрицательный немного не дотянули)
3. Смещение переходной зоны — RV4 < RV5 < RV6.
4. Систолическая перегрузка — видим депрессию ST в V5 и V6 и двухфазные, преимущественно отрицательные, Т, то есть, нарушение процессов реполяризации.
Диагностические ЭКГ-критерии гипертрофии ЛЖ
Диагностических критериев гипертрофии ЛЖ очень много, но чаще всего используется индекс Соколова-Лайона и Корнуэльский вольтажный индекс..
Для достоверного диагноза гипертрофии ЛЖ вольтажные критерии должны дополняться невольтажными признаками.
Вольтажные критерии в стандартных отведениях:
Вольтажные критерии в грудных отведениях:
Невольтажные признаки ГЛЖ:
Что ещё может указывать на ГЛЖ:
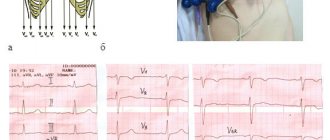
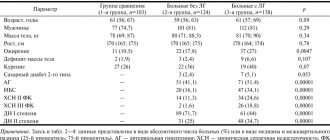
Пример 1: гипертрофия ЛЖ у больного гипертонической болезнью
На этой ЭКГ можно обнаружить сразу несколько критериев гипертрофии ЛЖ:
Пример 2: гипертрофия ЛЖ у пациента с фибрилляцией предсердий
Источник
Портрет гипертрофии
Гипертрофия левого желудочка сердца
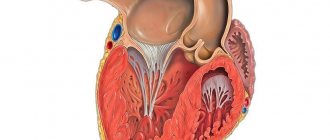
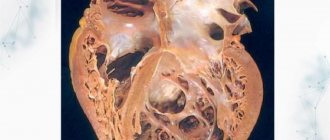
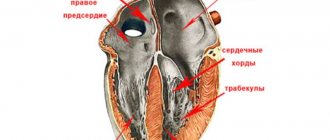
Прежде, чем приступить к описанию электрокардиографических признаков гипертрофии (увеличения) правого и левого желудочков, остановимся на некоторых моментах патофизиологии и анатомии. Мы постараемся вместе представить и описать, как же выглядит гипертрофированный миокард. Возможно, кому-то это поможет быстрее и легче запомнить признаки гипертрофии (увеличения). Итак, в норме левый желудочек (ЛЖ) по своей массе превышает правый почти в 3 раза. Этот факт объясняется тем, что ЛЖ работает в условиях высокого сопротивления. Ему нужно преодолевать то сосудистое сопротивление, которое создается в аорте — выносящем сосуде.
Правому желудочку (ПЖ) намного легче, он не встречает такого сосудистого сопротивления. Потому ему не нужна такая мышечная масса, как у соседа. Предпосылкой для формирования ремоделирования правого и левого желудочка (ЛЖ) служит дополнительное повышенное сопротивление, которое приходиться преодолевать одному или второму. При повышении давления в малом кругу (легочном кровотоке) нагрузку испытывает ПЖ. При повышении давления в аорте или при возникновении препятствия для нормальной работы ЛЖ по другим причинам повышенную нагрузку испытывает эта камера сердца.
Гипертрофия правого желудочка сердца
Для того, чтобы справиться с возникшей ситуацией и выполнять свою насосную функцию, как и прежде, мышечные волокна правого или ЛЖ утолщаются и удлиняются. Вроде бы, казалось, это хорошие компенсаторные механизмы. Эта камера сердца станет сильнее и будет работать дальше. Но у всего есть свой запас прочности. И желудочки в этой ситуации не исключение. Некоторое время эти камеры сердца работают на былом уровне, но потом рано или поздно происходит истощение компенсаторных механизмов. Мышца сердца начинает терять свою насосную функцию. Какие же новые характеристики приобретает правый или ЛЖ в случае сформировавшейся гипертрофии? Мышечные волокна удлиняются и утолщаются.
Камера увеличена в размере и массе. Склеротические (разрастание соединительной ткани) и дистрофические процессы в миокарде вследствие истощения энергетических запасов в клетке. Увеличение электродвижущей силы сердца и увеличение вектора возбуждения желудочка. Чем толще миокард, тем больше энергии необходимо затратить сердцу для того, чтобы электрический импульс возбудил всю толщу миокарда. Соответственно, увеличивается и время возбуждения желудочка. Все эти моменты приводят к изменениям на электрокардиограмме, указывающим на наличие гипертрофии.
Когда хирургия необходима
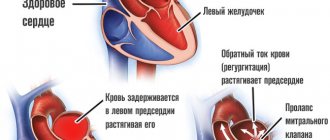
Примерно у 30% пациентов с гипертрофической кардиомиопатией уже есть «обструкция левого желудочка », которая может быть оценена и измерена с помощью ультразвука с допплерографией. Межжелудочковая перегородка с гипертрофией в сочетании с прямым смещением митрального клапана уменьшает размер области прохода между левым желудочком и аортой («отводной путь»), так что требуется более высокое давление. Оно необходимо, чтобы вытеснить кровь из желудочка в аорту.
Обструкция может отсутствовать в состоянии покоя, но присутствует во время нагрузки еще у 30% пациентов, и это явление можно оценить с помощью эхокардиографического исследования с допплером, проведенного во время стресс-тестирования.
Если обструкция является серьезной и вызывает значительные симптомы (головокружение и боль в груди), может быть показано ее уменьшение, которое обычно делается при кардиохирургической операции. Она должна выполняться в центрах с консолидированным опытом.
В большинстве случаев гипертрофическая кардиомиопатия является доброкачественной болезнью сердца с устойчивостью симптомов в последующие десятилетия после диагноза. Однако на протяжении многих лет около 20% пациентов могут испытывать ухудшение симптомов и осложнений, таких как аритмии предсердий и желудочков.
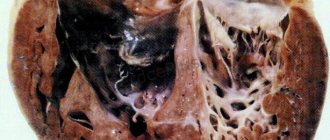
При гипертрофической кардиомиопатии повреждаются прежде всего стенки мышечной массы левого желудочка, которые становятся толще и больше, чем обычно. В частности, часто возникает перегородка между правым и левым желудочками. Когда сердечная мышца очень толстая, она имеет повышенную потребность в энергии и кислороде. Иногда коронарные артерии не могут реагировать на повышенную потребность в нем, поэтому вы можете испытывать признаки дефицита кислорода, даже если у вас нет заболевания или ожирения.
Это изменение в анатомии сердечной мышцы с увеличенной толщиной, размером и формой миокарда (сердечной мышцы).
У этого есть причины, от генетических изменений, даже спортивных состязаний. но наиболее распространенной причиной является гипертония без адекватного лечения.
Это влечет за собой последствия, такие как аритмии и сердечная дисфункция, с усталостью, болью в груди и ограничением способности выполнять физические и ежедневные действия.
Есть несколько доступных процедур, но раннее выполнение рекомендаций кардиолога является основополагающим, чтобы избежать обострения.
Точно так же, как спортсмен в тренажерном зале получает гипертрофию мышц, когда он делает много тяжелых упражнений.
Наше сердце становится гипертрофированным, когда оно работает слишком много, т.е. когда на него налагают чрезмерный стресс, например, гипертония или аортальный стеноз. Чтобы преодолеть эту повышенную резистентность, сердечная мышца (миокард) должна быть гипертрофирована, что не очень хорошо и понимается как отягчающий риск или, скорее, поражение органов-мишеней. Хорошая сторона реверсируется чаще всего при надлежащем лечении.
Сердце, как правило, накачивает кровь, но большая и толстая стенка препятствует заполнению желудочка и может произойти диастолическая сердечная недостаточность (сердечная мышца становится жесткой и менее упругой). Перегородка в сердце может стать настолько толстой, что она частично блокирует кровоток из левого желудочка и в аорту.
Толстая мышца также увеличивает риск нарушений ритма, как из-за того, что отдельное мышечное волокно поражается, но также из-за высокого риска дефицита кислорода, который способен вызывать нарушения ритма. Вы можете видеть все виды нарушений ритма при гипертрофической кардиомиопатии. Тем не менее, существует повышенный риск более опасных нарушений ритма (желудочковая тахикардия), которые поступают из желудочков и могут привести к остановке сердца.
Причиной гипертрофической кардиомиопатии является преимущественно наследственная. Состояние может проходить без симптомов и будет обнаружено случайно. Когда сердечная мышца становится толще, проявляется большинство симптомов. Симптомы часто ухудшаются, когда вы тренируетесь, так как потребность в кислороде и энергии для сердечной мышцы увеличивается во время физической активности. Основная симптоматика:
- напряжение,
- боль в грудной клеткепри нагрузке,
- сердцебиение,
- головокружение от напряжения.
Кардиограмма (ЭКГ) может часто вызывать подозрение, что у вас гипертрофическая кардиомиопатия. Окончательный диагноз позволяет сделать эхокардиография (ультразвуковое исследование сердца). После диагноза вас направят в больницу с особыми знаниями о болезни.
Большинство случаев заболевания являются наследственными. Таким образом, вашим близким родственникам будет предложено обследование для определения того, имеют ли они также болезнь.
Если есть стенокардия, будет исследовано артериальное сужение в коронарных артериях. Это может быть рентгенологическое исследование сердечной коронарной артерии или миокардиальная сцинтиграфия.
Заболевание в первую очередь лечится медикаментами. Первый выбор — бета-блокатор. Если вы не можете принимать бета-блокаторы, вы можете попробовать заменить их антагонистом кальция. Если лекарств недостаточно, вам может быть предложена спиртовая абляции. Алкоголь вводится в коронарную артерию, которая воздействует на слишком большую толщину области мышц. Таким образом, часть мышц удаляется и симптомы уменьшаются. Миэктомия — это удаление области мышц хирургической процедурой. Если есть риск неправильного биения, вам будет предложено устройство, которое может остановить нарушение ритма, если оно произойдет.
Важность и клиническое значение
Золотым стандартом для выявления гипертрофии желудочков является эхокардиограмма. Однако это исследование стоит дорого и требует обученного персонала для его проведения и анализа.
Важность индекса Соколова заключается в том, что он основан на измерении электрокардиограммы, которая является основным исследованием клинического обследования, а также недорогим, простым в выполнении и может быть проанализирован любым терапевтом.
На основании электрокардиограммы врач проводит диагностику гипертрофии желудочков, и этого пациента направляют к кардиологу для углубленного изучения.
Роль спорта
Что касается пригодности для занятий спортом при наличии гипертрофии левого желудочка, следует сначала оценить доброкачественное происхождение заболевания, отличая его от гипертрофической миокардиопатии, что является одной из наиболее распространенных причин внезапной смерти у молодых спортсменов.
Различие между этими двумя условиями осуществляется врачом на основе различных элементов, собранных во время истории болезни (тип спорта, знакомство с заболеванием) и диагностические тесты.
Сердце атлета можно отличить от сердца, пораженного гипертрофической миокардиопатией, из-за увеличения желудочковой полости (которая может быть нормальной или уменьшенной из-за патологии) и толщиной стенки менее 16 мм (может быть больше в присутствии недуга).
У детей
В семьях способ передачи обычно «аутосомно-доминантный». Это означает, что в большинстве случаев болезнь передается от родителей к ребенку с вероятностью 50%. Однако в некоторых семьях возможно, что у родителя или ребенка нет очевидного клинического проявления заболевания, то есть толщина стенки более 15 мм. Это явление означает, что болезнь не всегда проявляется у всех пациентов, которые несут генетический дефект. Развитие гипертрофии обычно происходит в подростковом возрасте или в зрелом возрасте, у женщин позднее, до шестого или седьмого десятилетия, тогда как только у меньшего числа пациентов гипертрофия гипертрофии возникает уже при рождении или в младшем возрасте.
Первоначально гипертрофическая кардиомиопатия часто протекает бессимптомно, или симптомы могут быть неверно истолкованы пациентом. В этих случаях диагноз проводится во время проверок по другим причинам, например, во время спортивного медицинского осмотра. Наиболее распространенными симптомами, когда они присутствуют, являются:
- сердцебиение,
- одышка,
- стресс,
- боль в груди в состоянии покоя или напряжения.
Чтобы подтвердить диагностическую гипотезу, после кардиологического обследования, электрокардиограммы и эхокардиограммы проводят другие исследования:
- анализы крови,
- динамическую ЭКГ в течение 48 последовательных часов,
- стресс-тест или кардиореспираторный тест,
- магнитно-резонансную терапию с контрастной средой.
Эти исследования позволяют оценить тяжесть сердечных заболеваний и потенциальный риск осложнений. К этим данным добавляется информация, предоставленная генетическим исследованием (проводится с согласия пациента после генетического консультирования).
После постановки диагноза родственники первой степени (родители, братья и сестры детей) приглашаются для проведения основных тестов (физическое обследование, электрокардиограмма и эхокардиограмма), чтобы оценить, показывают ли даже некоторые из них признаки гипертрофическая кардиомиопатия. Когда ответственная генетическая мутация была идентифицирована у пациента, ее также ищут у членов семьи первой степени.
В конце этой комплексной оценки специфическая генетическая причина кардиомиопатии может быть установлена с достаточной точностью, и это позволяет пациенту быть направленным на наиболее подходящую терапию, которая направлена на смягчение или отмену симптомов и снижение риска осложнений. На самом деле терапия может быть различной, основанной на специфической генетической мутации, которая вызывает гипертрофическую кардиомиопатию и на основе наличия или отсутствия осложнений, в частности аритмии.