Одной из инновационных процедур в области лечения геморроя является операция посредством лазера. Её эффективность уже подмечена хирургами. Лазерное удаление геморроидальных узлов относится к практически безболезненной процедуре. Луч лазера отличается избирательностью воздействия и не наносит вреда здоровым тканям, которые находятся рядом с поврежденными.
Рис. 1. При геморрое появляются внутренние и наружные геморроидальные узлы.
Суть лазерного лечения:
Лазерный луч создается путём преобразования электрической энергии в электромагнитную энергию оптического диапазона. Используется современнейшая твердотельная технология. Чтобы хирург мог видеть лазерный луч (так как сам луч бесцветен), к нему добавляется красный свет. Лазерный луч теперь проходит через серию зеркал к наконечнику, который использует хирург.
Наш высокотехнологичный лазер использует два режима: узкий луч для резки и широкоугольный луч для испарения тканей. В режиме испарения лазерный луч просто испаряет геморроидальную ткань. Это невозможно сделать хирургическими ножницами. В режиме резки луч уплотняет и коагулирует (прижигает), что намного мягче, чем хирургические ножницы или скальпель, и луч проникает только в небольшую часть ткани, поэтому он не повреждает нижележащие структуры.
По этой причине геморрой можно лечить лазером, более полно, но без повреждения тканей и подлежащих структур (мышцы анального сфинктера, что наиболее важно во избежание их повреждения при классических методиках, которое может привести к недержанию кала).
Причины геморроя
Предрасполагающим фактором к развитию заболевания является нарушение кровообращения венозных сплетений. В результате развивается дистрофия в мышцах, соединительной ткани, окружающих узлы, а также внутри анального канала. Способствуют заболеванию частые запоры или диарея, сидячий образ жизни, употребление пищи, содержащей приправы, а также алкоголь.
Существуют профессиональные факторы, одним из которых является постоянное нахождение в сидячем положении. Нарушению кровообращения способствуют некоторые виды спорта – велосипедный, конный. Женщины страдают от геморроя вследствие частых родов.
Стадии геморроя
Геморрой может быть острым и хроническим. Кроме того, специалисты разливают геморрой:
- внутренний;
- наружный;
- комбинированный.
Геморрой с хроническим течением имеет 4 стадии.
Первая стадия – периодически выделяется алая кровь из анального отверстия, геморроидальные узлы не выпадают.
Вторая стадия – узлы периодически выпадают и вправляются обратно самостоятельно, кровотечение проявляется не всегда.
Третья стадия – узлы выпадают, но их самостоятельно удаётся вправить.
Четвертая стадия характеризуется отсутствием возможности самостоятельно вправить узлы геморроя.
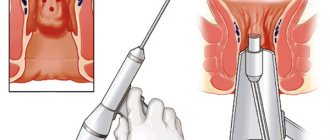
Как проходит лазерное лечение геморроя?
Удаление геморроя лазером — лазерная геморроидопластика (LHP) — это по сути небольшая операция, проводимая в амбулаторном порядке и не требующая госпитализации в клинику.
Обезболивание (наркоз) выполняется в зависимости от выбора тактики лечения и может быть представлено как общей внутривенной анестезией, спинномозговой анестезией, так и другими методиками медикаментозного сна. По этой причине, лазером можно безопасно лечить геморрой у пациентов даже с определёнными факторами риска. Операция практически не имеет противопоказаний.
В процессе операции геморроидальные узлы удаляются (испаряются) с помощью лазера. Иссекая и удаляя геморроидальный узел, лазерный луч сразу же останавливает возможное кровотечение из мелких сосудов, поэтому швы не используются. Лазерные методики удаления геморроя полностью исключают риск повреждения мышц сфинктеров. При выборе данной методики, исключаются осложнения, при которых пациент не мог бы контролировать стул или газы после операции лазером.
Иногда внутренний и внешний геморрой разделяются «мостиком» перианальной кожи. В этом случае мы испарим (вапоризуем) внутренний геморрой с помощью широкоугольного лазерного луча и удалим внешний геморрой с помощью режущего луча. Это дает нам большую широту хирургического действия, которая недоступна при хирургическом удалении геморроя.
Теперь вы можете понять, что удаление геморроя лазером существенно безопаснее и малоинвазивнее, используемых на данный момент классических методик геморроидэктомии.
Малоинвазивные / малотравматичные технологии в лечении геморроидальной болезни
Геморро́й (от др.-греч. αἷµα — «кровь» и ῥοῦς (< ῥόος) — «течение») — это заболевание, связанное с тромбозом, воспалением, патологическим расширением и извитостью геморроидальных вен, образующих узлы вокруг прямой кишки. По статистике, около 15% всего населения Земли страдает от геморроя. Распространенность заболевания составляет 140-160 человек на 1000 взрослого населения, а его удельный вес в структуре заболеваний толстой кишки колеблется от 34 до 41%. Внушительная цифра, не правда ли? И примерно только половина из этих «счастливчиков» обращаются к врачу на ранних стадиях развития патологии. Остальные – берегут свое время, надеются на «авось» или вовсе не хотят замечать назойливых симптомов болезни. Зря.
По статистике, около 15% всего населения Земли страдает от геморроя
Причины геморроя
- желудочно-кишечные расстройства
- погрешности в диете
- злоупотребление алкоголем
- малоподвижный и сидячий образ жизни
- беременность и роды
Геморрой: симптомы и признаки
Выпадение внутренних геморроидальных узлов из заднего прохода при дефекации выделение крови из заднего прохода при дефекации (примесь алой крови к стулу, выделение крови в виде капель или струйки) К более редким симптомам относятся (или встречаются чаще на поздних стадиях):
- ощущение дискомфорта
- чувство неполного опорожнения кишечника
- влажности в области заднего прохода
- зуд, жжение в области заднего прохода
- слизистые выделения из прямой кишки
Помните! К основным симптомам острого геморроя относятся: боли в области заднего прохода и прямой кишки
- появление плотного болезненного образования (ий) в области расположения наружных и/или внутренних геморроидальных узлов
- профузное обильное выделение крови из прямой кишки, не останавливающееся с помощью консервативных мероприятий
Стадии заболевания
1 стадия – Дискомфорт и выделение крови при дефекации, выпадения узлов нет.
2 стадия – 1 стадия + периодическое выпадение узлов. Узлы сами вправляются, появляются слизистые выделения, мокнуте и зуд.
3 стадия – 2 стадия + но требуется ручное вправление узлов
4 стадия – 3 стадия недостаточность анального сфинктера, выраженные мокнуте и зуд, выпадение узлов постоянное, вправление не возможно.
Как проходит лечение геморроя в клинике Гранд Медика?
Для диагностики геморроя на первичной консультации врач колопроктолог проводит визуальный осмотр, пальцевое обследование, аноскопию и по показаниям ректороманоскопию (безболезненные инструментальные исследования).
Большинству пациентов с внутренним геморроем 1–3-й стадии при неэффективности или недостаточной эффективности консервативной терапии показано выполнение малоинвазивных хирургических методов лечения:
- склеротерапия
- инфракрасная фотокоагуляция
- лигирование геморроидальных узлов латексными кольцами
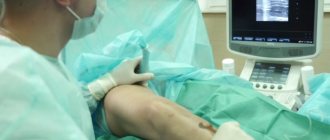
- дезартеризация геморроидальных узлов под контролем ультразвуковой допплерометрии и дезартеризация геморроидальных узлов с мукопексией (по методике HAL-RAR)
- традиционная геморройдектомия
Склеротерапия
Метод предполагает решение проблемы геморроя за счет перекрытия доступа кислорода к геморроидальным узлам. Суть процедуры сводится к введению специального вещества – склерозанта в промежуток узла, в дальнейшем это приводит к появлению воспалительного процесса в вене. В результате этого оболочка сосуда склеивается и зарастает. После того как кровоснабжение прекратится узел отмирает
Достоинства процедуры:
- Простота проведения манипуляции. Безболезненность.
- Во время склерозирования больной может только ощущать легкое жжение, пощипывание. оперативность проведения манипуляции.
- Амбулаторное лечение.
- Можно лечить геморрой даже у пожилых людей, если другие методики им противопоказаны.
- Быстрый результат.
Инфракрасное коагулирование
Инфракрасный коагулятор воздействует на ножку геморроидального узла инфракрасной тепловой волной, «запаивая» сосуды. Как правило назначается при 1-2 стадии заболевания, а также даёт отличные результаты при комплексном лечении в сочетании с другими методиками.
Латексное лигирование
Латексное лигирование – самый распространенный метод лечения геморроя без операции. Латексное лигирование – это один из самых популярных методов лечения геморроя и имеет целый ряд преимуществ перед хирургическими способами лечения:
- не требует длительного восстановительного периода
- проводится быстро и безболезненно
- в большинстве случаев позволяет избежать хирургической операции
Как проходит процедура латексного лигирования?
Суть процедуры достаточно проста. На основание внутренних геморроидальных узлов надевают специальные латексные кольца. Анестезии не требуется. Процедура проходит быстро и безболезненно.
В результате этого кровообращение в тканях узла нарушается, а потому ткани начинают отмирать. Как правило, процесс начинается спустя 2-3 дня после проведения процедуры. В результате этого через несколько дней геморроидальный узел отмирает и отторгается. На его месте образуется своего рода культя, покрытая соединительной тканью. Лигирование латексными кольцами эффективно при 1-2 стадии заболевания.
Технология HAL-RAR
Принцип выполнения HAL
- Врач перевязывает каждую артерию, уменьшая приток артериальной крови к увеличенному геморроидальному узлу. Швы накладываются в просвете кишки, где отсутствуют болевые рецепторы. Процедура выполняется безболезненно.
- Далее сметочным стежком сдавливают ткань внутреннего геморроидального узла. Непрерывный шов лифтинга – RAR который принимает нормальное положение как до болезни. Таким образом мы восстанавливаем нормальное функционирование прямой кишки.
Преимущества HAL-RAR
- Отсутствие ран и сильных болей в послеоперационном периоде.
- Только 1 день пребывания в стационаре.
- Возращение к трудовой деятельности через 1-2 дня
- Очень высокая эффективность метода во всем мире.
Традиционное хирургическое лечение
Операция Миллигана-Моргана, предложенная еще в 1937 году, до сих пор остается популярной среди колопроктологов в нашей стране.
Хотя в большинстве стран Америки и Европы типичную геморройдектомию выполняют лишь у 17-21% пациентов, у остальных применяют малоинвазивные способы лечения. В настоящее время она делится на два вида.
Закрытая геморройдектомия – с восстановлением слизистой оболочки анального канала. Она показана при геморрое 3-4 стадии при отсутствии четких границ между наружными и внутренними геморроидальными узлами.
Открытая геморройдектомия – подразумевает удаление наружных и внутренних узлов единым блоком с оставлением открытой раны анального канала. Данная операция показана при геморрое 3-4 стадии с сочетанием анальной трещины или парапроктитом.
Перечень упражнений лечебной физкультуры, которые показаны больным с недостаточностью сфинктера.
Исходное положение больного на спине.
Выбрать 4-5 упражнений из списка, повторять каждое 7-10 раз 2-3 раза в день.
- Руки на пояснице: сокращая ягодичные мышцы с силой втягивать задний проход и держать 15-20 с.
- Ноги согнуты в коленных суставах стопы соединены. Разводить и сводить колени.
- Ноги согнуты стопы около ягодиц. Поднимать таз вверх, опираясь на стопы и плечевой пояс. При этом сильно напрягать ягодичные мышцы, втягивая в себя задний проход.
- Ноги согнуты, стопы около ягодиц. Поднимать таз вверх, опираясь на стопы и плечевой пояс. Одновременно поднимать выпрямленную ногу вверх и отводить ее в сторону.
- Руки вытянуть вдоль туловища, ноги выпрямлены. Поднять таз, опираясь на пятки, локти, плечевой пояс и голову, втягивая задний проход. Возвращаясь в исходное положение, расслабить ягодичные мышцы.
- Руки под голову. Поднять обе прямые ноги вверх, развести в стороны, согнуть в коленных суставах, выпрямить, свести вместе и вернуться в исходное положение.
Диета № 3 по М. И. Певзнеру
Технология приготовления: пищу готовят в основном неизмельченной, варят в воде или на пару, запекают.Овощи и плоды употребляют как в сыром, так и в вареном виде. Еда преимущественно должна состоять из овощей, свежих и сушеных плодов, хлебопродуктов, круп, кисломолочных напитков.
Разрешаются:
- Хлеб – пшеничный из муки грубого помола: «докторский», «здоровье», хрустящие хлебцы (размоченные), ржаной. Печенье сухое, несдобная выпечка.
- Супы – преимущественно из овощей на мясном бульоне, холодные фруктовые и овощные супы, борщи, свекольники, щи из свежей капусты.
- Мясо и птица – нежирные сорта различных видов мяса, курица, индейка вареные или запеченные, куском или рубленые. Сосиски молочные.
- Рыба – нежирные виды, отварная или запеченная; блюда из морских продуктов.
- Блюда и гарниры из овощей – различные виды овощей и зелени, некислая квашеная капуста, особенно рекомендуется свекла. Блюда и гарниры из муки, крупы, бобовых, рассыпчатые и полувязкие каши, пудинги, запеканки. Макаронные изделия, отварные и в виде запеканок, особенно рекомендуются блюда из гречневой крупы. Из бобовых: зеленый горошек, соевый творог.
- Яйца – не более одного яйца в день, лучше добавлять в блюда.
- Фрукты, ягоды, сладкие блюда и сахаристые продукты – особенно рекомендуются дыни, слива, инжир, абрикосы, чернослив, сахар, варенье, особенно рябиновое, мед, компоты (особенно из ревеня), муссы, фруктовые конфеты.
- Молоко, молочные продукты и блюда из них – молоко (при переносимости – сладкое), сметана, творог, простокваша, одно- и двухдневный кефир, ацидофильное молоко, сыры.
- Соусы и пряности – молочные, сметанные на овощном отваре, фруктово-ягодные подливки.
- Жиры – масло сливочное, растительные масла из блюд.
- Закуски – салаты из сырых овощей, винегреты с растительным маслом, икра овощная, фруктовые салаты, сыр неострый, ветчина нежирная, сельдь вымоченная, мясо и рыба заливные.
- Напитки – чай, кофе из заменителей, отвар из шиповника и пшеничных отрубей, соки фруктовые и овощные (из слив, абрикосов, моркови, томатов).
Запрещаются:
Хлеб из муки высших сортов, слоеное и сдобное тесто, жирные сорта мяса и рыбы, утка, гусь, копчености из мяса и рыбы,консервы рыбные и мясные, (рис и манную крупу ограничить), редька,редис, чеснок, лук, репа, грибы, кисель, черника, айва, кизил, шоколад изделия с кремом, острые и жирные соусы, хрен, горчица, перец, какао, черный кофе, крепкий чай, животные и кулинарные жиры, алкогольные напитки.
Колопроктологическая служба клиники располагает самым современным оборудованием и технологиями для диагностики и лечения большого спектра заболеваний толстой и прямой кишки.
Запишитесь на прием к проктологу по телефону или оставьте заявку на сайте.
Наши преимущества:
- С вами будут работать опытные врачи — проктологи, владеющие лазерными методиками лечения
- В распоряжении наших врачей современное оборудование для малоинвазивного лечения заболеваний прямой кишки
- Адекватное обезболивание обеспечат наши высококвалифицированные анестезиологи
- Сжатые сроки подготовки к операции и реабилитации
- Больничные листы на весь период нетрудоспособности.
В нашей клинике вы получите квалифицированную помощь: точную диагностику и эффективное лечение в условиях полной конфиденциальности. Мы работаем ежедневно, без выходных дней. Записывайтесь на прием!
Преимущества удаления геморроидальных узлов лазером
- сокращеное время операции;
- операция выполнима как под общим или регионарным обезболиванием, так и под местной перианальной анестезией;
- отсутствует опасность кровотечения, потому что лазерный луч коагулирует все сосуды;
- в процессе вмешательства в зоне операционного воздействия образуется коагуляционная пленка, которая препятствует проникновению инфекции;
- лазерное лечение геморроя может выполняться амбулаторно – без продолжитлльной госпитализации;
- заживление в послеоперационной зоне идет без образования грубых рубцов;
- рецидивы после лазерного лечения геморроя явление нечасты.
Лазерная коагуляция геморроя в Воронеже: послеоперационный период
Во избежание рецидивов и осложнений следует соблюдать несколько четких правил:
- Личная гигиена. После каждого процесса дефекации следует омывать поверхность заднего прохода холодной водой.
- При неприятных ощущениях и для ускорения заживления показано применение свечей с облепиховым маслом или перевязок со специальной мазью. При появлении болей необходимо принимать обезболивающие препараты.
- Соблюдение диеты. В рационе обязательно должны присутствовать кисломолочные продукты и достаточное количество растительной клетчатки. Следует исключить прием острой и пряной пищи, воздержаться от употребления алкоголя.
- При возникновении запоров можно принимать препараты, облегчающие дефекацию (Мукофальк, Лактулоза и т.д.).
- Не следует поднимать тяжести — лазерная коагуляция геморроя в Воронеже все же относится к серьезным методам лечения.
Для получения квалифицированной помощи приглашаем в . Здесь вы можете посетить не только проктолога, но и гинеколога, уролога, отоларинголога и других специалистов. В стенах нашей клиники вы сможете пройти диагностику организма на высокоточных аппаратах. А для женщин наш косметолог с многолетним опытом проведет уникальный лимфодренажный массаж лица, диагностику состояния вашей кожи и даст действительно эффективные рекомендации по уходу!
RESULTS OF TREATMENT OF HEMORRHOIDS BY SUBMUCOSAL W-LASER DESTRUCTION OF HEMORRHOIDAL PILES
Cherepenin M.Yu., Gorskiy V.A., Armashov V.P.
Pirogov Russian National Research Medical University, Moscow, Russia
AIM: to evaluate the results of submucosal laser destruction of hemorrhoids using a W-laser.
PATIENTS AND METHODS: one-hundred twenty-four patients with chronic hemorrhoids underwent submucosal W-laser destruction of hemorrhoidal piles in September 2021 – January 2021.
RESULTS: the time of the procedure was 18-22 minutes. The hospital stay was 7-10 hours. The maximal edema of the pararectal area appeared by the 3rd days and was resolved on 13-14 days. The size of the edema depended on the volume of anesthetic. Maximal pain was observed on days 1 and 3 after surgery. The period for taking analgesics was not more than 7 days. No prolapse of hemorrhoidal piles was detected in all patients after 4 weeks postoperatively. No rectal bleeding was detected in 97.3%. The excellent result of treatment was found in 70.2%, good – in 22.6%, bad – in 7.2%.
CONCLUSION: submucosal W-laser destruction of hemorrhoidal piles showed a less pain intensity after surgery and a decrease in the complication rate, fast recovery and better quality of life.
[Key words: hemorrhoids, laser hemorrhoidectomy, submucosal laser hemorrhoidectomy, endovenous laser ablation, minimally invasive hemorrhoidectomy, minimally invasive surgical procedures
For citation: Cherepenin M.Yu., Gorskiy V.A., Armashov V.P. Results of treatment of hemorrhoids by submucosal w-laser destruction of hemorrhoidal piles. Koloproktologia. 2020; v. 19, no. 2(72), pp. 104-111
Адрес для переписки: Горский Виктор Александрович, ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, ул. Островитянова, д. 1, Москва, 117997; тел.; e-mail: [email protected]
Восстановление
Большинство людей, перенесших лечение геморроя лазером, обычно сообщают о минимальной боли или дискомфорте после лечения. Время проведения процедуры также минимально, учитывая отсутствие необходимости в разрезании или удалении тканей. После операции пациент может покинуть клинику примерно через два часа после того, как закончилось вмешательство. В первые дни он может чувствовать легкую боль и дискомфорт.
Период восстановления после лазерной хирургии геморроя длится недолго, поскольку пациент может вернуться к нормальной работе максимум после двух дней отдыха, а затем придерживаться нового образа жизни, который включает в себя улучшение качества еды и включение занятий спортом в свою повседневную жизнь, чтобы избежать повторного появления геморроя.
Советы пациентам после лазерной хирургии геморроя включают богатую клетчаткой пищу, а также питьевой режим. Они очень важны для предотвращения запоров и, как следствие, геморроя. Сидячие ванны после лазерной хирургии геморроя также могут облегчить боль.
ЛИТЕРАТУРА
1. De Nardi P, Tamburini AM, Gazzetta PG. et al. Hemorrhoid laser procedure for second- and third-degree hemorrhoids: results from a multicenter prospective study. Tech. Coloproctol. 2016; 20 (7): 455-459. DOI: 10.1007/s10151-016-1479-6.
2. Plapler H, Hage R, Duarte J. et al. A new method for hemorrhoid surgery: intrahemorrhoidal diode laser, does it work? Photomed Laser Surg. 2009; 27 (5): 819-823. DOI: 10.1089/pho.2008.2368.
3. Hodgson WJ, Morgan J. Ambulatory hemorrhoidectomy with CO2 laser. Dis Colon Rectum. 1995; 38 (12): 1265-1269. DOI: 10.1007/ bf02049150.
4. Maloku H, Gashi Z, Lazovic R. et al. Laser hemorrhoidoplasty procedure vs open surgical hemorrhoidectomy: a trial comparing 2 treatments for hemorrhoids of third and fourth degree. Acta Inform Med. 2014; 22 (6): 365-367. DOI: 10.5455/aim.2014.22.365-367.
5. Плетнев С.Д. Лазеры в клинической практике. Руководство для врачей. М.: Медицина, 1996. 432 с.
6. Скобелкин О.К. Лазеры в хирургии. М.: Медицина, 1989. 256 с.
7. Гаин М.Ю., Шахрай С.В. Малоинвазивные технологии в комплексном лечении геморроя. Новости хирургии. 2011; т. 19, № 4, с. 113-122.
8. Родоман Г.В., Корнев Л.В., Шалаева Т.И. и соавт. Эффективность комбинированной методики лечения геморроя с использованием HAL-RAR и лазерной деструкции узлов. Хирургия. 2017; № 5, с. 47-51. DOI: 10.17116/hirurgia2017547-51.
9. Goldman MP, Detwiler SP. Endovenous 1064-nm and 1320-nm Nd:YAG laser treatment of the porcine greater saphenous vein. Cosmetic Dermatology. 2003; 16 (2): 25-28.
10. Naderan M, Shoar S, Nazari M. et al. A randomized controlled trial comparing laser intra-hemorrhoidal coagulation and MilliganMorgan hemorrhoidectomy. J Invest Surg. 2017; 30 (5): 325-331. DOI: 10.1080/08941939.2016.1248304.
11. Proebstle TM, Moehler T, Gül D. et al. Endovenous treatment of the great saphenous vein using a 1,320 nm Nd: YAG laser causes fewer side effects than using a 940 nm diode laser. Dermatol Surg. 2005; 31 (12): 1678-1683.
12. Weyand G, Theis CS, Fofana AN, Rüdiger F, et al. Laserhämorrhoidoplastie mit dem 1470-nm-diodenlaser in der behandlung des zweit-bis viertgradigen hämorrhoidalleidens – eine kohortenstudie mit 497 fällen. Zentralbl Chir. 2017; 144 (4): 355-363. DOI: 10.1055/s-0043-120449.
Ограничения к проведению процедуры
Ограничения носят общий характер и не отличаются от противопоказаний для хирургического лечения при других методиках. В любом случае хирург-проктолог решает вопрос о проведении манипуляции индивидуально, по необходимости привлекая врачей другой специализации для консультации.
- Индивидуальная непереносимость препаратов для анестезии;
- Тяжелые формы хронических сопутствующих заболеваний;
- Обострения, декомпенсация хронических заболеваний;
- Острые инфекционные заболевания.
После процедуры около часа необходимо находиться под наблюдением врача, в покое. В ближайшие несколько дней после операции не следует заниматься физическими упражнениями, поднимать тяжести, перегреваться. Госпитализация в большинстве случаев не нужна.
Ведет ли геморрой к развитию рака?
Нет. Между развитием этой болезни и злокачественных опухолей не существует связи. Однако, некоторые симптомы, особенно кровотечение, также характерны и для рака прямой и ободочной кишок и других заболеваний системы пищеварения. Поэтому очень важно при появлении любых симптомов геморроя обращаться к врачу-колопроктологу. На сегодняшний день существует широкий ряд лекарственных средств, свободно продающихся в аптеках, которые могут уменьшить проявления геморроя, однако не следует лечиться самостоятельно.
На приеме у хирурга-колопроктолога после квалифицированного осмотра и оценки симптомов вам будет назначено адекватное лечение.
Показания к хирургическому лечению
Геморрой на ранней и средней стадии болезни лечится традиционными методами. К хирургическому вмешательству прибегают только при наличии осложнений:
- Выпадение геморроидальных узлов
- Диффузное выделение крови из вен прямой кишки
- Тромбоз узлов
- Обильные редкие кровотечения из заднего прохода
Если кровь выделяется постоянно небольшими дозами, это может привести к анемии. Выпадение геморроидальных узлов дает дополнительную нагрузку на кожу, что приводит к ее воспалению в прианальной области. Слизь, выделяющаяся с поверхности узлов, раздражает кожу и снижает ее защитные свойства. Риск возникновения микробной или вирусной инфекции возрастает.
В некоторых случаях больные сами просят врачей об операции. У них геморрой доходит до такой стадии, что люди больше не могут терпеть зуд и сильные боли в прямой кишке.