Сердце – это мышечный насос, который обеспечивает беспрерывное движение крови по сосудам. Вместе сердце и сосуды составляют сердечно-сосудистую систему. Эта система состоит из большого и малого кругов кровообращения. Из левых отделов сердца кровь сначала движется по аорте, затем по крупным и мелким артериям, артериолам, капиллярам. В капиллярах кислород и другие необходимые организму вещества поступают в органы и ткани, а оттуда выводятся углекислый газ, продукты обмена. После этого кровь из артериальной превращается в венозную и опять начинает движение к сердцу. Сначала по венулам, затем по более мелким и крупным венам. Через нижнюю и верхнюю полые вены кровь снова попадает в сердце, только уже в правое предсердие. Образуется большой круг кровообращения.
Венозная кровь из правых отделов сердца по легочным артериям направляется в легкие, где обогащается кислородом, и снова возвращается в сердце – это малый круг кровообращения.
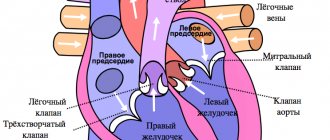
Внутри сердце разделено перегородками на четыре камеры. Два предсердия разделены межпредсердной перегородкой на левое и правое предсердия. Левый и правый желудочки сердца разделены межжелудочковой перегородкой. В норме левые и правые отделы сердца абсолютно раздельны. У предсердий и желудочков разные функции. В предсердиях накапливается кровь, поступающая в сердце. Когда объем этой крови достаточен, она проталкивается в желудочки. А желудочки проталкивают кровь в артерии, по которым она движется по всему организму. Желудочкам приходится выполнять более тяжелую работу, поэтому мышечный слой в желудочках значительно толще, чем в предсердиях. Предсердия и желудочки с каждой стороны сердца соединяются предсердно-желудочковым отверстием. Кровь через сердце движется только в одном направлении. По большому кругу кровообращения из левой части сердца (левого предсердия и левого желудочка) в правую, а по малому из правой в левую.
Правильное направление движения крови обеспечивает клапанный аппарат сердца:
Клапаны:
- трехстворчатый
- легочный
- митральный
- аортальный
Они открываются в нужный момент и закрываются, препятствуя кровотоку в обратном направлении.
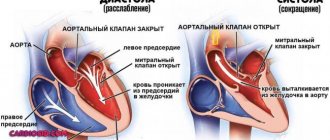
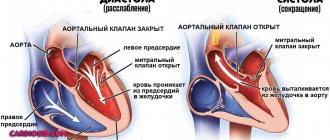
Аортальный клапан
Закрывает вход в аорту. Тоже состоит из трех створок, которые имеют вид полулуний. Открывается при сокращении левого желудочка. При этом кровь поступает в аорту. При расслаблении левого желудочка, закрывается. Таким образом, венозная кровь (бедная кислородом) из верхней и нижней полой вен попадает в правое предсердие. При сокращении правого предсердия через трехстворчатый клапан она продвигается в правый желудочек. Сокращаясь, правый желудочек выбрасывает кровь через легочной клапан в легочные артерии (малый круг кровообращения). Обогащаясь кислородом в легких, кровь превращается в артериальную и по легочным венам продвигается в левое предсердие, затем в левый желудочек. При сокращении левого желудочка артериальная кровь через аортальный клапан под большим давлением попадает в аорту и разносится по всему организму (большой круг кровообращения).
Сердечная мышца называется миокардом
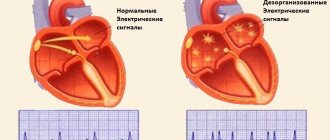
Выделяют сократительный и проводящий миокард. Сократительный миокард – это собственно мышца, которая сокращается и производит работу сердца. Для того, чтобы сердце могло сокращаться в определенном ритме, оно имеет уникальную проводящую систему. Электрический импульс для сокращения сердечной мышцы возникает в синоатриальном узле, который находится в верхней части правого предсердия и распространяется по проводящей системе сердца, достигая каждого мышечного волокна
Cначала сокращаются оба предсердия, затем оба желудочка, тем самым обеспечивая поступление крови ко всем органам и тканям организма. Сердечная мышца имеет две оболочки (наружную и внутреннюю). Внутренняя оболочка сердца называется эндокардом. Наружная оболочка сердца называется перикардом.
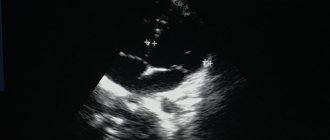
КТ левого предсердия с оценкой легочных вен показывает:
- сердечную мышцу;
- тромбоз ушка левого предсердия;
- миксому левого предсердия и аномалии развития легочной венозной системы;
- коронарные сосуды сердца;
- магистральные сосуды (аорта, легочный ствол) и их ветви.
Метод отличается быстротой и доступностью; высоким качеством визуализации сосудов и тканей сердца; послойным просматриванием структур во всех плоскостях; неинвазивностью; возможностью создания 3D-модели сосудов и камер сердца.
МСКТ левого предсердия с оценкой легочных вен проводится при оценке анатомии левого предсердия; расчете параметров левого предсердия; оценке анатомии легочных вен сердца; расчете параметров легочных вен
Проводящая система сердца
Сердце как и всякий орган сердце имеет свою нервную систему. Нервная система сердца имеет несколько уровней. Первый и главный водитель ритма сердца это синусовый узел, расположенный в правом предсердии. Ему подчиняется атриовентрикулярный узел, который расположен на границе между предсердиями и желудочками и достаточно часто урежает сердечный ритм, задаваемый синусовым узлом. Дальше нервный импульс идет к желудочкам сердца по ножкам пучка Гисса, которые разделяются на мельчайшие нервные окончания – волокна Пуркинье.
Как подготовиться к МСКТ левого предсердия с оценкой легочных вен?
Последний прием пищи должен быть произведен за 3-4 часа до проведения МСКТ. Если есть необходимость, можно принимать лекарственный препарат, запивая водой. На процедуру надо прибыть за полчаса до ее проведения, так как потребуется время для установки катетера в периферическую вену, чтобы внутривенно ввести контрастное вещество. Кроме того, пациентом заполняется анкета.
Так как проведение процедуры предполагает использование контрастного вещества, необходимо произвести определение уровня мочевины и креатинина в крови. Пациенту следует также при себе иметь результаты биохимического анализа крови.
Если пациент принимает бета-блокаторы, об этом надо сказать врачу. Препараты могут применяться, когда сердечный ритм становится больше 60 ударов в минуту, для его урежения. В противном случае при возникновении помех проводить исследование невозможно.
Чтобы повысить точность МСКТ, врачу необходимо ознакомиться с результатами УЗИ, КТ или МРТ, если пациент ранее проходил данные процедуры. Помимо этого, пациенту надо снять с области грудной клетки предметы, содержащие металл.
Процедура противопоказана беременным женщинам; людям с выраженным кальцинозом коронарных артерий, некупируемой аритмией, тахикардией, аллергией на йод, почечной недостаточностью, тяжелым сахарным диабетом, заболеваниями щитовидной железы. Есть также относительные противопоказания для проведения МСКТ, связанные с приемом метформинсодержащих препаратов и нефротоксических лекарств; неспособностью человека задерживать дыхание; неадекватным поведением; лишним весом.
Публикации в СМИ
Аномальный дренаж лёгочных вен (АДЛВ) — ВПС, характеризующийся впадением всех лёгочных вен в правое предсердие или магистральные вены большого круга кровообращения. Таким образом, выделяют тотальный АДЛВ либо частичный АДЛВ.
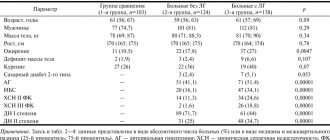
Статистические данные • Тотальный АДЛВ составляет 2,6% всех ВПС, частичный АДЛВ — 1,5% • Сочетание тотального АДЛВ с дефектом межпредсердной перегородки (ДМПП) встречают в 0,7–9% всех ВПС, частичного АДЛВ с ДМПП — в 5,7% • Чаще всего аномально дренируется правое лёгкое (97,2%) • Наиболее частый тип АДЛВ — супракардиальный (75% частичного и 45% тотального АДЛВ).
Этиология: факторы, формирующие ВПС (см. Тетрада Фалло).
Патогенез • Изменения гемодинамики при частичном АДЛВ аналогичны таковым при ДМПП (см. Дефект межпредсердной перегородки) и почти не зависят от анатомического типа порока (см. ниже) • При тотальном АДЛВ кровь из всех вен организма поступает в правое предсердие, и жизнь ребёнка невозможна без наличия сообщения между большим и малым кругами кровообращения • Чаще всего в качестве такого шунта выступает открытое овальное окно или истинный вторичный ДМПП, размер последнего определяет быстроту развития и тяжесть лёгочной гипертензии и, следовательно, прогноз при естественном течении.
Классификация анатомических типов частичного АДЛВ
• Супракардиальный тип — дренирование отдельных лёгочных вен или их общего коллектора в верхнюю полую вену или её притоки •• Правая верхняя лёгочная вена ® верхняя полая вена •• Добавочная правая верхняя лёгочная вена ® верхняя полая вена •• Левая верхняя лёгочная вена ® левая плечеголовная вена •• Левая верхняя лёгочная вена ® левая плечеголовная вена ® правое предсердие (отдельно от верхней полой вены) •• Правая верхняя лёгочная вена + правая нижняя лёгочная вена ® добавочная верхняя полая вена
• Кардиальный тип — дренирование отдельных лёгочных вен или их общего коллектора в правое предсердие или коронарный синус •• Правая верхняя лёгочная вена + правая нижняя лёгочная вена ® правое предсердие (изолированный или в сочетании с ДМПП) •• Левая верхняя лёгочная вена + левая нижняя лёгочная вена ® коронарный синус
• Субкардиальный тип — дренирование отдельных лёгочных вен или их общего коллектора в нижнюю полую вену •• Правая нижняя лёгочная вена ® нижняя полая вена •• Левая нижняя лёгочная вена ® нижняя полая вена
• Смешанный тип.
Клиническая картина и диагностика. Диагностика практически полностью основана на данных инструментальных методов, поскольку патогенез и клиника порока идентичны таковым при ДМПП, а также в связи с частым сочетанием ДМПП и АДЛВ.
Жалобы: см. Дефект межпредсердной перегородки.
Объективно: см. Дефект межпредсердной перегородки.
Инструментальная диагностика
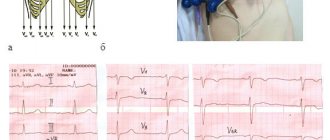
• ЭКГ •• Признаки гипертрофии и перегрузки правых отделов •• Чаще всего ЭКГ соответствует норме.
• Рентгенография органов грудной клетки •• Усиление лёгочного рисунка •• Выбухание дуг лёгочной артерии и правых камер сердца •• При наиболее частом варианте АДЛВ (дренирование правой верхней лёгочной вены в верхнюю полую вену) определяют расширение тени нижнего сегмента верхней полой вены и корня правого лёгкого •• При супракардиальном типе тотального АДЛВ рентгенологические данные высокоспецифичны ••• При наиболее частом варианте тотального АДЛВ (дренирование общего коллектора в левую плечеголовную вену или добавочную верхнюю полую вену) тень сердца имеет конфигурацию, напоминающую цифру 8, или фигуру снежной бабы (симптом Снеллена–Альберса) ••• Тотальный АДЛВ в верхнюю полую вену приводит к аневризме центрального её участка, последняя видна в виде локального выпячивания по правому контуру тени сосудистого пучка •• Кардиальный и субкардиальный типы АДЛВ не имеют специфических признаков •• Иногда гомогенная пятнистость лёгочного рисунка напоминает картину милиарного туберкулеза лёгких •• При впадении правой нижней лёгочной вены в нижнюю полую вену в передне-задней проекции визуализируется тень аномально идущего сосуда, напоминающего формой «турецкую саблю» (симптом «турецкой сабли»).
• ЭхоКГ •• Отсутствие устьев лёгочных вен в левом предсердии •• Диагностика порока практически основана только на регистрации патологических потоков из лёгочных вен по данным исследования в режиме цветового допплеровского картирования •• ЭхоКГ — высокочувствительный метод диагностики АДЛВ, однако в большинстве случаев анатомический вариант АДЛВ диагностируют ошибочно или неполностью •• Всем взрослым и детям старшей возрастной группы проводят чреспищеводную ЭхоКГ •• В остальном — см. Дефект межпредсердной перегородки.
• Радионуклидная ангиокардиография (по методу первого прохождения или равновесная) •• Регистрация патологического потока из лёгочных вен и его количественная оценка •• Диагностика сопутствующего нарушения сократительной функции правого желудочка.
• Зондирование полостей сердца •• Давление в полостях сердца обычно в пределах нормы или незначительно повышено в правом предсердии •• При супракардиальном типе АДЛВ — повышенные pO2 и насыщение крови кислородом в верхней полой; при субкардиальном — в нижней полой вене •• Изменения насыщения кислородом крови в правых камерах сердца не специфичны для АДЛВ •• Наиболее специфичный признак — проведение зонда из нижней полой вены или правого предсердия в лёгочную вену •• Диагностика сопутствующего ДМПП — см. Дефект межпредсердной перегородки.
• Правые атриография и вентрикулография, флебография верхней полой вены, левая атриография, ангиопульмонография •• Поступление контраста, прошедшего через малый круг кровообращения, в полые вены или правое предсердие (практически единственный чувствительный метод диагностики тотального АДЛВ) •• Наиболее специфичный признак — контрастирование устья аномально дренируемой лёгочной вены при введении катетера в её просвет •• Диагностика сопутствующего ДМПП — см. Дефект межпредсердной перегородки.
Медикаментозная терапия: не разработана, в профилактике инфекционного эндокардита необходимости нет.
Хирургическое лечение
• Показания: см. Дефект межпредсердной перегородки.
• Противопоказания: см. Дефект межпредсердной перегородки.
• Методы оперативного лечения •• При частичном АДЛВ — полная анатомическая коррекция порока путём многочисленных вариантов реплантации устьев лёгочных вен, их общих коллекторов, дополнительной верхней полой вены или коронарного синуса, дренирующих лёгочные вены, в левое предсердие •• Устранение сопутствующего ДМПП — см. Дефект межпредсердной перегородки •• При кардиальном варианте частичного АДЛВ и при тотальном АДЛВ — создание искусственного или расширение естественного ДМПП с последующей изоляцией при помощи аутоперикардиальной или синтетической заплаты созданного дефекта и устьев аномально дренируемых вен в левое предсердие.
Специфические послеоперационные осложнения: синдром слабости синусового узла, усиление лёгочной венозной гипертензии при неадекватном обеспечении путей оттока из лёгочных вен.
Прогноз • При частичном АДЛВ аналогичен таковому при ДМПП (см. Дефект межпредсердной перегородки) • При тотальном АДЛВ менее 50% детей доживают до 3 мес и менее 20% — до 1 года • Пациенты, пережившие первые несколько недель, обычно имеют выраженную кардиомегалию, сердечную недостаточность и лёгочную гипертензию • Пациенты, дожившие без хирургического лечения до 1 года, обычно имеют ДМПП очень больших размеров и доживают до 10–20 лет, после чего у части из них развивается необратимая лёгочная гипертензия • Наличие обструкции на пути оттока из аномально дренируемых лёгочных вен уменьшает продолжительность жизни в 3,5–5 раз • Общая госпитальная смертность при хирургической коррекции тотального АДЛВ — 6–25% (в среднем 13%), частичного АДЛВ — 2–4% • Госпитальная летальность при радикальной коррекции субкардиального типа АДЛВ у новорождённых — 30–40%, кардиального и супракардиального — 5–10% • У 85% пациентов полная коррекция гемодинамики наступает в течение 1 года после оперативного лечения частичного АДЛВ • Отдалённая смертность после коррекции тотального АДЛВ практически полностью зависит от ближайшего (госпитального) периода, последующие летальные случаи обусловлены другими заболеваниями.
Синонимы: Аномальное впадение лёгочных вен; Аномалия соединения лёгочных вен; Полный аномальный дренаж лёгочных вен; Неполный аномальный дренаж лёгочных вен.
Сокращения. АДЛВ — аномальный дренаж лёгочных вен.
МКБ-10 • Q26 Врождённые аномалии [пороки развития] крупных вен