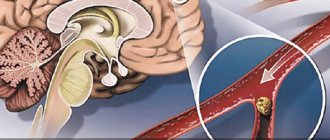
Аневризма – патологическое состояние, при котором происходит растяжение стенок артериальных сосудов. При аневризме сосудов головного мозга повреждаются внутричерепные сосуды.
Заболевание протекает по 2 типам:
- течение заболевания по типу опухоли;
- течение заболевания с разрывом сосуда.
Течение заболевания по типу опухоли характеризуется симптомом сдавливания. Аневризма увеличивается в размерах и повреждает черепно-мозговые нервы (глазодвигательные, тройничный, лицевой). Течение заболевания с разрывом сосуда характеризуется кровоизлиянием в субарахноидальное пространство или в вещество головного мозга.
Диагноз выставляется на основе жалоб, анамнеза, клинических симптомом, данных компьютерной томографии, МРТ, рентгена. При наличии показаний к операции удаления проводят оперативное лечение: клипирование и эндоваскулярное удаление. С 1999 года в России внедряется классификация международных болезней 10 пересмотра. Аневризма сосудов головного мозга имеет персональный код по МКБ-10 I67.1.
Распространенность
Точную распространенность болезни выявить невозможно. Аневризма часто протекает без каких-нибудь специфических и неспецифических симптомов. Обнаружить такое повреждение возможно только после смерти человека на вскрытии, 50 % случаев находятся именно таким способом.
Распространенность аневризмы в мире составляет 10-15 человек на 100 000 населения.
После разрыва артерии в субарахноидальное пространство моментальная летальность пациентов равняется 15 %. 25 % больных с разрывов скончаются в течение первых 2 дней после происшествия, а 50 % в течение следующих 3 месяцев. Аневризма может появиться у человека или быть у него с рождения. Разрыв происходит в преклонном возрасте к 60 годам.
Микрохирургическое лечение бессимптомных аневризм
До недавнего времени бессимптомные аневризмы выявляли крайне редко. В последние годы широкое распространение и доступность неинвазивных методов нейровизуализации привели к значительному увеличению числа пациентов со случайно выявленными аневризмами. За последние 10 лет в институте оперировано около 400 пациентов с бессимптомными аневризмами. Результаты хирургического лечения в этой категории больных следует признать удовлетворительными. С учетом этих данных, а также крайне высокой вероятностью неблагоприятного исхода при разрыве аневризмы, можно утверждать, что неразорвавшиеся бессимптомные аневризмы в большинстве случаев необходимо оперировать. Следует отметить, что больной должен быть полностью информирован о характере болезни, предстоящей операции и возможных осложнениях.
Причины
Главным звеном в патогенезе болезни является истончение слоев стенки сосудов. Стенка не может сопротивляться и подстраиваться под артериальное давление и начинает растягиваться. Растяжение ускоряется из-за наполнения полости кровью, образуется вихревой кровоток.
Причинами, которые спровоцирует процесс, могут стать различные болезни:
- воспалительные заболевания оболочек головного мозга, менингит приводят к разрушению слоев стенки артерий, она становится менее пластичной;
- повреждения черепа и головного мозга;
- наличие очага инфекции, который может располагаться не в головном мозге, например, сифилис, инфекционный эндокардит (возбудитель попадает в череп с общим кровотоком);
- повышенное артериальное давление ведет к истончению артериальных сосудов;
- заболевания с нарушением иммунного ответа-системная красная волчанка;
- дислипидемия, которая приводит к образованию атеросклеротических бляшек в организме;
- новообразования, которые могут прорастать в головные артерии, но могут и не находиться рядом с мозгом и нарушать стенку сосудов своими продуктами распада.
Клинические проявления аневризмы
Главные симптомы связаны с большими размерами аневризмы. Она начинает сдавливать ткани головного мозга. Поэтому если размеры маленькие, то признаков заболевания не будет. Диагностика аневризмы в этом случае носит случайный характер.
При быстром росте образования появляются симптомы:
- давящая сильная головная боль;
- нарушение функций головного мозга, речи, зрения, слуха;
- появление мушек перед глазами;
- головокружение, которое появляется в покое или при незначительных физических нагрузках;
- потеря памяти, внимания, концентрации;
- рвота, тошнота, дисфагия;
- постоянная усталость, быстрая утомляемость;
- приступы судорог.
Аневризма может разорваться. На это влияют несколько причин: быстрое повышение артериального давления, стрессовая ситуация, травма, лихорадка, злоупотребление никотином или алкоголем.
При разрыве человек чаще всего теряет сознание и наступает коматозное состояние. Тяжесть течения заболевания зависит от размеров и месторасположения образования. Если аневризма находилась в субарахноидальном пространстве, то будет субарахноидальная гематома. Клинически это проявится симптомами сдавливания. Если местоположение выпячивания сосудов находилась в веществе головного мозга, наступит геморрагический инсульт. Это более тяжелое состояние.
Симптомы разрыва аневризмы:
- сильнейшая головная боль;
- головокружение;
- тошнота, рвота;
- нарушение сознания, речи, зрения, слуха, координации;
- судороги.
При первых симптомах разрыва необходимо доставить человека в больницу или вызвать скорую. Первая доврачебная помощь заключается в том, что нужно уложить больного с возвышенным головным концом, обеспечить приток свежего воздуха, расстегнуть и снять все одежду, которая мешает человеку дышать, проверить проходимость верхних дыхательных путей.
Множественные аневризмы
К настоящему времени доля больных с множественными аневризмами составляет 20–25% от всех оперируемых в институте больных с аневризмами. В подавляющем большинстве случаев у больного с множественными аневризмами обнаруживают не более двух аневризм, однако встречаются больные с тремя и более аневризмами. Сочетания аневризм по локализации, размерам, количеству, клиническим проявлениям достаточно разнообразны. Первоочередной задачей на этапе диагностики является определение аневризмы, послужившей источником кровоизлияния. Основным принципом лечения МА является первоначальное выключение из кровотока разорвавшейся аневризмы с применением микрохирургической или эндоваскулярной техники в зависимости от анатомических особенностей аневризмы. Операции могут быть выполнены в один и несколько этапов. При лечении множественных аневризм различных сосудистых бассейнов, особенно в остром периоде САК, а также при сложных аневризмах, предпочтительны двухэтапные или многоэтапные вмешательства.
Диагностика
Заболевание часто носит бессимптомный характер, поэтому обнаружение аневризмы головного мозга — трудная задача. Врач должен подумать о наличии данного образования у пациента, если у него присутствуют сильные головные боли, нарушение функций мозговых структур, судороги.
При подозрении пациента направляют на специальные инструментальные методы исследования: КТ, МРТ, рентгеновское исследование, электроэнцефалография.
Самыми главными и информативными являются методы компьютерной томографии и магнитно-резонансной томографии. На снимках можно увидеть параметры аневризмы сосудов головного мозга:
- размеры;
- расположение;
- тромбообразование;
- гемодинамику внутри образования.
Высокое диагностическую ценность имеет рентгеновское исследование с введением контрастного вещества в сосуды головного мозга. На рентгеновском снимке можно увидеть толщину сосудистой стенки, наличие тромба в просвете сосуда, растяжение интимы и адвентиции артерий.
Рентген позволяет провести дифференциальный диагноз на ранних сроках развития болезни, отличить злокачественное новообразование от аневризмы головного мозга. Рентгеновское излучение даже в небольших дозах действует на организм с появлением отрицательных эффектов. Беременным женщинам, пациентам детского возраста, пациентам, у которых присутствуют другие заболевания предпочтительнее проводить КТ и МРТ.
Электроэнцефалография регистрирует биологические потенциалы головного мозга, показывает активность белого и серого вещества. При нарушениях функций мозга, выявленных по результатам ЭЭГ, у пациента можно заподозрить аневризму головного мозга и отправить на дополнительные исследования, например, МРТ, где диагноз I67.1 подтвердится. Электроэнцефалография не оказывает отрицательных эффектов на организм человека.
Причины заболевания
Аневризма является опасным состоянием, требующим в первую очередь оперативного лечения. В противном случае не удастся избежать осложнений. Специалисты считают, что болезнь является следствием аномалий развития, которые нарушают строение сосудистой стенки. Нередко аневризма головного мозга сочетается вместе с дисплазией соединительной ткани, поликистозом почек, сосудистыми нарушениями. Приобретенная форма заболевания может стать следствием черепно-мозговой травмы. Также аневризма головного мозга встречается на фоне атеросклероза, гипертонической болезни.
Сам по себе дефект сосудистой стенки возникает постепенно. На фоне дегенеративных процессов, повреждения тканей или их недоразвития участок утрачивает прежнюю эластичность. Под давлением тока крови сосудистая стенка начинает выпячиваться. Так образуется аневризма головного мозга. Чаще всего образование встречается в месте, где разветвляются артерии и наблюдается наиболее сильное давление на стенку сосуда.
Лечение аневризмы головного мозга
Лечение такого дефекта сосудов заключается в проведении хирургической операции и удалении аневризмы. Операция считается обязательной процедурой, если размеры выпячивания достигают 7 мм. В ходе операции дефект удаляется, целостность сосудов головного мозга восстанавливается. Существует несколько методов хирургических операций при той болезни: клипирование и эндоваскулярное удаление.
Клипирование
Клипировние – микрохирургическая операция, является самым часто используемым методом лечения неразорвавшихся аневризм.
Суть операции заключается в том, что хирург вскрывает череп, находит местоположение аневризмы и удаляет ее. Операция несет большие риски для жизни пациента. Оперативное вмешательство состоит из нескольких этапов:
- Вскрытие целостности черепной коробки. Место трепанации зависит от того, где находится дефект сосудов. Чаще всего трепанацию проводят в теменно-затылочной области.
- Затем разделяют скальпелем оболочки головного мозга: твердую, паутинную, мягкую.
- Третьим шагом является поиск аневризмы и ее удаление. Этот этап самый ответственный, нельзя допустить разрыва выпячивания. Кровоизлияние в мозговое вещество может привести к гибели пациента. Чтобы предотвратить разрыв, на основание дефекта накладывается скобка или клипса, аневризма отсекается и удаляется из черепа.
- Завершающим этапом является выход из раны. Необходимо наложить швы, соблюдая правильную последовательность.
Эндоваскулярное удаление
Эндоваскулярные операции проводятся только в высокотехнологических центрах. Для этой манипуляции требуется особое специализированное оборудования, а также квалифицированные специалисты. Клиника МЕДСИ удовлетворяет всем требованиям для проведения операции по эндоваскулярному удалению аневризмы.
Трепанация черепа для этого варианта операции не проводится. До аневризмы хирург добирается через магистральные сосуды. Катетер вводится в сонную или бедренную артерии и продвигается до головного мозга. Операция проводится под контролем ультразвуковой допплерографии или КТ. Игла с катетером доводится до аневризмы, с помощью баллонов она выключается из общего кровотока, и хирург удаляет аневризму.
Отделить аневризму от общего кровотока можно еще одним способом. В артерию пускается особое химическое вещество, которое достигает выпячивания в головном мозгу, образуют эмболы в артерии.
У высокоспециализированной технологии есть ряд преимуществ:
- не нужно делать проникающие ранения черепа, это способствует меньшей травматизации пациента;
- послеоперационный период сокращается в два раза;
- общий наркоз пациенту не требуется;
- при расположении аневризмы у ствола мозга или в его глубине, удалить ее можно будет только с помощью эндоваскулярной операции.
Операция может иметь в себе модификации, авторские методики.
Каждая операция-это риск осложнений. При эндоваскулярном удалении аневризмы сосудов головного мозга также возможны осложнения:
- спазмирование артерий, ишемия участков головного мозга;
- разрыв выпячивания ятрогенного характера;
- образование тромба в артерии;
- гибель больного по неясной причине во время проведения операции по удалению.
Лечение крупных и гигантских аневризм
| Выключение гигантской аневризмы ВСА с использованием методики ВАК |
Хирургическое лечение крупных и гигантских аневризм — один из самых сложных вопросов сосудистой нейрохирургии. В 70-е годы оперативное пособие у таких больных ограничивалось перевязкой внутренней сонной артерии на шее, при этом послеоперационная летальность составляла 15,2%. С появлением эндовазальной техники стало возможным проведение баллон-окклюзионного теста под контролем ЭЭГ с последующей стационарной окклюзией ВСА. В отдельных случаях данный способ лечения комбинировали с наложением ЭИКМА, однако, послеоперационная летальность в группе гигантских аневризм оставалась высокой. С 1995 года в институте разработана и используется методика внутрисосудистой аспирации крови из аневризмы. Методика ВАК показала себя весьма эффективной в хирургии крупных и гигантских аневризм ВСА, позволила в 4 раза уменьшить послеоперационную летальность и значительно сократить группу больных, которым отказано в хирургическом лечении. В настоящее время отделение располагает самым большим опытом в мире по применению методики ВАК.
| Выключение крупной аневризмы с помощью установки потоко-направляющего стента |
Наряду с прямыми вмешательствами, на протяжении многих лет для лечения крупных и гигантских аневризм в институте использовались и эндоваскулярные методы. До появления стент-ассистенции и потоконаправляющих стентов, добиться полного выключения таких аневризм спиралями удавалось редко. Появление стентов существенно изменило возможности эндоваскулярного лечения крупных и гигантских аневризм. С момента использования потоконаправляющих стентов произошло существенное снижение доли деконструктивных операций. Несомненно, что эта технология имеет большие перспективы и в ближайшем будущем существенно изменит структуру эндоваскулярных вмешательств при лечении аневризм в целом.
Послеоперационный период
После операции у пациента могут появиться последствия удаления аневризмы головного мозга:
- шум в ушах;
- потеря зрения или выпадение полей зрения;
- дискоординация;
- головокружение и частые головные боли;
- беспокойство, недомогание, повышенная раздражительность;
- быстрая утомляемость.
Самой частой проблемой в послеоперационном периоде считается тромбообразование. После наложения клипсы или шва на сосуд, могут оседать атеросклеротические бляшки, которые закроют просвет сосуда и приведут к ишемии мозга.
Также в ранний период после операции могут разойтись швы, что грозит кровоизлиянием в мозговое вещество или субарахноидальное пространство.
Лечение больных в остром периоде заболевания
| Сравнение внешнего вида мозга в остром и холодном периоде после САК |
Лечение больных в остром периоде после САК – сложная задача, требующая привлечения различных специалистов. Обоснованием операций в остром периоде является, прежде всего, возможность повторных кровоизлияний, которые сопровождаются крайне высокой летальностью. После выключения аневризмы также возможно начало проведения интенсивной сосудистой терапии, направленной на устранение последствий кровоизлияния. На основании анализа результатов хирургического лечения более чем 600 больных в остром периоде САК в институте было показано, что прогностически значимыми критериями оценки исхода операции являются массивность кровоизлияния, состояние больного по шкале Нunt-Нess или WFNS, срок операции после САК. C учетом этих факторов разработаны основные принципы лечения больных. Показания к операции в острой стадии САК должны быть строго индивидуализированы. Для решения вопроса о тактике ведения больного необходимым минимумом является оценка состояния больного по шкале Нunt-Нess или WFNS, КТ, ангиография, ТК УЗДГ с определением выраженности ангиоспазма. Особое внимание следует обращать на срок после кровоизлияния. Операция показана больным в I–II стадии по Нunt–Нess, независимо от срока после САК; в III–IV стадии по Нunt–Нess в сроки от 14 суток после САК. У больных III–IV стадии при операции на 0–3 сутки после САК необходима установка датчиков для послеоперационного контроля ВЧД, так как для этих больных характерно развитие ангиоспазма и отека мозга в раннем послеоперационном периоде . У больных III–IV стадии на 4–7 сутки после САК при наличии умеренного или выраженного ангиоспазма от операции следует воздержаться. Длительность отсрочки операции при ангиоспазме зависит от показателей ТК УЗДГ: операция может быть выполнена при снижении скорости кровотока до соответствующей легкому спазму, либо при стабилизации на уровне умеренного спазма в течение нескольких дней, но не ранее 7-х суток после САК. В V стадии операция показана только при наличии больших внутримозговых гематом. В этих случаях операция наиболее эффективна при максимально ранних вмешательствах. В остром периоде САК методом выбора, особенно у тяжелых больных, следует считать эндоваскулярное выключение аневризмы. В ряде случаев при невозможности полной окклюзии аневризмы можно ограничиться частичным выключением, с последующей повторной операцией после улучшения состояния. Помимо анатомических особенностей, ограничением для проведения эндоваскулярной операции в остром периоде служит выраженный ангиоспазм, препятствующий проведению катетера. При выполнении прямого вмешательства необходимо учитывать, что мозг больного в остром периоде САК значительно более чувствителен к хирургической травме, в связи с этим необходимо использовать максимально щадящие способы доступа к аневризме с ограничением тракции мозга, использованием методов релаксации (осмодиурез, выведение ликвора) и защиты мозга от ишемии. На протяжении всего периода лечения больных в острой стадии САК ведущей задачей является предотвращение и лечение типичных для кровоизлияния из аневризмы осложнений, в первую очередь, ангиоспазма, отека мозга и острой или отсроченной гидроцефалии. В настоящее время для борьбы с этими осложнениями используется методика внутрисосудистого введения спазмолитиков под контролем ТК УЗДГ, 3Н-терапия в условиях мультимодального мониторинга, декомпрессивная трепанация черепа. За последние 10 лет послеоперационная летальность при прямых операциях в остром периоде составила в среднем 7,3%, а общая смертность — 12,4%. Среди выживших больных 80% полностью независимы в повседневной жизни, около 40% вернулись к работе и учебе. Полученные данные использованы при создании рекомендательного протокола по ведению больных в остром периоде САК совместно с ведущими нейрохирургами России. Опыт института позволил принять участие в нескольких в международных исследованиях, посвященных лечению больных в острой стадии САК.
Реабилитационный процесс пациентов
Пациенту после перенесенного разрыва выпячивания сосудов головного мозга требуется проведение реабилитации. Методики, которые используются в реабилитационном курсе:
- если пациента охватил паралич мышц, и он находится в лежачем положении, используются лангеты;
- проведение массажных процедур;
- реабилитация с помощью аппликаций, содержащих глину и озокерит.
Если имеются показания к применению физиотерапевтических процедур, то их включают в общий реабилитационный курс.
Развитие
Эндоскопическое устройство для клипирования было разработано Hachisu в сотрудничестве с Olympus Co. Ltd. (Japan) в 1980-х годах. В течение чуть более двух десятилетий, эндоскопические клипсы стали доступны по всему миру с постоянными техническими усовершенствованиями. Многочисленные исследования показали, что клипирование является эффективным методом остановки кровотечения при язвенных кровопотерях, с высокими показателями первичного гемостаза (85% -100%), и низкими показателями рецидивного кровотечения (2% -20%) и отличной безопасностью. В настоящее время клипирование установлено как обязательное методика эндоскопического гемостаза для неварикозных кровотечений верхнего отдела желудочно-кишечного тракта, в том числе и синдрома Mallory-Weiss, дивертикулярном кровотечении в двенадцатиперстной кишке, поражений Dieulafoy в желудке и двенадцатиперстной кишки, а также кровоточащей пептической язвы. Недавно, клипирование стало широко применяться в гемостазе нижнего отдела желудочно-кишечного тракта и при негемостатических процедурах, включая закрытие слизистых дефектов, несостоятельностей, протечек и перфораций, маркировку опухолей для проведения лучевой терапии или хирургии.