Как быстро устранить влияние алкоголя на сосуды и органы
Важно принять большое количество воды. Рекомендовано употребление крепкого зеленого чая. При чрезмерном потреблении алкоголя наблюдается нарушение липидно-водного обмена. Кроме того, обезвоживанию организма способствует частая рвота. При сильной интоксикации может потребоваться помощь специалиста. Вызвать доктора стоит незамедлительно при:
- обильной рвоте;
- наличии красных выделений в рвотных массах;
- приступе эпилепсии;
- сильном внутреннем треморе;
- частых обмороках;
- бредовых идеях;
- зрительных и звуковых галлюцинациях;
- суицидальных мыслях;
- агрессивном поведении.
Быстро исключить влияние алкоголя на жизненно важные органы и системы, на сосуды можно при помощи инфузионной терапии. Лекарство попадает непосредственно в кровь, эффект наступает намного быстрее, чем при пероральном их приеме. Точную дозировку препаратов и состав лекарственного раствора для инфузий должен определить нарколог. Как правило, он содержит:
- болеутоляющее,
- седативное,
- противорвотное,
- антидепрессанты,
- противоаллергическое,
- глюкозу,
- витамины,
- микроэлементы.
Важен прием ионов магния и калия. Эти микроэлементы улучшают работу кровеносной системы, минимизируют риски наступления инфаркта и инсульта. Ни в коем случае нельзя использовать проверенное средство от похмелья, как повторный прием спиртного. Эффект будет кратковременным. Алкоголь расширяет сосуды мозга, поэтому может пройти головная боль. Но есть и обратная сторона медали. Через некоторое время человек будет испытывать головную боль в 2 раза сильнее, чем прежде.
Как улучшить работу сердца и сосудов после приема алкоголя
Наутро после застолья в первую очередь стоит позаботиться над тем, чтобы как можно быстрее устранить интоксикацию организма. Важно пить больше жидкости. Ни в коем случае не нужно снова употреблять спиртное. Лучше дать организму отдохнуть. Стоит отказаться от «тяжелой» пищи. Рацион должен состоять из:
- свежих овощей и фруктов;
- кисломолочных продуктов;
- вареных яиц;
- злаковых;
- свежевыжатых соков;
- компотов.
Если был употреблен алкоголь, благотворно повлияет на сердце и сосуды пребывание на свежем воздухе. При ходьбе происходит большее насыщение клеток кислородом, поэтому важно больше двигаться. Сильные физические нагрузки с похмелья противопоказаны также, как и сауна. Высокие температуры также оказывают нагрузку на сердце.
После приема алкоголя важно сделать передышку, необходимую для восстановления нормальной работоспособности организма. Спиртное влияет не только на сосуды и сердце. В первую очередь поражается печень. Это главный фильтр нашего организма, препятствующий попаданию токсических веществ в кровоток. При чрезмерном приеме алкоголя печень не должным образом справляется со своими прямыми обязанностями. Поэтому важно знать нормы потребления спиртного.
В неделю можно выпивать не более 200 мл вина или 100 грамм водки. Понятно, что наступление абстинентного синдрома происходит индивидуально. Однако с возрастом человек пьянеет все быстрее. Это связано со старением органов, сосудов, замедлением обменных процессов. Поэтому не стоит халатно относиться к собственному здоровью. Важно беречь его смолоду.
Последствия и осложнения
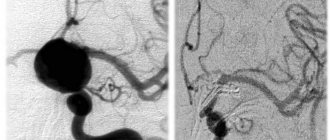
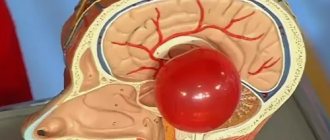
Последствия ангиоспазма определяются продолжительностью/выраженностью ишемии в бассейне спазмированной артерии, чувствительностью тканей/органов к кислородной недостаточности, а также, развитостью коллатерального кровообращения у пораженного органа. Особенно чувствительными к гипоксии являются головной мозг и сердечная мышца, почки, селезенка. Соответственно ишемия этих органов сопровождается высоким риском развития ишемического инсульта, инфаркта миокарда. Продолжительный ангиоспазм артерий нижних конечностей может вызывать развитие облитерирующих заболеваний (облитерирующий атеросклероз, облитерирующий тромбангиит, облитерирующий эндартериит, диабетическая ангиопатия), ангиоспазм сетчатки глаза — расстройства зрения и так далее.
Патогенез
Патогенез ангиоспазма до настоящего времени не полностью изучен, что во многом обусловлено его не идентичностью для артерий различных сосудистых регионов. Принято считать, что к общему фактору механизма развития ангиоспазма относится функциональные расстройства мембран гладкомышечных клеток сосуда, сутью которого является нарушения обмена ионов калия, кальция, натрия через мембраны, что нарушает чередование мышечных фаз сокращения/расслабления. Усиленная/ускоренная деполяризация мембран, а также повышенный приток свободных ионов кальция в клетки способствуют интенсивному сокращению мышц, а задержка реполяризации мембран (предшествующей расслаблению мышцы) способствует длительному сокращению артериальной стенки.
Нарушения такого рода могут быть обусловлены нарушениями иннервации сосудистых стенок, дисбалансом выработки/разрушением гуморальных регуляторов тонуса, повышенной чувствительностью рецепторов стенки сосудов к влияниям вазоконстрикторов, расстройством гуморальных регуляторов тонуса сосудов. Зачастую стеноз сосудов может развиваться на фоне локальных изменений стенки сосуда в зонах повреждения тромбом, воспаления сосудов, рубцов (например, вблизи зоны тромбоза коронарной артерии/расположения аневризмы или атеросклеротической бляшки).
Лечение
В качестве терапии используются преимущественно консервативные методики, предполагающие укрепление сосудов и состояния здоровья в целом. Чтобы результат лечения был эффективным, начать его следует с консультации врача, который соберет анамнез, назначит дополнительные исследования и подберет корректную методику терапии.
В зависимости от симптоматики, назначают растирание конечностей, хирургическое вмешательство, новокаиновую блокаду и соответствующие препараты, предпринимают ряд других мер для облегчения состояния пациента.
Ночная эпилепсия
У одной трети пациентов приступы эпилепсии возникают в ночное время. Патологические признаки могут проявляться при засыпании, во время сна или в период пробуждения. Ночная эпилепсия возникает под воздействием следующих факторов:
- Наследственной предрасположенности;
- Перенесенной черепно-мозговой травмы;
- Чрезмерного употребления алкогольных напитков;
- Нарушения сна;
- Длительного психоэмоционального напряжения.
Продолжительность ночного приступа эпилепсии варьируется от нескольких секунд до пяти минут. Большинство пациентов не помнят о произошедших судорогах. Некоторые люди чётко описывают испытываемые ощущения. Приступ эпилепсии, возникший во сне, сопровождается следующими проявлениями:
- Резким беспричинным пробуждением;
- Чувством тошноты, которая может закончиться рвотой;
- Выраженной головной болью;
- Тремором;
- Произношением непривычных звуков;
- Нарушением речи.
Во время ночного приступа эпилепсии пациенты могут совершать необдуманные действия. Они встают на четвереньки или симулируют езду на велосипеде. Заподозрить наличие ночного приступа можно по следующим косвенным приступам:
- Прикусам языка:
- Следам крови на подушке после пробуждения;
- Синякам и ссадинам на теле;
- Болевому мышечному синдрому;
- Мокрой постели в связи с утратой контроля над мочеиспусканием;
- Неконтролируемым мочеиспусканием;
- Пробуждением в необычном месте (на ковре, на полу).
Эти симптомы индивидуальны для каждого пациента. Они проявляются с той или иной выраженностью. Поэтому неврологи считают, что ночные приступы эпилепсии диагностировать очень сложно.
Роландическая эпилепсия
Эпилепсия этого типа является фокальной и генетически детерминированной. Проявляется редкими приступами в ночное время суток, они затрагивают одну из половин лица с языком и глоткой. Для роландического типа характерны парциальные эпиприступы без потери сознания.
Первым признаком начала является пощипывание или онемение одной из сторон лица, губ, десен, языка. После развиваются моторные пароксизмы.
Записаться на приём
Клинические проявления спазма сосудов
Необходимо помнить, спазм сосудов головного мозга — это своего рода нарушение кровообращения, а так как головной мозг связан с регуляцией нейропсихологических процессов, то основные клинические проявления связаны с нарушением неврологических и психологических функций. Для описания симптоматики ангиоспазмов головного мозга удобно обозначить две группы: неврологические и психологические поражения.
I. Неврологические поражения при церебральных ангиоспазмах.
- Головная боль, мигрень . Один из ранних симптомов ангиоспазма.
- Головокружения. Как правило, возникают спонтанно. Могут протекать совместно с потерей ориентации в пространстве.
- Чувство тошноты или внезапная рвота.
- Зрительные, слуховые, вкусовые или обонятельные нарушения, вплоть до галлюцинаций.
- Иногда у пациентов отмечается болезненность в различных частях тела (хотя связь с ангиоспазмом головного мозга не установлена).
- Снижение работоспособности.
- Повышенная утомляемость.
II. Психологические нарушения:
- Основные и самые тревожные признаки — ухудшение памяти и амнестический синдром.
- Различного рода пресервации (многократные повторения слов или действий).
- Нарушения психологической ориентировки. Больные не в состоянии рассказать о себе, своей профессии и т.д. К этому состоянию иногда присоединяется апатия, безразличие к окружающему.
Причины возникновения
Одной из основных причин возникновения эпилепсии считается наследственная предрасположенность: если у родителей в анамнезе имеются судорожные симптомы, то большая вероятность их развития и у ребенка. Эпилепсия развивается также под воздействием следующих причин:
- Черепно-мозговой травмы;
- Нарушения мозгового кровообращения;
- Дисплазии церебральных сосудов;
- Объёмных образований в коре головного мозга;
- Нейрохирургического вмешательства;
- Инфекционных заболеваний центральной нервной системы;
- Перенесенного ишемического или геморрагического инсульта.
Возникновение приступов эпилепсии обусловлено наличием в коре головного мозга стабильного очага с эпилептической активностью. Судорожная активность из первичного очага может распространяться через комиссуральные волокна, корковые нейронные комплексы, центрэнцефалическую систему мозга. При наличии повышенной судорожной активности в течение длительного времени возникают вторичные очаги. Они могут под воздействием определенных факторов стать независимыми, самостоятельными. В результате этого приступ в первичном очаге затухает, а во вторичном – нет. Такая картина наблюдается у пациентов после двух лет болезни. В течение некоторого времени в коре головного мозга могут развиться и третичные очаги судорожной активности.
Эпилепсия может развиться под воздействием следующих провоцирующих факторов:
- Гормональных сбоев;
- Алкоголизма и наркотической зависимости;
- Хронического стресса;
- Чрезмерного эмоционального напряжения;
- Хронического переутомления.
Вторичные приступы эпилепсии возникают у пациентов, страдающих опухолями головного мозга, церебральной сосудистой патологией, после кровоизлияния в области головы, вследствие отравления токсическими веществами.
Очень важно выявить заболевание на ранних сроках, чтобы снизить вероятность развития осложнений. Какой врач лечит эпилепсию? Для качественной терапии необходимо наблюдаться у невролога, эпилептолога, психотерапевта. По мере прогрессирования клинической симптоматики может потребоваться помощь физиотерапевта, фармаколога.
Профилактика
Профилактика сосудистых заболеваний в том числе ангиоспазма заключается в поддержании здорового образа жизни, включающего:
- Рациональное питание.
- Активный образ жизни.
- Прекращение курения.
- Контроль массы тела.
- Контроль показателей артериального давления, уровня холестерина/сахара.
- Периодическое прохождение врачебных осмотров.
В основе профилактики тромбозов и сосудистых заболеваний — укрепление сосудов, что достигается регулярной практикой таких процедур, как контрастный душ/обливания, контрастные ванны для ног, банные процедуры, лимфодренажный массаж, хвойные/скипидарные ванны.
Список источников
- Крылов В.В., Гусев С.А., Титова Г.П., Гусев A.C. Сосудистый спазм при субарахноидальном кровоизлиянии. М.: Медицина; 2000.
- Авксентьева М. В., Крысанов И. С., Чупин А. В. Фармакоэкономические аспекты терапии облитерирующих заболеваний периферических артерий нижних конечностей // Ангиология и сосудистая хирургия. 2012. Т. 18, № 4. С. 16-21.
- Дрожжин Е. В., Дарвин В. В. Роль реологических расстройств в патогенезе облитерирующего процесса в артериальной системе // Сборник научных трудов Сургутского государственного университета. Вып. 12. Естественные науки. Сургут: Изд-во СурГУ, 2003. С. 67-69.
- Зудин А. М., Засорина М. А., Орлова М. А. Эпидемиологические аспекты хронической критической ишемии нижних конечностей // Хирургия. 2014. № 10. С. 78-82.
- Савельев В.С., Кошкин В.М. Критическая ишемия нижних конечностей̆. М.: Медицина, 1997. — 160 с.