| Классификация гиперлипидемий по Фредриксону | ||||
| Гиперлипопротеинемия | Синонимы | Этиология | Выявляемое нарушение | Лечение |
| Тип I | Первичная гиперлипопротеинемия , | Пониженная липопротеинлипаза (ЛПЛ) или нарушение активатора ЛПЛ — апоС2 | Повышенныехиломикроны | Диета |
| Тип IIa | Полигенная гиперхолестеринемия , | Недостаточность ЛПНП-рецептора | Повышенные ЛПНП | Статины, Никотиновая кислота |
| Тип IIb | Комбинированная гиперлипидемия | Снижение ЛПНП-рецептора и повышенныйапоВ | Повышенные ЛПНП, ЛПОНП и триглицериды | Статины, Никотиновая кислота, Гемфиброзил |
| Тип III | Наследственная дис-бета-липопротеинемия | Дефект апоЕ (гомозиготы апоЕ 2/2) | Повышенные ЛППП | Преимущественно: Гемфиброзил |
| Тип IV | Эндогенная гиперлипемия | Усиленное образование ЛПОНП и их замедленный распад | Повышенные ЛПОНП | Преимущественно: Никотиновая кислота |
| Тип V | Наследственная гипертриглицеридемия | Усиленное образование ЛПОНП и пониженнаялипопротеинлипаза | Повышенные ЛПОНП и хиломикроны | Никотиновая кислота, Гемфиброзил |
Гиперлипопротеинемия I типа
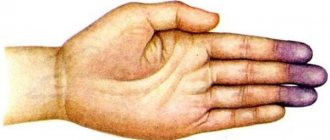
Редкий тип гиперлипидемии, который развивается при недостаточности ЛПЛ или дефекте в белке-активаторе ЛПЛ — апоС2. Проявляется в повышенном уровне хиломикрон, классе липопротеинов, переносящих липиды от кишечника в печень. Частота встречаемости в общей популяции — 0,1 %.
Гиперлипопротеинемия II типа
Наиболее частая гиперлипидемия. Характеризуется повышением холестерина ЛПНП. Подразделяется на типы IIa и IIb в зависимости от отсутствия или наличия высоких триглицеридов.
Тип IIa
Эта гиперлипидемия может быть спорадической (в результате неправильного питания), полигенной или наследственной. Наследственная гиперлипопротеинемия IIа типа развивается в результате мутации гена ЛПНП-рецептора (0.2 % популяции) или гена апоВ (0.2 % популяции). Семейная или наследственная форма проявляется ксантомами и ранним развитиемсердечно-сосудистых заболеваний.
Тип IIb
Этот подтип гиперлипидемии сопровождается повышенной концентрацией триглицеридов в крови в составе ЛПОНП. Высокий уровень ЛПОНП возникает из-за усиленного образования главного компонента ЛПОНП — триглицеридов, а также ацетил-кофермента А и апоВ-100. Более редкой причиной этого нарушения может быть замедленный клиренс (удаление) ЛПНП. Частота встречаемости этого типа в популяции — 10 %. К этому подтипу относятся также наследственная комбинированная гиперлипопротеинемия и вторичная комбинированная гиперлипопротеинемия (как правило при метаболическом синдроме). Лечение этой гиперлипидемии включает изменение питания как основной компонент терапии. Многим больным требуется назначение статинов для снижения риска сердечно-сосудистых заболеваний. В случае сильного подъёма триглицеридов часто назначаются фибраты. Комбинированное назначение статинов и фибратов высокоэффективно, но имеет побочные эффекты, такие как риск миопатии, и должно быть под постоянным контролем врача. Используются также другие лекарственные препараты (никотиновая кислота и др.) и растительные жиры (ω3-жирные кислоты).
Гиперлипопротеинемия III типа
Эта форма гиперлипидемии проявляется увеличением хиломикрон и ЛППП, поэтому называется ещё дис-бета-липопротеинения. Наиболее частая причина — гомозиготность по одной из изоформ апоЕ — E2/E2, которая характеризуется нарушением связывания с ЛПНП-рецептором. Встречаемость в общей популяции — 0,02 %.
Гиперлипопротеинемия IV типа
Этот подтип гиперлипидемии характерен повышенной концентрацией триглицеридов, поэтому также называется гипертриглицеридемией. Частота встречаемости в общей популяции — 1 %.
Гиперлипопротеинемия V типа
Этот тип гиперлипидемии во многом похож на I тип, но проявляется не только высокими хиломикронами, но и ЛПОНП
Публикации в СМИ
Гиперлипидемия — повышенное содержание липидов в крови (>8 г/л). Преобладающий пол — мужской.
Этиология • Первичная (см. ниже) • Вторичная •• Ожирение •• СД •• Беременность •• ХПН •• Гипотиреоз •• Нефротический синдром •• Акромегалия •• СКВ •• Дисгаммаглобулинемии •• Гликогеноз I типа •• Липодистрофия •• Приём некоторых ЛС (пероральные контрацептивы, b-блокаторы, диуретики, ГК).
Патоморфология • Атеросклероз • Панкреатит • Инфильтрация внутренних органов, костного мозга и кожи пенистыми клетками — макрофагами, содержащими большое количество липидов (хиломикронемический синдром).
Метаболизм липидов. Липиды, поступающие с пищей, транспортируются в жировую ткань в составе ЛПОНП и хиломикронов. Липопротеин липаза гидролизует эти липиды до жирных кислот. Свободные жирные кислоты проникают в адипоциты и запасаются в жировых капельках в виде триглицеридов (ТГ). Запасаемые ТГ гидролизуются гормон-чувствительной липазой, активируемой цАМФ. Далее свободные жирные кислоты поступают в просвет капилляров, где нековалентно связываются с альбуминами и транспортируются в печень.
Типы гиперлипопротеинемий • Приобретённая (спорадическая) развивается как следствие основной болезни (например, гипотиреоза) • Семейная. Группа заболеваний, характеризующихся изменением концентрации b-липопротеинов, пре-b-липопротеинов и соответствующих липидов (сюда же включены гиперлипидемии в рамках общей классификации) •• IA (*238600, недостаточность липопротеин липазы, 8p22, r, [КФ 3.1.1.34]). В крови много хиломикронов и ТГ при обычной диете (исчезают при безжировой диете), низкое содержание a- и b-липопротеинов при обычной диете (увеличивается при безжировой диете), снижение постгепариновой липолитической активности плазмы; сопровождается приступами болей в животе, гепатоспленомегалией, изъязвляющимися ксантомами. Синонимы: семейная жироопосредованная (липидоиндуцированная) липемия, семейная (гипер)хиломикронемия, семейная гиперглицеридемия, идиопатическая семейная гиперлипемия, Бюргера–Грютца синдром •• IB (*207750, 19q13.2, недостаточность аполипопротеина С II, r, см. также Дефекты аполипопротеинов): панкреатит и гипертриглицеридемия •• IC (семейная хиломикронемия, *118830, циркуляция в крови ингибитора липопротеин липазы, Â): боли в животе, спленомегалия, панкреатит; низкая постгепариновая липолитическая активность при высокой активности липопротеин липазы в жировой ткани, нормальное или повышенное содержание аполипопротеина С-II •• II (144400, Â) характеризуется повышением в плазме крови содержания b-липопротеинов, холестерина, фосфолипидов при нормальном содержании ТГ (тип IIA); атероматоз, тип IIB — с гипертриглицеридемией. Синонимы: семейная гиперхолестеринемия, семейный гиперхолестеринемический ксантоматоз •• IIA (*143890, ген рецептора ЛПНП LDLR, FHC, 19p13.2–p13.1, Â): ксантомы, ксантелазмы, ИБС, гиперхолестеринемия •• II типа с глухотой (144300, Â) •• III. Наследуемая (*107741, дефект аполипопротеина Е, 19q13.2, r, псевдодоминирование, см. также Дефекты аполипопротеинов), с повышенным содержанием в плазме крови липопротеинов низкой плотности (ЛПНП), b-липопротеинов, пре-b-липопротеинов, холестерина, фосфолипидов и ТГ; гипертриглицеридемия возникает при диете с высоким содержанием углеводов (характерно нарушение толерантности к глюкозе); часты изъязвлённые ксантомы, атероматоз, выраженная ИБС. Синонимы: семейная гипербеталипопротеинемия и гиперпребеталипопротеинемия, семейная гиперхолестеринемия с (гипер)липемией, углеводопосредованная (гипер)липемия, дисбеталипопротеинемия •• IV (*144600, Â). В плазме крови при нормальной диете высока концентрация ЛПОНП, пре-b-липопротеинов и ТГ; содержание b-липопротеинов, холестерина и фосфолипидов нормально; триглицеридемию наблюдают при повышенном содержании углеводов в диете; возможны нарушение толерантности к глюкозе, ИБС. Синонимы: семейная гиперпребеталипопротеинемия, семейная гипертриглицеридемия •• V (*144650, Â). Сочетанная липемия, обусловленная жирами и углеводами; в плазме крови при нормальной диете повышена концентрация хиломикронов, ЛПОНП, пре-b-липопротеинов и ТГ; содержание холестерина несколько увеличено, уровень b-липопротеинов нормален; может сопровождаться приступами болей в животе, гепатоспленомегалией, развитием атеросклероза, нарушением толерантности к глюкозе. Синонимы: семейная хиломикронемия с гиперпребеталипопротеинемией, комбинированная (семейная) жироопосредованная гиперлипемия, смешанная гиперлипемия; также гиперлипидемия типа V (238400, r), иногда наблюдаемая у пациентов с недостаточностью аполипопротеина C-II (см. также Дефекты аполипопротеинов) •• VI (238500, r) Возможен умеренный СД, эпизоды болей в животе, ксантомы; гиперхиломикронемия, гиперпребеталипопротеинемия, смешанная гиперлипемия (a и b-липопротеины в норме или ниже нормы). Синонимы: семейная гиперхиломикронемия с гиперпребеталипопротеинемией, комбинированная (семейная) жироопосредованная гиперлипемия.
Лабораторные исследования • Исследование липидов плазмы крови натощак • Сыворотка молочного цвета • Синовиальная жидкость при поражении суставов невоспалительного типа (концентрация лейкоцитов <2 000 в 1 мкл, нейтрофилов <25%) • Мочевая кислота сыворотки крови — возможно увеличение концентрации.
Примечания • При панкреатите, обусловленном гипертриглицеридемией, концентрация амилазы в сыворотке крови или моче может быть нормальной вследствие взаимодействия амилазы с липидами плазмы при проведении анализа • При выраженной гипертриглицеридемии может развиться псевдогипонатриемия.
Рентгенологическое исследование • Рентгенография суставов •• остеопороз •• кистовидная перестройка костной ткани.
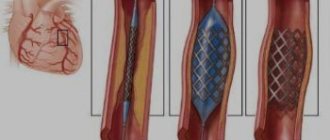
Специальные исследования • Определение концентрации холестерина в ЛПВП — обратная зависимость с количеством ТГ • Определение содержания аполипопротеина В (помогает выделить группу больных с умеренной гипертриглицеридемией и высоким риском ИБС) • КТ поджелудочной железы для диагностики панкреатита • Допплеровское исследование и ангиография для диагностики атеросклероза.
Модели атеросклероза • Моделирование атеросклероза на животных (преимущественно на кроликах) ранее проводили скармливанием значительного количества липидов. В настоящее время патогенез заболевания изучают на мышах с модифицированными генами •• Дефект ApoE: развивается значительное поражение стенки сосудов, но состав липопротеинов в крови отличен от такового у человека •• Дефект рецепторов ЛПНП (ген LDLR) и отсутствие аполипопротеина B-48 (ген APOB, искажённый процессинг: значительно увеличено содержание холестерина ЛПНП, у гомозигот много выше, чем у гетерозигот •• Дефект рецепторов ЛПНП (ген LDLR) и гиперэкспрессия аполипопротеина B-48 (ген APOB): значительно увеличено содержание холестерина ЛПНП и триглицеридов.
Лечение и профилактика — см. Атеросклероз.
Течение и прогноз хорошие при вторичной гиперлипидемии, если устранена основная причина. При первичной гиперлипидемии необходима пожизненная терапия.
Сопутствующая патология. Гиперхолестеринемия.
Сокращения • ТГ — триглицериды
МКБ-10 • E78 Нарушения обмена липопротеинов и другие липидемии
ПРИЛОЖЕНИЯ
Недостаточность липаз. Липаза печени (КФ 3.1.1.3, липаза), липопротеин липаза (КФ 3.1.1.34) и лецитин-холестерин ацилтрансфераза (КФ 2.3.1.43) существенно важны для регуляции содержания липидов плазмы. Липаза и липопротеин липаза функционируют на поверхности эндотелия кровеносных сосудов (как печени, так и внепечёночных сосудов). Недостаточность этих ферментов всегда сопряжена с дислипопротеинемиями, недостаточность липопротеин липазы — причина гиперлипопротеинемии типа IA.
Липопротеин липаза (246650, КФ 3.1.1.34, ген LPL, около 40 дефектных аллелей, 8p22, r) — фермент, ответственный за устранение алиментарной гиперлипемии плазмы и молока путём гидролиза жиров • Синонимы •• Осветляющий фактор •• Липаза осветляющего фактора •• Диглицерид липаза •• Диацилглицерол липаза • Реакция: триацилглицерол + H2O = диацилглицерол + анион жирной кислоты; также гидролизует триацилглицеролы хиломикронов и ЛПН, диацилглицерол • Носительство дефектного гена оценено в общей популяции в 0,05%. При этом в плазме увеличено содержание триглицеридов и уменьшено содержание холестерина в ЛВП. Носители (особенно женщины) предрасположены к развитию ИБС • Клиническая картина: панкреатит, боли в животе, тошнота и рвота, спленомегалия, ксантомы и желтушность кожи, липемия роговицы, гиперлипидемия, гиперхиломикронемия, гиперхолестеринемия.
Липаза печени (*151670, триацилглицерол липаза [липаза, триглицерид липаза, трибутираза], КФ 3.1.1.3, 15q15–q22, ген LIPC, Â). Недостаточность фермента характеризуется увеличением содержания триглицеридов в липопротеинах, ИБС, ксантомами.
Липаза панкреатическая (*246600, КФ 3.1.1.3, 10q26.1, ген PNLIP, r) гидролизует в кишечнике триглицериды. Ингибитор — соли жёлчных кислот, панкреатическая колипаза (*120105, 6pter–p21.1, ген CLPS) предупреждает этот эффект. Недостаточность фермента клинически проявляется мальабсорбцией длинноцепочечных жирных кислот.
Лизосомная кислая липаза (*278000; кислая гидролаза эфиров холестерина, хр. 10, ген LIPA, r). Мутации гена LAL приводят к развитию болезни Вольмана (болезнь накопления эфиров холестерина) или более позднему и мягкому её варианту. Клинически: рвота, диарея, стеаторея, вздутый живот, гепатоспленомегалия, фиброз печени, варикозное расширение вен пищевода, отставание в росте, развитии, мальабсорбция. Лабораторно: пенистые клетки и ксантоматоз внутренних органов, гиперхолестеринемия, возможна гиперлипидемия.
МКБ-10 • E78 Нарушения обмена липопротеидов и другие липидемии. Примечания • Инсулин стимулирует синтез липопротеин липазы, отложение жира и поглощение глюкозы адипоцитами. Вместе с тем инсулин замедляет мобилизацию жира из адипоцитов, подавляя активность ферментов, расщепляющих жир • Липаза панкреатическая и лизосомная кислая липаза имеют код (КФ) липазы печени (КФ 3.1.1.3), но обе эти липазы кодируются разными генами, расположенными в разных хромосомах. Такая ситуация, скорее всего, временна (так, сравнительно недавно код липазы печени принадлежал и липопротеин липазе) и отчасти может быть объяснена трудностями выделения липаз • ТГ представляют молекулы жиров, состоящих из длинноцепочечных жирных кислот и глицерина.
Принципы лечения гиперлипидемии
Главная задача медикаментозной терапии – снизить уровень липопротеидов низкой плотности. С этой целью пациентам и людям из группы риска назначают статины – вплоть до достижения исходного уровня ЛПНП. При гипертриглицеридемии показаны лекарства, снижающие уровень триглицеридов в крови. Если у пациента замечен высокий риск инсульта или инфаркта, ему назначают агрессивное лечение, целью которого является достигнуть минимальных значений холестерина.
Схема лечения зависит от уровня триглицеридов и холестерина, от общего состояния здоровья пациента и от риска инфаркта в ближайшее время. Всем женщинам в период менопаузы и мужчинам после 35 лет показана лекарственная терапия (статины, фибраты, витамин В5). Кроме того, необходимо скорректировать питание, чтобы снизить вес, а также организовать адекватную физическую активность.
Первичная и вторичная гиперлипидемия
Первичная гиперлипидемия носит наследственный характер, однако встречается нечасто. Как правило, причиной становятся другие патологии в работе организма – тогда говорят о вторичной форме. Она возникает на фоне сахарного диабета, болезней почек и печени, при лишнем весе, при заболеваниях щитовидной железы, после приема эстрогенов или вследствие других факторов, которые могут существенно повлиять на липидный обмен.
Спровоцировать развитие патологии может прием таких медикаментов:
- иммуносупрессоры;
- ретиноиды;
- прогестины;
- глюкокортикоиды;
- ингибиторы протеаз;
- тиазидные диуретики и др.
Почему это опасно?
Холестерин важен для нашего организма: являясь компонентом клеточной мембраны, он незаменим в синтезе гормонов и транспорте других молекул. Но повышенный уровень холестерина и других жиров провоцирует развитие атеросклероза, при котором из жиров (липидов), циркулирующих в крови, образуются бляшки. Со временем их может стать настолько много, что просвет сосуда сузится полностью, и возникнут жизненно опасные осложнения, среди которых, например, инфаркт миокарда. Обратите внимание: вы можете не знать, что у вас повышенный уровень холестерина в крови, так как сама по себе гиперлипидемия симптомов практически не даёт, пока не спровоцирует другие заболевания, такие, как атеросклероз. Другими словами, вы можете отлично себя чувствовать, между тем как патологический процесс прогрессирует. Вот почему важно проверить, в норме ли ваш холестерин и другие жиры. Сделать это может только специалист. Поэтому не затягивайте с диагностикой, если хотите вовремя предотвратить развитие опасных заболеваний. Запишитесь на приём прямо сейчас.
Повышенный уровень холестерина в крови: причины
Повышенный уровень холестерина в крови – это, как правило, результат комплекса причин, среди которых обычно выделяют:
- Наследственные заболевания
- Заболевания почек, например, хроническая почечная недостаточность
- Гипертония
- Сахарный диабет
- Болезни печени, например, острые и хронические гепатиты, цирроз печени
- Заболевания поджелудочной железы, например, опухоль, острый и хронический панкреатит
- Сахарный диабет
- Гипотиреоз
- Дефицит соматотропного гормона
- Беременность – повышает количество «плохого» и уменьшает уровень «хорошего» холестерина
- Злоупотребление алкоголем или явный алкоголизм
- Курение
- Нарушения обмена веществ
- Ожирение
- Применение некоторых медикаментов, среди которых оральные контрацептивы, стероидные гормоны, диуретики и ряд других
- Приобретенные хронические заболевания в зрелом и пожилом возрасте
Профилактика повышенного уровня холестерина в крови
Правильное питание и здоровый образ жизни – главные условия успешного лечения и эффективной профилактики повышенного холестерина в частности и гиперлипидемии в целом.
Образ жизни
- Неукоснительно соблюдайте диету, назначенную нашими специалистами.
- Занимайтесь спортом, но избегайте чрезмерных нагрузок. Легкий фитнесс или плавание – идеальные варианты.
- Больше никогда не курите и не злоупотребляйте алкоголем, а лучше всего – откажитесь от спиртного совсем, в том числе – от красного вина.
- Спите не меньше 8 часов в сутки.
- Следите за тем, чтобы артериальное давление было в норме.
- Не нервничайте по пустякам, старайтесь радоваться жизни.
- Время от времени очищайте организм от «плохого» холестерина методами. гравитационной хирургии.
Питание
Диету наши специалисты подберут индивидуально – исходя из уровня жиров в вашем организме, а также ваших вкусовых предпочтений. Здесь мы дадим лишь общие рекомендации:
- Исключите из рациона продукты с насыщенными жирами, транс-жирами и холестерином
- Откажитесь от фаст-фуда навсегда
- Каждый день ешьте фрукты и овощи
- Ешьте больше рыбы – сардины, семгу, макрель и лосось. Рыба очень полезна, так как содержит омега-3 жирные кислоты, которые помогают снизить уровень триглицеридов
Обратите внимание: гиперлипидемия – распространенная патология, которую диагностируют у многих людей. Если вы хорошо себя чувствуете и ни на что не жалуетесь, это еще не факт, что уровень жиров в вашем организме в норме. Поэтому не медлите с визитом к врачу, если хотите избежать серьёзных осложнений. Запишитесь на приём прямо сейчас.
Гиперлипидемия: причины, диагностика и лечение
Вся информация указана для ознакомления и не является медицинским советом. Систему, способы, методы лечения, необходимые препараты, сможет назначить только ваш лечащий врач.
Гиперлипидемия – это повышение одного или нескольких липидов и/или липопротеинов в крови. Так обычно называют высокий уровень холестерина. Одна треть взрослых американцев имеют гиперлипидемию, только каждый третий из них контролируют ее. Наличие гиперлипидемии удваивает риск развития заболеваний сердца.
Генетическая предрасположенность, курение, ожирение, неправильное питание, малоподвижный образ жизни – все это может привести к гиперлипидемии. Хотя у нее нет симптомов, ее можно обнаружить с помощью простого анализа крови.
Краткие факты о гиперлипидемии
- Гиперлипидемия – это основной фактор риска развития сердечно-сосудистых заболеваний, ведущая причина смерти в США.
- Гиперлипидемией также называют высокий уровень холестерина (гиперхолестеринемию) или гипертриглицеридемию.
- Липопротеины низкой плотности – плохие.
- Липопротеины высокой плотности – хорошие.
- Женщины чаще, чем мужчины, имеют высокий уровень холестерина.
- Печень вырабатывает 75% холестерина организма человека.
- Растительные продукты не содержат холестерина.
- Симптомов гиперлипидемии не существует.
- Гипотиреоз может вызвать высокий уровень холестерина.
- Питание с высоким содержанием насыщенных жиров способствует гиперлипидемии.
- Избыточный вес может повышать уровень холестерина.
- Регулярная физическая активность может повысить уровень липопротеинов высокой плотности и снизить уровень липопротеинов низкой плотности.
- 1 человек из 500 людей имеет семейную гиперлипидемию.
Что такое гиперлипидемия?
Гиперлипидемия – это слишком высокое содержание холестерина в крови. Холестерин – это липофильное органическое соединение, которое производится в печени и необходимо для здоровых клеточных мембран, синтеза гормонов и хранения витаминов.
Термин «гиперлипидемия» значит «высокий уровень липидов». Гиперлипидемия включает в себя несколько состояний, но обычно значит, что присутствуют высокие уровни холестерина и триглицеридов.
Даже для правильного функционирования головного мозга необходим холестерин. Он становится проблемой, если вырабатывается или регулярно употребляется с нездоровой пищей слишком много «плохого вида» холестерина.
Холестерин переносится кровью к клеткам в виде липопротеинов, которые могут быть либо низкой плотности (ЛПНМ), либо высокой плотности (ЛПВП). Можно представить, что липопротеин – это транспортное средство, а холестерин – это пассажир.
ЛПВП – это «хорошие» липопротеины, так как они переносят избыток холестерина назад в печень, где он может быть элиминирован. ЛПНП – это «плохие» липопротеины, так как они наращивают избыточный холестерин в крови.
Триглицериды – тип жиров в крови – отличаются от холестерина, но из-за их сильной связи с заболеваниями сердца, их уровень также надо измерять.
При гиперлипидемии часто повышены уровни и ЛПНП, и триглицеридов.
Что вызывает гиперлипидемию?
Причины гиперлипидемии могут быть генетические (семейная или первичная гиперлипидемия) или связанные с неправильным питанием и другими специфическими факторами (вторичная гиперлипидемия).
Повысить уровень «хорошего» холестерина можно, избегая фаст-фуда, нездоровой пищи и обработанного мяса.
Если организм не способен утилизировать или удалить избыточный жир, он аккумулируется в крови. Со временем, это накопление повреждает артерии и внутренние органы. Этот процесс способствует развитию сердечно-сосудистых заболеваний.
При семейной гиперлипидемии повышенный уровень холестерине не связан с вредными привычками, а вызван генетическим расстройством.
Мутантный ген передается от отца или матери, вызывает отсутствие или неправильное функционирование рецепторов ЛПНП, которые накапливаются в крови в опасных количествах.
Некоторые этнические группы, такие как франко-канадцы, христианские ливанцы, африканеры Южной Африки, евреи ашкенази, имеют более высокий риск наследственной гиперлипидемии.
Другими причинами гиперлипидемии могут быть чрезмерное употребление алкоголя, ожирение, побочные эффекты лекарственных средств (таких как гормоны или стероиды), сахарный диабет, заболевание почек, гипотиреоз и беременность.
Признаки и симптомы гиперлипидемии
При семейной гиперлипидемии, у человека могут наблюдаться признаки повышенного холестерина – желтоватые жировые наросты (ксантомы) вокруг глаз или суставов. В противном случае, гиперлипидемия не имеет признаком или симптомов, и, если не определить липидный профиль натощак, высокий уровень холестерина может остаться незамеченным.
Пациент может иметь инфаркт миокарда или инсульт, и только после этого узнать, что у него есть гиперлипидемия.
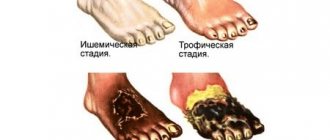
Избыточные липиды накапливаются в крови со временем, образуя бляшки на стенках артерий и кровеносных сосудов. Эти бляшки суживают просвет сосудов, создавая турбулентный поток крови через них, что приводит к большей нагрузке на сердце для того, чтобы перекачать кровь через суженные области.
Анализы и диагностика гиперлипидемии
Скрининг гиперлипидемии проводится с помощью анализа крови под названием липидный профиль. Важно, чтобы человек ничего не ел и не пил за 9-12 часов до сдачи анализа.
Скрининг надо начинать в возрасте 20 лет, и, если результат в норме, анализ нужно повторять каждые 5 лет. Нормальные показатели липидного профиля перечислены ниже:
- Общий холестерин – меньше чем 200 мг/дл (<5 ммоль/л);
- ЛПНП – меньше чем 100 мг/дл (<3,5 ммоль/л);
- ЛПВП – выше чем 40 мг/дл (> 1 ммоль/л) у мужчин, выше чем 50 мг/дл у женщин (>1,2 ммоль/л) (чем выше, тем лучше);
- Триглицериды – меньше чем 140 мг/дл (<1,7 ммоль/л).
Лечение и профилактика гиперлипидемии
Изменение образа жизни остается лучшей стратегией для профилактики и лечения гиперлипидемии. Это включаем в себя соблюдение здоровой диеты, регулярные физические упражнения, отказ от курения, поддержание нормального веса тела. Кроме того, для некоторых людей показан прием лекарственных средств, известных как статины.
Уровни холестерина ЛПНП могут быть снижены при помощи здоровой диеты, которая включает овсянку, овсяные отруби, продукты с высоким содержанием клетчатки, рыбу, омега-3-жирные кислоты, орехи и авокадо.
Питание
Не обязательно следовать диете с низким содержанием жиров, достаточно уменьшить употребление продуктов с насыщенными жирами, транс-жирами и холестерином.
Питание должно состоять из фруктов и овощей, цельнозерновых продуктов, еда должна содержать много клетчатки.
Фаст-фуд, продукты с высоким содержанием углеводов, любые продукты, которые не имеют хорошей питательной ценности – должны быть ограничены или запрещены.
Рекомендуется регулярное употребление рыбы, орехов, бобовых. При использовании масла, это должно быть оливковое или другие мононенасыщенные масла.
Вес
Избыточный вес является фактором риска гиперлипидемии и заболеваний сердца. Снижение веса может помочь снизить уровни ЛПНП, общего холестерина и триглицеридов. Это также может повысить уровень ЛПВП, что поможет удалить «плохой» холестерин из крови.
Физическая активность
Отсутствие физической активности является фактором риска заболеваний сердца. Регулярные упражнения и активность может помочь снизить уровни холестерина ЛПНП и повысить уровни холестерина ЛПВП.
Это также поможет пациенту похудеть. Людям надо стараться быть физически активными в течение 30 минут по крайней мере 5 дней в неделю. Быстрая ходьба – отличный и легкий выбор для проведения физических упражнений.
Отказ от курения
Курение активирует много проблем, которые способствуют развитию болезней сердца. Оно способствует образованию бляшек на стенках артерий, повышает уровень «плохого» холестерина, стимулирует тромбообразование и воспаление.
Отказ от этой вредной привычки приводит к повышению уровня ЛПВП, что может быть частью снижения риска сердечно-сосудистых заболеваний, которое наблюдается после прекращения курения.
Лекарственные препараты
Врач использует утвержденные рекомендации для оценки липидного профиля пациента вместе с его факторами риска для того, чтобы определить необходимость в назначении медикаментозных препаратов.
Наиболее часто используемыми средствами при высоком уровне холестерина являются статины (симвастатин, ловастатин, аторвастатин и розувастатин). Иногда статины не переносятся из-за побочных эффектов (мышечная боль).
Гиперлипидемия – распространенная проблема, которая может привести у серьезным сердечно-сосудистым заболеваниям. Не существует никаких признаков или симптомов высокого уровня холестерина, поэтому людям нужно знать о необходимости проходить скрининговое обследование.
Гиперлипидемию и дальнейшие заболевания сердца можно предупредить и лечить с помощью поддержания здорового образа жизни и использования медикаментов.
Материал подготовил: Врач анестезиолог-реаниматолог Андрей Анатольевич Доценко
Последнее изменение: 2020-08-5 Дата написания: 2015-06-22
Как предупредить развитие гиперлипидемии
Эксперты по липидологии из Клиники профессора Горбакова рекомендуют людям в возрасте старше двадцати лет сдавать кровь на анализ каждые пять лет с профилактической целью. Это связано с тем, что гиперлипидемия долго протекает бессимптомно. А анализ крови покажет уровень холестерина в организме.
Существуют нормативные показатели липопротеидов низкой и высокой плотности, холестерина и триглицеридов. В зависимости от отклонения от нормы и наличия провоцирующих факторов врач назначит лечение, порекомендует, как организовать режим дня и что изменить в стиле жизни.
Диагностика гиперлипидемии
Диагностировать гиперлипидемию помогает анализ крови, который называется липидный профиль. Ничего не ешьте и не пейте за 9-12 часов до забора крови. Анализ поможет оценить уровень жиров, выявить или исключить характерные для гиперлипидемии изменения цвета сыворотки. Важно: чтобы максимально обезопасить своё здоровье, анализ на липидный профиль необходимо повторять раз в 5 лет. Если анализ крови покажет, что у вас повышенный уровень холестерина и других жиров, врач может назначить вам дополнительные диагностические исследования, которое помогут выявить или исключить различные сопутствующие патологические процессы:
- УЗДГ сосудов
- Компьютерная томография
- Ангиография
- Дополнительные лабораторные исследования