Виды Инфаркт миокарда Острый инфаркт миокарда Обширный инфаркт миокарда Инфаркт мозга Трансмуральный инфаркт миокарда Симптомы и признаки инфаркта Первая помощь при инфаркте Лечение Клинические рекомендации Последствия инфаркта Реабилитация и восстановление после инфаркта Рекомендации по ЛФК Реобилитация в поликлинике Реобилитация в домашних условиях Помощь дыхательного тренажера «САМОЗДРАВ» в реабилитации Инвалидность после инфаркта Диета Дыхательная гимнастика после инфаркта Профилактика инфаркта Инфаркт сердца – одна из основных причин смертности в большинстве стран мира. Треть случаев острого инфаркта сердечной мышцы заканчиваются летальным исходом, пятая часть внезапных смертей связаны с инфарктом.
Инфаркт миокарда – тяжелое, острое проявление ишемии сердца, связанное с нехваткой кровоснабжения сердечной мышцы (миокарда). В результате этого клетки сердечной мышцы умирают, формируя очаг некроза.
Виды
Медицина широко классифицирует инфаркты в зависимости от разных критериев. Так, по размерам пораженной мышечной ткани инфаркт может быть мелкоочаговый (один или несколько маленьких очагов некроза) и крупноочаговый (обширное некротическое поражение).
По глубине некротического очага инфаркт может быть трансмуральным (некротическая область формируется в области всей сердечной мышцы), субэпикардиальный (некротический участок располагается у эпикарда), субэндокардиальный (некроз формируется, прилегая к эндокарду) и интрамуральный (поражение формируется в левом желудочке).
Инфаркт может быть:
- первичный,
- повторный,
- рецидивирующий.
Последний появляется в период рубцевания мышцы после первичного инфаркта. В зависимости от развития осложнений говорят о неосложненном и осложненном инфаркте.
Периоды заболевания при инфаркте делят на острейший, острый, подострый, постинфарктный.
Инфаркт миокарда
Инфаркт миокарда – поражение среднего слоя сердечной мышцы (миокарда). Он делится на несколько стадий, первой из которых является стенокардия. Острая ишемия сосудов сердца относится к острейшей стадии инфаркта миокарда, острый период характеризуется формированием некротического участка. В подостром периоде происходит подготовка к формированию рубца в области поражения, при постинфарктном состоянии – образуется рубец сердечной мышцы.
Стадия формирования рубца не обратима, восстановить клетки миокарда и избежать некротического поражения нельзя. После заболевания участок мышцы, подвергнутый поражению, не участвует в сокращении сердечной мышцы.
Кардиомиоциты (клетки сердечной мышцы, попавшие «под удар» инфаркта) гибнут в течение суток после острейшей стадии заболевания. Спустя 24 часа можно отчетливо увидеть область поражения. Через две недели начинается формирование соединительной ткани на месте некроза. На полное формирование рубцы уходит около двух месяцев.
Острый инфаркт миокарда
Основной симптом острого инфаркта миокарда – резкая боль в груди, похожая на сильное сдавливание. Она отличается от приступа стенокардии тем, что не купируется препаратами и длится больше 15 минут. Боль распространяется в:
- лопатку,
- шею,
- левое плечо,
- левую руку,
- нижнюю челюсть.
Пациент может терять сознание. При атипичной локализации боль может быть в животе или позвоночнике.
Острый инфаркт может «предупреждать» возникающей за несколько дней дискомфортом в груди, слабостью, головокружением.
В некоторых случаях при инфаркте может не быть резкой боли. Тахикардия, слабость, тошнота, общее ухудшение самочувствие могут стать признаками острого инфаркта.
Обширный инфаркт миокарда
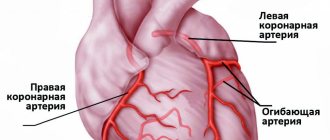
Обширный инфаркт миокарда – это большие и глубокие поражения среднего слоя сердечной мышцы. В силу того, что левый желудочек сердца несет большую нагрузку при сердечном сокращении (именно из него кровь выходит в аорту под большим давлением), обширный инфаркт чаще всего возникает в этой части сердца. При этом, предсердия и правый желудочек тоже могут подвергаться обширному инфаркту.
Эпикард, миокард и эндокард – слои сердечной мышцы – при обширном инфаркте переживают глубокое поражение, до 7 см в длину. Как и любой инфаркт, обширное поражение сердечной мышцы – следствие недостаточного снабжения миокарда кислородом, возникающее из-за заполнения просвета сосудов тромбами. Формирование тромба, в свою очередь, провоцирует новый спазм сосудов. Подобный «замкнутый круг» приводит к перекрыванию артерии и резкому ограничению поступления кислорода к сердечной мышце из-за нарушения кровообращения. После остановки кровообращения клетки миокарда начинают погибать в течение получаса, через несколько часов после «блокировки» артерии развивается обширный инфаркт сердца.
Инфаркт мозга
Инфаркт головного мозга, известный как ишемический инсульт, развивается на фоне нарушения кровообращения головного мозга и поступления кислорода к его клеткам. Его причины, так же как инфаркта сердца, стоит искать в повышенном тромбообразовании и повреждении жизненно важных сосудов.
Поэтому главной задачей при инфаркте мозга является восстановление кровотока по тромбированной артерии, снижение до минимума рисков развития отека мозга и судорожного синдрома, уменьшение риска осложнений со стороны сердца и сосудов.
При интенсивной терапии инсульта проводится постоянный мониторинг артериального давления и поддержание этого показателя на 10% выше «рабочего» давления пациента, чтобы наладить кровоснабжение мозга. Проводится мониторинг ритма сердца и показателей обмена веществ в организме.
При инфаркте мозга используют консервативные методы лечения. В течение 5 часов с первых признаков заболевания проводится тромболитическая внутривенная терапия с целью растворения тромба, закупорившего церебральный сосуд. Терапия проводится только с согласия пациента (он должен быть в сознании) или его родственников при точно известном времени кровоизлияния, подтверждённом на КТ.
При невозможности провести тромболизис пациенту назначаются антиагрегантные препараты, уменьшающие образование кровяных сгустков.
Для лечения после инсульта не позднее 48 часов применяют аспирин, дипиридамол, клопидогрел. Аспирин к приему назначают и в дальнейшем, пациенты принимают его до года после инсульта.
Трансмуральный инфаркт миокарда
Этот вид инфаркта связан с большими повреждениями слоев сердечной мышцы. При обычном инфаркте поражается миокард (средний слой сердечной мышцы). При трансмуральном инфаркте поражаются эпикард и эндокард — внешний и внутренний слои сердечной мышцы, при этом некроз поражает сердце насквозь.
При трансмуральном инфаркте кровоснабжение нарушается в бассейне коронарной артерии. Сразу (в течение одной минуты) после начала острой ишемии снижается сила сокращения сердечной мышцы обширной площади и глубины. Характер и размер повреждений при этом зависит от разных факторов, в том числе от необходимости сердечной мышцы на интенсивность кровоснабжения, возможности сосудов взять на себя функцию кровоснабжения тромбированной артерии и продолжительности развития патологии.
Пять периодов болезни
Каждый из периодов имеет свои особенности и признаки:
- Предынфарктный. Этот период может продолжаться в течение нескольких суток и даже недель. Основной симптом – учащение приступов стенокардии.
- Острейший. Отличается недолгой продолжительностью – максимум 2 часа. Иными словами, с момента развития ишемии и до возникновения некроза проходит мало времени. Этот период может длиться всего 20 минут, поэтому необходима срочная госпитализация.
- Острый. С момента появления некроза и до миомаляции проходит, как правило, несколько суток. Максимальная продолжительность – 2 недели.
- Подострый. Уже начинают формироваться рубцы. Максимальная продолжительность данного периода – 2 месяца.
- Постинфарктный. Рубец созревает, и миокарду приходится приспосабливаться к новым условиям работы. Здесь очень важно, как поведет себя сердце при коренных изменениях. Если адаптации не будет, высока вероятность повторного приступа.
Симптомы и признаки инфаркта
Типичные случаи инфаркта связаны с сильной болью в грудной клетке, которая отдает в левое плечо, ключицу, шею, левую половину лица, нижнюю челюсть, межлопаточную зону. Чем больше зона поражения сердечной мышцы, тем более сильнее боль. Боль длится более 30 минут, не купируется приемом препаратов.
При атипичном течении острейшей стадии инфаркта при невыраженном болевом синдроме могут возникнуть острая слабость, липкий пот, бледность кожных покровов, тахикардия, аритмия, кашель и удушье, отеки и искаженное сознание.
В острой стадии инфаркта боль, как правило, проходит. Вследствие некроза может подняться температура, развиться артериальная гипотензия.
В подостром периоде состояние нормализуется, тахикардия и систолический шум исчезают, давление и температура нормализуются.
Как выглядит смерть от инфаркта
Любые причины смерти при инфаркте миокарда связаны со сбоем в работе кровеносной системы. Патологический процесс в сердечной мышце приводит к необратимым процессам, смертельным ощущениям и, как правило, смерти.
Процессы в организме
Нарушение кровоснабжения сердечной мышцы любой этиологии, являющееся причиной смерти от инфаркта, проявляется следующими признаками:
| Причина | Следствие |
| Нарушение ритмичности и последовательности стадии возбуждения и сокращения сердечной мышцы | Кровь перекачивается в недостаточном объеме, возникает коронарный шок (резкое снижение способности миокарда сокращаться). В этом случае наступает клиническая смерть. |
| Остановка венозного кровотока | Происходит отек легких и наступает смерть при инфаркте. |
| Несогласованность работы сердечных желудочков | В желудочках сердца возникают дезорганизованные серии импульсов, их источник находится в нижних камерах сердца. Перекачка крови прекращается, что служит причиной смерти при инфаркте миокарда. |
| Разрыв стенок сердца | Сердце переполняется кровью, происходит разрыв и мгновенная остановка сердечных сокращений. |
Внешние признаки смерти от инфаркта
По некоторым признакам можно понять, что человек уже не жилец.
Они показывают, как выглядит смерть, возникающая от инфаркта. В этих случаях констатируют следующие симптомы наступающей кончины:
- тахикардия или брадикардия;
- снижение показателей артериального давления: пульс становится очень редким;
- кожа приобретает синеватый оттенок, особенно быстро синеют губы;
- в легких происходит застой жидкости и отек;
- потеря сознания;
- судороги;
- расширенные зрачки – реакция на свет почти полностью утрачена;
- дыхание вначале шумное и частое, впоследствии становится более редким, вплоть до полной остановки (регистрируют апноэ).
- отсутствие кривой на электрокардиограмме.
Важно! Необратимые процессы в организме развиваются через 3-5 минут после констатации клинической смерти. Только около 3-4% пациентов выходят без последствий из состояния клинической смерти. Остальные пациенты после реанимации восстанавливают не все функции организма.
Внешние признаки смерти от инфаркта никак не отражаются уже на мертвом теле больного. Трупное окоченение и изменение цвета кожных покровов происходят в те же сроки, как и у пациентов, смерть, которых наступила по другим причинам.
Первая помощь при инфаркте
При появлении острой боли необходимо срочно вызвать бригаду скорой помощи
. При отсутствии противопоказаний можно принять ацетилсалициловую кислоту в дозе 150-300 мг, предварительно измельчив таблетку.
До приезда скорой помощи нужно обеспечить пациенту полулежачее положение и покой.
В комнате необходимо открыть окно и расстегнуть тесную одежду и ремень.
Первый час острейшей стадии инфаркта медики называют «золотым», от этого времени чаще всего зависит исход заболевания.
Лечение
При острейшей стадии инфаркта, в первую очередь, медики купируют боль. Для этого внутривенно могут применяться различные анальгетики и наркотические средства (морфин). Для наступления более быстрого эффекта обезболивающие препараты вводятся внутривенно.
После снятия электрокардиограммы для восстановления коронарного кровотока вводятся тромболитики. Для устранения болевого приступа проводится нейролептаналгезия.
Далее больному назначается комплекс препаратов для уменьшения потребности миокарда в кислороде, бета-блокаторы для снижения нагрузки на сердце, медикаменты для разжижения крови и уменьшения уровня ее свертываемости. При необходимости назначают ингибиторы, седативные и снотворные препараты. Комбинация препаратов зависит от наличия у пациента сопутствующих заболеваний и степени тяжести перенесенного инфаркта.
Для лечения инфаркта используются хирургические методы восстановления кровотока (аортокоронарное шунтирование, баллонная ангиопластика).
Первые дни лечения пациенту показан постельный режим, а, начиная с 3-4 дня, пациент может сидеть на стуле около часа два раза в день. При неосложненном инфаркте пациенту разрешают ходить через 5-7 дней после инфаркта. При неосложненной форме инфаркта миокарда пациента выписывают из стационара на 10-12 день, при осложнениях госпитализация может длиться до 4 недель.
Клинические рекомендации
Клинические рекомендации «Острый инфаркт миокарда с подъемом сегмента ST электрокардиограммы» были разработаны Российским кардиологическим обществом при участии Ассоциации сердечно-сосудистых хирургов России, одобрены Научно-практическим Советом Минздрава РФ и утверждены Минздравом в 2021 году. Документ содержит информацию о заболевании, формах его диагностики, симптомах, методах лечения, возможных осложнениях, уходе и реабилитации.
Приложение В документа – рекомендации пациентам, перенесшим инфаркт, связанные со вторичной профилактикой заболевания. В рекомендациях сказано, что пациентам следует отказаться от курения, обеспечить регулярную физическую активность, соблюдать диету, разработанную для таких случаев, избавиться от лишнего веса, следуя рекомендациям врача поддерживать низкие значения холестерина в крови с помощью лекарств, обеспечить стойкую нормализацию артериального давления (при наличии артериальной гипертонии), поддерживать нормальный уровень сахара в крови (при наличии сахарного диабета). Кроме того, при обширном поражении сердечной мышцы и/или осложнениях инфаркта миокарда требуется дополнительное лечение, которое назначается врачом. Известно, что преждевременное прекращение приема необходимых лекарств существенно увеличивает риск возникновения повторного инфаркта миокарда и смерти, появления сердечной недостаточности, которая может существенно ограничить вашу ежедневную активность. Отменять лекарства, не посоветовавшись с врачом, нельзя. Для снижения риска повторных событий (инфаркта миокарда, его осложнений) для вас крайне желательно участие в специальной программе реабилитации, включающей регулярные дозированные физические нагрузки, психологическую поддержку, организацию контроля за факторами риска.
Возможные осложнения
В первые часы и дни после развития недуга могут появиться осложнения. Они заметно утяжеляют течение болезни и уменьшают шансы на успешное лечение.
Большая часть пациентов жалуется на перебои в сердце (аритмия может быть разной). Они могут сохраняться на протяжении нескольких дней. Особенно опасно в этот период выглядит мерцание желудочков, которое затем переходит в фибрилляцию. У человека существенно возрастает риск смертельного исхода.
Недостаточность левого желудочка имеет следующие симптомы: застойный хрип, отек легких и некоторые проявления астмы. Огромную опасность представляет кардиогенный шок, который стремительно развивается при обширном инфаркте. Часто у врачей попросту не бывает шансов, чтобы спасти умирающего пациента. Основными признаками такого шока являются: резкое падение артериального давления, учащенное сердцебиение, цианоз, нарушение сознания.
Нередко у пациентов фиксируется разрыв мышечных волокон, который впоследствии может спровоцировать тампонаду сердца. Менее чем в 4 процентах случаев у человека наблюдается резкое нарушение кровотока в легких. Это осложнения также характеризуется повышенной смертностью.
Еще одним осложнением является острая аневризма сердца, которая постепенно переходит в хроническую стадию. Как следствие – возникновение сердечной недостаточности.
Отложение фибрина, которое происходит на стенках эндокарда, является прямой угрозой различным внутренним органам, включая почки, мозг и легкие. Из-за этого осложнения признаки инфаркта у мужчин и женщин проявляются особенно сильно.
Более поздний период недуга сопровождается такими осложнениями, как перикардит и эозинофилия. Встречаются и другие серьезные недуги.
Последствия инфаркта
К ранним последствиям инфаркта можно отнести острую левожелудочковую недостаточность, сопровождаемую одышкой, тахикардией и кашлем, кардиогенный шок, нарушение сердечного ритма и проходимости сердца.
Примерно каждый пятый случай инфаркта влечет для пациента истончение и выбухание стенки левого желудочка (аневризму сердца).
Часто при инфаркте, на фоне варикозной болезни и длительного постельного режима, возникают тромбоэмболические последствия, при которых сосуды перекрывается сгустками крови.
Не редкость, когда острый коронарный синдром сопровождается проблемами в работе желудочно-кишечного тракта: язвами, спайками, эрозиями.
После острого периода инфаркта могут развиться постинфарктный синдром Дресслера (воспаление перикарда, альвеол, плевры, суставов), пристеночный тромб в полости сердца, поздняя постинфарктная стенокардия. Также к последствиям инфаркта можно отнести риск его повторения из-за повреждения артерий.
Тем не менее, пациенты с инфарктом миокарда способны активно влиять на прогнозы относительно рецидивов. Соблюдение рекомендаций врачей, коррекция образа жизни дает возможность жить после инфаркта полноценно.
Причины развития недуга
Инфаркт сердца представляет собой острую форму ИБС (ишемической болезни). В подавляющем большинстве случаев (более 95 процентов) причиной развития недуга является атеросклеротическое поражение артерий. Оно в свою очередь провоцирует сужение просвета. Довольно часто врачи фиксируют случаи, когда атеросклероз сочетается с острым тромбозом того участка сердца, которое уже было поражено. Все это ведет к полному (либо частичному) прекращению снабжения сердца кровью.
Также инфаркт может развиться из-за следующих болезней и факторов:
- Сахарный диабет.
- Высокое давление.
- Ожирение и неправильное питание.
- Постоянный стресс, депрессия и другие нервные и психические заболевания.
- Постоянное употребление сигарет и спиртных напитков. Они также провоцируют симптомы инфаркта миокарда.
Реабилитация и восстановление после инфаркта
Главные задачи реабилитации после инфаркта – это восстановление работы системы кровообращения, трудоспособности и нормального образа жизни. Реабилитация включает в себя комплекс мер, последовательно и непрерывно осуществляется под наблюдением врачей.
Меры реабилитации индивидуальны и зависят от состояния пациента, тяжести инфаркта, хронических заболеваний. При этом этапы реабилитации связаны с нахождением в стационаре, в санатории и дома.
В стационаре производится диагностика заболевания, лечение после восстановления проходимости коронарных сосудов, оцениваются риски и формируется прогноз на восстановительный период и рецидив.
Стационарный реабилитационный период – это время острого периода инфаркта, которое пациент проводит в специализированном реабилитационном отделение больницы и затем – в кардиологическом санатории.
Амбулаторный период реабилитации предусмотрен для домашних условий под контролем кардиолога врача ЛФК.
Реабилитация – это медикаментозные и немедикаментозные методы восстановления. В них входят:
- гимнастика для профилактики образования повторных тромбов и усиления кровоснабжения и кислородообеспечения,
- физиотерапия,
- психологическая помощь.
При этом индивидуальный комплекс мер включает постепенное наращивание физических нагрузок. Обычно через две недели после инфаркта пациентам разрешаются прогулки до 2 км в день с оценкой способностей сердца к работе на ЭхоКГ (ультразвуковое исследование сердца), проводят пробы с физической нагрузкой.
В комплекс ЛФК постепенно включают плавание, ходьбу в темпе, занятия на тренажерах. В зависимости от функционального класса ишемии занятия проходят в тренирующем или щадящем режиме.
При реабилитации важны меры психологического восстановления. Возвращение к нормальной жизни, преодоления страха, в том числе и перед физическими нагрузками – важный этап излечения после инфаркта. Формирование депрессивных и тревожных состояний способно надолго оттянуть результаты реабилитации и ухудшить ее качество.
К немедикаментозным методам, кроме физической реабилитации, относят коррекцию образа жизни:
- отказ от курения и алкоголя,
- диета,
- полноценный сон.
Лекарственные средства используются для:
- предупреждения приступов стенокардии,
- контроля артериального давления,
- свертываемости крови,
- липидного обмена,
- лечения аритмии и хронической сердечной недостаточности.
Комплексная программа реабилитации помогает пациентам восстановиться в более короткие сроки, предупредить повторный инфаркт и другие осложнения.
Диагностика заболевания
Особенностью проведения диагностических процедур является то, что они могут быть назначены не только в период обследования, но и в процессе лечения заболевания. Врач должен систематически изучать данные об активности ферментов сыворотки крови, а также показатели электрокардиограммы. Это позволяет в дальнейшем избежать различных осложнений, что в свою очередь повышает шансы пациента на успешное лечение.
Человек может прийти к специалисту с различными жалобами. Они напрямую зависят от степени развития болезни, ее формы и продолжительности. Инфаркт выявляется при сохранении сильных болей в области груди на протяжении 30 минут (приступ длится до одного часа). При этом пациент чувствует острую сердечную недостаточность. Также могут проявляться и другие симптомы инфаркта у женщин и мужчин.
Электрокардиограмма в числе прочего позволяет фиксировать разные изменения в деятельности сердца. Например, врач имеет возможность обнаружить отрицательный зубец T, патологический комплекс QRS и другие негативные явления. После этого врачу необходимо провести ряд других диагностических обследований, либо назначить срочную операцию.
В первые несколько часов после наступления сильного болевого синдрома отмечается резкое повышение миоглобина в крови. Это специальный белок, основная задача которого – подача кислорода внутрь клеток.
Через 8 часов после наступления инфаркта может наблюдаться заметное повышение активности креатинфосфокиназа. Постепенно показатели нормализуются. Процесс стабилизации занимается примерно двое суток, иногда и меньше. Уровень креатинфосфокиназа в крови должен замеряться несколько раз в сутки. Это также следует отнести к диагностическим процедурам, которые имеют особенную важность для пациента.
На поздних стадиях развития недуга врачи также используют разные диагностические методы, несмотря на то, что повышается риск смертельного исхода. В частности, специалисту необходимо определить фермент лактатдегидрогеназы. Показатель приходит в норму только спустя одну неделю. Часто для нормализации и стабилизации показателей фермента лактатдегидрогеназы требуется две недели.
Нестабильная стенокардия может спровоцировать повышение изоформ белка тропонина. Врачи выявляют эти изменения посредством анализов. Симптомы инфаркта у мужчины или женщины вместе с тем могут ослабевать.
Анализ крови, который сдает пациент, позволяет врачу увидеть увеличение уровня СОЭ, лейкоцитов и других элементов. Клиническая картина выглядит более полной, что способствует успешному лечению в дальнейшем.
Многие кардиологи назначают ЭхоКГ, основная задача которого – выявление различных нарушений сократимости желудочка, а также истончение его стеночки.
В более престижных клиниках проводится современная диагностическая процедура – коронарная ангиография. Она позволяет специалисту выявить тромботическую окклюзию артерии. Кроме того, данный диагностический метод дает возможность доктору определить, целесообразно ли проводить операцию на сердце пациента или нет. Иными словами, оценивается вероятность проведения шунтирования или ангиопластики. Такие радикальные методы лечения зачастую являются единственным путем к спасению при обнаружении серьезных сердечных заболеваний.
РЕКОМЕНДАЦИИ ПО ЛФК
Занятия на госпитальном этапе обязательно проводит инструктор ЛФК. Хоть комплекс для этой группы больных очень щадящий, все же нагрузка зависит от состояния больного. Тяжелая степень предполагает полный покой в течение первой недели. С больными средней тяжести занятия инструктор начинает на 2 – 3-и сутки.
На 4 – 5-е сутки больному разрешают посидеть некоторое время на кровати свесив ноги. С 7-го дня можно сделать первые шаги около постели. Через пару недель врач позволит больному «гулять» по палате. Выходить в коридор – с 3-й недели. С помощью инструктора можно попробовать преодолеть несколько ступенек. Количество пройденных шагов и метров с каждым днем растет (до 500 – 1000 м). Больной находится под присмотром медиков или родственников, потому что нужно постоянно оценивать его состояние – по ЧСС (частоте сердечных сокращений – пульсу) и уровню АД. Для достоверности эти показатели проверяют до прогулки (за полчаса) и после (через полчаса).
Если лечение проходит без осложнений, больного после стационарного курса отправляют в кардиологический санаторий где-нибудь в пригороде. Дальние переезды такому больному ни к чему. Там в рамках 4-недельного реабилитационного курса он получит:
- Медикаментозное лечение.
- Помощь психотерапевта.
- Диетическое питание.
- Дозированные физические нагрузки.
РЕАБИЛИТАЦИЯ В ПОЛИКЛИНИКЕ
Больные, перенесшие инфаркт, делятся на 4 категории по тяжести перенесенного инфаркта и состоянию после него. Это определяет врач на основании данных обследования. Для 1-го и 2-го класса
свойственна несколько большая физическая активность.
Таким больным сразу после стационара назначают санаторное лечение, а после него – курс восстановления в поликлинике по месту жительства. Трижды в неделю они посещают кабинеты ЛФК
, где проходят занятия по 4 режимам (щадящий, щадяще тренирующий, тренирующий и интенсивно тренирующий).
Программа индивидуальной физической реабилитации основана на определении тяжести состояния пациента, выраженности коронарной недостаточности, наличия осложнений и характера инфаркта. Она направлена на то, чтобы увеличить функциональные возможности миокарда, а также улучшить питание сердечной мышцы путем стимулирования внутриклеточных обменных процессов.
Также в рамках программы доктор осуществляет индивидуальный подбор медикаментов
. С такими больными занимается
психотерапевт.
Очень важно, чтобы человека покинуло ожидание повторного инфаркта, чувство страха.
РЕАБИЛИТАЦИЯ В ДОМАШНИХ УСЛОВИЯХ
Используя рекомендации инструкторов ЛФК, больные должны регулярно делать комплекс упражнений в домашних условиях. Это утренняя гимнастика, пешие прогулки. Но нельзя забывать о самоконтроле (измерять АД, пульс). Для пеших прогулок будет полезно приобрести шагометр – так вы будете знать результаты своих тренировок, а возможно, и достижения. Не забывайте о чередовании нагрузок и отдыха.
Чтобы поскорее распрощаться с болезнью, человеку нужно забыть о том, что он болен, поверить в себя и свое скорое и окончательное выздоровление. Над этим должны потрудиться и близкие. В доме должна царить спокойная, доброжелательная атмосфера. Человек должен чувствовать свою необходимость, полезность, верить в свое возвращение к нормальной жизни, возможно к любимой работе.
Часть больных, перенесших инфаркт, относится к 3-му и 4-му функциональному классу
. Их программа реабилитации отличается от программы двух первых. Ее цель – обеспечить для больного такой уровень активности, чтобы он мог обслуживать себя самостоятельно. Возможно – выполнять несложную домашнюю работу или трудиться на интеллектуальной ниве (на дому).
Физическая реабилитация этой группы больных проходит в домашних условиях (ЛФК, массаж, прогулки во дворе, небыстрый подъем по лестнице на несколько ступенек). Но обязательно периодически больного посещают терапевт и кардиолог.
Когда от инфаркта не умирают
Благоприятный прогноз дают больным с незначительным, локализованным поражением миокарда, когда некрозу подвержена только часть органа. В этом случае клетки, оставшиеся невредимыми, берут на себя функции всего органа, а человек, пройдя необходимую терапию и реабилитационные мероприятия, продолжает жить дальше. Однако при этом крайне важно соблюдать все рекомендации лечащего врача.
Медицина не стоит на месте: ученые трудятся над созданием лекарств, методик, которые сократят смертность от инфаркта. А пока этого не произошло, человек должен позаботиться о своем здоровье, чтобы избежать инфаркта.
ПОМОЩЬ ДЫХАТЕЛЬНОГО ТРЕНАЖЕРА «САМОЗДРАВ» В РЕАБИЛИТАЦИИ
Чтобы побыстрее вернуться к нормальному образу жизни, можно использовать дыхательный тренажер «Самоздрав». Регулярные занятия на этом аппарате улучшат кровоснабжение сердца. Особенно он может быть полезен для той группы больных, которые проходят реабилитацию в домашних условиях.
Приступить к занятиям на тренажере можно уже через 3 месяца после инфаркта. Тренажер «Самоздрав» пригодится как для реабилитации больного, так и для профилактики повторного инфаркта. Ведь с помощью гиперкапнической смеси снимается спазм сосудов и улучшается работа всей сердечно-сосудистой системы.
За счет постоянных тренировок образуется система коллатералей – небольших кровеносных сосудов вокруг сердца. Они обеспечивают альтернативное кровоснабжение и более полноценное питание сердечной мышцы.
Занимаясь на тренажере «Самоздрав», больной быстрее восстановится после инфаркта, потому что нормализуется кровоток и уйдет нагрузка с коронарных сосудов. Занятия на тренажере «Самоздрав» дадут свои ощутимые результаты уже через 3-4 месяца, а для такого серьезного недуга как инфаркт это срок достаточно небольшой.
Инвалидность после инфаркта
Инфаркт требует длительного периода лечения и реабилитации. При этом полная трудоспособность человека восстанавливается не всегда. По этим причинам постоянная или временная инвалидность пациентам с инфарктом ставится достаточно часто.
Все пациенты, перенесшие обширный инфаркт, имеют право на четырёхмесячную оплачиваемую реабилитацию на основании полиса ОМС. Обычно этого срока реабилитации достаточно, чтобы понять, понадобиться ли человеку инвалидность, или он способен в полном объеме приступить к привычной работе. Если есть основание думать о частичной утрате трудоспособности, пациент по рекомендации лечащего врача может пройти освидетельствование в медико-социальной экспертной комиссии.
Для оценки уровня утраты трудоспособности комиссия оценит:
- возможности самообслуживания пациента,
- его образование,
- возможности возвращения к привычной работе,
- общее состояние здоровья.
В итоге инвалидность могут присвоить тем, чья работа связана с частыми стрессами, повышенным вниманием, физической активностью; пенсионерам и пациентам, перенесшим операции на сосудах; людям, имеющим сердечную недостаточность или нестабильную стенокардию, а также утратившим трудоспособность на 50 и более процентов.
Комиссия каждый случай оценивает индивидуально и принимает решение, исходя из совокупности факторов и о факте установления инвалидности, и о ее группе.
Диета
В первую неделю после инфаркта миокарда рекомендуется низкокалорийная диета с ограничением жидкости, соли, жиров, чрезмерно грубой клетчаткой и холестерином. В рацион должны включаться продукты, которые богаты калием и витамином С.
В первую неделю пищу подают в протертом виде, маленькими порциями по 6-7 раз в день. Это могут быть:
- манная,
- овсяная,
- гречневая,
- рисовая каши,
- нежирная телятина,
- курица,
- рыба,
- белковый омлет на пару,
- творог и кефир,
- салат из моркови и яблок,
- свекла и капуста,
- фруктовые пюре,
- мед.
Нельзя есть:
- сдобу и сладости,
- копченые,
- жареные,
- жирные,
- острые,
- соленые и маринованные блюда;
- макароны,
- бобы,
- кофе,
- вареные и жареные яйца.
После острейшего периода в рацион вводится цельная пища, но ограничения в питании должны стать для человека нормой жизни.
Основу рациона должны составлять:
- овощи,
- фрукты,
- орехи,
- нежирные сорта мяса и рыбы,
- крупы.
Не рекомендуются к употреблению копчености, консервы, жареное, соленое. Контролировать вес удобно с помощью индекса массы тела (результат от деления массы в кг и роста в метрах в квадрате).
Он должен быть в пределах 25-27 кг/м. Кроме того, оценивается окружность талии: для мужчин этот показатель не должен превышать 94 см, у женщин – 80 см.
Диета, направленная на снижение веса
Первый завтрак.
Сто граммов нежирного творога, чашка кофе с молоком и без сахара.
Второй завтрак.
Салат из свежей капусты (170 г) со сметаной без соли.
Обед.
Вегетарианские щи (200 мл), 90 г нежирного отварного мяса, 50 г зеленого горошка, 100 г яблок.
Полдник.
Сто граммов творога и 180 мл отвара шиповника.
Ужин.
Отварная рыба (100 г) и овощное рагу (125 г).
Перед сном, на ночь.
Кефир (180 мл) и 150 г ржаного хлеба.
Повторим, это приблизительный рацион на один день. Такая диета содержит 1800 ккал.
Для больных без проблемы лишнего веса рацион значительно расширяется. Им назначается диета с калорийностью
2500 – 3000 ккал
. Ограничивается употребление жиров животного происхождения и углеводов. Так же 4-5 разовое питание. Полезно проводить разгрузочные дни на яблоках (1, 5 кг) или свежих огурцах (2 кг). Для «заядлых мясоедов» даже разрешается 600 г нежирного мяса плюс гарнир из овощей (свежая капуста, зеленый горошек).
Категорически не рекомендуют
врачи употреблять таким больным
алкоголь
– даже самого высокого качества. Он вызывает тахикардию и нежелательное повышение аппетита. Абсолютно неприемлемо употребление копченостей, жареного, жирных колбасных изделий и сладостей.
Дыхательная гимнастика после инфаркта
Инфаркт – это острое состояние, связанное с предельным напряжением работы сосудов и экстремальным нарушением кровообращения. Нехватка кислорода в сердечной мышце приводит к ее отмиранию. К сожалению, некроз сердечной мышцы необратим, но тем не менее, создавать условия достаточности кислорода в организме необходимо и при первичной, и при вторичной профилактике заболевания.
Острыми болями при приступах стенокардии, являющихся предшественниками инфаркта, миокард сигнализирует о проблемах с кислородом.
Верный способ обеспечить сердечную мышцу достаточным количеством кислорода – снижать факторы риска и правильно дышать. Кислород мы получаем через органы дыхания, и они должны быть тренированными и настроенными на поддержку полноценного дыхательного цикла.
Дыхательный тренажер «Самоздрав» может стать уверенной и мощной поддержкой в профилактике инфаркта. Одно из базовых положительных влияний дыхательных тренировок на организм – достаточное поступление в организм кислорода и поддержка нормального уровня СО2. Благодаря тренировкам с «Самоздравом», можно постоянно поддерживать уровень кислорода на уровне, исключающим его дефицит. Это означает высокую вероятность сохранности миокарда и существенно снижает риск инфаркта.
Помимо «прямой поставки» кислорода в организм, дыхательные тренировки укрепляют работу нервной системы и корректируют реакции на стресс, обеспечивают покой и ровный эмоциональный фон даже при высоких нагрузках.
Тренировки с «Самоздравом» корректируют обмен веществ и эффективны при лечении ожирения. Они активизируют метаболизм за счет нормализации уровня кислорода в клетках и тканях, нормализуют выведение продуктов обмена, позволяют лучше усваиваться питательным веществам.
Незаменим «Самоздрав» для больных гипертонией. Именно лечение этого заболевания стало первоочередной задачей создателей дыхательного тренажера, и сегодня его эффективность при лечении гипертонии без медикаментов полностью доказана исследованиями и многолетней практикой применения миллионами людей.
Дыхательные тренировки способны справиться с любым модифицированным фактором риска инфаркта. Регулярные занятия дадут миокарду достаточный уровень кислорода и сохранят сердце здоровым.
Профилактика ИМ
Единственный способ предупредить развитие обширного инфаркта – контролировать факторы риска развития заболевания, вовремя обращаться за медицинской помощью. Важно правильно питаться, быть физически активным, иметь здоровый вес, не курить, не злоупотреблять употреблением алкоголя.
Если вы болеете сахарным диабетом, гипертонией, ишемической болезнью сердца, имеете проблемы щитовидной железы, не запускайте заболевания. Вовремя посещайте врача, выполняйте его указания. Игнорирования медицинских рекомендаций, недисциплинированный прием таблеток значительно повышают шансы развития ОИМ.
Также необходимо регулярно проходить медицинские осмотры, сдавать анализы. Определение уровня холестерина, сахара, измерение артериального давления, контроль ЭКГ помогают выявить заболевания на самых ранних стадиях и вовремя принять меры по предупреждению прогрессирования.