Формирование сердца
Итак, новая жизнь зародилась. Хотели вы того, или нет, желанен ли плод вашей любви или нет — это уже неважно. Яйцеклетка, образовавшаяся в яичнике, прошла трубы, осела в слизистой матки, приняла и слилась со сперматозоидом. Это уже — оплодотворенная яйцеклетка, которая будет расти и со временем станет вашим ребенком.
Эта жизнь, пока еще только одна клетка, несет в себе всю информацию, заключенную в ваших генах, т.е. мельчайших молекулах белка, и в генах вашего партнера. К этому мы еще вернемся. Но вот, клетки слились, и в первые две недели после зачатия начинаются процессы образования клеточных систем, которые затем превратятся в ткани и органы.
Как написал когда-то удивительный поэт Дмитрий Кедрин:
«Еще тошноты и пятен даже в помине нету. И пояс твой так же узок, хоть в зеркало посмотри. Но ты по неуловимым, по тайным женским приметам Испуганно догадалась, что у тебя внутри…»
Вначале новая жизнь имеет форму диска. Иногда такой маленький белковый диск можно увидеть в желтке разбитого куриного яйца. Он называется эмбрион и в первые дни — это просто скопление мудрых клеток, которые точно знают, что им надо делать. С каждым последующим часом клеток становится все больше. Они соединяются и складываются в определенные формы, образуя вначале две трубки, потом, сливаясь, одну. Эта трубка, складываясь и опускаясь вниз из первичного диска, образует петлю, которая называется «первичной сердечной петлей». Петля быстро удлиняется, значительно опережая рост и увеличение числа окружающих ее клеток, ложится вправо, в виде такого кольца, как кольцо швартового каната, которое забрасывают на кнехт при причаливании катера или судна. Эта петля ложится в норме только справа, в противном случае будущее сердце будет лежать не слева, а справа от грудины. И вот на 22-й день после зачатия в утолщенном нижнем отделе петли происходит первое сокращение. Сердце начало биться. Можно попытаться вспомнить, что было тогда с будущей матерью. В каком она была состоянии? Что с ней происходило? И, если вы, как подавляющее большинство семейных и несемейных пар не уделяли этому внимания, я могу поручиться — вы не вспомните. Вы скажете: «Ну и что?», — и будете правы. Как правило, ничего. Но — все же, задумайтесь об этом. Первые дни, возможно, ничего не решают. Но последующие решат многое.
Сердечно-сосудистая система плода формируется первой из всех его систем, потому что плод нуждается в собственном кровообращении для полноценного развития других своих органов. Развитие и формирование сердечно-сосудистой системы начинается на третьей неделе и, в основном, заканчивается к восьмой неделе жизни эмбриона, т.е. происходит в течение пяти недель.
Мы опишем вкратце эти этапы, но сейчас зададимся вопросом: «Что такое сегодня 4–5 неделя беременности?». Женщина еще не уверена, беременна ли, особенно, если не слишком ждет этого события. Она не меняет своего образа жизни, привычек, иногда вредных. Она может работать на тяжелом и вредном производстве или делать тяжелую физическую работу дома. Она может перенести на ногах вирусную инфекцию в виде гриппа. Обычно пара пока не думает, старается не думать о будущем, а оно – это будущее — уже не только живет, но и бьется, сокращается, растет. Но подождите казнить себя — могут быть и другие причины. О них — позже. А пока запомним: сегодня в мире считают, что жизнь ребенка начинается не с момента его рождения, а с момента зачатия.
Итак, на 22-й день будущее сердце начинает пульсировать, а на 26-й день в организме плода, длина которого 3 миллиметра, начинается самостоятельная циркуляция крови. Таким образом, к концу четвертой недели у плода имеется сокращающееся сердце и кровообращение. Пока это — один поток, одна изогнутая трубочка, в изгибе которой залегает «моторчик» — сердце. Но ежеминутно в нем происходят процессы, которые ведут к окончательному формированию. Очень важно понять, что эти процессы текут одновременно в трехмерном пространстве и для того, чтобы «все правильно и точно сошлось», нужна их полная синхронизация. Больше того, если этого не случилось, т.е. в какой-то момент что-то не соединилось там, где нужно, рост и развитие сердца не прекращаются. Все идет своим чередом. Ведь когда в оркестре какой-нибудь музыкант сыграет вдруг фальшивую ноту, все равно оркестр доиграет симфонию. Но фальшивый звук улетит и забудется, да и мало кто обратит на него внимание, а формирующееся сердце — запомнит. И вот уже растущей перегородке некуда прикрепиться, или клапану — не на чем удержаться. Так образуются врожденные пороки. Для того, чтобы сердце стало четырех-, а не двухкамерным (как на третьей неделе), надо, чтобы выросли его перегородки (межпредсердная и межжелудочковая), чтобы общий артериальный ствол разделился на аорту и легочную артерию, чтобы внутри общего желудочка произошло его разделение на правый и левый, чтобы аорта соединилась с левым желудочком, чтобы полностью сформировались сердечные клапаны. Все это происходит в период между 4-й и 8-й неделей беременности, (в это время длина плода достигает всего 3,5–4 см). К концу второго месяца беременности у «дюймового» (3,5 см) эмбриона все уже сформировано. Очевидно, что чем раньше в этом процессе произошло нарушение нормального развития – тем больше сердце оказывается деформированным, т.е. тем тяжелее его врожденный порок. Чем позже это произошло, тем меньшим будет структурное изменение и тем легче можно будет порок исправить в будущем.
Цитируется по книге Г. Э. Фальковский, С. М. Крупянко. Сердце ребенка. Книга для родителей о врожденных пороках сердца
Как попасть на лечение в Научный центр им. А.Н. Бакулева?
Онлайн-консультации
Ишемическая болезнь сердца (ИБС)
Инсульт
Сахарный диабет
4193 08 Февраля
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ишемическая болезнь сердца (ИБС): причины появления, симптомы, диагностика и способы лечения.
Определение
Ишемическая болезнь сердца (ИБС) – острое (преходящее) или хроническое (стабильное) поражение сердечной мышцы (миокарда), вызванное уменьшением или прекращением кровотока по коронарным артериям.
Причины появления ишемической болезни сердца
Ишемия миокарда возникает, когда потребность миокарда в кислороде превышает возможности его доставки с кровотоком по коронарным артериям. В норме у коронарных артерий существует резерв для расширения, обеспечивающий пятикратное увеличение коронарного кровотока, и, как следствие, доставки кислорода к сердечной мышце. Несоответствие между доставкой кислорода и потребностью мышцы может возникать под действием разнообразных факторов.
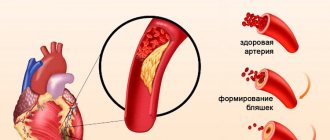
В 95% случаев причиной развития ишемической болезни сердца становится снижение его кровоснабжения (недостаточное поступление кислорода) по коронарным артериям вследствие атеросклеротического сужения просвета сосуда.
Течение болезни определяется наличием и дальнейшим ростом атеросклеротической бляшки, которая может перекрывать сосуд полностью или частично. При повышении артериального давления склерозированный эндотелий сосуда легко повреждается, кровь проникает внутрь бляшки, активируется процесс свертывания крови и формируется тромб, который может частично или полностью закупорить сосуд.
Немалую роль в развитии ИБС играют нарушения движения крови по сосудам и изменения реологических свойств крови (способности крови к текучести).
Образование тромба, особенно на фоне спазма сосуда, может привести к полной или частичной его закупорке.
В 5% случаев причиной ИБС становятся врожденные аномалии отхождения коронарных артерий, синдромы Марфана и Элерса–Данло с расслоением корня аорты, коронарные васкулиты при системных заболеваниях соединительной ткани, болезнь Кавасаки и синдром Гурлер, инфекционный эндокардит, передозировка сосудосуживающих препаратов и некоторых наркотических средств, сифилитический мезаортит и другие состояния.
Выделяют факторы, провоцирующие развитие ишемической болезни сердца, на которые можно повлиять: дислипопротеидемия (нарушение нормального соотношения липидов крови); артериальная гипертония; сахарный диабет; курение; низкая физическая активность; ожирение; стресс. А также те факторы риска развития ИБС, которые невозможно изменить: мужской пол, возраст, отягощенный семейный анамнез по сердечно-сосудистым заболеваниям (инфаркт миокарда или ишемический инсульт у ближайших родственников: у женщин — до 65 лет, у мужчин — до 55 лет).
Классификация ИБС
I. Острый инфаркт миокарда (ИМ).
- По стадии заболевания:
- развивающийся – от 0 до 6 часов;
- острый – от 6 часов до 7 суток;
- заживающий (рубцующийся) – от 7 до 28 суток;
- заживший – начиная с 29-х суток.
- По глубине поражения:
- трансмуральный ИМ (некроз всей толщи сердечной мышцы);
- Q-образующий (на ЭКГ появляется зубец Q);
- не Q-образующий.
- По локализации:
- передний;
- нижний;
- инфаркт миокарда других уточненных локализаций;
- инфаркт миокарда неуточненной локализации.
- По наличию или отсутствию стойкого подъема сегмента ST на ЭКГ:
- инфаркт миокарда с подъемом сегмента ST на ЭКГ;
- инфаркт миокарда без подъема сегмента ST на ЭКГ.
II. Нестабильная стенокардия (период ИБС, угрожающий развитием инфаркта миокарда).
- Впервые возникшая стенокардия.
- Прогрессирующая стенокардия.
- Вариантная стенокардия (стенокардия Принцметала).
III. Хроническая ИБС.
- Стенокардия напряжения I-IV ФК (функциональный класс).
- Перенесенный в прошлом инфаркт миокарда.
Симптомы ишемической болезни сердца
Ишемическая болезнь сердца может иметь сравнительно доброкачественное течение на протяжении многих лет. К развитию заболевания приводит прогрессирование атеросклероза коронарных сосудов.
Наиболее распространенной формой ИБС является стенокардия напряжения, при которой самой частой жалобой пациентов является сжимающая или давящая боль в груди. Боль может отдавать в левую руку, спину или шею, нижнюю челюсть, реже — в область под мечевидным отростком, и длиться от 2 до 5 и даже 20 минут. Она возникает во время физических нагрузок или выраженного психоэмоционального стресса. После прекращения физической нагрузки или через 1–3 минуты после приема нитроглицерина боль быстро исчезает.
При прогрессировании заболевания наступает момент, когда для приступа стенокардии достаточно даже минимальной нагрузки, и наконец, приступы начинают возникать в покое. У некоторых пациентов болевой приступ может развиться в положении лежа из-за увеличенного притока крови к сердцу.
Необходимо учитывать, что боль, возникающая при других заболеваниях (невралгии, гастралгии, холецистите и др.) может провоцировать и усиливать имеющуюся стенокардию.
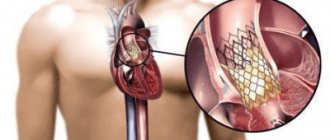
При нарушении кровообращения сердечной мышцы с развитием очага некроза (омертвения ткани) возникает инфаркт миокарда. Инфаркт (от лат. infarcire — начинять, набивать) — омертвление тканей органа вследствие острого недостатка кровоснабжения.
Боль при инфаркте миокарда по интенсивности и продолжительности в значительной степени превосходит обычный приступ стенокардии.
Боль не снимается нитроглицерином и ее продолжительность может быть различной — от 1 часа до нескольких суток. Иногда инфаркт миокарда сопровождается слабостью, головокружением, головной болью, рвотой, обмороком, потерей сознания. Больной выглядит бледным, губы синие, наблюдается потливость.
Диагностика ишемической болезни сердца
Диагноз «ишемическая болезнь сердца» устанавливается по совокупности жалоб, сведений о течении болезни, данных лабораторных и инструментальных методов обследования.
У всех пациентов с подозрением на ИБС уточняются следующие вопросы:
- курение в настоящее время или в прошлом;
- наличие сердечно-сосудистых заболеваний и/или случаев смерти от сердечно-сосудистых заболеваний у ближайших родственников пациента (отца, матери, родных братьев и сестер);
- предыдущие случаи обращения за медицинской помощью и наличие ранее зарегистрированных электрокардиограмм, исследований и заключений;
- сопутствующие заболевания с целью оценки дополнительных рисков;
- принимаемые лекарственные препараты.
Всем пациентам с ИБС или подозрением на нее при первичном обращении рекомендуются следующие исследования:
- клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);