На ранних этапах застой венозной крови может не иметь заметных симптомов, однако со временем явление венозного застоя приводит к развитию хронической венозной недостаточности. Со временем хроническая венозная недостаточность приводит к тяжелым осложнениям, ухудшающим качество жизни, и может даже спровоцировать гибель человека. В этой статье мы расскажем, почему развивается венозный застой сосудов и объясним, что может случиться, если не контролировать и не лечить болезнь.
Почему развивается венозный застой нижних конечностей?
В основе болезни лежит повышение давления внутри поверхностных и глубоких вен ног. Избыточное давление растягивает сосудистые стенки, из-за чего клапаны вен начинают пропускать кровь назад, в поверхностные вены ног, провоцируя венозный застой.
Повышенная растяжимость вен может быть связана с: — Увеличением объема циркулирующей крови и изменением гормонального баланса. Такая ситуация возникает при беременности, когда объем циркулирующей крови в женском организме возрастает на 30%, и сосуды начинают растягиваться из-за повышенной нагрузки; — Врожденной слабостью сосудистых стенок, из-за которой даже нормальное давление внутри вен приводит к растяжению ослабленных стенок венозных сосудов; — Избыточным весом, «стоячей» или «сидячей» работой, активными занятиями спортом. В этих ситуациях вены на ногах оказываются пережатыми на долгое время, что приводит к венозному застою.
Основные факторы риска развития ХВН
Главный фактор, приводящий к развитию венозной недостаточности, мы уже упомянули — длительная статическая нагрузка на ноги. Другие факторы риска — это:
- наследственность
- женский пол
- физические данные — повышенная масса тела и высокий рост
- прием гормональных препаратов (в частности, контрацептивов)
- повторные беременности и другие
Иногда к факторам риска относят пожилой возраст, однако в наши дни ХВН, к сожалению, «молодеет», и нередко ее диагностируют у людей в возрасте до 25 лет.
Чем опасен венозный застой в ногах?
1. Риск развития поверхностного тромбофлебита Венозный застой в ногах сопровождается повышением вязкости крови. Повышенная свертываемость крови и снижение скорости венозного кровотока провоцируют образование сгустков крови (тромбов) на внутренней поверхности сосудистых стенок вен. Оторвавшись от стенки вены и попав в венозное русло, тромб может закупорить поверхностную вену малого диаметра и спровоцировать поверхностный тромбофлебит. Закупорка вены приводит к нарушению кровоснабжения участка кожи. Со временем на пораженном участке кожи формируется трудноизлечимая трофическая язва.
2. Риск развития варикозной болезни Застой крови в ногах повышает давление внутри вен. Под действием избыточного давления вены начинают растягиваться и проступают под кожей, формируя сеть из расширенных вен на ногах. Повышенное давление внутри вен «выжимает» жидкую часть крови сквозь сосудистые стенки вен в мышцы и подкожную клетчатку ног. Из-за этого возникают тяжелые варикозные отеки.
Российская выпускает компрессионное белье, предназначенное для лечения венозного застоя, варикозной болезни, лимфатических и посттравматических отеков. Подробнее о том, как эластичные чулки и колготки «Интекс» помогают при варикозной болезни, можно узнать из статьи «Лечение венозного застоя».
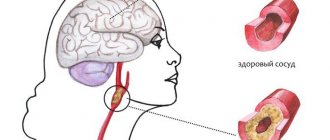
Нарушение венозного кровообращения в головном мозге
Головной мозг – сложная структура, его нормальное функционирование зависит от состояния кровообращения. Помимо необходимости доставки кислорода и глюкозы к нервной ткани, важным является отток венозной крови и удаление с ней токсинов – результата жизнедеятельности клеток. При нарушении этого процесса формируется хроническая венозная недостаточность головного мозга.
Особенностью сосудов головного мозга является ход вен: он не совпадает с направлением артерий, формируется независимая от них сеть. Если отток крови по одному из сосудов нарушен, венозная кровь направляется в другой, происходит компенсаторное расширение. Длительное снижение тонуса приводит к атрофии сосудов, они спадаются, возрастает риск тромбоза. Расширенные сосуды способствуют развитию недостаточности венозного кровообращения, нарушается функционирование клапанов, они неплотно смыкаются, нарушается направление кровотока.
Стадии патологического процесса
В течении венозной недостаточности головного мозга выделяются следующие стадии:
- латентная: клинические симптомы отсутствуют, жалоб нет;
- церебральная венозная дистония: наблюдаются некоторые симптомы: головные боли, слабость;
- венозная энцефалопатия: наблюдается выраженная симптоматика, вызванная органическими поражениями, венозный отток нарушен во всех бассейнах головного мозга, высок риск кровоизлияний из расширенных сосудов.
Классификация
Выделяют хронические и острые варианты нарушения венозного кровообращения в мозге. К хроническим относятся венозный застой и венозная энцефалопатия, к острым – венозные кровоизлияния, тромбозы вен и венозных пазух, тромбофлебиты
Причины и факторы риска
Недостаточность венозного кровообращения головного мозга может быть спровоцирована болезнями или индивидуальными особенности пациента. Наиболее распространенные причины развития патологии:
- новообразования в тканях головного мозга способны вызывать нарушение венозного оттока;
- травмы головы, нарушающие кровообращение головного мозга;
- травмы во время родов;
- гематомы, образовавшиеся в результате инсульта, атеросклероза, ушибов и других причин, способствуют формированию отека тканей, это затрудняет отток крови из пораженной области;
- тромбы и эмболии сужают просвет сосуда, либо полностью закрывают его, препятствуя движению крови;
- болезни позвоночного столба, при которых деформированные участки каналов сдавливают сосуды и нарушают кровоток, также вызывают венозную недостаточность;
- особенности сосудов: наследственная предрасположенность и нарушение развития вен может провоцировать развитие нарушения оттока венозной крови.
Нарушение кровообращения может быть физиологическим и возникать при кашле, чихании, физическом перенапряжении. Такие кратковременные отклонения не наносят заметного вреда здоровью.
Одноразовые приступы нарушения кровообращения головного мозга не вызывают тяжелых последствий для организма. Однако продолжительный застой крови может способствовать развитию серьезных последствий. Следующие факторы риска повышают вероятность возникновения венозной недостаточности головного мозга:
- частые стрессы;
- курение;
- злоупотребление спиртными напитками;
- длительный сухой кашель;
- профессиональное пение;
- гипертония;
- сердечная недостаточность;
- чтение в неправильной позе
- профессиональное плавание;
- частое ношение одежды, сдавливающей шею;
- хронический ринит:
- работа в высотных, подводных, подземных профессиях;
- офисная работа, сопряженная с пребыванием в позе с наклоном или поворотом головы;
- частые физические нагрузки большой интенсивности
Клинические проявления
Нарушения венозного кровообращения, как правило, генетически детерминированы. В настоящее время роль исходного тонуса вен в формировании венозной дисциркуляции неоспорима. Конституциональный и наследственный факторы являются ключевыми для развития венозных дисгемийУ пациентов с семейным «венозным» анамнезом обычно отмечается несколько типичных проявлений конституциональной венозной недостаточности — варикоз или флеботромбоз нижних конечностей, геморрой, варикоцеле, нарушение венозного оттока из полости черепа, варикозное расширение вен пищевода. Часто провоцирующим фактором является беременность.
Характерные жалобы:
- утренняя или дневная головная боль различной интенсивности;
- головокружение, зависящее от перемены положения тела;
- шум в голове или ушах;
- зрительные нарушения (снижение остроты зрения, фотопсии);
- симптом «тугого воротника» — усиление симптомов при ношении тугих воротников или галстуков;
- симптом «высокой подушки» — усиление симптомов во время сна с низким изголовьем;
- нарушения сна;
- чувство дискомфорта, «усталости» в глазах в утренние часы (симптом «песка в глазах»);
- пастозность лица и век в утренние часы (с бледным, багрово-цианотичным оттенком);
- легкая заложенность носа (вне симптомов ОРЗ);
- потемнение в глазах, обмороки;
- онемение конечностей.
Признаки нарушения венозного кровотока головного мозга имеют связь с погодными условиями. Головные боли плохо купируются анальгетиками, зачастую некоторое облегчение приносит только смена положения тела – в горизонтальном положении венозный кровоток перенаправляется по коллатералям – в обход пораженного сосуда.
Психика больного меняется таким образом, что незначительнее переживания могут привести к неврозам. Повышается плаксивость, пациент часто срывается на крик. Наблюдаются мании и депрессии. Тяжелое поражение приводит к психозам, сопровождающимся галлюцинациями и бредом, это может сделать пациента опасным для себя и окружающих.
Диагностика:
- рентгенография определяет усиление рисунка вен черепа, что свидетельствует о наличии патологического процесса;
- ангиография – контрастный метод диагностики застоя крови, определяющий проходимость сосудов;
- компьютерная и магнитно-резонансная томография позволяют с высокой точностью определить наличие патологического процесса в головном мозге, а также в окружающих тканях;
- ультразвуковое исследование вен головного мозга и шеи;
- реоэнцефалография – метод функциональной диагностики, с помощью которого оценивается состояние сосудов;
- повышенный уровень давления в локтевой вене позволяет заподозрить отклонения от нормы в сосудах мозга.
Терапия носит комплексный характер и включает в себя несколько направлений
- медикаментозное лечение;
- немедикаментозное лечение: физиотерапия, массаж, лечебная физкультура;
- хирургическое лечение.
Медикаментозная терапия
Для нормализации мозгового кровообращения применяются следующие препараты:
- венотоники укрепляют стенку сосудов, снижают проницаемость, оказывают обезболивающий эффект, устраняют воспаление ;
- мочегонные для устранения отечности ;
- нейропротекторы улучшают питание и обмен веществ головного мозга ;
- антикоагулянты для разжижения крови и препятствия тромбообразованию;
- витаминотерапия (витамины группы B и PP).
Немедикаментозное лечение
Существует ряд немедикаментозных методов терапии, эффективных как дополнительный метод лечения и улучшающих тонус сосудов. Однако перед тем, как лечить нарушение венозного оттока головного мозга с их помощью, необходимо оценить индивидуальные риски и противопоказания: в ряде случаев подобные процедуры могут привести к возникновению противоположного эффекта и ухудшению состояния пациента.
Применяются:
- массаж головы и шеи;
- кислородная терапия;
- ножные ванны;
- лечебная физкультура: дыхательная гимнастика, упражнения для шеи, занятия йогой.
Врач-интерн офтальмологического отделения Гурло А.И.
Руководитель зав. офтальмологического отд. Рудова
Симптоматика заболевания
Сначала рассмотрим общие симптомы. Следует помнить, что на начальных стадиях болезни они проявляются по одному и часто «смазаны». Чем более прогрессирует заболевание, тем ярче выражены симптомы, и проявляются они чаще всего группами. Итак:
- боль в ногах, ощущение тяжести, распирания;
- сосудистые «звездочки»;
- отеки – сначала проходящие после отдыха, потом постоянные;
- ночные судороги в голенях;
- сухость, нездоровый блеск кожи, пигментные пятна или участки обесцвечивания;
- трофические язвы на запущенной стадии.
Консультация хирурга: когда обращаться, как проходит приём?
Симптомы ХВН по стадиям
| Стадия | Описание |
| 0 | Человек трудоспособен, симптомов нет, они не появляются после занятий спортом и других нагрузок. |
| 1 | Небольшая боль, тяжесть в ногах и отеки в конце дня, которые проходят к утру, легкие судороги. Человек не ограничен в двигательной активности, может работать в прежнем темпе. |
| 2 | Проявления венозной недостаточности становятся выраженными. Это пигментация кожи, дерматологические заболевания, сильные отеки, некроз кожи на некоторых участках. Человеку становится сложно работать физически, заниматься спортом. |
| 3 | Появляются трофические язвы, в тканях полностью нарушен обмен веществ. Человек теряют трудоспособность. |
Симптомы ОВН
Признаки болезни более выражены и проявляются гораздо быстрее, по сравнению с ХВН:
- усиливающиеся при движении боли в ногах;
- чуть ниже места закупорки вены – большой отек;
- трудности при любых физических действиях;
- бледность либо синюшность кожного покрова;
- в месте патологии температура кожи снижается на 2-3℃;
- температура тела может подниматься до 40℃;
- усиление боли до нестерпимой;
- «отдавание» боли в область паха и малого таза.
Важно! Чтобы снизить вероятность отрыва тромба с последующей тромбоэмболией, пациенту нужно ограничить движения. Рекомендован постельный режим до 10 дней, больная нога при этом должна находиться выше тела.
Причины ХВН
Чаще всего венозная недостаточность возникает при варикозном расширении вен, а также на фоне таких заболеваний и патологических состояний, как:
- врожденная патология венозной системы;
- врожденная аплазия и гипоаплазия глубоких вен;
- врожденные артериовенозные свищи;
- врожденный остеогипертрофический невус с варикозными венами;
- перенесенный острый тромбоз магистральных вен;
- синдром Клиппель-Треноне;
- перенесенный флеботромбоз.
В последние годы появилась новая причина развития хронической венозной недостаточности, которую все чаще выявляют — это флебопатия. Под этим названием понимают состояние венозного застоя при отсутствии клинических признаков патологии. В редких случаях ХВН начинает развиваться после перенесенной травмы (ушиба, разрыва, глубоких ожогов или переохлаждения).
Диагностика и лечение ХВН
На приеме у врача — флеболога в Центре амбулаторной хирургии, пациенту ставится диагноз на основании анамнеза, жалоб пациента, а также результатов исследования. Основной способ инструментального обследования — дуплексное ультразвуковое сканирование. В нашей клинике врачи функциональной диагностики во время проведения исследования не только подтверждают наличие ХВН, но и помогают хирургам определиться с объемом поражения венозной системы и выбором тактики дальнейших действий. В отдельных случаях может лечащим врачом может быть назначено дуплексное ангиосканирование или рентгенконтрастное исследование (флебография).
Лечение хронической венозной недостаточности — это комплекс мероприятий, целью которых является восстановление работоспособности венозной и лимфатической системы, устранение возникших на их фоне патологий и предупреждение рецидивов. Метод терапии подбирается индивидуального для каждого пациента с учетом степени патологических изменений, анамнеза, возраста и сопутствующих заболеваний.
Консервативное лечение
Назначается курсовое лечение, длительностью в среднем 2 — 3 месяца, затем через определенный период оно возобновляется. Курс обычно включает в себя:
- медикаменты (флеботробные препараты);
- местное использование антисептических мазей;
- кортикостероидные препараты;
- эластическую компрессию (повязки и компрессионный трикотаж);
- лечение присоединенных вторичных инфекций;
- возвышенное положение ног в положении лежа.
В некоторых случаях назначают антибиотики и мочегонные средства для уменьшения отечности. Наибольшую роль в рутинном лечении ХВН играют эластичная компрессия, в том числе аппаратная, пневматическая, и подъем ног. Компрессия показана всем пациентам, даже имеющим язвы. В этом случае использую эластическое бинтование, а после ношение специальных чулок. Они должны создавать дистальное давление 20–30 мм рт.ст. для больных первой стадии, 30–40 мм рт.ст. – второй и до 60 мм рт.ст. при третьей.
Эффективность терапии напрямую зависит от активного участия пациента. Ему необходимо четко соблюдать рекомендации врача, строить свою жизнь таким образом, чтобы не создавались условия, отягчающие течение заболевания.
Хирургическое лечение
Оперативное вмешательство проводят только у 10% пациентов, имеющих:
- тяжелые сопутствующие болезни;
- трофические нарушения;
- трансформированные притоки большой (малой) подкожных вен;
- рецидив варикоза и в других подобных случаях.
Выбирают для этого методику малоинвазивной хирургии — минифлебэктомию
. Операция проводится под местной анестезией. Через небольшие проколы сосудистый хирург получает доступ к пораженным участкам вен для выполнения лигирования (перевязка сосуда), удаления вены и реконструкции клапана. В задачи сосудистого хирурга входит устранение патологического сброса крови и усечение варикозно расширенных вен. После проведение операции, спустя час, пациент может уехать домой, пребывание в стационаре не требуется.
Профилактика венозной недостаточности
Профилактические меры:
- отказ от обуви на высоком каблуке;
- ношение удобной одежды, не сдавливающей тело;
- умеренный загар;
- крайне редкое посещение сауны, бани;
- поддержание нормальной массы тела;
- правильное питание;
- обильное питье (1,5-2 л воды, несладкого чая в день);
- отказ от алкоголя и курения;
- активный образ жизни;
- регулярная гимнастика при сидячей или стоячей работе;
- при сидячей работе – ставить ноги на не очень высокую подставку.
Запишитесь на прием к флебологу «СМ-Клиника» на сайте или по телефону. Цены на услуги указаны на сайте.
Каковы причины возникновения венозной недостаточности?
Все причины развития заболевания можно условно разделить на группы:
- Негативная наследственность. Сюда можно отнести особенности строения сосудов, недостаточность сосудистой стенки и клапанного аппарата.
- Нарушения кровотока: варикоз, тромбоз, последствия травм, посттромбофлебитический синдром, постоянно высокое давление в нижних конечностях, флебит, беременность.
- Образ жизни: ожирение, отсутствие физической активности, избыточные силовые нагрузки (как бесконтрольное поднятие весов в зале, так и, например, работа грузчиком), сидячий образ жизни или стоячая работа.
- Гормональный статус: женщины болеют венозной недостаточностью чаще мужчин, сюда также относится прием ОК (оральных контрацептивов), гормональная терапия.
- Возрастной фактор: чем старше пациент, тем выше вероятность заболевания.