Лакунарный инсульт – это разновидность ишемического инсульта, вследствие которого образуется полость или размягчение в тканях серого вещества головного мозга. Термин «лакуна» (с фр. Означает размягчение, полость) был введен в медицинское обращение в 19 веке врачом Декамбре. Позже, в конце 20-го века, этот термин стал употребляться для названия этого подтипа ишемического инсульта.
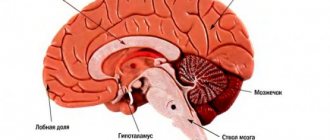
Этот вид инсульта является достаточно распространенным и возникает в 30% случаев. Лакунарный ишемический инсульт характеризуется небольшими участками поражения (менее 1 см) и возникает по причине нарушения кровотока в зоне мелких артерий. Наиболее часто такие поражения возникают в области ствола головного мозга, мозжечка, базальных ганглиев. Одной из основных причин поражения сосудов является длительная артериальная гипертензия.
По причине малых размеров очага поражения, очень сложно выявить клиническую картину этого заболевания. Это и представляет большую опасность для жизни и здоровья человека. Такие мелкие и практически бессимптомные инфаркты могут вести к приобретенному слабоумию (деменции). Человек не только теряет способность к приобретению новых навыков, но и утрачивает ранее приобретенные. Одна из разновидностей мультиинфарктной деменции – болезнь Бинсвангена. В результате этого осложнения у человек нарушается еще и походка.
Диагностика
Подозрения на лакунарный инфаркт появляются только в том случае, если пациент страдает от артериальной гипертонии, сахарного диабета или заболеваний, связанных с сосудами головного мозга. Из-за сложностей, которые вызваны специфичностью симптомов, зачастую уходит очень много времени на постановку окончательного диагноза. Сначала невролог проводит опрос, а потом обязательно назначает следующие обследования:
- Лабораторные исследования крови;
- Компьютерная томография;
- Магнитно-резонансная томография;
- Ангиография сосудов головного мозга.
Современная медицина позволяет максимально точно и быстро выявлять любые нарушения в работе организма. Однако в случае с лакунарным инсультом есть ряд проблем:
- Последствия заболевания
- Классификация
- Лечение ишемического инсульта стволового и лакунарного
- Реабилитационный период
- Лечение лакунарного инсульта
- Тактика лечения
- Особенности развития лакунарного инсульта
- Опасность и последствия
- Инфаркт головного мозга (лакунарный инфаркт)
- Клиническая картина
- 5 Причины лакунарного инсульта
- Прогноз и последствия
Если причиной инсульта является повышение артериального давления, то возможны случаи, когда отклонение от нормы настолько незначительно, что врачи не принимают его во внимание. Поэтому они начинают искать другие причины, из-за чего больной испытывает те или иные симптомы
В это время состояние пациента может ухудшиться, что, как потом окажется, было вызвано нарушением кровообращения, связанным с повышением артериального давления. Размер лакун может быть крайне малым, из-за чего даже современная аппаратура не позволит заметить их при первом исследовании. Именно поэтому иногда врачам приходится проводить КТ или МРТ повторно. Лакуны могут быть выявлены не сразу. Это связано с тем, что на КТ или МРТ они проявляются в реальном виде только через неделю после образования. До этого момента они либо заметны в гораздо более маленьком и низкоплотном состоянии, чем есть на самом деле, либо не видны вообще. Симптомы появляются постепенно. Даже после серьезного нарушения кровообращения у больного могут отсутствовать какие-либо внешние признаки инсульта. Состояние, как правило, ухудшается на протяжении нескольких дней. По этой причине есть большие риски вообще не выявить болезнь до критического ухудшения здоровья пациента. Ангиография может не показать никаких отклонений, которые могли бы свидетельствовать о проблеме с сосудами головного мозга. Нет гарантий их выявления даже при повторных исследованиях.
Все эти проблемы делают лакунарный ишемический инсульт головного мозга особенно опасным явлением. Только максимально качественное и ответственное обследование позволит выявить нарушения в первые дни. Но даже при работе высококвалифицированных врачей и наличии современного оборудования нет никаких гарантий быстрой постановки правильного диагноза.
Причины
Любой инсульт, в том числе лакунарный, развивается в результате таких причин:
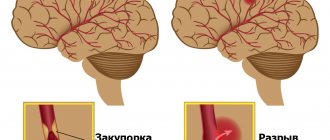
- Атеросклероз и тромбоз. Эти патологии вызывают ишемию (недостаток кровоснабжения органа) вследствие закупорки сосуда тромбом или атеросклеротической бляшкой. Первые признаки инсульта появляются, когда просвет сосуда перекрыт более, чем на 70%. При лакунарном инсульте коллатеральное кровообращение (обходное, как способ компенсации) не успевает сформироваться.
- Кардиогенная эмболия. Это причина 20% всех случаев инсульта. В сердце и в его клапанах образуется эмболия, что является следствием нарушения сердечного ритма. Мерцательная аритмия провоцирует инсульт в 4.5% случаях.
- Нарушение гемодинамических свойств, например, при внезапном падении артериального давления вследствие стеноза магистральных артерий шеи.
- Другие заболевания: болезнь Такаясу (воспаление сосудистых стенок и снижение их просвета), болезнь Моямоя (склонность сосудов головного мозга к постепенному сужению).
Системные факторы, повышающие вероятность развития инсульта:
- Артериальная гипертензия.
- Нарушение сердечного ритма.
- Заболевания крови: нарушение свертываемости крови, повышение количества эритроцитов в литре крови.
Любая из этих причин запускает цепочку патологических механизмов, которые приводят к ишемии и омертвению мозговой ткани. В норме объем кровотока в мозгу составляет 55-60 мл на 100 г вещества в минуту. Так, первые патобиохимические реакции наступают при понижении кровообращения до 50 мл на 100 г. Первая реакция заключается в том, что тормозится производство белков в клетках головного мозга. Формируется первичная краевая ишемическая зона.
Когда объем кровоснабжения падает до 35 мл на 100 г, запускается альтернативный путь получения энергии – расщепляется глюкоза (гликолиз). В результате окисления глюкозы образуются молекулы пировиноградной кислоты и две молекулы АТФ (один из источников энергии). Альтернативный путь – это анаэробный путь, то есть энергия образуется без участия реакции кислорода, так как при ишемии кислорода в мозгу мало. Вследствие анаэробного пути получения энергии накапливается лактат.
Лактат (молочная кислота) – это нормальное соединение, появляющееся, например, в мышцах после интенсивных тренировок. Однако вследствие усиленного гликолиза лактата становится слишком много. Сам по себе лактат – это продукт расщепления, который нужно утилизировать. Но в зоне ишемии его становится много. Накопление лактата смещает кислотно-щелочной баланс в сторону кислотности (понижается pH). Возникает локальный ацидоз, что проявляется типовой для такого состояния клинической картиной.
При снижении объема мозгового кровообращения до 20-25 мл кора, вследствие недостатка кислорода и питательных веществ, тормозится. Возникает сонливость, апатия и безучастие. Когда минутный объем поступления крови падает до 10 мл, в мозгу наступают необратимые органические изменения вследствие отмирания нейронов. В течение первых двух дней альтернативные источники питания поддерживают ослабленную жизнедеятельность клетки. Однако спустя 48 часов клетка погибает окончательно.
Превентивные мероприятия
Предотвратить лакунарный мозговой инфаркт можно, отказавшись от курения, уменьшив количество соли, жира, сахара в рационе. Рекомендуется регулярно употреблять фрукты, овощи, включать в ежедневное расписание не менее 30 минут физической активности (ходьба, физические упражнения, садоводство). Желательно ограничить потребление алкоголя, поддерживать оптимальный вес тела. Людям старше 50 лет целесообразно регулярно измерять артериальное давление. Гипертония – это основной фактор риска развития инсульта.
Пациенты, перенесшие инсульт или лакунарный инфаркт, подвержены высокому риску его повторения, которое часто происходит более тяжело. Поэтому необходима вторичная профилактика. Она включает изменение образа жизни, устранение факторов риска, фармакологическое, а в некоторых случаях хирургическое или эндоваскулярное лечение присутствующих болезней, способных вызвать инсульт.
Классификация
Клиническая классификация базируется на клинических симптомах и рассмотрена в разделе, посвященном симптомам лакунарного инфаркта.
В развитии болезни выделяют:
- острейший период – это первые 3 суток;
- острый – 28 суток;
- ранний восстановительный – последующие 6 месяцев после перенесенного нарушения кровообращения;
- поздний восстановительный – на протяжении 2 лет.
Из-за неярких симптомов и отсутствия выраженных двигательных речевых и чувствительных расстройств, описать особенности каждого промежутка весьма затруднительно. Поэтому такое разделение имеет второстепенное значение.
Лечение ишемического инсульта стволового и лакунарного
Самой частой болезнью головного мозга, которая приводит к инвалидности и смерти – это инсульт. Зачастую причинами возникновения инсульта есть закупорка сосудов. Провоцирует это повышенный уровень холестерина. Хотите быть здоровыми и не столкнутся с данной болезнь, следите за тем что едите.
Ишемический инсульт лечение
Лечение в остром периоде самое важное, потом лечение ишемического инсульта проходит так:
- нормализируют функцию дыхания нормализация работы сердечно – сосудистой системы откорректировать давление антиоксиданты витамины нейропротекторы
После назначают после реабилитационный период регулярные консультации и обследования у лечащего врача, посещение санатория.
Лечение ишемического инсульта головного мозга достаточно серьезное, так как прекращается поступление крови в мозг. Первое что делают, госпитализируют больного. Там уже проводят термограмму, которая поможет определить степень поражения мозга, тип инсульта и на основе этого делают назначение на лечение инсульта.
После лечения и выписки, больной продолжает проходит реабилитацию, так как необходимо устранить максимально возможно последствия после перенесенного инсульта, восстановить функции головного мозга и остальных пораженных частей тела.
Инсульт ишемический левая сторона лечение
Каждая сторона мозга отвечает за определенную сферу жизнедеятельности человека.
Правое полушарие за:
Какое полушарие поражено те способности искажаются, зачастую поражает речь и много других видимых признаков перенесенного инсульта.
Лечение ишемического инсульта препараты
Медикаментозное лечение ишемического инсульта:
- Антикоагулянты — надропарин, гепарин, эноксипарин, дальтопарин
- Нейропротекторы — глицин, пирацетам, церебролизин, пентоксифиллин, винпоцетин, блокаторы кальциевых каналов и инстенон
- Восстановление — гинкго билоба, винпоцетин, пентоксифиллин, пирацетам, фенотропил
В принципе эти препараты это стандарт лечения ишемического инсульта.
Препараты для лечения ишемического инсульта :
Ишемический инсульт лечение и восстановление взаимосвязанные, так как после стационара лечение не заканчивается, еще курс лечебной физкультуры, массаж.
Стволовой ишемический инсульт лечение
Стволовой инсульт тот который случается в стволе головного мозга.
Причины стволового инсульта:
— гормональные противозачаточные, прием которых длительное время
— контролировать сердечный ритм
Ишемический инсульт симптомы лечение, симптомы:
— бледная кожа или красное лицо
— повышается артериальное давление
— нарушается дыхание и кровообращение
Повторный ишемический инсульт лечение прогноз в половине случаев болезнь повторяется, а вот в 70% приводят к смерти. Надо следить за своим здоровьем до того как наступит рецидив.
Лакунарный ишемический инсульт лечение
Лакунарный ишемический инсульт провоцирует инфаркты.
Часто вечером мучила головная боль и повысилось давление, а утром уже появляются первые симптомы – усталость, онемение, дезориентация.
Лечению лакунарный ишемический инсульт поддается хорошо, нужно вовремя начать лечение и помнить что образ жизни залог выздоровления.
Профилактика
Лакунарный ишемический инсульт – болезнь, поражающая в большей степени людей в возрасте. Статистика обманчива и наблюдается всё большее количество случаев поражения молодых людей. Причины омоложения болезни кроются во всё более ускоряющемся ритме жизни, увеличении причин для стресса, вредных привычках. Перенеся инсульт, человек не изменяет свою жизнь и не прислушивается к сигналам, которые посылает организм. Отсутствие внимания к себе приводит к необратимым последствиям. В профилактических целях следует:
Использовать обыкновенный аспирин. Он препятствует инфаркту сосудов. Лечащие врачи рекомендуют больным после выписки из стационара принимать растворимый аспирин. Произвести инвентаризацию своего меню. Требуется полностью исключить фаст-фуд и всё с ним связанное. Ограничить потребление соли. После болезни категорически запрещается использовать в рационе холестерино- и сахаросодержащие продукты питания. Внимательно следить за динамикой значений артериального давления. Завести специальный блокнот для ежедневной записи показателей и не допускать его критического повышения. Произвести отказ от алкогольсодержащих напитков, бросить курить. Делать физические упражнения, совершать прогулки на свежем воздухе. Следить за массой тела. После перенесённого инфаркта миокарда необходимо пройти курс восстановления. По назначению лечащего врача принимать лекарства, препятствующие образованию тромбов
Обращать внимание на протромбиновый индекс. При подозрении на инсульт мгновенно вызвать врача и рассказать о своём самочувствии. Последствия недолеченного заболевания не разрешат пациенту вести полноценную жизнь.
Образ жизни необходимо перевести в спокойное, размеренное русло. Стараться избегать лишних стрессов, тяжёлых физических упражнений, забыть про переутомление. Попавшим в группу риска установить правило: ежегодно проходить МРТ. Следить за динамикой болезни и по результатам производить коррекцию терапии с лечащим врачом.
Окружающие больного люди должны проявить терпение и понимание. Нужно помнить, что после окончания развития лакунарных синдромов функции мозга восстанавливаются. От доброжелательного отношения, чуткости и внимательности к пострадавшему зависит период восстановления и возвращения к полноценной жизни человека, перенесшего лакунарный инсульт. Первая помощь в случае повторения должна быть оказана ими.
Реабилитационный период
В реабилитационный период проводится целый комплекс мероприятий, как медицинских, так и педагогических, юридических, социальных и психологических. Все они направлены на то, чтобы восстановить утраченные функции в результате лакунарного инсульта.
Принципы реабилитационной программы:
- Если реабилитационные мероприятия начаты как можно раньше, например, с первых дней проявления симптомов заболевания, восстановление происходит значительно быстрее и плодотворнее. Это отличный шанс избежать вероятных вторичных осложнений, таких как контрактур, застойная пневмония, тромбофлебит и прочие.
- Реабилитация должна проводиться только под присмотром специалистов. Если мероприятия организованы неверно, то шанс на полное восстановление станет значительно меньше.
- Для восстановления необходимо участие методиста ЛФК, невролога, физиотерапевта, психотерапевта, трудотерапевта и логопеда.
- Реабилитационный процесс подразумевает присутствие и поддержку близких пациента. Лучше всего поручать больному самые элементарные домашние дела в выходные дни или во второй половине дня.
Лечение лакунарного инсульта
Больные с лакунарными инфарктами проходят лечение в неврологических отделениях. Им обязательно назначается гипотензивная терапия, препараты для восстановления нервной ткани, проводится профилактика тромбозов и эмболий.
Гипотензивная терапия включает назначение ингибиторов АПФ (эналаприл, лизиноприл), диуретиков (индапамид, фуросемид), сосудорасширяющих средств (нифедипин, дилтиазем) и др
Больным лакунарным инсультом необходим постоянный контроль уровня артериального давления, но важно, чтобы оно не стало слишком низким
При выраженном атеросклеротическом поражении сонных и позвоночных артерий, а также больным старше 75 лет нельзя быстро сбивать давление, так как это может вызвать еще большее нарушение кровотока в мозге.
Важным этапом лечения инфарктов мозга считается антитромботическая терапия. Пациентам показаны аспирин, гепарин, клопидогрель. При кардиоэмболическом механизме инсульта, когда причиной становится закупорка перфорантных артерий фрагментами тромбов или наложений на клапанах сердца, обязательно назначаются антикоагулянты (гепарин, варфарин).
Для профилактики последующих лакунарных инсультов, которые имеют обыкновение рецидивировать, назначается аспирин до 325 мг. Если пациент плохо переносит аспирин, то его дозировку снижают до 50 мг в сутки и дополняют лечение дипиридамолом в суточной дозе 400 мг в два приема.
Аспирин показан при наличии микроангиопатии, сочетании патологии мозга с сердечно-сосудистыми поражениями. При сопутствующем нарушении липидного обмена назначается диета и гиполипидемические препараты (статины).
Для улучшения микроциркуляции в мозговой ткани применяют ницерголин, винпоцетин, ноотропил. Целесообразно назначение нейропротекторов (акатинол, магния сульфат), витаминов группы В. При развитии депрессии показаны антидепрессанты (флуоксетин, амитриптилин).
Помимо медикаментозной терапии, пациенты проходят курсы реабилитации для восстановления двигательной функции, чувствительности, речи и т. д. Помогают массаж, физиопроцедуры, специальные упражнения при парезах, тренировка речи. Восстановить память и интеллектуальные способности можно решением задач, запоминанием стихов или недлинных текстов.
Больные с сердечно-сосудистой патологией, предрасполагающей к тромбозам и эмболическим осложнениям, наблюдаются у кардиолога, который обязательно назначает препараты аспирина и при необходимости — антикоагулянты. Если диагностирован атеросклероз сонных и позвоночных артерий, то, возможно, понадобится операция, направленная на улучшение кровотока.
После перенесенного лакунарного инсульта больным показана поддерживающая терапия нейропротекторами, витаминами, сосудистыми препаратами, которые назначаются курсами 1-2 раза в год.
Прогноз после лакунарного инфаркта считается благоприятным, так как появившиеся неврологические расстройства довольно быстро регрессируют, а возможно и полное восстановление нарушенных функций
Вместе с тем, этой патологии должно быть уделено должное внимание со стороны невролога, поскольку повторные инфаркты встречаются как минимум у каждого десятого больного, а у трети через несколько лет нарастают признаки сосудистой энцефалопатии с дефицитом интеллекта и психическими нарушениями
По некоторым данным, через 10 лет в живых остаются лишь 30% пациентов, большинство из которых имеют выраженные признаки слабоумия. Чтобы избежать подобного развития событий, нужно четко следовать рекомендациям врача и соблюдать меры профилактики нарушений кровообращения в мозге.
2012-2020 sosudinfo.ru
Вывести все публикации с меткой:
Инсульт
Перейти в раздел:
Заболевания мозга и сосудов головы, цереброваскулярная диагностика, анатомия, фармакология
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
Тактика лечения
Для адекватной терапии и в дальнейшем с целью профилактики повторных нарушений мозгового кровообращения, пациентам назначается аспирин для уменьшения агрегации элементов крови (склеивания и формирования тромбов) и улучшения ее текучести. Наиболее приемлемой дозой считается 75 мг ацетилсалициловой кислоты, выпускаемой специально для этих целей.
При невозможности принимать аспирин из-за непереносимости или побочных явлений возможна замена на дипиридамол в дозе 200 мг ежесуточно или 75 мг клопидогрела. Дозировки уточняются и регулируются профильными специалистами.
Нормализация кровообращения достигается назначением препаратов, улучшающих микроциркуляцию. Оптимальный выбор – ницерголин, винпоцетин, пентоксифиллин. Сначала проводится курс внутривенных капельных введений, с переходом на длительный прием таблетированных форм.
Одновременно рекомендуются нейротрофики – медикаменты, оптимизирующие снабжение мозга кислородом, и стимулирующие восстановление. Это церебролизин, актовегин, цитиколин и препараты гинкго билоба (мемантин, танакан, билобил).
При развитии признаков слабоумия и формировании лакунарного состояния назначают антихолинэстеразные препараты и предшественники ацетилхолина, биологически активного вещества, участвующего в проведении импульсов по нервным стволам. Это прозерин, нейромидин, галантамин в необходимых дозировках.
При паркинсонизме пациент нуждается в приеме специфических препаратов для уменьшения дрожания (циклодол, амантадин).
Для восстановления умственных способностей и уменьшения проявлений деменции надо максимально задействовать интеллект пациента, заставляя его заучивать на память стихи, давая решать простые математические задачи.
Так как ведущая причина – гипертоническая болезнь, то адекватное его снижение можно рассматривать, как одно из звеньев лечебного процесса. Подбирает адекватную дозу и комбинацию препаратов терапевт и кардиолог. При назначении схемы коррекции учитывается возраст больного и наличие значимых сопутствующих болезней: сахарного диабета, хронических заболеваний почек.
Особенности развития лакунарного инсульта
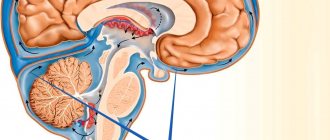
Лакунарный инсульт головного мозга – разновидность ишемического повреждения мозга, которая возникает у людей, страдающих от артериальной гипертензии и смежных сосудистых изменений. Пожилые люди представляют собой основную группу риска. Данная разновидность инсульта характеризуется патологическими изменениями в перфорантных артериях мелкого калибра. А характерная особенность лакунарного инсульта — в образовании в глубине головного мозга лакун, то есть небольших полостей.
Лакуны имеют округлую или неправильную форму и диаметр от 1 до 20 мм, хотя образования более 15 мм встречаются редко и считаются гигантскими. Внутри этих полостей находится кровь или плазма с фибрином. Их стенки имеют вид сумки, которая может разорваться при воздействии некоторых факторов. Очаги некроза располагаются глубоко в сером веществе, поражения коры полушарий головного мозга не происходит даже в случае возникновения небольшого кровотечения. Человек может жить с маленькими лакунами в головном мозге, даже не догадываясь об этом, пока не будет проведен гистологический анализ. Все люди ассоциируют инсульт с тяжелыми неврологическими нарушениями, приводящими к параличам и нарушению привычной жизнедеятельности больного.
Но существуют разновидности патологии, во время которых внешняя симптоматика не проявляется, нарушения мозга слабые и отличаются регрессией. Человек продолжает жить привычной жизнью, не догадывается о случившихся изменениях. К таким разновидностям относится лакунарный ишемический инсульт, который называют немым.
Исследования, статистика
Частота инсультов, в т.ч. лакунарных, в нашей стране в 2 раза выше, чем в других странах Западной Европы. Это третья по распространенности причина смерти в мире. В 85% процентах случаев расстройство вызывает закупорка кровеносных сосудов и прекращение подачи насыщенной кислородом крови в определенную часть мозга.
В 90% случаев инсульт происходит у людей старше 45 лет, преимущественно, у мужчин. Но у женщин состояние протекает более драматично. Это часто связано с гормональным бременем женщин (роды, климакс, гормональная терапия, контрацепция) и более высокой заболеваемостью в старших возрастных группах.
Определить причину повышенной заболеваемости в нашей стране непросто. Ряд исследований показывает связь с нездоровым образом жизни, отсутствием физической активности, типом питания, большим количеством курильщиков. Но в некоторой степени неблагоприятные статистические данные также ассоциируются с недооценкой факторов риска, приводящих к инсульту.
Опасность и последствия
Когда у больного диагностировался единичный случай лакунарного инсульта, то прогноз для него зачастую благоприятный. В большинстве случаев у пострадавшего полностью восстанавливаются нарушенные мозговые функции и только у некоторых пациентов могут по-прежнему проявляться частичные нарушения чувствительности либо двигательной функции.
Если же произошел рецидив инсульта, то возможны определенные негативные последствия, например, лакунарное состояние мозга (не редкость у людей с сосудистой деменцией). Вдобавок особо опасно формирование лакун в области ствола головного мозга, поскольку именно там локализованы дыхательные и сердечно-сосудистые центры.
Если же говорить о прогнозах на жизнь, то смертность в результате лакунарного инсульта составляет всего лишь 2%, но этот процент возрастает при повторном приступе. Однако сказать что-либо по поводу продолжительности жизни в этом случае довольно сложно. Многое зависит от возраста человека, расположения патологических очагов, степени тяжести сопутствующих недугов, а также своевременности оказанной помощи.
Профилактические меры
У человека, даже если перенесенная патология не нанесла серьезного вреда здоровью, жизнь после лакунарного инсульта меняется. Это необходимо, чтобы предотвратить повторное образование лакун, нарушающих работу головного мозга.
Советы по профилактике лакунарного инсульта полезны не только лицам, перенесшим мелкоочаговый ишемический приступ, но и тем, у кого есть предрасположенность к развитию заболевания (гипертония, атеросклероз и др.). Врачи рекомендуют:
- следить за составом крови (уровень холестерина и вязкость);
- стабилизировать АД;
- регулярно бывать на свежем воздухе;
- обеспечить регулярные физические нагрузки (гимнастика, плавание, велопрогулки);
- отказаться от питания в точках быстропита и добавить в меню большое количество овощей и фруктов;
- ограничить употребление соли;
- отказаться от таких вредных привычек, как курение и употребление спиртного.
Эти несложные методы помогут избежать горького опыта, позволяющего узнать, что это такое, образование лакун в мозговой ткани. А тем, кто уже перенес приступ, профилактические меры необходимы для предотвращения рецидива.
Инфаркт головного мозга (лакунарный инфаркт)
Одной из разновидностей инфаркта головного мозга (ишемического инсульта) является лакунарный инфаркт, который представляет собой небольшое по величине (до 15 мм в диаметре) повреждение мозга, возникающее при нарушении локального кровообращения и газового обмена. Причины возникновения такой ситуации разнообразны и не до конца изучены, но чаще всего это — закупорка питающих сосудов в результате изменения их стенок (атеросклероз, воспаление), попадание эмболов (тромбы, капельки жира, колонии бактерий и др). Большинство из них обнаруживаются в перивентрикулярной области, базальных ганглиях, таламусе — центральных, глубоко расположенных структурах головного мозга. На долю лакунарных инфарктов приходится 20-30% всех инсультов.
Лакунарный инфаркт может возникнуть в любом возрасте человека, но вероятность его возникновения увеличивается с возрастом и достигает максимального значения после 85 лет. Чаще нарушения кровообращения мозга возникают у мужчин. Наиболее значимые факторы риска возникновения лакунарных инфарктов мозга это:
- гипертоническая болезнь,
- сахарный диабет,
- хроническая почечная недостаточность,
- постинфарктный кардиосклероз,
- аномалии в системе кровообращения и пороки сердца,
- ревматизм,
- аритмии сердца,
- нарушения свертывающей системы крови, заболевания крови.
Клиническая картина
Клиническая симптоматика возникновения инфаркта мозга может быть незначительной или отчетливой, но кратковременной. Это зависит от локализации очага повреждения в центральной нервной системе. Чаще она представлена моно- или гемипарезами, расстройствами статики и координации движений, синдромом речевых нарушений и памяти. Общемозговые симптомы (вялость, заторможенность, спутанность сознания, головная боль, тошнота и рвота), как правило, отсутствуют.
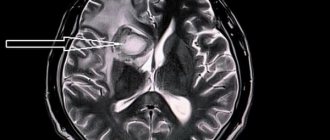
Магнитно-резонансная томография (МРТ) — наиболее предпочтительный метод в определении локализации, а главное — в оценке стадии развития ишемического процесса. В острую фазу наибольшую информацию несут диффузионно-взвешенные изображения (сокращенно: ДВИ) — изображения, полученные с помощью специализированной импульсной последовательности, предусмотренной в МР-томографах экспертного класса, которую мы применяем при исследовании всех без исключения пациентов.
При использовании ДВИ можно увидеть минимальное изменение диффузии (скорости движения) жидкости в мозговой ткани на молекулярном уровне, что является первым признаком ишемического повреждения головного мозга. Кроме того, при исследовании головного мозга у пациента с подозрением на лакунарный инфаркт (как и во всех других случаях) мы применяем весь набор импульсных последовательностей, соответствующий международному стандарту, для выявления возможных сопутствующих изменений.
Пациентка 32 года. После посещения невролога обратилась в кабинет МРТ для исключения системного поражения центральной нервной системы с предварительным диагнозом «транзиторная ишемическая атака».
При сканировании головного мозга в нескольких режимах в кортикальных отделах левой теменной доли был обнаружен лакунарный инфаркт диаметром 7мм. Острый инфаркт хорошо виден на ДВИ (импульсная последовательность, доступная в томографах экспертного класса), но плохо виден в режиме с подавлением сигнала от свободной жидкости.
Правильно и вовремя поставленный диагноз, включающий учет причинно-следственных взаимосвязей в развитии патологического процесса, чему значительно способствует описанный выше метод МР-обследования, предопределят тактику лечебных мероприятий.
После проведенного лечения состояние пациентки улучшилось. На МР-томографии спустя 3 месяца заметна положительная динамика.
Выявление подобных изменений возможно только на высокопольных магнитных томографах 1,5Тл или 3Тл, а также требует достаточного времени исследования.
Многопрофильная клиника ЦЭЛТ обладает высокопольным томографом Philips Achieva 1,5Тл, и к каждому пациенту у нас индивидуальный подход.
Запись на МРТ-исследование проводят специалисты, а по времени исследование длится столько, сколько необходимо.
Записаться на исследование, а также узнать дополнительную информацию о МРТ можно по телефону: 8 (495) 304-304-9.
Клиническая картина
В большинстве случаев приступ может быть внезапным, очень быстро приводя к закупорке артерий, но может длиться и до пяти суток. Предвестниками могут выступить ишемические атаки, вызывающие нарушение мозгового кровообращения в мелких церебральных артериях.
Во время приступа может наблюдаться высокое кровяное давление и сбивчивый ритм сердца. Единичные кисты – лакуны не приводят к параличу тела. Выявление лакунарной формы инфаркта мозга затруднено неявным проявлением симптомов:
- Нарушение моторики выражено в невозможности двигать конечностями, они становятся менее чувствительными.
- Потеря координации. Больной может жаловаться на то, что все плывет перед глазами, наблюдается нетвердая походка и нарушение ориентации.
- Для лакунарной формы заболевания характерны неврологические нарушения, выраженные в ухудшении памяти, возможности анализа, отсутствует логика рассуждений, нарушаются другие процессы работы мозга.
Для немедленного обращения к врачу достаточно проявление одного из следующих симптомов инсульта:
- Резкое проявление слабости в ногах, обморок, потеря сознания;
- Перекос лица, онемение половины тела, конечностей, нарушение кожной чувствительности;
- Затруднение речи и нарушение ее восприятия;
- У больного начинаются головокружения, ему трудно сохранять координацию движений;
- Появляются сильные боли в голове;
- Судороги, повышенный мышечный тонус.
Заболевание может протекать в виде микроинсульта или вообще без клинических проявлений. Развиться оно может в любом возрасте. Описаны случаи заболевания у пациентов, которым только исполнилось 25 лет.
Особенности течения патологии:
- инсульт развивается только на фоне гипертонии;
- не наблюдается головных болей, головокружения, тошноты, рвоты, ригидности затылочных мышц, потери сознания или его нарушений;
- невральные симптомы нарастают постепенно в течение 2-48 ч (обычно нарушения у пациента развиваются во время ночного сна, и утром он просыпается с симптомами инсульта);
- прогноз при этом заболевании благоприятный, после приступа наблюдается полное или частичное восстановление функций мозга;
- исследование сосудов головного мозга с применением контрастных веществ не показывает каких-либо нарушений, при компьютерной и магнитно-резонансной томографии можно выявить небольшие очаги пониженной плотности, но и то не всегда, особенно если инфаркт маленький.
Врачи описывают около 20 клинических синдромов, которые могут наблюдаться при развитии лакунарного инсульта. Чаще всего диагностируется следующее:
- Изолированный моторный вариант является самым распространенным и встречается у 60% пациентов. Лакуны образуются внутри капсулы и моста. У больного развивается паралич одной половины тела, обычно конечностей, иногда лица. Плегия наблюдается на противоположной от лакуны стороне. Больше не развивается никаких неврологических симптомов.
- Изолированный чувствительный вариант наблюдается почти у 20% пациентов. Лакуны в этом случае локализованы в вентральном таламическом нервном узле. Развиваются нарушения всех видов чувствительности: температурной, ноцицептивной, осязательной, мышечно-суставной. Проявления заболевания могут захватывать голову, руки, ноги и туловище. Обычно чувствительность через какой период полностью или частично восстанавливается.
- Атактическая гемиплегия развивается, когда патологические очаги появляются в капсуле и мосте мозга. Встречается у 12% больных. У пациента наблюдаются мышечная гипотония рук или ног, пирамидные расстройства, нарушения координации движения на стороне повреждения.
- Дизартрия и неловкость рук при движении наблюдаются у 6% пациентов, патологические очаги формируются в мосте мозга. У больного отмечается нарушение речи, с одной стороны может развиться паралич конечностей и головы.
Также нередко диагностируются следующие синдромы:
- дискинезия;
- ложный бульбарный синдром;
- синдром паркинсонизма;
- вынужденная походка мелкими шагами;
- ургентные позывы к мочеиспусканию, недержание;
- гемипарез и потеря чувствительности одной половины тела.
При развитии лакунарного инсульта не наблюдается расстройства сознания или зрения, системного нарушения сформировавшейся речи (афазии), а также иных симптомов поражения коры головного мозга.
Основные причины
Возникновение инсульта всегда связано с артериальной гипертонией. Хроническое воздействие высоких показателей давления вызывает различные точечные повреждения мозговых сосудов, длинною до 1 см:
- отмирание клеток стенки артерии, просачивание места поражения фибрином (фибриноидный некроз);
- выход плазмы из кровеносного русла (плазморрагии);
- пропитывание стенки сосуда специфичным белком, делающим его похожим на стеклянную трубочку (гиалиноз);
- замещение соединительной тканью стенки артерии;
- отложение жиров, обычно без формирования атеросклеротических бляшек.
Нервные клетки, расположенные вокруг пораженной артерии начинают получать неадекватное количество кислорода, питательных веществ. Когда их дефицит становится критическим, нейроны отмирают. Со временен на месте некроза формируется лакуна.
Другой механизм образование полостей типичен для инфарктов, расположенных на некотором удалении по ходу основного сосуда. Средний слой артерии состоит из мышечных клеток – миоцитов, которые под воздействием артериальной гипертонии разрушаются. Сосуд перестает справляться с перекачкой крови, отдаленные его ветви остаются полупустыми, что приводит к некрозу нейронов.
Изредка гибель нейронов с образованием лакун вызывается разрывом крошечных выпячиваний мозговых сосудов (аневризм). Такая форма заболевания относится к геморрагическим подтипам нарушения мозгового кровообращения.
Ранее считалось, что артериальная гипертония – единственная причина лакунарного инсульта. Более тщательные исследования показали, что у некоторых больных инфаркт мозга развивается как последствие сочетания атеросклероза мозговых артерий, высокого давления. Но сами по себе атеросклеротические поражения артерий, питающий мозг крайне редко вызывает формирование полостей.
Другие факторы риска лакунарного инсульта (3):
- сахарный диабет второго типа;
- злоупотребление алкогольными напитками;
- курение;
- перенесенные микроинсульты;
- пожилой возраст.