Причины появления бляшек в сонных артериях
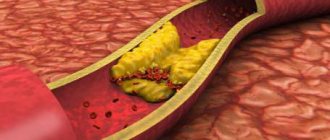
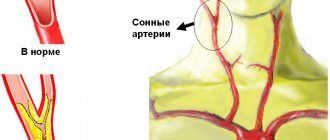
Формирование холестериновых бляшек в сонных артериях это одна из форм системного атеросклероза, редко встречающаяся изолировано. Как правило, атеросклероз брахиоцефальных артерий (брахио – плечо, цефалис – голова (греч.)), к которым относятся сонные артерии, сочетается с атеросклерозом аорты, коронарных артерий, артерий нижних конечностей.
Атеросклероз
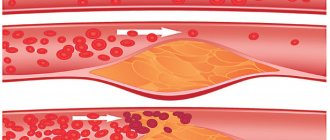
— хроническое заболевание артерий эластического и мышечно-эластического типа, возникающее вследствие нарушения липидного обмена и сопровождающееся отложением холестерина и некоторых фракций липопротеидов в интиме сосудов. Отложения формируются в виде атероматозных бляшек. Последующее разрастание в них соединительной ткани (склероз), и кальционоз стенки сосуда приводят к деформации и сужению просвета вплоть до облитерации (закупорки). Невозможно назвать одну единственную причину, приводящую к атеросклеротической перестройке стенки артерии и формированию атеросклеротических бляшек.
Большинство исследователей согласны с тем фактом, что в основе атеросклероза лежит нарушение обмена жиров (точнее эфиров холестерина) на уровне генетической предрасположенности. Известны заболевания семейной гиперхолестеринемии (СГ). Это заболевание, вызванное снижением скорости удаления липопротеинов низкой плотности (ЛНП) из кровотока вследствие мутаций в гене специфического рецептора ЛНП. Семейная гиперхолестеринемия, является наиболее распространенным генетическим заболеванием вследствие мутации одного гена (моногенное заболевание). Современное медицинское научное сообщество, на основании многочисленных исследований, считает главными пусковыми механизмами прогрессирования атеросклероза (увеличение размера и количества бляшек) факторы риска.
Атеросклероз. Эпизод I: скрытая угроза бляшек
«O pessimum periculum quod opertum latet. Самой страшной является скрытая опасность» Публилий Сир
Атеросклероз — хроническая сосудистая патология, которая является причиной большинства ишемических повреждений сердечно-сосудистой системы. Термин «атеросклероз» был введен в 1904 году Маршаном и обоснован экспериментальными исследованиями Н. Н. Аничкова, поэтому также его называют болезнью Маршана-Аничкова. «Жертвами» становятся преимущественно артерии эластического и мышечно-эластического типа. Эволюция патологического каскада включает формирование эндотелиальной дисфункции, массивное отложение липидов в интиме, обострение врожденных и адаптивных иммунных реакций, пролиферацию гладких миоцитов сосудистой стенки и ремоделирования внеклеточного матрикса. Эти процессы приводят к образованию атеросклеротической бляшки (АСБ) — морфологического субстрата атеросклероза (рис.1) [1]. .
Рисунок 1 | Схема этиопатогенеза атеросклероза
Воздействие факторов риска сердечно-сосудистых заболеваний (ФР ССЗ) вызывает эндотелиальную дисфункцию и увеличивает проницаемость сосудистой стенки, обеспечивая вторжение атерогенных фракций липидов (липопротеинов низкой (ЛПНП) и очень низкой плотности (ЛПОНП)). Эндотелиопатия также способствует рекрутированию, миграции и адгезии моноцитов. Оказавшись в интиме, моноциты дифференцируются в макрофаги и поглощают модифицированные липиды, превращаясь уже в пенистые клетки. Одновременно на этой первой стадии заболевания гладкомышечные клетки (ГМК) мигрируют в интиму, где они синтезируют элементы внеклеточного матрикса (ВКМ) и способствуют образованию фиброзной капсулы. В процессе роста атеросклеротической бляшки (АСБ) количество ГМК уменьшается и пенистые клетки подвергаются апоптозу, высвобождая активные металлопротеиназы, которые разрушают фиброзную оболочку, увеличивая восприимчивость бляшки к разрыву. Происходит смена стабильного подтипа АСБ на нестабильный. Иммунная система (врожденный и приобретенный иммунитет) активно участвует в этом процессе и играет ключевую роль в уязвимости бляшек [1].
В ней выделяют липидное, или, если быть точнее, атероматозное (греч. athḗra, «кашица»), ядро, построенное из модифицированных липидов, белков, продуктов их распада, кристаллов холестерина, обломков макрофагов и гладкомышечных клеток с разрастанием вокруг него соединительной ткани (sklḗrōsis, «затвердевание») — фиброзной покрышки [2].
В ходе атеросклеротического процесса обнаруживается стадийность, с характерными патоморфологическими проявлениями (табл.1) [2].
Таблица 1 | Патоморфологическая классификация атеросклеротических повреждений. Сопоставление макро- и микроскопических стадий процесса [2]
Морфологические особенности бляшки определяют степень ее «опасности» для организма. Нарушение целостности АСБ приводит к возникновению тромбогенных повреждений. В целях прогнозирования и определения верной стратегии терапии сформированные АСБ подразделяют на стабильные и нестабильные (рис. 2, 3). Основными характеристиками для классификации являются структура фиброзной покрышки и размеры липидного ядра [3]. .
Рисунок 2 | Срезы коронарной артерии с поврежденными, нестабильными и стабильными атеросклеротическими бляшками
Слева: разрыв фиброзной покрышки бляшки (красная стрелка) с наложением атероматозных масс и образованием тромба (Tр). В центре: атеросклеротическая бляшка (АСБ) с истонченной фиброзной покрышкой — нестабильный подтип. Внутри бляшки наблюдается большое атероматозное ядро (АЯ) с кровоизлияниями (геморрагиями). Белые стрелки указывают на самую тонкую часть фиброзной покрышки. Справа: стабильная АСБ, покрышка в основном состоит из фиброзной ткани с частичной кальцификацией (черные стрелки) [3].
Рисунок 3 | Микрофотографии просвета коронарной артерии с различной степенью тяжести стеноза
А-С: атеросклеротическая бляшка (АСБ) с разрывом покрышки при легком, умеренном и тяжелом стенозе соответственно (степень тяжести стеноза рассчитывалась по диаметру просвета (люминальный стеноз)). A: неокклюзионный тромб. В и С: окклюзионный тромб. D –F: нестабильная АСБ с легким, умеренным и тяжелым стенозом соответственно. Атероматозное ядро (АЯ) покрыто тонкой фиброзной покрышкой, тромбы в просвете не выявляются. G-I: стабильная АСБ с легким, умеренным и тяжелым стенозом соответственно. АЯ отсутствует или незначительного размера, часто наблюдается кальцификация (Ca++) [3].
Стабильные бляшки имеют хорошо выраженную плотную фиброзную покрышку без истончения на всем протяжении, а также небольшое атероматозное ядро. Часть бляшек вместо атероматозного ядра имеет в основании отложение солей кальция (петрификаты). Утолщенный фиброзный покров бляшки свидетельствует о хорошей репаративной функции гладкомышечных элементов интимы. Покрышка стабильных бляшек в основном представлена плотной соединительной тканью с компактно расположенными коллагеновыми волокнами, со скудным количеством липидов и клеточных элементов [4].
Расположенные в АСБ активированные макрофаги секретируют деструктивные металлопротеиназы, расщепляющие коллаген и эластин фиброзной покрышки бляшки. Преобладание этой функции усугубляет деструктивные процессы в ядре бляшки. Так формируется уязвимая нестабильная АСБ (vulnerable unstable plaque) (рис. 4) [5]. В такой бляшке высока вероятность образования тромбогенного участка. Критерии нестабильной уязвимой бляшки: наличие тонкой фиброзной покрышки (менее 65 мкм) с выраженной инфильтрацией воспалительными клетками (Т-лимфоцитами и макрофагами), крупное липидное ядро, занимающее более 30 % общей площади бляшки, массивная неоваскуляризация, с возникновением кровоизлияний из патологически сформированных неососудов, обильная инфильтрация пенистыми клетками. Также предполагается, что наличие множественных участков микрокальцификации (в отличие от обширных гомогенных очагов кальцификации) в фиброзной покрышке может увеличить риск ее разрыва. .
Рисунок 4 | «Виртуальная гистология» — данные оптической когерентной томографии
A: Тонкокапсульная фиброатерома (желтые стрелки) — атеросклеротическая бляшка с фиброзной покрышкой <65 мкм, покрывающей выраженное липидное ядро. B: Поврежденная бляшка — с разрывом фиброзной покрышки (красные стрелки) и образованием полости (красная звездочка) внутри бляшки. C: Микроканалы (белые стрелки). D: Скопления макрофагов в виде ярких пятен с высокой дисперсией сигнала (желтые стрелки). Е: Кристаллы холестерина — тонкие линейные участки высокой интенсивности сигнала внутри бляшки (красные стрелки). F: Тромб — неоформленная масса, выступающая в просвет сосуда, размер ≥ 250 мкм (белые стрелки) [5].
Уязвимые нестабильные бляшки различаются по своему «слабому звену». Выделяют фиброатерому с тонкой фиброзной покрышкой (липидный тип), бляшки с повышенным содержанием протеогликана и выраженной воспалительной реакцией, что приводит к эрозированию и тромбозу (воспалительно-эрозивный тип) и бляшки с некрозом/кальцинозом (дистрофически-некротический тип) [6].
Своевременное визуальное исследование структуры АСБ позволяет уйти от концепции «симптомных» и «бессимптомных» бляшек, формируя представление о потенциале конкретной бляшки до развития критической ситуации. Наиболее важно выяснить состояние фиброзной покрышки и уровень активности некротических процессов в ядре бляшки. Предикторами наиболее высокого риска ишемических осложнений служат наличие кровоизлияний, изъязвлений и истончений покрышки АСБ, тромбов и другого эмбологенного материала (иногда это могут быть фрагменты кальцификатов) на люменальной (обращенной к просвету сосуда) поверхности бляшки.
Источники:
- Badimon L., Vilahur G. Thrombosis formation on atherosclerotic lesions and plaque rupture. J Intern Med. 2014;276(6):618-32.
- Simionescu M., Sima A.V. Morphology of Atherosclerotic Lesions. In: Wick G., Grundtman C. (eds) Inflammation and Atherosclerosis. Springer, Vienna.2012:19-37.
- Tian J. Distinct morphological features of ruptured culprit plaque for acute coronary events compared to those with silent rupture and thin-cap fibroatheroma: a combined optical coherence tomography and intravascular ultrasound study. J Am Coll Cardiol. 2014;63(21):2209-16.
- Rognoni A. et al. Pathophysiology of Atherosclerotic Plaque Development. Cardiovasc Hematol Agents Med Chem. 2015;13(1):10-3.
- Narula J. et al. Histopathologic characteristics of atherosclerotic coronary disease and implications of the findings for the invasive and noninvasive detection of vulnerable plaques. J Am Coll Cardiol. 2013;61(10):1041–1051.
- Lee K.Y., Chang K. Understanding Vulnerable Plaques: Current Status and Future Directions. Korean Circ J. 2019;49(12):1115-1122.
Факторы риска
- курение (наиболее опасный фактор);
- гиперлипопротеинемия (общий холестерин > 5 ммоль/л, ЛПНП > 3 ммоль/л, ЛП(a) > 50 мг/дл);
- артериальная гипертензия (повышенное артериальное давление)(систолическое АД > 140 мм рт.ст. диастолическое АД > 90 мм рт.ст.);
- сахарный диабет;
- ожирение;
- гиподинамия (малоподвижный образ жизни).
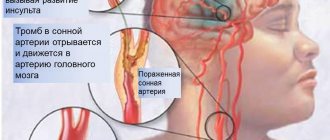
Без проведения коррекции факторов риска, при наличии предрасположенности к атеросклерозу, в стенках артерий постепенно нарастают холестериновые отложения. Для клинических проявлений атеросклероза необходимо сужение любой крупной артерии более чем на 50%. Именно на этой стадии чаще всего и происходит обращение пациентов за медицинской помощью. Бляшки в сонных артериях чаще всего расположены в шейном сегменте артерии, на небольшом протяжении. Ключевым моментом в определении степени серъезности поражения внутренней сонной артерии является процент сужения (стеноза) ее просвета, по отношению к нормальному просвету, расположенному за бляшкой. Проведенными многочисленными исследованиями доказано, что стеноз внутренней сонной артерии более чем на 70% повышает риски развития ишемического инсульта в 5 раз, по сравнению с меньшей степенью стенозирования. Головной мозг получает основное кровоснабжение от двух внутренних сонных и двух позвоночных артерий. Стеноз артерии более чем на 70 % приводит к изменению локальных параметров кровотока – их можно сравнить с потоком речной воды в местах сужения русла – бурление, завихрения, хаотичные удары крови в стенку сосуда приводят к микротромбообразованию, травматизации стенки сосуда, разрушению нестабильных бляшек и отрыву ее частиц. Свободно расположенные в кровотоке частицы бляшек и тромбов называются эмболами. Следуя по кровотоку, эмбол застревает в более мелких ветвях, расположенных в головном мозге, вызывая ишемию участков головного мозга и приводя к его гибели.
Симптомы атеросклеротических бляшек в сонной артерии
Наличие атеросклеротических бляшек в сосудах, питающих головной мозг, часто трудно заподозрить, т.к. жалобы разнообразны и непостоянны. К тому же, для появления четкой симптоматики должны иметь место выраженные сужения артерий. Заподозрить наличие атеросклероза сонных артерий необходимо при наличии факторов риска, а также заболеваний сердца и сосудов нижних конечностей. В настоящее время основными симптомами считают наличие малых и больших ишемических инсультов, а также общемозговые симптомы.
- Транзиторные ишемические атаки (ТИА)
возникают при отрыве мелких фрагментов атеросклеротической бляшки и попадании их в небольшие сосуды головного мозга, вызывая гибель мозга на малом участке. При этом возможны преходящие параличи рук и/или ног (от нескольких минут до нескольких часов), нарушения речи, преходящая или резко возникшая слепота на один глаз, снижение памяти, головокружения, обмороки. Наличие ТИА серьёзный признак высокого риска развития тяжелого инсульта в ближайшее время и требует незамедлительного обращения за медицинской помощью.
- Острое нарушение мозгового кровообращения по ишемическому типу (ОНМК)
– последствие острой закупорки крупной ветви внутренней сонной артерии, которое привело и гибели нейронов и потере головным мозгом части функций. В трети всех случаев инсульт приводит к гибели человека. В большинстве всех случаев тяжелая инвалидизация после инсульта навсегда изменяет жизнь человека и его родственников.
- Хроническая недостаточность мозгового кровообращения
– снижение поступления крови в головной мозг из за сужения артерий, заставляющее клетки головного мозга находиться в постоянном напряжении всех внутриклеточных систем и межклеточных связей. Симтомы неспецифичны, это могут быть шум в голове, головокружения, мелькание «мушек» перед глазами, шаткость при ходьбе и др.
Операция по удалению бляшек из внутренней сонной артерии (эверсионная каротидная эндартерэктомия)
К сожалению, пока не существует лекарств, способных «растворить» или ликвидировать бляшки в сосудах. Современные препараты могут лишь приостановить рост атеросклеротических бляшек и уменьшить вероятность образования тромбов. Основным и единственным эффективным методом лечения сужений артерий является операция. Многочисленные исследования, объединявшие много стран, неоспоримо доказали эффективность профилактических хирургических методов в предупреждении инсульта. Важно понимать, что хирургическое вмешательство выполняется при наличии строгих показаний к операции, и не заменяет собой лечение системного атеросклероза.
Одним из способов устранения стеноза внутренней сонной артерии является операция эверсионной каротидной эндартерэктомии.
- Под наиболее безопасной анестезией (как правило, это проводниковая анестезия местным анестетиком) на шее в области сонной артерии производится небольшой разрез (4-6 см).
- Под трехкратным увеличением, при помощи специальных инструментов артерии отделяются от окружающих структур (нервы, вены).
- Производится проверка устойчивости головного мозга ко временному пережатию сонной артерии при помощи нескольких методик. Если есть малейшее подозрение, что мозг не сможет перенести пережатие сонной артерии — устанавливается специальный временный шунт, обеспечивающий кровоснабжение бассейна оперируемой артерии. Артерии пережимаются.
- Внутренняя сонная артерия рассекается поперечно и наружный слой артерии выворачивается с бляшки подобно снятию чулка с ноги, после чего атеросклеротическая бляшка извлекается из сосуда вместе с внутренним слоем.
- Тщательно удаляются все свободно лежащие в просвете сосуда остатки бляшки и наружный слой артерии возвращается в прежнее положение.
- Целостность сосуда восстанавливается непрерывным швом. Нити, используемые для швов, тоньше 1/10 мм, не рассасывающиеся.
- После завершения наложения шва из артерии выпускается воздух и кровоток восстанавливается. После проверки швов на герметичность и отсутствии источников кровотечения производится послойное ушивание раны косметическим швом.
На протяжении всей операции пациент остается в сознании, обязательно поддерживается речевой и зрительный контакт. Продолжительность всей операции 1-2 часа, в послеоперационном периоде длительного наблюдения и лечения в отделении реанимации не требуется. Периоперационный протокол в нашем учреждении позволяет выписывать пациентов на следующий день после операции, что благоприятно сказывается на ранней реабилитации и препятствует появлению инфекционных осложнений.
Инсульт
Инсульт является основной причиной инвалидизации населения. Лишь около 20% выживших больных могут вернуться к прежней работе. При этом инсульт накладывает особые обязательства на членов семьи больного и ложится тяжелым социально-экономическим бременем на общество.
Ишемический инсульт
— это омертвение участков мозга вследствие недостаточного поступления к ним крови по артериям. Головной мозг получает питание от двух сонных и двух позвоночных артерий. Около 80% ишемических инсультов происходят вследствие поражения сонных или позвоночных артерий на шее. Подавляющее большинство сужений артерий, возникают из-за отложения в стенке сосуда атеросклеротических бляшек, которые не только вызывают недостаточное поступление крови в головной мозг, но и разрушаются с образованием мелких или массивных тромбов, вызывая или обширный инсульт или множество мелких, приводящих к значительному снижению интеллекта и слабоумию.
Наличие атеросклеротических бляшек в сосудах, питающих головной мозг, часто трудно заподозрить, т. к. жалобы разнообразны и непостоянны. Основными предвестниками развития большого инсульта, являются так называемые транзиторные ишемические атаки (ТИА), которые возникают при отрыве мелких фрагментов атеросклеротической бляшки и попадании их в небольшие сосуды головного мозга, вызывая гибель мозга на малом участке. При этом возможны преходящие параличи рук и/или ног (от нескольких минут до нескольких часов), нарушения речи, преходящая или резко возникшая слепота на один глаз, снижение памяти, головокружения, обмороки.
Наличие ТИА
– это тревожный предупредительный сигнал того, что Ваш головной мозг в серьезной опасности и необходимо как можно скорее пройти обследование и начать лечение.
Современные возможности сердечно-сосудистой хирургии позволяют спасти жизнь и улучшить ее качество большинству пациентов и осуществить профилактику ишемических нарушений мозгового кровообращения. В арсенале сердечно-сосудистых хирургов клиники современная аппаратура, уникальные пластические материалы и технологии хирургического лечения. В некоторых случаях внутрисосудистое устранение сужения сонной артерии возможно без наркоза и разреза через прокол артерии и введения специального инструмента в ее просвет под контролем рентгеновского излучения.
Как получить услугу эверсионной каротидной эндартерэктомии (удаление бляшек сонной артерии)
Показания к хирургическому лечению атеросклероза внутренних сонных артерий определяет врач сердечно-сосудистый хирург, однако, для успешного выполнения операции и минимизации риска осложнений, необходимо слаженное взаимодействие невролога, кардиолога, анестезиолога. В нашем учреждении работает именно такая команда профессионалов, готовых помочь каждому пациенту в борьбе с сердечно-сосудистыми заболеваниями. Записавшись на прием к сердечно-сосудистому хирургу клиники вы получите исчерпывающую информацию о методах современной диагностики и лечения заболеваний сонных артерий, определите необходимость и сроки хирургического вмешательства. Применяемые современные технологии, опыт наших специалистов помогут в избавлении от сужения сонных артерий, профилактике инсультов и сохранении активной и полноценной жизни.
Диагностика стенозов сонных артерий
Для того чтобы определить есть ли у Вас стенотические поражения сонных артерий или нет, Ваш врач осмотрит Вас.
Даже при отсутствии у Вас симптомов болезни, врач может выслушать шум над сонными артериями, вызванный током крови через стенозированный участок.
В случае необходимости Вам будет назначена ультразвуковая допплерография магистральных артерий головы (УЗДГ МАГ), электроэнцефалография головного мозга (ЭЭГ) или компьютерная томография (КТ).
Для более детальной оценки состояния сонных артерий врач может порекомендовать Вам сделать ангиографию (рентгенологическое исследование кровеносных сосудов).
Это исследование проводится путем катетеризации, как правило, бедренной артерии под местной анестезией в специальной операционной, оснащенной ангиографической установкой.
После исследования врач определит наличие поражения и выберет для Вас оптимальный способ лечения.
Основные методы лечения атеросклероза брахиоцефальных артерий
К сожалению, пока не существует лекарств, способных «растворить» или ликвидировать бляшки в сосудах. Некоторые препараты, такие как аспирин и препараты, снижающие уровень холестерина, могут лишь приостановить рост атеросклеротических бляшек и уменьшить вероятность образования тромбов. Основным и единственным эффективным методом лечения сужений и окклюзий сонных, позвоночных, подключичных артерий является операция. Многочисленные исследования учёных различных стран неоспоримо доказали эффективность профилактических хирургических методов в предупреждении инсульта.
Открытые операции могут быть следующими:
- каротидная эндартерэктомия классическая с пластикой артерии заплатой,
- каротидная эндартерэктомия эверсионная,
- протезирование внутренней сонной артерии,
- сонно-подключичное шунтирование.
Минимально инвазивные методы:
- каротидная ангиопластика со стентированием,
- стентирование подключичной артерии,
- стентирование позвоночной артерии.
Выбор метода лечения основан на всестороннем обследовании пациента и назначается, исходя из многих факторов, по строгим показаниям на основании Российских национальных рекомендаций по ведению пациентов с сосудистой артериальной патологией.