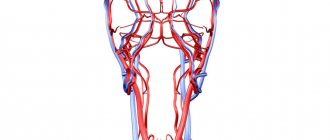
Ангиопластика и стентирование внутренней сонной артерии (ВСА) – это вмешательство, благодаря которому восстанавливается кровоснабжение головного мозга. Выполняется для лечения, предотвращения и профилактики инсульта.
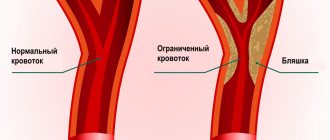
Сонные артерии – это основные артерии, снабжающие ваш мозг кровью. Они могут быть забиты жировыми отложениями (бляшками), которые замедляют или блокируют кровоток в головной мозг – состояние, известное как атеросклеротическое заболевание сонной артерии, которое может привести к инсульту.
Эндоваскулярное вмешательство по восстановлению полноценного кровотока по сонной артерии выполняется малоинвазивно под местной анестезией через маленький прокол в общей бедренной артерии (в паху) или в лучевой артерии (на запястье) и включает в себя заведение, позиционирование и имплантацию стента в месте сужения внутренней сонной артерии.
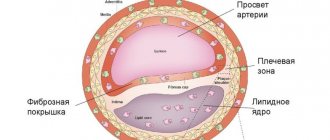
Для подобных вмешательств обязательно используется фильтр-ловушка (современное устройство для защиты головного мозга от тромбоэмболии). Затем ставится стент, который расширяет артерию изнутри и поддерживает ее открытой (это самораскрывающийся металлический каркас со специально разработанной закрытой ячейкой или двухслойные стенты, вобравшие в себя все плюсы предыдущих поколений).
Ангиопластика и стентирование внутренней сонной артерии являются аналогом открытой хирургической операции и в том числе могут использоваться когда традиционная каротидная хирургия (каротидная эндартерэктомия) невозможна или слишком рискована.
Показания к ангиопластики и стентированию внутренней сонной артерии
Ангиопластика и стентирование внутренней сонной артерии (ВСА) могут быть необходимой методикой для лечения острого ишемического инсульта или его профилактики, если:
- У вас внутренняя сонная артерия сужена на 70% или более, особенно если у вас был инсульт (тогда сужение более 50%) или симптомы инсульта, и у вас недостаточно хорошее здоровье, чтобы перенести открытую операцию – например, если у вас тяжелое заболевание сердца или легких или после лучевой терапии;
- У вас уже была каротидная эндартерэктомия, и вы испытываете новое сужение после операции (рестеноз)
- Места сужения (стеноза) труднодоступны при эндартерэктомии
В некоторых случаях каротидная эндартерэктомия может быть лучшим выбором, чем ангиопластика и стентирование для удаления скоплений жировых отложений, закупоривающих артерию. Вы и ваш врач обсудите, какая процедура для вас наиболее безопасна.
Риски ангиопластики и стентирования
При любой медицинской процедуре могут возникнуть осложнения. Вот некоторые из возможных осложнений каротидной ангиопластики и стентирования:
- Инсульт или мини-инсульт (транзиторная ишемическая атака или ТИА). Во время ангиопластики сгустки крови, которые могут образоваться на катетерах, могут вырваться и попасть в ваш мозг. Вы получите разжижители крови во время процедуры, чтобы уменьшить этот риск.Для подобных вмешательств используется специальный фильтр-ловушка, но риск связан с её установкой после прохождения катетером места сужения.
- Новое сужение сонной артерии (рестеноз). Основным недостатком каротидной ангиопластики является вероятность того, что ваша артерия снова сузится в течение нескольких месяцев после процедуры. Специальные стенты с лекарственным покрытием были разработаны для снижения риска рестеноза.
- Сгустки крови. Сгустки крови могут образовываться в стентах даже через несколько недель или месяцев после ангиопластики. Эти сгустки могут вызвать инсульт или смерть. Важно принимать аспирин, клопидогрель (плавикс) и другие лекарства точно так же, как это предписано, чтобы уменьшить вероятность образования сгустков в вашем стенте.
- Кровотечение. У вас может быть кровотечение в месте введения. Обычно это просто приводит к образованию гематомы, но иногда возникает серьезное кровотечение и может потребоваться переливание крови или хирургические процедуры.
Стентирование как возможность восстановления проходимости сосудов
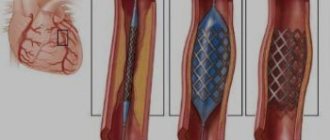
Стентирование артерий представляет собой малотравматичное, малоинвазивное эндоваскулярное вмешательство, суть которого состоит в установке стента в суженный участок сосуда. Впервые методика расширения сосудов посредством внедрения специального каркас (стента) была предложена C.Т. Dotter,ом в 1969 году. В 1977 г. с участием A. Gruentzig, R. Myler и Е. Наппа в Сан-Франциско была выполнена первая интраоперационная коронарная баллонная ангиопластика (расширение артерии с помощью специального баллона). Первое стентирование коронарной артерии у человека выполнили J. Puel и соавт. в марте 1986 г. в Тулузе (Франция). В 1993 г. FDA разрешила применение стентов для лечения острых и угрожающих окклюзии коронарных артерий, осложняющих коронарную баллонную ангиопластику; в 1994 г. было получено разрешение на применение стентов для лечения нативных коронарных артерий. Метод стентирования стал активно использовать с целью восстановления проходимости коронарных артерий. Функция стента – препятствовать обратному сужению артерии после того, как бляшку расширят с помощью специальных инструментов. Как правило, перед стентированием выполняется предилатация артерии – расширение артерии специальным баллоном (как подготовка артерии перед стентированием).
Подготовка к нехирургической процедуре
Перед плановым стентированием эндоваскулярный хирург изучит вашу историю болезни и проведет медицинский осмотр. Могут быть назначены:
- Ультразвук. Для получения изображений с использованием звуковых волн суженной артерии и скорости притока крови к головному мозгу.
- Компьютерная томография с контрастированием (МСКТ) или Магнитно-резонансная ангиография (МРА). Эта диагностика дает высокодетализированные изображения кровеносных сосудов с помощью радиочастотных волн в магнитном поле или рентгеновских лучей с введением рентгеноконтрастного вещества.
Еда и лекарства
Вы получите инструкции о том, что вы можете есть или пить перед ангиопластикой и стентированием ВСА. Подготовка может отличаться, если вы уже находитесь в больнице до вмешательства.
Ночь перед вашей эндоваскулярной операцией:
- Следуйте инструкциям вашего врача о корректировке приема ваших текущих лекарств. Ваш врач может порекомендовать вам прекратить прием определенных лекарств перед ангиопластикой, особенно если вы принимаете определенные лекарства от диабета или препараты для разжижения крови.
- Заранее организуйте перевозку домой. После ангиопластики обычно требуется нахождения в больнице, и вы не сможете самостоятельно направиться домой на следующий день из-за затяжного эффекта седативного средства.
Причины
Формирование атеросклеротических бляшек в сосудах обусловлено отложением холестерина в стенках артерий, и, постепенное их увеличение вызывает сужение самого сосуда (что, в свою очередь, ведет к недостатку кровоснабжения тканей и органов — ишемии), а при разрушении бляшки наступает острая ишемия органов и тканей из-за тромбоза артерии, вызывая инфаркты и инсульты. Чаще всего бляшки откладываются одновременно в артериях разных органов, и заболевание проявляется как системное. Больше всего атеросклерозу подвержены:
- коронарные артерии;
- артерии нижних конечностей;
- брахиоцефальные артерии (кровоснабжающие головной мозг);
- почечные артерии.
Отличия от хирургического вмешательства
Ангиопластика и стентирование внутренней сонной артерии (ВСА) считается высокотехнологичным малоинвазивным эндоваскулярным вмешательством, проводится под местной анестезией.
На теле у вас не остается никаких рубцов на шее, за исключением очень маленького надреза – около 2-3 мм (место пункции) в кровеносном сосуде в паху или на запястье.
Общая анестезия не нужна, все проводится по местной анестезией, поэтому вы не спите во время процедуры. Жидкости и лекарства вводятся через капельницу.
Перед процедурой
- На каталке вас привезут в рентгенохирургическую операционную. Вы положите голову в комфортную чашеобразную область на операционном столе.
- Ваши запястья и пах должен быть выбрит с двух сторон и подготовлен с антисептическим раствором.
- Местный анестетик вводится в область места пункции для обезболивания.
- Для контроля ЭКГ сердца подключат электроды к груди.
Во время процедуры
После того, как вы успокоитесь, ваш оперирующий врач-рентгенохирург делает прокол в артерии, обычно бедренной артерии в области паха. Ниже описаны ангиопластика и процедура стентирования.
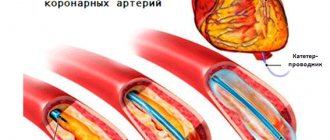
- Специальный катетер с уникальным изгибом (трубка) заводится в артерию. Под рентгеновским контролем катетер с необходимыми инструментами и баллоном подводят к сужению сонной артерии. Вы не почувствуете, что катетер проходит через артерии, потому что внутренности артерий не имеют нервных окончаний. По этому катетеру заводится весь инструмент к суженному участку артерии.
- Рентгеноконтрастное вещество (РКВ) вводится в сонную артерию через катетер. РКВ может вызвать временное ощущение тепла на одной стороне вашего лица. РКВ дает подробный обзор суженной артерии и кровотока к мозгу.
- Раскрывают фильтр в артерии. Фильтр, называемый устройством защиты от эмболии, вставляется за пределы сужения, чтобы улавливать любые частицы, которые могут отколоться от суженного участка артерии (бляшка) во время процедуры.
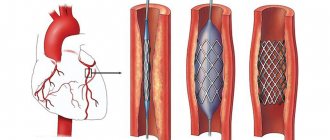
- Баллонный катетер на системе доставки позиционируется в месте суженияи надувается, чтобы расширить сосуд.
- Небольшая металлическая сетчатая трубка (стент) может быть помещена во вновь открытый сосуд. Самораскрывающийся металлический каркас со специально разработанной закрытой ячейкой или двухслойные стенты, вобравшие в себя все плюсы предыдущих поколений. Расширенный стент обеспечивает поддержку, которая помогает предотвратить сужение артерии снова.
- Фильтр, система доставки баллона и стента, сам катетер удаляются.
Когда процедура завершена, вы лежите неподвижно в одном положении, останавливается кровотечение в месте установки трубки. У вас, как правило, не будет швов, но на место маленького разреза накладывается повязка. Затем вас переводят в палату для восстановления.
После процедуры
Чтобы избежать кровотечения из места введения катетера, вам нужно относительно спокойно лежать в течение нескольких часов. Вы будете либо в зоне выздоровления, либо в своей больничной палате. После процедуры вам могут назначить УЗИ сонной артерии. Большинство людей выписываются из больницы в течение 24 часов после процедуры.
Место катетера может болеть и опухать в течение нескольких дней. Может быть небольшая гематома в области прокола. Вы можете принимать лекарства в рекомендуемой дозе, необходимой для снятия дискомфорта, назначенные врачом.
Возможно, вам придется избегать активной деятельности и поднятия тяжестей в течение недели после процедуры.
Описание клинического случая
Больной К., 69 лет, поступил в КБ №1 УДП с диагнозом: “Атеросклеротическая окклюзия сонных артерий. Артериальная гипертензия. Хронический бронхит в стадии ремиссии. Хронический простатит.” При поступлении пациент активных жалоб не предъявлял. В анамнезе с 2002 года больной отмечал эпизоды потери сознания с частотой возникновения 2-3 раза в год. Последний эпизод наблюдался в мае 2011 года. Длительно страдает артериальной гипертензией с максимальным подъемом АД до 180/90 мм.рт.ст., адаптирован к давлению 140/80 мм.рт.ст.
При осмотре: общее состояние относительно удовлетворительное, кожные покровы чистые, обычной окраски, отеков нет. Дыхание жесткое, хрипов нет. Частота дыхательных движений 18 в мин. Тоны сердца приглушены, ритм правильный. АД 140/80 мм.рт.ст. Пульс 78 в мин. Пульсация над сонными артериями отчетливая, отмечается слабый систолический шум в проекции подключичной артерии с обеих сторон. Неврологический статус без особенностей.
По данным цветового дуплексного сканирования внечерепных отделов брахиоцефальных артерий были выявлены окклюзии ВСА с обеих сторон с компенсаторным увеличением скоростных параметров кровотока в системе наружных сонных артерий. Гемодинамически значимые стенозы устьев позвоночных артерий с обеих сторон (стеноз устья левой позвоночной артерии 90%, стеноз устья правой ПА 75%). Также отмечены стенозы НСА в устье с обеих сторон по 35%, и стенозы проксимальных сегментов подключичных артерий с обеих сторон по 40%. Признаки гипертонической макроангиопатии экстракраниальных сегментов брахиоцефальных артерий, представленные С-образными извитостями ОСА с обеих сторон, S-образными извитостями экстравертебральных отделов позвоночных артерий с обеих сторон и эктазиями внутренних яремных вен с обеих сторон. При проведении мультиспиральной компьютерной томографии выявлены признаки дисциркуляторной энцефалопатии, смешанной атрофической гидроцефалии и атеросклероза сосудов головного мозга. Данных за перенесенный инсульт не получено.
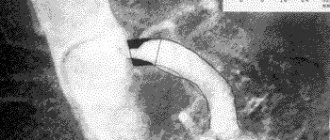
При выполнении ангиографии брахиоцефальных артерий были получены следующие данные. Правая подключичная артерия кальцинирована, сужена в проксимальной трети от устья на 50%. Правая позвоночная артерия сужена в устье на 80%, в дистальной трети на 60%. Правые ОСА и НСА проходимы, неровности контуров. Правая ВСА окклюзирована от устья, правая передняя и средняя мозговые артерии хорошо заполняются по коллатералям из позвоночных артерий через виллизиев круг, неровности контуров. Левая подключичная артерия кальцинирована, сужена в проксимальной трети от устья на 40%, в области отхождения позвоночной артерии – на 30%. Левая позвоночная артерия выраженно кальцинирована в проксимальной трети от устья, сужена в устье на 90%, далее неровности контуров. Левые ОСА и НСА проходимы, неровности контуров. Левая ВСА окклюзирована в проксимальной трети, левая передняя и средняя мозговые артерии хорошо заполняются по коллатералям из позвоночных артерий через виллизиев круг, неровности контуров (см. рис.1).
Таким образом, кровоснабжение всех отделов головного мозга осуществлялось исключительно по позвоночным артериям, каждая из которых была значимо сужена в устье. Учитывая клиническую картину, данные неинвазивных методов исследования и высокий хирургический риск открытой сосудистой операции, было принято решение о проведении этапного стентирования устьев обеих позвоночных артерий.
Как проходит метод лечения
Пациента подключают к аппаратуре с помощью которой будут следить за его жизненными параметрами. Внутривенно вводится препарат, уменьшающий свертываемость крови. Если устанавливается, стент расправляемый баллоном, его вводят через интродьюсер (вспомогательное устройство, пластиковая трубка с рукавом). Введение проходит под ангиографическим контролем. Когда стент доходит до нужного места его раздувают баллоном. При установке самораскрывающегося стента через интродюсер вводят катетер и доставляют стент в нужное место. Затем катетер удаляется, а стент раскрывается. Через некоторое время стент принимает необходимую форму. Операция в среднем длится 1-2 часа.
Баллонная ангиопластика
Через прокол периферической артерии в устье коронарной артерии устанавливается специальный проводниковый катетер. Через него проводится металлический коронарный проводник (толщиной 0,36 мм). Все этапы его продвижения контролируются рентгеноскопией. По проводнику к зоне сужения подводится баллонный катетер и выполняется предилатация сужения (подготовка артерии к непосредственно стентированию), диаметр и длина баллона зависит от характера поражения сосуда. После предварительной баллонной ангиопластики в артерию заводится стент. Он представляет собой баллонный катетер со смонтированным на нем стенте в сжатом состоянии. Такой стент достаточно упругий и гибкий для того, чтобы подстроиться под состояние сосуда, а также совместим со всеми с тканями и органами человеческого организма. Под рентген-контролем введенный стент раздувается давлением 9-20 атм, надежно имплантируется в суженную зону. После этого баллон сдувается, удаляется. Выполняется контрольная ангиография, при которой контролируется позиционирование стента, его полное раскрытие и отсутствие остаточного сужения. При необходимости баллонным катетером большего давления и размера выполняется повторная ангиопластика (раздувание) области стента. Стент же остается в просвете артерии, от не может сместиться в артерии (поскольку имплантирован большим давлением), он не может быть из артерии извлечен. Для восстановления кровотока в артерии периодически приходится использовать 2 и более стентов (это зависит от протяженности и тяжести поражения).
Стентированию всегда предшествует подготовительный период. Пациент амбулаторно проходит стандартное обследование, включающее в себя в том числе и гастроскопию (для исключения эрозий в ЖКТ). После операции пациент проводит 1-2 суток в профильном отделении. При необходимости (по медицинским показаниям) пациент первые сутки может находится в отделении реанимации. Госпитализация обычно занимает 1-3 дня. После выписки пациент должен наблюдаться у кардиолога клиники, либо кардиолога (терапевта) по месту жительства. При стентировании пациент должен получать двойную антиагрегантную терапию (препараты ацетилсалициловой кислоты + блокаторы P2Y12 рецепторов к АДФ тромбоцитов) в течение 3-6-12 месяцев (в зависимости от вида стента, плановости оперативного лечения). Это необходимо для того, чтобы в установленных стентах не образовывались тромбы. За рекомендованный промежуток времени происходит полное покрытие ячеек стента собственными клетками организма, после чего риск тромбоза очень низкий.
Преимущества операции стентирования
- Малотравматичность (малоинвазивность). Пациент очень быстро может вернуться к привычному для него образу жизни. Реабилитационный период не занимает, как правило, больше недели.
- Высокотехнологичность. При проведении операции используется исключительно современное оборудование и инновационные дорогостоящие материалы.
- Высокая эффективность лечения.
- Только операция стентирования в настоящее время является единственной эффективной и безопасной помощью при текущем инфаркте миокарда, что позволяет уменьшить зону пораженного миокарда либо вообще предотвратить развитие инфаркта, предотвратить смерть пациента.
Особенности операции стентирования коронарных артерий
Стентирование коронарных сосудов — это установка стента в суженный участок коронарной артерии. Доступ к сосуду может быть выполнен через бедренную или лучевую артерию. Сама операция проводится в условиях гипокоагуляции, то есть в кровь пациента вводятся специальные препараты, препятствующие свертыванию крови, делающие кровь «жидкой». Именно поэтому очень важно, чтобы у пациента на момент операции не было явных и скрытых источников кровотечения, не было эрозий и язв в желудочно-кишечном тракте.