14.11.2018
AA
(Последнее обновление: 10.07.2019)
Есть противопоказания. Необходима консультация специалиста
Артериальное давление – очень важный показатель здоровья человека. Любое отклонение значений на тонометре, говорит о каких-то сбоях в организме. Они могут быть вызваны различными патологиями или являться следствием воздействия негативных внешних факторов.
Многие думают, что опасность представляет только высокое давление. Действительно, гипертония может вызывать острые ситуации, которые нередко становятся причиной летальных исходов и развития заболеваний в органах-мишенях. Кроме того, гипертонией страдает, как минимум, треть человечества.
Однако и гипотония тоже требует внимания. Особенно, если цифры на тонометре значительно ниже нормы. Ведь давление 80 на 40 вызывает у больного сильную слабость и дискомфорт, а также оказывает негативное влияние на весь организм.
Не занимайтесь самолечением. Проконсультируйтесь со специалистом:
Доказано, что низкое АД тоже может становиться причиной инфарктов и инсультов. Поэтому так важно своевременно производить диагностику и лечение гипотонии.
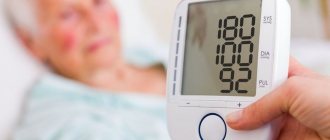
О чем говорят такие показатели давления
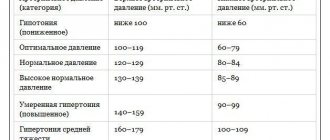
Идеальным АД человека являются показатели 120/80. При этом существуют люди, у которых рабочее давление может отклоняться 10 единиц в ту или иную сторону. Это тоже вполне нормальное явление, которое не свидетельствует о развитии в организме каких-либо патологий.
Если же значения на тонометре отклоняются от этих показателей, то это говорит о том, что в организме произошел какой-то сбой. Нужно учитывать, что если снижение или повышение давления было кратковременным, и возникало при спортивных тренировках, после бессонной ночи и т. д, то это временное явление, которое обычно быстро проходит, не причиняя вреда. Если такая ситуация наблюдается ежедневно, то это серьезный повод обратиться к врачу.
Если давление 80/40 – то это серьезный повод «бить тревогу». Ведь эти значения значительно ниже нормы. Поэтому в таком состоянии больной будет чувствовать сильное недомогание, а внутренние органы будут страдать от гипоксии. Риск развития опасных для жизни ситуаций в этом случае очень велик.
Нужно понимать, что низкое артериальное давление указывает на то, что сосуды находятся в расслабленном состоянии, а их сопротивление кровотоку понижено. При этом и сердце не способно «перегонять» кровь по организму с достаточной силой. Это приводит к тому, что все ткани страдают от нехватки кислорода. И особенно этому негативному влиянию подвержены сердце и головной мозг.
Показатели 80/40 – это очень низкое давление. И если они будут понижаться еще сильнее, то это может стать причиной летального исхода.
При этом нужно учитывать, что у очень маленьких детей давление 80/60 – это вполне нормальное явление. Поэтому при оценке состояния человека важно учитывать его возраст.
Лечение
Консервативная терапия – это, прежде всего, режимные меры: достаточное употребление жидкости, разумное потребление кофе, черного чая. Целесообразно использовать эластичные чулки или повязки, улучшающие возврат крови от нижних конечностей к сердцу.
Фармакологическая терапия состоит в применении лекарств, воздействующих на сосудистые стенки, приводящие к их сужению, следовательно, к увеличению давления.
Важно! Следует лечить основную причину гипотонии.
Если причиной хронического расстройства является эффект применения лекарств, следует обратиться к врачу для корректировки дозы препарата, изменения лечения или полного изъятие лекарственного средства.
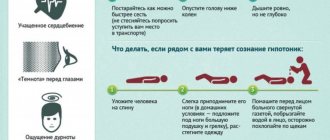
Признаки резкого снижения давления
Как уже было сказано выше, при давлении 80/40 развивается гипоксия всех внутренних органов. Так как кровь не может в достаточном количестве доставлять тканям кислород.
Интересно, что такое явление наблюдается и при повышенном давлении. Поэтому симптомы этих состояний очень схожи. И определить по признакам, в какую сторону отклонились значения АД, достаточно проблематично. Таким образом, точно выявить, чем вызвано недомогание, гипертензией или гипотензией, сможет только тонометр.
Есть характерные симптомы, которые смогут подсказать человеку о сбое. Это поможет ему своевременно принять меры, избежав осложнений. Единоразовое снижение давления вызывает временный дискомфорт. И такие неприятные ощущения исчезают после устранения причин.
Нужно понимать, что наиболее подвержен влиянию сниженного АД именно мозг. Поэтому большинство негативных ощущений будут связанны с гипоксией именно в этом органе.
Признаки гипотензии с показателями 80/40:
- Болевые ощущения в голове. Обычно это ощущение затрагивает височную область и носит тупой постоянный или пульсирующий характер, в некоторых случаях боль может затрагивать и лобный участок головы. Иногда такие боли наблюдаются только в левой или правой зоне головы.
- Нехватка кислорода. При таких низких значениях на тонометре больной будет страдать от нехватки воздуха, из-за чего будет присутствовать постоянное желание зевнуть.
- Головокружение. Этот признак тоже является следствием кислородной недостаточности
- Упадок сил. При сниженном давлении выполнение даже простых задач проблематично, присутствует сильная сонливость и вялость.
- Обморочные или полуобморочные состояния. При давлении 80/40 такие состояния возникают достаточно часто.
- Чувство тошноты. При очень низком давлении может присутствовать и рвота.
- Сбои в сердцебиении. Пульс в этом состоянии может как замедляться, так и учащаться.
- Проблемы со зрением. Возможно потемнение или появление «точек» в глазах.
- Бледность кожных покровов. Особенно этому подвержена кожа лица, верхних и нижних конечностей.
Обычно при давлении 80/40 присутствует большая часть из приведенных выше симптомов. Однако они пропадают после нормализации показателей на тонометре.
Симптомы пониженного давления
Истинная гипотония – патологическое снижение. Падение показателей ниже тех, которые являются нормальными для человека. Выделяют следующие признаки пониженного давления
- затылочные головные боли;
- слабость, недомогания, разбитость, вялость;
- рвота, тошнота;
- озноб;
- одышка, повышенная потливость;
- нехватка воздуха;
- утром при подъеме с кровати начинаются головокружения.
- Маски для роста и густоты волос — лучшие и эффективные. Рецепты с маслами, корицей, перцем и др.
- Симптомы опухоли головного мозга на ранних стадиях
- Стиральная машина с сушкой — рейтинг лучших с ценой. Как выбрать стиральную машину с функцией сушки с отзывами
Какие сигналы говорят о длительном течении гипотонии
Нужно понимать, что симптомы снижения давления и признаки длительно текущей гипотонии – это не одно и то же. Ведь при хронической гипотензии нарушается работа некоторых внутренних органов, о чем будут свидетельствовать постоянно присутствующие проблемы.
Симптомы хронической гипотонии:
- Ухудшение памяти и работы головного мозга, рассеянность. Это связанно с частым возникновением гипоксии этого органа.
- Чувствительность к сменам погоды и магнитным бурям. Такие природные явления приводят к серьезному дискомфорту и резкому упадку давления.
- Хроническая усталость. Гипотоники быстро устают даже при выполнении простых задач. Нередко присутствует бессонница или повышенная сонливость.
- Депрессивные состояния, раздражительность. Постоянно плохое настроение и плаксивость также характерно при длительном течении гипотонии.
- Сбои в работе сердца. Низкое давление плохо влияет и на «насос нашего организма». Это приводит к сбоям сердцебиения независимо от влияния внешних факторов, а также болевым ощущениям в области груди.
- Чувствительность к изменению температуры окружающей среды. Большинство людей, страдающих гипотонией, постоянно мерзнут. У них всегда холодные руки и ноги.
Такие симптомы свидетельствуют о том, что проблемы с артериальным давлением присутствуют уже достаточно давно. В этом случае посещение врача просто жизненно необходимо.
Признаки пониженного давления
Основные последствия такого состояния связаны с нарушением кровообращения в сосудистой системе головного мозга. Человек будет плохо себя чувствовать, появится боль (пульсирующая) в висках, в некоторых случаях и в затылочной области. Пациенты отмечают возникновение неприятных ощущений в области лба, тянущая болезненность в височной области. Могут возникать мигренеподобные боли с одной из сторон головы. Носят эти явления постоянный и тупой характер, могут добавиться тошнота, рвотные позывы. Выделяют следующие признаки низкого давления:
- Значительное ухудшение самочувствия при перемене погоды, во время магнитных бурь.
- Гипотоники страдают быстрой утомляемостью, слабостью, заметно снижается работоспособность к концу дня.
- При резком подъеме с постели, стула в глазах появляется потемнение, головокружение;
- Очень низкое давление может стать причиной обморока;
- Гипотоники жалуются на ухудшение памяти, рассеянность. Из-за снижения тока крови у человека при низком АД наблюдается склонность к депрессии, повышенная раздражительность, перепады настроения.
- Снижение тонуса сосудов может привести к отклонениям в работе сердечной мышцы. Может болеть как само сердце, так и за грудиной. Сопровождаются такие признаки сердцебиением, не связанным с физической или нервной нагрузкой.
- При сильно пониженном АД человек постоянно испытывает недостаток воздуха, часто зевают, испытывают сонливость.
- Гипотоники очень чувствительны к жаре или холоду, для них характерно похолодание, онемение рук, ног.
Причины развития гипотензии
Гипотензия возникает значительно реже, чем гипертензия. При этом она реже развивается до опасных для жизни ситуаций. Однако это не делает ее менее опасной.
Также стоит отметить, что большинство заболеваний, влияющих на состояние сердечно-сосудистой системы и гормонального фона, приводят именно к гипертонии. Но те из них, которые вызывают давление 80/40, обычно наиболее опасны.
Давление может снижаться при негативном воздействии внешних факторов. В этом случае важно нормализовать свой образ жизни и устранить влияние извне, являющееся причиной таких сбоев. Этого будет достаточно для того, чтобы состояние улучшилось.
Но гипотония может являться и причиной патологий, протекающих внутри организма. При этом многие из них не менее опасны, чем сама гипотензия.
И чем раньше начать борьбу с такими болезнями, тем лучше будут прогнозы на их лечение. Именно поэтому так важно своевременно обследоваться, при возникновении хронической гипотонии. Иногда это даже может помочь сохранить жизнь больному.
Причины
Чаще всего артериальное давление снижается на фоне сердечно-сосудистых болезней. Повлиять на этот показатель могут также болезни ЖКТ, печени, нарушенного обмена веществ, инфекции, отравление организма наркотиками или алкоголем.
А также читайте на нашем сайте: О чем говорит артериальное давление 190 на 120 — причины, симптомы, что делать и чем сбить высокие показатели?
У беременных
Во время беременности повлиять на снижение давления может ряд следующих факторов:
- Токсикоз в первом триместре, сопровождающийся рвотой и потерей жидкости.
- Во второй половине беременности может появиться синдром нижней полой вены. Он возникает из-за растущей матки, которая в лежачем положении на спине сдавливает полую вену и препятствует притоку крови к сердцу. Женщина даже может потерять сознание. Однако, при смене позы давление восстанавливается.
- Наличие эекстагенитальных заболеваний, которые влияют на артериальное давление.
Опасность такого состояния во время беременности – самопроизвольный аборт на ранних сроках или преждевременные роды. Зная о патологии женщины, врач должен постоянно держать с ней связь.
У взрослых и пожилых людей
Иногда при давлении 80/40 мм рт. ст. человека приходится госпитализировать, особенно если такое состояние появляется у гипертоника, поскольку как при резком подъеме давления может случиться инсульт или инфаркт.
Причиной давления 80 на 40 у пожилого человека могут стать такие обстоятельства:
- Перенесенное тяжелое заболевание.
- Проведенные операции.
- Долгая реабилитация, вынуждающая человека проводить длительное время в постели.
- Прием некоторых медикаментов.
Чтобы выявить точную причину появления давления 80 на 40, необходимо пройти полное медицинское обследование.
У детей и подростков
Самые распространенные причины сниженного давления у детей и подростков следующие:
- Наследственные факторы.
- Анатомические врожденные или приобретенные особенности — например, утолщение костей черепа, родовая травма, неправильное зарастание родничка и т.д.
- Гормональные изменения и половое созревание у подростков.
- Психоэмоциональное давление на ребенка.
- Хронические болезни верхних дыхательных путей, такие как гайморит, бронхит, тонзиллит и др.
- Недостаточное питание, ограниченное поступление витаминизированной пищи.
Почему может произойти резкий упадок давления
К сильному снижению давления обычно приводят внешние факторы. И для нормализации состояния достаточно просто их устранить. Если с такими негативными явлениями человек сталкивается нечасто, то обычно это не приводит к развитию каких-либо серьезных патологий.
Почему может повышаться давление:
- Недоедание. Часто девушки, которые соблюдают «жесткие» диеты, страдают гипотензией.
- Медицинские препараты. Некоторые средства способны понижать давление. И это относится не только к препаратам, направленным на лечение гипертонии. Есть средства, у которых гипотензия обозначена в списке побочных эффектов.
- Недосыпание или пересыпание. Обе ошибки могут приводить к развитию хронической усталости и снижению давления.
- Чрезмерная физическая и умственная нагрузка. В некоторых случаях такие факторы приводят к упадку сил и гипотензии.
- Стрессовые ситуации. Это одна из наиболее распространенных причин изменения показателей на тонометре.
- Простудные заболевания. Во время гриппа и простуды все силы организма направлены на борьбу с заболеванием, поэтому может наблюдаться снижение давления.
- Нехватка воздуха в помещении и тесная одежда. При таких условиях организм начинает страдать от гипоксии, что и приводит к снижению давления.
- Нахождение в помещении с высокой температурой и высокой влажностью.
- Контакт с химическими веществами. Некоторые химикаты могут приводить к снижению давления, оказывая влияние на функционирование сердечно-сосудистой системы и головного мозга.
- Травмы головы. Особенно часто снижение давления наблюдается при сотрясении мозга.
- Алкогольная интоксикация.
- Длительное загорание на пляже. К снижению давления может привести солнечный удар и перегрев организма.
Почему у беременных меняется давление?
Организму приходится адаптироваться к особому состоянию – беременности. У женщины постепенно увеличивается масса тела, подключается дополнительное кровообращение между маткой и плацентой. На функционирование сердца и сосудов в это время влияют:
- Изменения гормонального фона;
- Растущий объем крови, циркулирующей в организме;
- Повышение тонуса центральной нервной системы;
- Изменение расположения диафрагмы, которая поднимается вверх;
- Рост давления внутри брюшной полости;
- Смещение сердца в грудной клетке;
- Увеличенная частота сокращений сердца.
Организм направляет все свои усилия на улучшение тока крови в плаценте, в матке, ведь это необходимо для обеспечения развивающегося плода кислородом, питательными веществами. В этих обстоятельствах артериальное давление изменяется.
Патологии, приводящие к возникновению гипотонии
Если гипотензия присутствует постоянно и не является причиной описанных выше факторов, то это действительно серьезный повод для посещения врача. В этом случае велика вероятность того, что она является следствием течения серьезных патологических процессов в организме.
Некоторые из них представляют серьезную угрозу для жизни больного.
Причины гипотонии:
- Наследственность. Первичная гипотония не имеет известных причин возникновения. В этом случае она является самостоятельным заболеванием.
- Опухолевые новообразования. Гипотония может возникать на фоне как злокачественных, так и доброкачественных опухолей.
- Ожирение. При лишнем весе на организм постоянно воздействует повышенная нагрузка. Это может приводить к развитию вторичной гипотонии.
- Гормональные заболевания. Например, к такой проблеме может приводить болезнь Аддисона, которая характеризуется недостаточностью надпочечников и их неспособностью продуцировать нужное количество альдостерона, адреналина и кортизола. Также некоторые патологии щитовидки могут становиться причиной гипотонии.
- Внутренние кровотечения. При потере крови всегда развивается острая гипотония.
- Серьезные заболевания почек. Именно почки и надпочечники отвечают за выработку большинства гормонов, а также процессов, необходимых для регулировки давления.
- Отравление.
- Заболевания сердца. Особенно часто возникает такая проблема при сердечной астме и недостаточности этого органа.
- Серьезная аллергическая реакция. Резкое снижение давления может возникать при анафилактическом шоке.
- Язвенная болезнь.
- Геморроидальные кровотечения.
- Серьезные воспалительные и инфекционные заболевания. Например, туберкулез, соркаидоз и т.д.
- Вегето-сосудистая дистония.
Опасно ли такое состояние?
При длительной гипотонии необходима консультация врача. Иначе процесс может перейти в хроническое состояние.
Опасность давления 80 на 40 и даже 85 на 55 проявляется в том, что человек может длительно не ощущать его. Тогда как патологические процессы в его организме продолжают прогрессировать.
Самым опасным последствием гипотонии является инфаркт миокарда.
К другим неприятным последствиям сниженного АД относятся:
- Кардиогенный шок.
- Открытие желудочно-кишечного кровотечения.
- Снижение функционирования надпочечников и щитовидной железы.
А также читайте на нашем сайте: Считаются ли показатели артериального давления 130 на 80 нормальными или нет — что делать мужчинам и женщинам?
Беременность и давление
Во время вынашивания ребенка женщины часто сталкиваются с понижением или увеличением давления. Для них эта ситуация тоже представляет опасность, однако она не всегда является следствием патологий, протекающих внутри организма.
Во время беременности в организме происходят серьезные гормональные перестройки. Это затрагивает и гормоны, регулирующие АД. Поэтому кратковременное отклонение показателей на тонометре в ту или иную сторону – распространенное явление в этот период.
Также организм беременной женщины более чувствителен к различным внешним влияниям. Ведь на него постоянно оказывается усиленная физическая нагрузка, а на поздних сроках на все органы оказывается давление увеличенной в размерах матки.
Нужно понимать что, несмотря на то, что в «интересном положении» низкое артериальное давление не является редкостью, этот симптом нельзя оставлять без внимания. Особенно если давление 80/40 – при беременности.
Выраженная гипотензия может привести к гипоксии плода и даже к выкидышу, поэтому беременным очень важно следить за своим состоянием и стараться избегать негативных влияний извне. Им нужно правильное питание, полноценный отдых, прогулки на свежем воздухе и полное спокойствие.
Как справиться с проблемой?
Если гипотензия развилась у здорового человека на фоне чрезмерных нагрузок и стрессовых ситуаций, следует устранить эти негативные факторы, и уже через несколько часов или дней все придет в норму.
Часто артериальное давление снижается на фоне анемии, патологий нервной системы и щитовидной железы. В этом случае лечится непосредственно та болезнь, которая спровоцировала гипотонию.
Большую роль в нормализации АД играет здоровый образ жизни. Необходимо придерживаться следующих правил:
- Совершать частые прогулки по свежему воздуху.
- Придерживаться умеренных физических нагрузок.
- Принимать ежедневный контрастный душ.
- Питаться сбалансированной пищей.
- Ночной сон должен продолжаться минимум 8 часов.
Если на фоне снижения давления до 80/40 у человека плохое самочувствие — необходимо срочно вызвать врача. В период его ожидания можно предложить больному стакан сладкого чая или кофе, либо несколько капель настойки радиолы розовой, лимонника или элеутерококка.
Поднять давление и удержать его на необходимом уровне часто гораздо сложнее, чем снизить.
Низкое давление как вариант нормы
В некоторых случаях низкое давление может вообще не являться признаком какого-либо отклонения. Иногда это явление вполне нормально и не требует коррекции.
У детей сердечная система находится в стадии формирования. У новорожденных до 2-х месяцев даже показатели 80/60 считаются нормой. И лишь к 12 годам их рабочее давление достигает общепринятой нормы. Поэтому в этом случае очень важно обращать внимание на возраст ребенка.
Также пониженное давление может являться вариантом нормы у тренированных спортсменов. Со временем в их сердечной мышце образуются дополнительные элементы кровеносной системы. Поэтому у них рабочие показатели АД ниже, чем у обычных людей.
В описанных случаях важно обращать внимание, насколько сильно отклонилось давление от нормы для данной группы людей. Однако нужно понимать, что настолько низкие показатели, как 80/40 требуют повышенного внимания в любой ситуации.
Нормальное давление у беременных
Нормы давления у беременных тоже зависят от триместра. В целом оптимальным показателем считается 120-130/80-85. Верхняя допустимая граница – 130-139 мм рт.ст. для систолического и 85-89 мм рт.ст. для диастолического давления. Повышенным считают давление, превышающее 140/90.
По триместрам таблица нормальных значений выглядит так:
| Норма давления | Показатель |
| Первый триместр | 110-120/70-80 |
| Второй триместр | Не выше 130/85 |
| Третий триместр | От 140/90 до 100/60 |
Важно учитывать, что каждый организм индивидуален, и нормальное давление у каждой женщины свое. Именно поэтому показатели АД стоит сравнивать не только с нормами, но и с обычным для себя давлением, при котором женщина хорошо себя чувствует.
Чем опасна гипотензия
Многие люди ошибочно думают, что пониженное давление менее опасно, чем повышенное. Это одна из самых распространенных ошибок! Да, гипотония развивается значительно реже, чем гипотония, но это не делает ее менее опасной.
При гипотензии органы и ткани испытывают не меньшую гипоксию, чем при гипертонии. При длительном течении такого состояния функционирование внутренних органов постепенно ухудшается. Со временем это может приводить к развитию серьезных патологий.
Органы, которые наиболее подвержены негативному влиянию гипотензии, называют органами-мишенями. К ним относят головной мозг, сердце и почки. Именно в них первыми проявляются последствия гипоксии.
Однако другие органы тоже подвержены негативному влиянию гипотонии. Ведь при недостаточном кровообращении, которое присутствует при низком давлении, могут развиваться заболевания костей, суставов, печени и других органов и систем нашего организма.
Кроме того, доказано, что острая гипотензия может становиться причиной возникновения опасных для жизни и здоровья ситуаций. И чем ниже показатели на тонометре, чем выше вероятность их возникновения.
Какие опасные ситуации могут возникнуть из-за гипотензии:
- Инфаркт. При этом при гипотонической форме этого состояния возможно его безболезненное течение. Оно особенно опасно ввиду того, что его не всегда удается вовремя распознать;
- Кома и коллапс;
- Инсульт. Есть медицинские сведения о возникновении инсульта гипотонического типа;
- Выкидыш;
- Остановка сердца;
- Усугубление сердечной ишемии;
- Стенокардия;
- Гипоксия плода. Это может привести к задержке его развития;
- Отмирание клеток головного мозга. Такая ситуация может стать причиной слабоумия;
- Плацентарная недостаточность. Такое состояние тоже представляет угрозу для плода.
Контроль давления – залог здоровья мамы и ребенка
Нередко проблемы с давлением никак не проявляются, пока ситуация не станет по-настоящему угрожающей. Иногда беременные женщины списывают ухудшение самочувствия на свое «интересное положение» и гормональную перестройку, усталость. Но скачки давления в такой период могут иметь достаточно серьезные причины и опасные последствия.
Чем раньше будут выявлены подобные предпосылки, тем проще будет нормализовать состояние здоровья. Вот почему беременным женщинам рекомендуется регулярно контролировать давление, тем более что с современными домашними тонометрами сделать это очень просто.
Диагностика при гипотонии
Если гипотония вызвана негативными влияниями извне, то достаточно лишь устранить внешний фактор, и принять потивогипотензивное средство для ее устранения. Однако, если речь идет о хронической гипотензии, то, скорее всего, ее причина кроется во внутренних патологических процессах.
Гипотонию, вызванную внутренними патологиями, одним симптоматическим лечением устранить не получится. В этом случае состояние больного будет постоянно усугубляться. Поэтому при составлении терапии, очень важно учитывать и то, какое именно заболевание вызвало отклонение показателей на тонометре.
Также нужно понимать, что при длительном течении гипотонии возможно развитие патологий во внутренних органах. И даже при нормализации состояния они будут прогрессировать, ухудшая состояние больного.
Именно поэтому врачи, прежде чем назначать лечение своим пациентам, проводят тщательную диагностику их состояния. Для этого могут использоваться разные методы.
Диагностические методы, применяемые при гипотонии:
- Обычно больному назначается суточный контроль давления и частоты сердцебиения. Это обследование проводится в стационаре, где врач фиксирует нужные ему показатели с помощью прикрепленных к телу больного датчиков.
- ЭКГ. С его помощью можно проверить правильность работы сердца. На основе результатов такой диагностики назначаются дальнейшие обследования.
- МРТ и КТ. Эти методы диагностики необходимы для проверки состояния органов, которые могут вызывать снижение артериального давления. В первую очередь, этим способом обследуют гипофиз и другие отделы головного мозга.
- УЗИ. Этот вариант обследования считается наиболее подходящим для рассмотрения состояния сердца, почек и надпочечников.
- Исследования кала. Этот материал обычно анализируется на предмет наличия в нем частиц крови при подозрении на кровоточащую язву или геморрой.
- Анализ крови и мочи. Кровь и моча исследуются на наличие признаков воспаления, на гормоны, а также на микроэлементы.
Это основные исследования, которые проводятся при низком давлении. Однако врач может назначить и дополнительные варианты диагностики, для уточнения деталей диагноза.
Откуда берется высокое давление?
Высокое давление может сопровождать женщину во время беременности, если и до этого у нее была диагностирована гипертония. В таком случае вдвойне важно контролировать свое состояние и слушать все рекомендации врача. Нельзя принимать те же препараты, что были назначены до беременности, так как они могут повлиять на развитие плода. Есть лекарства, которые не оказывают побочных действий на малыша, — их вам подберет врач.
Есть лекарства против давления, которые не оказывают побочных действий на малыша, — их вам подберет врач.
«Приобрести» высокое давление можно и в результате постоянных стрессов, наследственности, курения, избыточного веса или ожирения, сахарного диабета или иных сопутствующих заболеваний почек, щитовидной железы, надпочечников, гипофиза. В любом случае необходима консультация специалиста, чтобы минимизировать риск развития АГ во время ожидания ребенка. Для этого желательно на этапе планирования беременности устранить все провоцирующие факторы, вылечить сопутствующие заболевания, избавиться от вредных привычек.
Что делать, если давление 80 на 40
Давление 80/40 – это очень низкие показатели. И даже если они не будут еще больше понижаться, то длительное игнорирование такого состояния может привести к необратимым последствиям. Поэтому в таком случае больному действительно необходимо оказание первой помощи.
Что делать, если давление 80/40:
- Прежде всего, необходимо обеспечить свободный доступ кислорода и комфортную температуру в помещении. Для этого необходимо открыть окна, включить вентилятор или кондиционер. Если на пострадавшем находится тесная одежда, ее нужно снять.
- Больного нужно перевести в горизонтальное положение. При этом не нужно подкладывать под голову подушку, а ноги нужно поднять вверх.
- Нужно принять гипертензивное средство. Это может быть современный медикамент или проверенное народное средство, которое есть под рукой. Например, больному можно дать крепкий сладкий кофе.
- Если это не помогло, то может понадобиться введение физиологического раствора для увеличения объема циркулирующей по организму биологической жидкости. Вводится такое средство внутривенно, капельным путем.
Если и этот способ не помог, то больному необходимо вызвать скорую помощь. Дальнейшее лечение будет производиться в стационаре.
Если низкое давление присутствует постоянно, то поход к врачу неизбежен. Специалист выявит причину недомогания и назначит нужное лечение.
Опасности гипотензии для пожилых людей
Основное осложнение низкого давления у пожилого человека – это травмы, вызванные обмороками. Это может произойти на улице, в общественном транспорте, дома… При падении существует риск травмы головы; без оказания первой помощи, последствия могут быть серьезными.
Современная медицина
Лечение гипотонии обычно не ограничивается лишь нормализацией показателей на тонометре. Ведь хроническое пониженное давление обычно является следствием патологических состояний в организме. Поэтому в данном случае терапия подбирается согласно результатам диагностики.
Однако даже если причиной гипотензии являются различные внутренние патологии, на начальных этапах их лечения значения на тонометре все равно могут быть пониженными. В этом случае используются препараты, которые помогают устранить этот симптом и нормализовать состояние больного.
Для повышения давления используются тонизирующие средства. Также гипертензивной способностью обладают сосудосуживающие препараты.
Какие средства наиболее часто используются для повышения давления:
- Элеутерококк (40 капель);
- Пантокрин (40 капель трижды в день);
- Апилак (нужно выпивать одну таблетку трижды в сутки);
- Настойка розовой радиолы (15 капель).
Эти средства обладают достаточно мягким действием. Поэтому их можно использовать в домашних условиях для оказания первой помощи.
На данный момент существует мнение, что первичная гипертония появляется в результате нервных расстройств. Поэтому нередко практикуют лечение такого заболевания антидепрессантами и психотропными препаратами.
Как измерять давление в беременность
Процедура измерения давления занимает всего несколько минут, но помогает предотвратить очень серьезные проблемы со здоровьем. Современные автоматические тонометры практически все делают сами, нужно регулярно их использовать и соблюдать некоторые правила:
- Выполнять измерения в одно время дня, чтобы показатели не изменялись под влиянием колебаний гормонального фона, биологических ритмов организма;
- Не измерять давление непосредственно после нагрузки, включая прогулку – в таком состоянии давление может временно повышаться, в этом нет ничего страшного;
- Не проводить измерения меньше, чем через час после приема пищи – на фоне активной деятельности системы пищеварения объем крови перераспределяется, поэтому результат будет необъективным;
- Измерять давление в положении сидя, рука лежит на крышке стола, мышцы расслаблены;
- Не двигаться, не разговаривать в ходе измерения.
Не стоит измерять давление в состоянии сильного волнения. Сначала необходимо успокоиться, полежать несколько минут. Повторное измерение проводится не раньше, чем через 10 минут, если в этом есть необходимость.
Народные средства, которые всегда под рукой
Лекарства с гипертензивными свойствами не всегда имеются под рукой. К счастью, при низком давлении можно использовать некоторые продукты, которые легко найти на кухне практически у каждого человека.
Народные средства для повышения давления:
- Горячий кофе. Больному можно дать выпить чашку крепкого сладкого горячего кофе. Кофеин очень хорошо поднимает давление.
- Крепкий черный чай с сахаром. В этом напитке содержится аналог кофеина – танин, поэтому чай тоже поможет повысить давление.
- Горячий зеленый чай с сахаром. Зеленый чай должен быть именно горячим, так как этот напиток в холодном виде обладает противоположными свойствами.
- Женьшень также способствует повышению давления. Можно использовать чай с женьшенем или настойку из этого растения.
- Лимонник китайский. Его тоже используют в виде отваров и настоек.
Все напитки при гипотензии должны быть горячими. Ведь именно в таком виде они оказывают наиболее выраженное гипертензивное действие.
Также важно добавлять в такие напитки сахар. Глюкоза способствует повышению давления, а также дает организму нужную при упадке сил энергию.
Как понизить давление?
Самолечение во время беременности противопоказано. Препараты, которые помогли кому-то из ваших близких, могут оказать негативное воздействие на ваше здоровье и здоровье малыша. Поэтому все лекарства должен назначать врач после проведения комплексного обследования. Стоит отказаться от самостоятельного выбора растительных лекарственных средств и биологически активных добавок. Беременность является противопоказанием для приема большинства из них. Они могут усилить или замедлить действие принимаемых вами лекарств, спровоцировать аллергию и ряд других осложнений. Чтобы давление оставалось в норме, важно контролировать свой вес, заниматься физкультурой (естественно, в разумных пределах и после консультации с врачом), исключить из своего рациона продукты, повышающие давление (кофе, крепкий черный чай, шоколад), отказаться от вредных привычек. Высокое давление — состояние, с которым можно и нужно бороться, особенно во время беременности. Чтобы не допустить развития осложнений, связанных с АГ, достаточно контролировать давление и соблюдать простые рекомендации врача. И тогда вы и ваш малыш будете здоровы.
Теги:
- Давление
- беременности
- осложнения
Чтобы оставить комментарий — необходимо быть авторизованным пользователем
ГЕСТОЗ У БЕРЕМЕННЫХ Вопросы диагностики и акушерской тактики
Является ли гестоз беременных самостоятельным заболеванием?
От чего зависит течение гестоза?
Какие степени нефропатии принято различать?
Какую патогенетическую терапию назначают при гестозе беременных?
Гестоз беременных представляет собой синдром полиорганной функциональной недостаточности, который развивается в результате беременности или обостряется в связи с беременностью. Основные его симптомы: патологическое увеличение массы тела, отеки, артериальная гипертензия, протеинурия, приступы судорог и/или кома. Гестоз беременных — не самостоятельное заболевание, это синдром, обусловленный несоответствием возможностей адаптационных систем организма матери адекватно обеспечить потребности развивающегося плода. Реализуется это несоответствие через различную степень выраженности перфузионно-диффузионной недостаточности плаценты.
Выделяя отдельно гипертонию и протеинурию в группе гестозов, большинство зарубежных авторов при сочетании симптомов (отеки, протеинурия, гипертензия), независимо от степени их выраженности, определяют подобное состояние как преэклампсию. Таким образом подчеркивается трудность определения степени тяжести гестоза.
В нашей стране принята классификация, включающая четыре клинические формы гестоза: водянку, нефропатию, преэклампсию и эклампсию. Некоторые авторы признают существование еще одной моносимптомной клинической формы — гипертонии беременных, а также делят поздний гестоз на «чистый» и «сочетанный», т. е. развивающийся на фоне существовавших до беременности хронических заболеваний.
Распространенность гестоза остается высокой (около 12—27%) и не имеет тенденции к снижению. Его течение во многом зависит от предшествующих заболеваний, в связи с чем выделяют неосложненные и сочетанные (осложненные) формы гестоза.
Тяжело и с неблагоприятными последствиями для плода и новорожденного протекает гестоз на фоне заболеваний почек. В последние годы отмечен рост числа случаев почечной патологии у беременных. Так, гестационный пиелонефрит определяется у 6—8% беременных, гломерулонефрит — у 0,1-0,2%.
Гестоз на фоне заболеваний почек развивается с 18—22 недели беременности. Раннее начало гестоза всегда должно настораживать — речь может идти о сочетанной форме заболевания. Наличие этого диагноза следует уточнить, так как лечение сочетанных форм имеет свои, очень существенные особенности. У беременных с заболеваниями почек и гестозом, особенно при выраженной гипертензии, нередко (5-6%) отмечается преждевременная отслойка нормально расположенной плаценты с тяжелыми последствиями для здоровья матери и плода.
Как правило, тяжело протекает гестоз на фоне гипертонической болезни. Даже нейроциркуляторная дистония по гипертоническому типу в сочетании с гестозом у некоторых женщин определяет тяжелое течение заболевания.
Гестоз, видимо, развивается в результате дисбаланса между материнскими антителами и антигенной структурой плода. При беременности, осложненной гестозом, увеличивается выработка антител и количество циркулирующих иммунных комплексов. Отложение этих комплексов на поверхности эндотелия вызывает агрегацию тромбоцитов, повреждение тканей, отложение фибрина. Кроме прямого повреждающего действия антител, они снижают синтез простациклина и тем самым нарушают способность сосудистой стенки предупреждать сосудистый спазм, агрегацию тромбоцитов и внутрисосудистый тромбоз. Снижение простациклина происходит параллельно повреждению эндотелиальных клеток. Возникают иммунные васкулиты с хориондецидуальными повреждениями, высвобождением тканевого тромбопластина, фибрина, фибриногена. Повреждение эндотелия вызывает ряд негативных последствий, которые наиболее ярко проявляются в виде гипертензии, протеинурии и отеков. Повреждение эндотелия довольно распространено, что позволяет отнести тяжелый гестоз в группу заболеваний эндотелия и обосновать неизбежность развития полиорганной недостаточности при этой патологии беременности.
Способность эндотелиальных клеток вырабатывать простациклин уменьшается при гипертонической болезни, сахарном диабете, ожирении, поэтому гестоз быстрее возникает на фоне сопутствующей экстрагенитальной патологии и всегда сопровождается тяжелой полиорганной недостаточностью. У беременных с пиелонефритом повышается уровень эндотоксина в крови с одновременным снижением антиэндотоксиновых антител. На фоне иммунного васкулита снижается выработка простациклина и увеличивается количество тромбоксана, что с ростом легочного и периферического сосудистого сопротивления ведет к повышению тонуса артериол, спазму сосудов головного мозга, агрегации тромбоцитов и ДВС-синдрому.
Существенный момент — определение степени тяжести гестоза. Не вызывает сомнения, что сочетанная форма гестоза может считаться наиболее тяжелой. Раннее начало гестоза и его наличие в течение более чем трех недель должны учитываться как неблагоприятные прогностические признаки.
Принято различать III степени нефропатии. При I степени возникают отеки ног, артериальное давление повышено на 25—30% (около 150/90 мм рт. ст.), отмечается умеренная протеинурия (до 1,0 г/л). При II степени заболевания выявляются выраженные отеки ног, брюшной стенки, артериальное давление повышается на 40% по отношению к начальному уровню (170/100 мм рт. ст.), протеинурия более выражена (от 1,0 до 3,0 г/л). Для III степени характерны резко выраженные отеки ног, брюшной стенки, лица, повышение артериального давления по отношению к его начальному уровню более чем на 40% (выше 170/100 мм рт. ст.) и выраженная протеинурия с содержанием белка в моче (более 3,0 г/л). Это деление не всегда оправдывает себя на практике, так как и при нефропатии II степени (а иногда и I степени) возможны тяжелые осложнения и развитие в преэклампсии и эклампсии. Поэтому многие акушеры выделяют легкую и тяжелую формы нефропатии. Тяжелая нефропатия может рассматриваться как преэклампсия; больные при этом нуждаются в интенсивной терапии, а при недостаточной ее эффективности — в немедленном родоразрешении.
Классическая «триада» симптомов наблюдается в 28—50% случаев. В настоящее время клиническое течение гестоза характеризуют стертость течения и увеличение числа малосимптомных, атипичных форм заболевания. Однако эти формы гестозов не менее опасны, чем осложнение с выраженными симптомами.
Диагноз заболевания и определение степени его тяжести должны быть основаны на оценке изменений сердечно-сосудистой системы, функции печени, почек, легких, нервной системы и состояния плода. Основной признак гестоза — гипертензивный синдром. Важны не абсолютные цифры максимального и минимального артериального давления, а повышение давления по сравнению с исходным, а также изучение его в динамике.
Особое значение имеют повышение диастолического и уменьшение пульсового давления (до 30 мм рт. ст. и ниже). Выявлена зависимость между тяжестью гестоза и степенью асимметрии артериального давления: чем выраженнее асимметрия, тем тяжелее протекает гестоз. Уже при нетяжелом течении гестоза существенно нарушается центральная гемодинамика. Снижается объем циркулирующей крови, центральное и периферическое венозное давление, уменьшается величина сердечного выброса, повышается периферическое сосудистое сопротивление, отмечаются метаболические нарушения в миокарде. Высокие показатели гематокрита (более 0,42 мг/л) свидетельствуют о тяжелой степени гестоза.
О степени тяжести гестоза можно судить по нарушению функции почек. Для определения выраженности протеинурии целесообразно исследование суточной порции мочи, так как выделение белка в течение суток может значительно варьировать. Раньше других страдает концентрационная функция почек. Параллельно нарастанию тяжести гестоза снижается суточный диурез. О нарушении азотовыделительной функции почек при гестозе судят по повышению концентрации мочевины и креатинина в крови.
Наиболее характерными признаками поражения печени является нарушение ее белково-образовательной и антитоксической функции. Количество белка в плазме крови у больных с гестозом значительно снижается, так же как и величина коллоидно-онкотического давления плазмы. Наиболее резко уменьшается содержание альбумина. Гипопротеинемия является не только следствием нарушения белково-образовательной функции печени, но и зависит от потери белка во внеклеточное пространство и выделения его с мочой за счет повышенной проницаемости сосудистой стенки.
Изменения центральной и периферической нервной системы могут возникать периодически и быстро исчезать, но в ряде случаев они носят стойкий патологический характер. Головная боль, нарушение зрения, тошнота, рвота, различной степени нарушения сознания являются признаками гипертензивной энцефалопатии.
Прогрессирующий гестоз с длительным нарушением микроциркуляции в конечном счете приводит к развитию внутричерепной гипертензии, острым нарушениям мозгового кровообращения, появлению судорожной готовности, развитию эклампсии и коматозного состояния.
У больных с тяжелыми формами гестоза наблюдаются нарушения функции дыхания, причем при эклампсии может развиться острая дыхательная недостаточность, проявляющаяся двигательным возбуждением, цианозом, одышкой, расстройством ритма дыхания.
Тромбоцитопения разной степени тяжести отмечается почти у 1/3 беременных с гестозом. Более того, тромбоцитопения может на несколько недель «опережать» другие проявления этого осложнения. Чем тяжелее гестоз, тем более выражено уменьшение количества тромбоцитов. Тромбоцитопения может отмечаться и при отсутствии выявляемых изменений в системе свертывания. Поэтому рекомендуется обязательно сделать анализ на содержание тромбоцитов в рамках общего обследования с целью оценки состояния беременных и ухода за ними в поздние сроки беременности. Степень тромбоцитопении соответствует степени риска для плода, независимо от тяжести клинического состояния больной.
Характерные для гестоза сосудистые нарушения влекут за собой ухудшение доставки кислорода и других метаболитов к тканям матери и плода. Отмечается прямая зависимость между степенью нарушения кислородного снабжения тканей, состоянием плода и тяжестью гестоза. Наблюдаются выраженные дистрофические изменения эндотелия сосудов (облитерирующий ангиит), отек и склероз стромы ворсин, а также тромбоз их сосудов и межворсинчатого пространства, ишемические нефриты, кровоизлияния в децидуальную оболочку и строму ворсин, ретроплацентарная гематома, некроз отдельных ворсин, утолщение базальной мембраны трофобласта. Одновременно в плаценте снижается содержание эстрогенных гормонов и прогестерона, что, вероятно, обусловлено ее гипоксией (при выраженной ишемии плаценты синтез прогестерона блокируется). Наряду с деструктивными поражениями в плаценте при гестозе обнаруживаются такие компенсаторно-приспособительные изменения, как гиперваскуляризация, полнокровие ворсин, пролиферация эпителия, развитие новых ворсин. Однако, несмотря на увеличение массы плаценты, в полной мере эти изменения предупредить гипоксию плода не могут.
При гестозах наблюдается активация процессов перекисного окисления липидов (ПОЛ). Продукты ПОЛ являются высокотоксичными веществами, повреждающими мембраны. Известно, что имеющаяся при гестозе гипоксия матери и плода создает благоприятные условия для так называемого оксигеназного пути утилизации кислорода. Кроме того, гестоз сопровождается снижением содержания таких эндогенных антиоксидантов, как витамины, особенно витамина Е. Поэтому в комплексную терапию гестоза целесообразно включать витамины.
Диффузионная недостаточность плаценты в основном связана с утолщением синцитикапиллярной мембраны (отек, воспалительная инфильтрация), что, безусловно, затрудняет газообмен через плаценту и существенно ухудшает ее негазообменные функции (барьерную, фильтрационно-очистительную, терморегуляционную, метаболическую, эндокринную, иммунную и др.) либо изменяет физико-химические характеристики ткани, входящей в состав плацентарной мембраны (фиброз и т. д.). Нарушения перфузии и диффузии тесно связаны друг с другом. Но существует и плацентарная перфузионно-диффузионная недостаточность с синдромом мозаичного поражения плаценты, с тромбозом и ишемией на одном участке, с геморрагией и отеком — на другом.
Важным аспектом являются показания к родоразрешению беременных с различной степенью тяжести гестоза. Длительное течение гестоза часто оказывается более неблагоприятным фактором для матери и плода, чем выраженность его клинических проявлений. При длительном течении заболевания неизбежны хроническая гипоксия, хронические нарушения периферического кровообращения с развитием синдрома ДВС. Чем тяжелее заболевание, тем менее длительным должно быть его лечение, тем раньше нужно ставить вопрос о родоразрешении. Нередко родоразрешение является основным методом лечения гестоза, а иногда и единственной возможностью спасения матери и плода.
Родоразрешение для больных с гестозом представляет дополнительную нагрузку, в связи с чем больную следует готовить к нему, применяя интенсивную терапию и тщательно оценивая ее эффективность. Нужно помнить, что родоразрешение является одним из элементов комплексной терапии и осуществляется гораздо бережнее при соответствующей подготовке.
Немедленное родоразрешение необходимо обеспечить при эклампсии, тяжелых осложнениях гестоза (эклампсическая кома, острая почечно-печеночная недостаточность, кровоизлияние в мозг, отслойка сетчатки глаза).
Срочное родоразрешение показано при отсутствии эффекта от интенсивной терапии преэклампсии в течение 4—6 ч, тяжелой нефропатии — 1-2 дней, нефропатии средней тяжести — 5—7 дней, легкой нефропатии — 12—14 дней. Дополнительным показанием к родоразрешению являются признаки фетоплацентарной недостаточности (внутриутробная гипоксия и гипотрофия плода). При необходимости родоразрешения у беременных с нефропатией и готовности организма к родам (при биологической «зрелости» шейки матки) методом выбора является родовозбуждение после амниотомии. При отсутствии родовой деятельности в течение 2-3 ч после амниотомии следует приступить к родовозбуждению путем внутривенного капельного введения окситоцина, простагландина или их сочетания. При «незрелой» шейке матки для родовозбуждения целесообразнее использовать простагландины. При невозможности вызвать роды вопрос решается в пользу абдоминального родоразрешения.
У некоторых больных с гестозом оперативное родоразрешение путем кесарева сечения наиболее целесообразно. При решении вопроса о производстве кесарева сечения у больных с тяжелыми формами гестоза следует тщательно оценивать состояние матери, плода, эффективность интенсивной терапии. Кесарево сечение целесообразно производить у женщин с тяжелой нефропатией при неподготовленных родовых путях, при отсутствии эффекта от интенсивной терапии в течение суток. Оно показано также при отсутствии эффекта от родовозбуждения у больной с тяжелой нефропатией, а также при возникновении аномалий родовой деятельности; у больной с эклампсией в родах при отсутствии условий для быстрого родоразрешения через естественные родовые пути. Кесарево сечение является методом выбора при преэклампсии, не поддающейся интенсивной терапии в течение 3-5 ч, при невозможности родоразрешения через естественные родовые пути.
Во время родов течение гестоза, как правило, усугубляется, и нетяжелая нефропатия может приобретать признаки тяжелой с сомнительным прогнозом и возможностью тяжелых осложнений. В связи с этим особого внимания заслуживают детали ведения родов у больных гестозом.
При родах необходимо проводить тщательный контроль за состоянием гемодинамики, дыхания, функции почек, печени и биохимических показателей, родовой деятельности и состоянием плода.
В случае утомления роженицы и недостаточной эффективности родовой деятельности показано применение лечебного акушерского сна.
Частью патогенетической терапии является обезболивание родов, которое должно быть тщательным и адекватным. Выбор способа обезболивания родов зависит от степени тяжести гестоза. При нефропатии I степени достаточно использование промедола в сочетании со спазмолитическими и седативными средствами. При нефропатии II-III степени методом выбора является длительная перидуральная анестезия.
Опасность возникновения эклампсии, кровоизлияния в мозг, сетчатку глаза особенно увеличиваются во втором периоде родов в связи с резко возрастающей во время потуг физической и эмоциональной нагрузкой, ведущей к повышению артериального и внутричерепного давления. Для обезболивания во втором периоде родов можно применять ингаляцию закисью азота с кислородом и пудендальную анестезию.
Применяющиеся с целью лечения гестозов седативные, аналгезирующие, ганглиоблокирующие и спазмолитические средства одновременно регулируют сократительную деятельность матки, поскольку приводят к нормализации нарушенных нейродинамических процессов в высших отделах ЦНС, являющихся одной из основных причин аномалии родовых сил. В то же время нужно помнить, что чрезмерное использование большого количества седативных и наркотических средств может стать причиной нарушения ауторегуляции с последующим ухудшением таких жизненно важных процессов, как гемодинамика, дыхание, эндокринная регуляция и др. Подобное состояние на современном этапе трудно контролировать. С целью снижения внутриматочного и внутрибрюшного давления показано раннее вскрытие плодного пузыря.
Гипотензивная терапия при родах осуществляется внутривенным введением серно-кислого магния, дибазола, спазмолитических препаратов. По мере развития родовой деятельности гипотензивную терапию следует проводить более интенсивно, поскольку артериальное давление имеет тенденцию к повышению.
При подъеме артериального давления и отсутствии эффекта от примененных ранее гипотензивных средств целесообразно использование ганглиоблокаторов под постоянным контролем артериального давления. Снижение артериального давления под воздействием ганглиоблокаторов является следствием увеличения сосудистого русла. В результате уменьшения периферического сопротивления происходит перераспределение крови в мелкие сосуды большого круга кровообращения.
Появление неврологической симптоматики (головная боль, тошнота, рвота), нечувствительность роженицы к медикаментозной терапии, признаки угрожающей асфиксии плода являются показаниями к окончанию родов с помощью акушерских щипцов или экстракции плода за тазовый конец (при мертвом плоде — плодоразрушающей операции) под наркозом. При гестозе не используют вакуум-экстракцию плода, так как она не отвечает основной цели — исключению потуг — и может привести к травматизации плода.
В настоящее время расширены показания к кесареву сечению при эклампсии. К ним относятся — отсутствие быстрого эффекта от применения комплексной интенсивной терапии у беременных и рожениц в первом периоде родов (в течение 1-2 ч), неподготовленные родовые пути у беременных даже при наличии достаточного эффекта от проведения комплексной интенсивной терапии, осложненное течение родов (нарушение сократительной деятельности матки, острая гипоксия плода и др.).
При подготовленных родовых путях и доношенной беременности возможно родовозбуждение путем амниотомии и введения окситоцина и простагландинов. Во втором периоде показано выключение потуг с помощью акушерских щипцов. При незрелом плоде решение об оптимальном времени родоразрешения беременной с эклампсией проводиться с учетом определения степени риска недоношенности и, с другой стороны, опасности продолжения беременности как для матери, так и для плода.
В последние годы тактика превентивного кесарева сечения у беременных с эклампсией пересматривается благодаря наличию методов мониторного контроля за функциональным состоянием жизненно важных органов и систем матери и плода. Установлено, что сократительная деятельность матки после перенесенных судорожных припадков у большинства женщин не нарушается, следовательно, проведение родов через естественные родовые пути на фоне вспомогательной вентиляции и комплексной интенсивной терапии возможно.
Противосудорожная и гипотензивная терапия с применением адекватной аналгезии должна продолжаться на протяжении всего родового акта. Больной необходимо находиться в положении на боку для профилактики развития синдрома нижней полой вены. Перидуральная анестезия может быть использована только при необходимости и проводиться лишь опытным анестезиологом.
В третьем периоде и сразу после родов артериальное давление часто повышается вследствие увеличения периферического сопротивления, вызванного прекращением маточно-плацентарного кровотока и аутотрансфузией крови в матке. Для предотвращения осложнений в течение первых 60 мин после родов всех больных с тяжелой формой гипертензии необходимо обследовать; величину АД и частоту сердечных сокращений следует измерять каждые 15 мин. При тенденции к артериальной гипертензии дозу гипотензивных препаратов повышают и продолжают антисудорожную терапию в течение 24 ч после родоразрешения.
С практической точки зрения опасна не степень тяжести артериальной гипертензии, а связанные с резкими колебаниями АД осложнения, которые и являются причиной смерти плода, отставания его в развитии, гипоксии, преждевременных родов, преждевременной отслойки нормально расположенной плаценты. Поэтому при выявлении стойкой гипертензии беременных госпитализируют и назначают следующее лечение:
- постельный режим в положении на боку во избежании аортокавальной гипотензии и провокации ишемии почек;
- седативные препараты, которые оказывают успокаивающее действие, подавляют чувство тревоги, внутренней напряженности, снижают повышенную возбудимость;
- гипотензивные препараты, применяемые в комплексе со средствами, улучшающими внутриплацентарную перфузию.
В. Н. Кузьмин, доктор медицинских наук, профессор МГМСУ, Москва