Записаться к врачу
Вызов педиатра на дом
Наши врачи
Наши цены
11 Ноября 2021 г.
Автор статьи: Морозова Екатерина Вячеславовна
Врач-педиатр, кандидат медицинских наук, член Союза педиатров России
Стаж: 15 лет
+ Записаться на прием
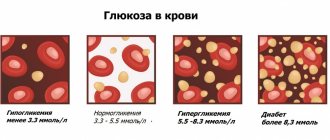
У любого заболевания имеется своя первопричина. Причем она может быть как врожденной, так и приобретенной. Одна из самых важных управляемых переменных в жизнедеятельности организма – уровень глюкозы в крови или гликемия. Это самый главный источник энергии, который обеспечивает нормальную работу всех органов и тканей. Отклонение от нормы может стать провоцирующим фактором развития различных заболеваний. Поэтому крайне важно контролировать сахар в крови у детей и взрослых.
Каким методом производится забор крови на сахар
Как правило, такой анализ сдается в лабораторных помещениях. Кровь на анализ у малыша обычно берут из пальца. Забор крови, как и у взрослых, требует определенной подготовки перед анализом. Концентрация уровня глюкозы достигает максимального уровня в течение 2 часов после еды. По этой причине анализ проводится натощак. Последнее употребление еды должно быть не менее, чем за 9–12 часов перед сдачей крови, иначе результат будет неточным. Поэтому высчитав время до анализа, покормите ребенка плотно за ужином, поскольку утром придется обойтись без завтрака. Употребление воды следует свести к минимуму. И также стоматологи советуют не чистить зубы перед анализом, чтобы сахар из зубной пасты не попал в организм ребенка через десны. При завышенных показателях назначается повторный анализ, чтобы убедиться в точности результата. Иногда назначается исследование крови на уровень гликированного гемоглобина.
Существует ли вероятность, что результаты анализа будут неточными?
К сожалению, анализы не всегда показывают достоверный результат. Если показатель превышает нормальный уровень глюкозы, лечащий врач обычно назначает повторный анализ, чтобы исключить ошибку в лаборатории. Пациентам, в свою очередь, необходимо выполнять предписанные рекомендации, чтобы исключить неверные результаты со своей стороны.
Таблица норм глюкозы в крови у детей
| Возраст | Положенный результат (ммоль/л) |
| до года | 2.7 – 4.3 |
| 1 год | 3.3 – 5 |
| 2 года | 3.3 – 5 |
| 3 года | 3.3 – 5 |
| 4 года | 3.3 – 5 |
| 5 лет | 3.3 – 5 |
| 6 лет | 3.3 – 5,5 |
| 7 лет | 3.3 – 5,5 |
| 8 лет | 3.3 – 5,5 |
| 9 лет | 3.3 – 5,5 |
| 10 лет | 3.3 – 5,5 |
| старше 11 | 3.3 – 5,5 |
Первый результат анализов может быть недостоверным, для подтверждения результата специалисты назначают повторное исследование
4,3 ммоль/л является допустимым результатом содержания глюкозы в крови у новорожденных, у подростков содержание сахара не должно превышать 5,5 ммоль/л.
Если вы получили результаты анализов, и они выше нормы, но не достигают критической отметки – это не значит, что все в порядке и можно бездействовать. Чтобы избежать развития сахарного диабета у вашего чада уже следует принимать меры для понижения/повышения уровня сахара. До официального диагноза «преддиабет» может пройти много времени, тем не менее осложнения уже будут развиваться, и многие из них необратимые. На сегодняшний день ученые еще не придумали способ восстанавливать сосуды, поврежденные заниженным уровнем сахара в крови.
ВАЖНО! От 10 до 12 лет наблюдаются некоторые отклонения содержания моносахарида в крови от нормы.
Если ваш малыш захотел сладкого, отдавайте предпочтение фруктам или ягодам – это вкусно и более полезно для его организма
Как записаться к эндокринологу
Если вы ищете высококвалифицированного эндокринолога в центре Москвы, то вы можете обратиться в АО «Медицина» (клиника академика Ройтберга). Специалисты назначат все необходимые анализы, проведут осмотр и поставят диагноз.
Врачи подбирают индивидуальный метод лечения, что повышает эффективность действий.
Наш многопрофильный медицинский центр располагается в ЦАО по адресу: Москва, 2-й Тверской-Ямской переулок, дом 10 (метро «Маяковская»).
Записаться на прием к специалистам вы можете через специальную форму на сайте или позвонив по телефону +7.
Почему повышается
Высокая степень содержания декстрозы в крови предупреждает о возникновении сахарного диабета у детей. И также превышение нормы сахара в крови у детей может быть из-за следующих факторов:
Почему у новорожденного низкий сахар в крови
- неправильная подготовка перед сдачей анализа (несоблюдение временного ограничения в приеме пищи, психологические или физические нагрузки незадолго до исследования);
- поражение щитовидной железы (инсулинома), надпочечников или гипофиза;
- нарушение нормальной работы поджелудочной железы (недостаточное выделение инсулина организмом);
- ожирение любой степени (проблемы с обменом веществ в организме);
- частое употребление противовоспалительных медикаментозных препаратов;
- неправильный рацион.
Почти в 100% случаев у детей до 12 лет встречается сахарный диабет 1 типа. Это обусловлено выработкой инсулина в недостаточных количествах, а именно он оказывает гипогликемическое действие.
Симптомы заболевания
У детей сахарный диабет развивается бурно. Он сопровождается сильной жаждой и обильным мочеиспусканием, повышенным аппетитом и стремительным похудением, быстрой утомляемостью. Возможны и другие проявления болезни: сухость кожного покрова и слизистых оболочек, шелушение кожи и гнойничковые поражения, опрелости, сухая себорея, появление заед, кандидозный стоматит, микозы, фурункулез. У мальчиков развиваются баланопоститы, а у девочек – вульвиты, нарушается менструальный цикл. У грудных детей заподозрить сахарный диабет можно по липкой моче и «крахмальным пятнам», из-за которых пеленки становятся жесткими и хрустящими. При отсутствии лечения уже через 1-3 месяца проявляются различные осложнения: функциональные шумы в сердце, тахикардия, гепатомегалия, кетоацидоз, диабетическая кома.
Чем младше заболевший ребенок, тем тяжелее протекает болезнь и тем чаще развиваются осложнения.
Почему снижается
Чаще всего это происходит из-за гиперактивности подростка. Дети зачастую непоседливы, это приводит к нерациональному использованию энергии.
Концентрация глюкозы в крови на низкой отметке объясняется следующими факторами:
- обезвоживание организма;
- неправильный рацион питания;
- нарушения в работе щитовидной железы (инсулинома);
- отравление организма мышьяком или хлороформом;
- нарушения в центральной нервной системе или травмы головного мозга;
- поражение желудочно-кишечного тракта (гастрит, панкреатит, энтерит);
- тяжелые хронические заболевания;
- неадекватное использование физической энергии;
- несвоевременное питание или его длительное отсутствие (глюкозное голодание).
Не злоупотребляйте медикаментозными препаратами. Лучшее решение в борьбе с сахарным диабетом – соблюдение предписанной диеты
Гипогликемическое состояние у детей
Редкий случай органического гиперинсулинизма у ребенка 3 месяцев
Уровень глюкозы в крови натощак у практически здорового человека колеблется от 3,3 до 5,5 ммоль/л при определении глюкозооксидазным методом. На протяжении суток глюкоза в плазме крови в норме может колебаться от 2,8 до 8,8 ммоль/л. Содержание глюкозы в крови ниже 2,7 ммоль/л принято называть гипогликемией.
Основная причина гипогликемического симптомокомплекса — гиперинсулинизм.
Гиперинсулинизм — патологическое состояние организма, обусловленное абсолютным или относительным избытком инсулина, вызывающим значительное снижение содержания сахара в крови; как следствие возникают дефицит глюкозы и кислородное голодание мозга, что ведет к нарушению в первую очередь высшей нервной деятельности.
Абсолютный гиперинсулинизм — это состояние, связанное с патологией инсулярного аппарата (первичный органический гиперинсулинизм). Наиболее частыми причинами органического гиперинсулинизма являются инсулинома — опухоль b-клеток островков Лангерганса, секретирующая избыточное количество инсулина (у взрослых и детей старшего возраста) и незидиобластоз — гиперплазия островков поджелудочной железы (у детей первого года жизни). Еще одна нередкая причина гиперинсулинизма у детей младшего возраста — функциональный гиперинсулинизм новорожденных от матерей с сахарным диабетом.
Доброкачественную аденому островков Лангерганса впервые обнаружил в 1902 году во время вскрытия Николлс. В 1904 году Л. В. Соболев описал «струму островков Лангерганса». В 1924 году Гаррис и отечественный хирург В. А. Оппель независимо друг от друга описали симптомокомплекс гиперинсулинизма. В этом же году Г. Ф. Ланг наблюдал множественный аденоматоз панкреатических островков. В России успешная операция удаления инсулиномы была выполнена в 1949 году А. Д. Очкиным, а в 1950 году — О. В. Николаевым. Инсулин-секретирующая опухоль описана во всех возрастных группах, от новорожденных до престарелых, однако чаще она поражает людей трудоспособного возраста — от 30 до 55 лет. Среди общего числа больных дети составляют всего около 5%. 90% инсулином — доброкачественные. Около 80% из них — солитарные. В 10% случаев гипогликемия обусловлена множественными опухолями, 5% из них — злокачественные, а 5% составляет незидиобластоз (Антонов А. В. Клиническая эндокринология, 1991).
Термин незидиобластоз введен Г. Лейдло в 1938 году. Незидиобластоз — это тотальная трансформация протокового эпителия поджелудочной железы в b-клетки, продуцирующие инсулин. У детей первого года жизни это наиболее частая причина органического гиперинсулинизма (лишь 30% гиперинсулинизма у детей обусловлено инсулиномой, 70% — незидиобластозом). Это генетически обусловленное заболевание.
Диагноз устанавливается только морфологически после исключения инсулиномы. Клинически он проявляется тяжелыми, трудно поддающимися коррекции гипогликемиями, вследствие чего при отсутствии положительного эффекта от консервативного лечения придется прибегать к уменьшению массы ткани поджелудочной железы. Общепринятый объем операции — 80 — 95% резекции железы.
Инсулиномы у детей встречаются исключительно редко и располагаются либо в хвосте, либо в теле поджелудочной железы. Их диаметр колеблется от 0,5 до 3 см. Малые размеры инсулином создают сложности для диагностики (информативность УЗИ-метода — не более 30%). Для определения локализации инсулиномы применяют селективную ангиографию, КТ и МРТ или сканирование с изотопом октреотида (аналог соматостатина). Наиболее информативной является ангиография с селективным забором крови из вен поджелудочной железы (60 — 90%).
Инсулинома проявляется более или менее резким падением уровня сахара крови, что обусловлено повышенной секрецией инсулина в кровь. Радикальным методом лечения инсулиномы является хирургический (инсулиномэктомия ), прогноз в большинстве случаев благоприятный (88 — 90%) при своевременном оперативном вмешательстве.
Органический гиперинсулинизм (инсулинома, незидиобластоз) является причиной тяжелых панкреатических гипогликемий с падением сахара крови до 1,67 ммоль/л и ниже (во время приступа). Эти гипогликемии всегда некетотические (ацетон в моче отрицательный за счет подавления процессов липолиза).
Наиболее часто в клинической практике встречаются кетотические гипогликемии (с ацетонурией). Кетотические гипогликемии являются внепанкреатическими и могут быть эндокринно- и неэндокриннозависимыми. Они сопровождаются относительным гиперинсулинизмом, то есть не связанным с патологией инсулярного аппарата поджелудочной железы (вторичный, функциональный, симптоматический гиперинсулинизм). Относительный гиперинсулинизм обусловлен повышением чувствительности организма к нормально выделяемому b-клетками панкреатических островков инсулину или нарушением компенсаторных механизмов, участвующих в регуляции углеводного обмена и в инактивации инсулина.
Эндокриннозависимые кетотические гипогликемии (без повышения уровня инсулина в крови) выявляются при недостаточности контринсулиновых гормонов у больных с гипофункцией передней доли гипофиза (церебрально-гипофизарный нанизм, изолированный дефицит СТГ, гипопитуитаризм), щитовидной железы (гипотиреоз), коры надпочечников (болезнь Аддисона).
Без повышения уровня инсулина могут протекать внепанкреатические гипогликемии, встречающиеся при экстрапанкреатических опухолях (грудной клетки, брюшной полости, ретроперитонеальные и т. д.), гипогликемии, сопровождающие диффузные заболевания печени, хроническую почечную недостаточность. У детей первого года жизни причиной кетотических неэндокринозависимых гипогликемий (без гиперинсулинизма) являются врожденные энзимопатии (гликогенозы).
В клинической практике часто встречаются реактивные гипогликемии — функциональный гиперинсулинизм при вегетососудистой дистонии. Они наблюдаются у лиц с ожирением, у детей-невротиков дошкольного возраста на фоне ацетонемических рвот из-за нарушения процессов глюконеогенеза и т. д.
Нередки также гипогликемии экзогенной природы (вызванные введением инсулина, сахароснижающих средств, салицилатов, сульфаниламидов и других лекарственных средств).
При функциональном гиперинсулинизме гипогликемии клинически менее выражены, содержание сахара крови не падает ниже 2,2 ммоль/л.
Обнаружить гипогликемию можно по клиническим признакам, чаще же сниженный уровень сахара в крови является лабораторной находкой. Достоверным считается выявление гипогликемии в ранние утренние часы или натощак перед завтраком в капиллярной крови не менее 2 — 3 раз (при отсутствии четких клинических данных). Показанием для обследования в стационаре является классическая клиника гиперинсулинизма или трижды подтвержденная утренняя гипогликемия (без клинических проявлений) ниже возрастных показателей (снижение гликемии натощак для новорожденных — менее 1,67 ммоль/л, 2 месяца — 18 лет — менее 2,2 ммоль/л, старше 18 лет — менее 2,7 ммоль/л).
Для гипогликемической болезни патогномоничной является триада Уиппла:
- возникновение приступов гипогликемии после длительного голодания или физической нагрузки;
- снижение содержания сахара в крови во время приступа ниже 1,7 ммоль/л у детей до 2 лет, ниже 2,2 ммоль/л — старше 2 лет;
- купирование гипогликемического приступа внутривенным введением глюкозы или пероральным приемом растворов глюкозы.
Большинство симптомов гипогликемии обусловлено недостаточным снабжением центральной нервной системы глюкозой. При снижении уровня глюкозы до гипогликемии включаются механизмы, направленные на гликогенолиз, глюконеогенез, мобилизацию свободных жирных кислот, кетогенез. В этих процессах участвуют в основном 4 гормона: норадреналин, глюкагон, кортизол, гормон роста. Первая группа симптомов связана с повышением в крови содержания катехоламинов, что вызывает слабость, тремор, тахикардию, потливость, беспокойство, чувство голода, побледнение кожных покровов. Симптомы со стороны ЦНС (симптомы нейрогликопении) включают головную боль, двоение в глазах, нарушение поведения (психическое возбуждение, агрессивность, негативизм), в дальнейшем наступает потеря сознания, появляются судороги, может развиться кома с гипорефлексией, поверхностным дыханием, мышечной атонией. Глубокая кома ведет к смерти или необратимым повреждениям ЦНС. Частые приступы гипогликемии приводят к изменению личности у взрослых, снижению интеллекта у детей. Отличие симптомов гипогликемии от настоящих неврологических состояний — положительный эффект приема пищи, обилие симптомов, не укладывающихся в клинику.
Наличие выраженных нервно-психических нарушений и недостаточная осведомленность врачей о гипогликемических состояниях часто приводят к тому, что вследствие диагностических ошибок больные с органическим гиперинсулинизмом длительно и безуспешно лечатся под самыми разными диагнозами. Ошибочные диагнозы ставятся у 3/4 больных с инсулиномой (эпилепсия диагностируется в 34% случаев, опухоль головного мозга — в 15%, вегетососудистая дистония — в 11%, диэнцефальный синдром — в 9%, психозы, неврастения — 3% (Dizon A. М., 1999).
Период острой гипогликемии — это результат срыва контринсулярных факторов и адаптационных свойств ЦНС.
Чаще всего приступ развивается в ранние утренние часы, что связано с продолжительным ночным перерывом в приеме пищи. Обычно больные не могут «проснуться» из-за различного рода расстройств сознания. Может быть вялость, апатия по утрам. Наблюдаемые у этих больных эпилептиформные припадки отличаются от истинных большей продолжительностью, хориоформными судорожными подергиваниями, гиперкинезами, обильной нейровегетативной симптоматикой. Распознавание заболевания требует тщательного изучения анамнеза и внимательного наблюдения за больными. Это особенно важно для диагностики органического гиперинсулинизма как причины гипогликемии у детей.
У детей первого года жизни клинически выявить гипогликемию сложно, так как симптомы нечетки и нетипичны. Это может быть цианоз, бледность кожных покровов, снижение мышечного тонуса, остановка дыхания (апноэ), тремор, судороги, «закатывание» глазных яблок (нистагм), беспокойство. При врожденной форме (незидиобластоз) наблюдается большая масса тела (крупный плод), отечность, круглое лицо.
У детей дошкольного и школьного возраста с органическим гиперинсулинизмом чаще регистрируется доброкачественная инсулинома. Для этих детей характерны утренняя неработоспособность, трудности утреннего пробуждения, нарушение концентрации внимания, выраженные чувство голода, тяга к сладкому, негативизм, сердцебиения. Гиперинсулинизм приводит к повышению аппетита и ожирению. Чем моложе ребенок, тем больше выражена склонность к низкому сахару крови в ответ на более продолжительные перерывы между приемами пищи.
Среди лабораторных показателей при подозрении на органический гиперинсулинизм (инсулиному или незидиобластоз) особое место занимает исследование иммунореактивного инсулина (ИРИ). Но, как показала практика, далеко не всегда при доказанной инсулиноме имеются повышенные его значения. ИРИ принято оценивать одновременно с уровнем гликемии. Важным является индекс отношения инсулина к глюкозе — ИРИ мкед/мл/глюкоза венозная ммоль/л. У здоровых людей и на фоне гипогликемии без гиперинсулинизма этот индекс составляет менее 5,4.
Среди функциональных проб, используемых для диагностики органического гиперинсулинизма, наиболее распространена проба с голоданием.
Проба основана на развитии гипогликемии у людей с гиперфункцией инсулярного аппарата поджелудочной железы при прекращении поступления углеводов с пищей. Во время проведения пробы больному разрешается пить только воду или чай без сахара. Чем младше ребенок и чем чаще приступы гипогликемии, тем проба короче.
Длительность пробы: дети до 3 лет — 8 ч; 2 — 10 лет — 12-16 ч; 10 — 18 лет — 20 ч; старше 18 лет — 72 ч. (рекомендации кафедры детской эндокринологии РМАПО, Москва).
У детей 2 лет и старше последний прием пищи должен быть накануне вечером; детям до 2 лет пробу начинают в ранние утренние часы.
У здорового человека ночное, а также более продолжительное по времени голодание умеренно снижает уровень гликемии и, что характерно, уменьшает содержание инсулина в крови. При наличии опухоли, постоянно продуцирующей избыточное количество инсулина, в условиях голодания создаются предпосылки для развития гипогликемии, поскольку поступления глюкозы из кишечника нет, а печеночный гликогенолиз блокирован опухолевым инсулином.
Перед началом пробы определяют содержание глюкозы в плазме крови. Далее гликемия в капиллярной крови (глюкометром) исследуется у детей до 2 лет 1 раз в час, у детей в возрасте 2 лет и старше — 1 раз в 2 часа. При снижении сахара в крови до 3,3 ммоль/л и меньше интервалы исследования сокращаются в 2 — 3 раза. Порог допустимой гликемии, при котором голодание прекращают и проводят исследования, — 1,7 ммоль/л у ребенка до 2 лет, 2,2 ммоль/л у детей старше 2 лет. После регистрации глюкометром пороговой гипогликемии исследуется сыворотка крови на содержание ИРИ и контринсулиновых гормонов, глюкоза крови исследуется биохимическим методом (поскольку после снижения уровня глюкозы до 3,3 ммоль/л и ниже глюкометр дает неточный результат), исследуется уровень липидов крови.
Купируется приступ гипогликемии введением в/в струйно 40% глюкозы; сразу после введения глюкозы и через 3 часа после окончания пробы исследуется моча на содержание кетоновых тел.
Интерпретация результатов пробы
- Если ацетон в моче не обнаружен, значит, гипогликемия вызвана гиперинсулинизмом (повышенный инсулин подавляет процесс распада жирных кислот — липолиз). Наличие ацетонурии указывает на интенисивное образование кетоновых тел из поступающих из жировых депо жирных кислот. При гипогликемии, не связанной с гиперпродукцией инсулина, включается липолиз как источник энергии, что ведет к образованию кетоновых тел и образованию положительного ацетона в моче.
- При гиперинсулинизме содержание липидов в крови не изменено или снижено, при кетотических гипогликемиях уровень липидов повышен.
- Снижение уровня контринсулиновых гормонов отмечается при эндокринно-зависимых кетотических гипогликемиях; при органическом гиперинсулинизме показатели не изменены.
- Индекс ИРИ/венозная гликемия у здоровых детей и на фоне гипогликемии без гиперинсулинизма составляли менее 5,4, тогда как при органическом гиперинсулинизме этот показатель значительно возрастает.
В случае подтверждения гиперинсулинизма как причины гипогликемии необходимо дообследование и лечение в специализированном эндокринологическом отделении.
Во всех случаях инсулином показано хирургическое лечение. При незидиобластозе терапия может быть консервативной и радикальной. Наибольшее признание в настоящее время получил препарат диазоксид (прогликем, зароксолин). Гипергликемизирующий эффект этого недиуретического бензотиазида основан на торможении секреции инсулина из опухолевых клеток. Рекомендуемая доза для детей — 10 — 12 мг на кг массы тела в сутки в 2 — 3 приема. При отсутствии выраженной положительной динамики показано оперативное лечение — субтотальная или тотальная резекция поджелудочной железы (с возможным переходом в сахарный диабет).
С. А. Столярова, Т. Н. Дубовая, Р. Г. Гарипов С. А. Мальмберг, доктор медицинских наук В. И. Широкова, кандидат медицинских наук ДКБ №38 ФУ «Медбиоэкстрем» при МЗ РФ, Москва
Больной Захар З., 3 мес., поступил в отделение психоневрологии ДКБ № 38 ФУ «Медбиоэкстрем» Москвы 01.11.02 с направляющим диагнозом эпилепсия.
Ребенок с умеренно отягощенным перинатальным анамнезом. Беременность у матери первая, протекала с токсикозом в первой половине, анемией. Роды на 40-й неделе, крупный плод (вес при рождении 4050 г, длина 54 см). Оценка по шкале Апгар — 8/9 баллов. С периода новорожденности до 2 мес. периодически отмечался тремор подбородка, с 2-месячного возраста появились приступообразные состояния в виде остановки взора, снижения двигательной активности, подергивания правой половины лица, правой руки (приступы фокальных судорог) — по несколько секунд 3 — 4 раза в сутки. Лечился амбулаторно у невропатолога, получал противосудорожную терапию без выраженного положительного эффекта. Накануне госпитализации появились хореиформные подергивания в утренние часы на фоне нарушенного сознания. Госпитализирован в отделение психоневрологии с направляющим диагнозом эпилепсия.
При поступлении состояние ребенка средней тяжести. В соматическом статусе — кожные покровы с проявлениями атопического дерматита, зев чистый, в легких хрипов нет, тоны сердца звучные, тахикардия до 140 — 160 уд. в мин. Живот мягкий, печень +2 см, селезенка +1 см. Мочеиспускание не нарушено. В неврологическом статусе — вялый, взгляд фиксирует, голову удерживает плохо. ЧН — интактны, мышечный тонус снижен, больше в руках, симметричный. Сухожильные рефлексы невысокие, Д=С, безусловные рефлексы н/р — по возрасту. Вес — 7 кг, рост — 61 см (отмечается избыток веса на фоне средневозрастного показателя роста).
В стационаре при исследовании биохимического анализа крови натощак впервые выявлено снижение сахара в крови до 1,6 ммоль/л при отсутствии кетоновых тел в моче.
Результаты лабораторного и инструментального обследования:
- Окулист — патологии на глазном дне не выявлено.
- ЭКГ — ЧСС 140, синусовый ритм, вертикальное положение ЭОС.
- Аллерголог — атопический дерматит, распространенная форма, легкое течение.
- УЗИ органов брюшной полости — поджелудочная железа в типичном месте четко не визуализируется. УЗИ надпочечников — без изменений. УЗИ почек — реактивные изменения стенок ЧЛС, синдром Фрейли слева, нельзя исключить пиелоэктазию слева. Селезенка — умеренная спленомегалия.
- Общий анализ крови — Нb 129 г/л, эр — 5,08 млн., л — 8,7 тыс, СОЭ-3 мм/час.
- Общий анализ мочи — белок, сахар, ацетон — отр., Л — 2 — 3 в п/зр., эр — 0 — 1 в п/зр.
- Биохимия крови (при поступлении) — белок общ. — 60,5 г/л, АЛТ — 20,2 г/л, АСТ — 66,9 г/л, билирубин общ. — 3,61 мкмоль/л, глюкоза — 1,6 ммоль/л, креатинин-36,8 мкмоль/л, мочевина — 1,88 ммоль/л, холестерин общ. — 4,44 ммоль/л, железо общ. — 31,92 мкмоль/л, калий — 4,9 ммоль/л, натрий — 140,0 ммоль/л.
Динамический контроль уровня глюкозы позволил выявить стойкую гипогликемию в капиллярной и венозной крови. Натощак и через 2 часа после кормления грудным молоком в течение суток гликемия колебалась от 0,96 до 3,2 ммоль/л. Клинически гипогликемия проявлялась повышенным аппетитом, вялостью, тахикардией, эпизодами «закатывания» правого глазного яблока, генерализованными эпилептиформными судорогами. В межприступный период самочувствие удовлетворительное. Гипогликемические состояния купировались приемом глюкозы внутрь, а также внутривенным введением 10%-ной глюкозы.
С диагностической целью для подтверждения гиперинсулинизма ребенку проведена проба с голоданием: последнее ночное кормление в 6 часов утра, перед кормлением гликемия — 2,8 ммоль/л, через 3,5 часа после кормления глюкометром отмечено снижение уровня гликемии до 1,5 ммоль/л (ниже допустимого порогового значения). На фоне гипогликемии взята сыворотка крови для гормонального исследования (ИРИ, с-пептид. кортизол, СТГ). Сделан забор венозной крови для биохимического исследования уровня глюкозы и липидов. После купирования гипогликемии в/в струйным введением глюкозы собрана трехчасовая порция мочи на содержание кетоновых тел.
Результаты пробы: ацетонурии нет. Уровень контринсулиновых гормонов не снижен (кортизол — 363,6 при норме 171 — 536 нмоль/л, СТГ — 2,2 при норме 2,6 — 24,9 мкЕ/мл). С-пептид — 0,53 при норме — 0,36 — 1,7 пмоль/л. ИРИ — 19,64 при норме — 2,6 — 24,9 ммкЕ/мл. Глюкоза венозная — 0,96 ммоль/л. Уровень липидов крови на нижней границе нормы (триглицериды — 0,4 ммоль/л, холестерин общ. — 2,91 ммоль/л, холестерин липопр. выс. плотн. — 1,06 ммоль/л, холест. липопр. низк. плотн. — 1,67 ммоль/л. Индекс ИРИ/глюкоза (19,64 /0,96) составил 20,45 при норме менее 5,4.
Данные анамнеза, динамического наблюдения, клинико-лабораторного обследования позволили поставить диагноз: некетотическая гипогликемия. Гиперинсулинизм. Незидиобластоз?
Для уточнения генеза заболевания и тактики лечения ребенок переведен в эндокринологическое отделение РДКБ Москвы, где инсулинома у мальчика исключена. Подтвержден диагноз незидиобластоз. Назначено пробное консервативное лечение прогликемом в дозе 10 мг на кг массы тела. Отмечена тенденция к нормализации показателей углеводного обмена. Планируется дальнейшее динамическое наблюдение для коррекции тактики лечения.
Рассмотренный клинический случай диктует необходимость исследования показателей углеводного обмена у всех детей раннего возраста с судорожным синдромом, ввиду стертости клинических симптомов гипогликемии у детей грудного и раннего детского возраста, для исключения диагностических ошибок.
Как снизить уровень сахара без побочных последствий?
Для начала необходимо приобрести глюкометр повышенной точности (лучше импортный). Это необходимо для того чтобы вы ежедневно могли следить за текущим уровнем сахара самостоятельно. Проверять уровень глюкозы следует по несколько раз в сутки:
- с утра;
- перед едой;
- после еды;
- перед физическими нагрузками;
- после физических нагрузок;
- перед сном.
Знание этих тонкостей существенно облегчит вам жизнь, т. к. ваша основная цель поддерживать норму сахара в пределах 3,3 – 5,5 ммоль/л. Самостоятельные замеры крови помогут вам понять, когда или после чего сахар отклоняется от нормы и, соответственно, следует исключить эти факторы.