Консультация кардиолога – 1 750 руб.
- Что такое гипертония?
- Причины развития артериальной гипертензии
- Симптомы заболевания
- Диагностика
- Лечение и профилактика гипертонии
Гипертония (артериальная гипертензия)
— одна из самых распространенных медицинских проблем.
Повышение давления в сосудах организма называют гипертензией (от греческого слова hyper — «сверх» и латинского слова tendere — «натягивать») или гипертонией (от греческих слов hyper и tonus — «повышенное напряжение» ). Таким образом, слова «гипертензия» и «гипертония» являются синонимами.
Под артериальной гипертензией (гипертонией) понимают стойкое повышение АД более чем 140/90 мм.рт.ст., зафиксированное в разное время при нескольких измерениях. Причем не обязательно должны быть повышены обе цифры АД одновременно. Для постановки диагноза артериальной гипертензии достаточно стойкого увеличения одного из компонентов АД: либо систолического, либо диастолического.
В 90-95% случаев артериальная гипертензия является самостоятельным заболеванием — гипертонической болезнью. В 5-10% случаев артериальная гипертензия является следствием различных заболеваний и состояний — это так называемая вторичная или симптоматическая артериальная гипертензия. Только тогда, когда исключены все возможные причины вторичной артериальной гипертензии, говорят о гипертонической болезни.
Откуда приходит болезнь
Причина возникновения гипертонической болезни до настоящего времени не известна. У ряда лиц имеется наследственная предрасположенность к возникновению гипертонической болезни.
Помимо неблагоприятной наследственности существуют и другие факторы развития артериальной гипертензии. К ним относят избыточное употребление поваренной соли, ожирение, стрессы.
Вышеперечисленные факторы в большей мере способствуют развитию гипертонической болезни у лиц с неблагоприятной наследственностью.
Основными причинами вторичной артериальной гипертензии являются двухстороннее (реже — одностороннее) поражение ткани. Заболевания ряда эндокринных желез, таких, как гипофиз, надпочечники и щитовидная железа, также могут повлечь за собой развитие вторичной артериальной гипертензии.
Артериальная гипертензия опасна именно ввиду осложнений, которые нередко могут быть фатальными. Если бы она не вызывала таких осложнений, то сама по себе артериальная гипертензия не вызывала бы такой интерес. Ведь из всех неприятных ощущений, которые свойственны высокому давлению, можно отметить лишь головную боль.
Наличие артериальной гипертензии вызывает развитие ряда изменений в организме ее обладателя. Как правило, эти изменения развиваются постепенно. При стабильном течении артериальной гипертензии выраженность и обратимость этих изменений находятся в прямой зависимости от длительности заболевания, а также от уровня стойкого повышения АД. Прежде всего, длительно существующая (без соответствующего лечения) артериальная гипертензия приводит к изменению строения и свойств стенки артерий во всем организме.
В результате ряда превращений сосудистая стенка теряет свойственную ей эластичность, становясь плотной и ломкой, способствующей кровоизлияниям. В наибольшей степени от стойкого повышения АД страдают артерии почек, головного мозга, глазного дна и конечностей. Артериальная гипертензия ускоряет процессы преждевременного старения стенки артерий (атеросклероза) во всем организме, являясь фактором риска развития и прогрессирования ишемической болезни сердца (ИБС).
Таким образом, артериальная гипертензия сопровождается различными осложнениями и сопутствующими заболеваниями. Среди них:
- Атеросклероз
. Артериальная гипертензия может быть фактором риска атеросклероза — заболевания, при котором в крови отмечается высокий уровень липопротеинов низкой и очень низкой плотности(холестерина), а также формирование на стенках сосудов атероматозных бляшек. А это, в свою очередь, способствует дальнейшему развитию артериальной гипертензии. - Заболевания сердца
. Артериальная гипертензия способствует повышению риска возникновения инфаркта миокарда, так как она является фактором риска атеросклероза, а также способствует сужению коронарных артерий, питающих кровью сердечную мышцу. - Заболевания со стороны ЦНС
. К ним относятся такие состояния, как инсульт, хроническое нарушение мозгового кровообращения и т.д. - Заболевания почек
. Артериальная гипертензия является одной из основных причин заболеваний почек, в том числе и почечной недостаточности, что связано с нарушением кровообращения в них. - Нарушение зрения.
Артериальная гипертензия сопровождается нарушением кровообращения в сетчатке глаза, а также зрительном нерве (нерв тоже получает питание от очень мелких артериол). - Сахарный диабет.
Артериальная гипертензия является фактором риска многих осложнений сахарного диабета, например, диабетической стопы, ретинопатии (патологии сетчатки) и т.д. - Преэклампсия
— это состояние, характерное для беременных женщин с явлениями гестоза (токсикоза). Артериальная гипертензия может быть признаком этого серьезного осложнения. - Метаболический синдром.
Это группа состояний, связанных с ожирением, повышением АД, уровня сахара в крови, риска инфаркта миокарда и инсульта. - Эректильная дисфункция.
Коварство артериальной гипертензии (гипертонии)
заключается еще и в том, что часто она протекает бессимптомно, даже при высоких цифрах артериального давления (АД) самочувствие больного может оставаться хорошим. Это является причиной негативного отношения к врачебным рекомендациям.
Но хорошее самочувствие при высоких цифрах артериальной гипертензии (гипертонии) не защищает пациента от грозных осложнений этого заболевания. Каждый больной, страдающий артериальной гипертензией (гипертония), должен понять, что длительное и устойчивое снижение артериального давления улучшает качество жизни и снижает риск развития сосудистых осложнений: на 45% — число инсультов и на 38% — число инфарктов миокарда.
Какие исследования и анализы нужно проходить, если у вас повышено артериальное давление?
Артериальная гипертония – состояние, которое часто сопровождается сдвигами в обмене веществ, нарушениями со стороны внутренних органов. Поэтому одного лишь контроля уровня артериального давления при помощи тонометра недостаточно.
Всем гипертоникам и людям, имеющим склонность к повышенному давлению, желательно периодически проходить обследование, состоящее из следующих исследований и анализов:
- Для начала, нужно обязательно сдать общеклинические анализы: общий анализ крови и общий анализ мочи. Они помогут оценить состояние здоровья, выявить воспалительные процессы в организме, анемию, нарушения обмена веществ.
- Биохимический анализ крови с прицельным исследованием уровня холестерина. Данный анализ рекомендуется сдавать один раз в год всем людям, старше 30 лет. Именно атеросклероз, вызванный повышением уровня холестерина в крови, является основной причиной артериальной гипертонии в старшем возрасте. Нарушается обмен веществ, в кровоток попадает большое количество «вредного» холестерина, а в просвете сосудов начинают расти холестериновые бляшки.
- Исследование глюкозы крови. Этот анализ наиболее актуален для людей старше 40 лет. При избыточной массе тела, неправильном питании, преобладании жирной и сладкой пищи, приходится очень высокая нагрузка на поджелудочную железу. Итогом может стать сахарный диабет второго типа. Это заболевание сопровождается повышением уровня глюкозы крови, долго не проявляет себя и способствует развитию симптоматической гипертонии.
- Исследование электролитов крови. Часто повышенное артериальное давление сопровождается повышением уровня натрия в крови.
- Исследование свертываемости крови. Часто повышение артериального давления сопровождается нарушением кровотока и образованием тромбов.
- Электрокардиография — исследование, помогающее оценить функциональное состояние сердца, выявить нарушения в его работе, увеличение предсердий и желудочков.
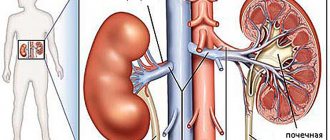
- УЗИ почек. Почки – орган, который оказывает сильно влияние на уровень артериального давления. Ведь именно они фильтруют кровь и превращают ее в мочу.
Из врачей-специалистов желательно периодически посещать терапевта, кардиолога, эндокринолога, невролога.
Принимающим калийсберегающие препараты (верошпирон, ингибиторы АПФ, сартаны) рекомендуется периодически проверять уровень калия в крови.
Врач-кардиолог Нартова Н. А
Диагностика
Первым этапом диагностики гипертензии является осуществление нескольких измерений артериального давления, анализ анамнеза заболевания.
Второй этап — лабораторно-инструментальный — включает:
- общий анализ мочи;
- общий анализ крови;
- ЭКГ;
- УЗИ сердца;
- УЗИ других органов (почек, надпочечников, сосудов);
- исследование состояния глазного дна офтальмологом.
Оценка общего сердечно-сосудистого риска
В ходе обследования пациентов с артериальной гипертензией необходимо произвести оценку имеющихся факторов риска, выявить сопутствующие клинические состояния и определить степень поражения органов-мишеней. Данный этап работы с пациентом — наиболее принципиальный, так как именно он определяет стратегию лечения. Объем лечения, который следует назначить пациенту, должен соответствовать группе риска, к которой данный пациент относится. Для определения группы риска развития сердечно-сосудистых осложнений используют критерии стратификации риска.
В соответствии с данными критериями всех пациентов с артериальной гипертензией можно отнести к одной из четырех групп риска развития сердечно-сосудистых катастроф. Такая дифференциация на группы риска необходима для выбора оптимальной тактики ведения больных с артериальной гипертензией и мерой профилактики дальнейших осложнений. Данные факторы и степень Вашего риска можете определить после консультации у врача-кардиолога.
Синдром и болезнь Кушинга.
Опухоль надпочечника или увеличенные надпочечники могут выделять еще один вид гормонов – кортизол. Если этого гормона вырабатывается слишком много, то развивается состояние, называемое гиперкортицизмом. Возможны два варианта гиперкортицизма:
* Если надпочечники работают автономно, выделяют в кровь кортизол независимо от потребностей организма, от регуляции гипофизом, то это заболевание называется синдромом Кушинга.
* Если же надпочечники гиперфункционируют из-за того, что их стимулирует опухоль гипофиза, то диагностируется болезнь Кушинга.
Внешне оба этих заболевания проявляются одинаково, отличить их можно только с помощью ряда лабораторных исследований.
Для гиперкортицизма характерно:
— повышение артериального давления,
— похудение конечностей,
— отложение жира в области живота, верхней части спины, плеч,
— слабость мышц,
— лицо становится круглым, покрасневшим,
— появление красно-фиолетовых растяжек (стрий) на коже живота, бедер, плеч,
— образование синяков, мелких кровоизлияний на коже от минимальных воздействий,
— переломы костей при незначительной травме из-за развития остеопороза,
— редкие менструации или их отсутствие,
— бесплодие,
— в анализах может выявляться повышение холестерина, повышение сахара крови вплоть до развития сахарного диабета.
Лечение и профилактика гипертонии
Профилактика гипертензий состоит в корректировке образа жизни, профилактическом прохождении осмотров для выявления возможных сбоев, которые являются предпосылками гипертензии, и их оперативное лечение.
Медикаментозное лечение включает прием нескольких групп лекарств. Могут быть назначены:
- ингибиторы АПФ;
- антагонисты кальция;
- антагонисты рецепторов ангиотензина 2;
- диуретики;
- бета-адреноборкаторы;
- альфа-адреноблокаторы;
- средства центрального действия;
- комбинированные препараты (комбинация в одном препарате нескольких веществ).
В «СМ-Клиника» можно пройти профилактический осмотр для своевременного выявления возможных проблем с артериальным давлением и получить квалифицированное лечение любого из видов гипертензии.
Причины пониженного давления
Вызвать симптом могут следующие обстоятельства:
- заболевания сердца – брадикардия, патологии сердечных клапанов, сердечная недостаточность;
- беременность – гипотония возникает в связи с тем, что увеличивается объем кровообращения в организме;
- эндокринные нарушения – гипотиреоз, гипогликемия, сахарный диабет;
- обезвоживание, вызванное интенсивными физическими нагрузками, диареей, чрезмерным употреблением мочегонных препаратов;
- большая потеря крови из-за травмы или внутреннего кровотечения;
- анафилактический шок и другие тяжелые аллергические реакции.
Еще одной причиной может стать голодание.
Симптомы пониженного давления
В острой форме проявление артериальной гипотонии сопровождается недостаточным поступлением кислорода в головной мозг. Симптом нередко сопровождается головокружением. Может возникать кратковременное нарушение зрения. Походка становится шаткой, бледнеет кожа. Возможны обмороки.
Хроническая форма артериальной гипотонии проявляется в виде слабости, апатии, возникает сонливость. Пациент часто устает и может испытывать головные боли. Во время приступов гипотонии возникают перепады настроения, нарушается память, меняется температура тела. Симптом сопровождается потливостью ладоней и стоп. Возникает тахикардия. У женщин гипотония может вызвать нарушение менструального цикла, у мужчин — половую дисфункцию.
Давление резко падает из-за резкой смены положения тела (из горизонтального в вертикальное). Симптом может вызвать предобморочное состояние. Артериальная гипотония нередко сопровождается вегетативными кризами вагоинсулярного характера со следующими проявлениями:
- выброс в кровь инсулина;
- резкое падение уровня глюкозы;
- накопление избыточного тепла в организме;
- обильная потливость;
- упадок сил;
- повышение активности пищеварительной системы;
- брадикардия;
- обморок;
- затруднение дыхания;
- рвота.
Физиологическая гипотония в большинстве случае не доставляет человеку серьезных неудобств, но может включать некоторые из перечисленных выше симптомов.
Какие анализы сдают при лазерной коррекции зрения
Лазерная коррекция зрения используется при необходимости восстановления фокусирования линзы глаза. Проводится лечение близорукости, дальнозоркости, астигматизма. Наиболее востребованной стала система ЛАСИК, за счет отсутствия открытых ран, быстроты процедуры, легкой реабилитации.
Как проходит LASIK?
При помощи лазера снимается фрагмент внешнего слоя. После автоматически корректируется форма глазной линзы по личным параметрам. Поврежденная оболочка возвращается на прежнее место. Лазер не сопровождается осложнениями по типу — рубцов, шрамов.
Какая предварительная подготовка необходима перед операцией?
- До первого посещения, нужно отказаться от ношения мягких линз на 7 дней и жестких на 1 месяц. Разрешается интервальное использование очков по необходимости.
- За неделю до операции нужно воздержаться от: бани, бассейна, сауны, аквапарка. Высокие температуры опасны изменением давления, посещение общественных мест может привести к занесению инфекции.
- Перед проверкой зрения нужно снять нарощенные ресницы, не использовать парфюмерию, косметику. Резкие запахи могут привести к слезливости.
Коррекция зрения устраняет последствия, но не причину. При некоторых заболеваниях, как прогрессирующая близорукость, необходимо пройти предварительное лечение. Офтальмолог даст подробную консультацию, назначит индивидуальные анализы.
Наличие специфических заболеваний, как ложная близорукость, опасны ложными данными. Требования подготовки будут более строгие. Врач назначит капли от спазмов, чтобы получить более точные результаты исследований. От того насколько правильно проведена диагностика перед коррекцией зрения, зависит последующий результат.
К предварительной диагностики необходимо отнестись серьезно: важны параметры получаемых исследований — процесс происходит на очень малых объемах, значение имеет каждый миллиметр. Поставленный диагноз – знание причины нарушения зрения, влияет на выбор метода лечения.
Какие анализы сдают при лазерной коррекции зрения?
Подготовка занимает 2 часа включая консультацию первого приема. В центрах лечения заболеваний глаза аппараты находятся на территории одного кабинета. Ограничений диагностики перед коррекцией зрения нет, можно обратиться в любую клинику. Лучше обследоваться там, где будет проходить ЛАСИК, для точности данных, которые получит хирург.
- Традиционная проверка остроты зрения проводится при помощи аппарата — авторефкератотонометра. Используется таблиц Сивцева как проверочный способ
- Исследование рефракции — проверка способности видеть в темное время суток. Чаще используется термин «сумеречное зрение».
- Составляется индивидуальной карта. Заносятся параметры кривизны, формы, толщины.
- Осмотр глазного происходит через: офтальмоскоп, фундус-линзу. Проверяется состояние сетчатки, зрительного нерва, сосудов. Медицинский термин — офтальмоскопия.
- Тонометрия – обязательное исследование уровня давления глазного яблока.
Большое количество противопоказаний требует проведения полного осмотра. Операцию нельзя проводить: минус больше -10, плюс выше +6 диоптрий, имеются болезни роговицы, синдром сухости глаза, болезнь глаукома, обнаружена катаракта, отслоение сетчатки. В тяжелых случаях одной коррекции мало, нужна более серьезная операция.
Что нужно для лазерной коррекции зрения?
До дня операции, нужно сдать перечень исследований крови: общий анализ, гепатиты B и C — анализ принимается до 1 месяца, ВИЧ — 3 месяца, RW (МРП + ИФА) — 2 недели.
Документы для заключения договора
Когда было установлено, что противопоказаний к операции нет, заключается договор оказания услуг, назначается день лазерной коррекции.
- Паспорт РФ — данные указываются в договоре.
- Полис общего медицинского страхования — ОМС и СНИЛС для открытия больничного.
Если работа не имеет опасных, вредных факторов производства, больничный лист оформляется на период 7-10 дней. Оплата во многих клиниках возможна по программа рассрочки. Первоначальный взнос 20% — 40%.
Ограничения при коронавирусной инфекции ковид-19
Сейчас не рекомендуется приходить с родственниками и друзьями в день коррекции зрения, для соблюдения стерильности в условиях распространения COVID-19. Прием проходит по записи, лазер занимает 10-15 минут включая предварительную подготовку — применяются специальные капли и выдается костюм для соблюдения санитарной чистоты, носится поверх одежды.
Обследование в день лазерной коррекции зрения
Вся диагностика проводится до дня вмешательства, но после производится контроль: проверяется острота при помощи аппарата, проводится офтальмоскопия. На основании пациент выдается заключение о послеоперационном состоянии. После клиент отпускается для амбулаторного отдыха – нахождения дома. Первые 24 часа самые важные и тяжелые. Если есть возможность родственника или знакомого встретить после – это сильно облегчит состояние. Как последствия будет отек, сильная слезливость, светобоязнь. С собой нужно взять солнцезащитные очки.
Контрольный прием и диагностика после LASIK
Перед закрытие больничного листа, производятся все первоначальные исследования для определения успеха операции. Оформляется карта со всеми показателями – это необходимо для дальнейшего контроля состояния. Редко встречаются патологии, чтобы исключить риски рекомендовано дальнейшее наблюдение.
Возвращение к обычной жизни после лазерной коррекции зрения
Для сохранения гарантии клиники, прописывается два обязательных осмотра – через 6 и 12 месяцев. Период определяется реакцией на смены сезонов и индивидуальных особенностей. При астигматизме или миопии важны факторы поведения. Требуется регулярная профилактика – проходить контрольную диагностику.
Критическими считаются срок — 3 года, если результаты стабильны — диагноз снимается. Медицинские учреждения прописывают временной промежуток в 7-10 лет, после которого возможно ослабление по возрастным причинам, повторить коррекцию считается нормальным.
Лечение
Назначается в зависимости от причины, по которой снижается артериальное давление. Если речь идет о вторичной симптоматической гипотензии, необходимо сначала устранить основное заболевание. Если у пациента артериальная гипотония нейровегетативного происхождения, требуется корректировать вегетативный баланс.
Для снятия симптомов самой гипотензии необходимы следующие меры:
- нормализация сна и режима дня;
- различные варианты массажа (шейно-воротниковой зоны, ароматерапевтический и др.);
- водолечение, физиотерапия.
Также может быть назначен прием медикаментов — растительных адаптогенов, холинолитиков, антиоксидантов, ноотропных и других препаратов.