Основные причины прогрессирования исследуемого заболевания
Если возник коллапс, неотложная помощь показана в следующих ситуациях:
- острые кровотечения, в результате которых происходит потеря большого количества крови,
- серьезные ожоги,
- вирусные болезни,
- интоксикация некоторыми медицинскими средствами,
- стрессовые ситуации; депрессивный настрой,
- острая сердечно-сосудистая недостаточность,
- заболевания в области нервной системы,
- эндокринная патология.
Лечение артериальной гипотензии
В первую очередь необходимо лечение основного заболевания, которое является причиной низкого давления. Например, при наличии показаний производится протезирование клапанов сердца, коррекция дисгормональных изменений или лечение анемии.
Пациенты с острой гипотензией вследствие кровопотери, обезвоживания или шока нуждаются в оказании экстренной помощи и госпитализации для интенсивной терапии.
Легкий и среднетяжелый ортостатический коллапс может устраняться и лечиться в амбулаторных условиях, а при тяжелой степени этого состояния больному показана госпитализация. Включает немедикаментозное и медикаментозное лечение.
Немедикаментозное лечение
- Правильный подбор режима физической активности.
- Отмена препаратов, вызывающих гипотензию.
- Лечебная гимнастика: укрепление мышц пресса и нижних конечностей.
- Утренняя гимнастика с последующими водными процедурами (контрастный и веерный душ в утренние часы).
- Занятия динамическими видами спорта: коньки, лыжи, велосипед, бег в медленном темпе, быстрая ходьба, ритмическая гимнастика, танцы, плавание, теннис.
- Массаж. Общий массаж, массаж воротниковой зоны, кистей рук, массаж икроножных мышц, стоп волосяными щетками, аппликационными валиками Ляпко.
- Рекомендации по медленной смене позы при вставании (особенно для пожилых людей).
- Оптимальный температурный режим в помещении.
- Изменение рациона с введением продуктов, богатых калием, и увеличением количества соли.
- Сон с приподнятым головным концом кровати.
Как протекает коллапс?
Протекание заболевание происходит довольно остро. Состояние несет в себе опасность и в случае отсутствия вовремя оказанной неотложной помощи при коллапсе речь может идти о серьезных и страшных последствиях.
Основными симптомами заболевания являются:
- общая слабость организма и быстрая утомляемость,
- головокружение,
- снижение показателей артериального давления,
- кожа становится значительно светлее,
- снижение температурных показателей,
- озноб,
- черты лица становятся более острыми,
- сухость в ротовой полости,
- потеря сознания.
Помощь при коллапсе необходима в срочном порядке!
Патогенез артериальной гипотензии
В течение дня АД меняется в зависимости от положения тела, дыхания, стресса, физического состояния, принимаемых лекарств, того, сколько человек ест и пьёт, а также от времени суток. Физиологически АД обычно самое низкое ночью и резко повышается при пробуждении.
Организм человека имеет определённые механизмы для поддержания кровяного давления и кровотока на нормальном уровне. Эти механизмы взаимосвязаны: стенки артерий, определяя уровень АД, посылают сигналы в сердце, артериолы вены и почки, чтобы регулировать кровоток. В первую очередь артериальное давление зависит от периферического сопротивления кровеносных сосудов и сердечного выброса.
Периферическое сопротивление сосудов — это общее сопротивление всей сосудистой системы потоку крови, который выбрасывается сердцем в артерии. Мышечная ткань в стенках артериол позволяет этим кровеносным сосудам расширяться или сужаться. При сокращении артериол просвет их сужается и давление повышается. И, наоборот, при расширении артериол сопротивление току крови снижается, что приводит к падению артериального давления. Степень сужения или расширения артериол может регулироваться нервами, гормонами, а также лекарственными веществами.
Симптоматика
Заболевание возникает совершенно неожиданно. Изначально возникает слабость и появляется головокружение, а пациента мучает жажда. Кожа становится светлее своего обычного состояния, на ней появляется обильное холодное потоотделение, характеризующееся ознобом. Пульс становится реже, а давление значительно снижается, также наблюдается одышка. Помимо всего прочего, можно заметить ухудшение зрения, появление посторонних звуков в ушах, человек может быть чем-то обеспокоен. По мере прогрессирования заболевания у человека путаются мысли, расширяются зрачки, а сердце бьется намного чаще.
симптомы коллапса
Что такое артериальная гипотензия
Артериальная гипотензия или гипотония— это продолжительное состояние, которое характеризуется уровнем систолического (верхнего) давления ниже 100 мм рт. ст., а диастолического (нижнего) давления — ниже 60 мм рт. ст.
Критериями гипотензии считается:
- уровень АД < 100/60 мм рт. ст. у лиц в возрасте до 25 лет;
- уровень АД < 105/65 мм рт. ст. у людей более старшего возраста
нижней границей нормы принято считать следующие цифры:
- днём АД 101/61 мм рт. ст.;
- ночью 86/48 мм рт. ст.
Профилактика и лечение
Если вы задаетесь вопросом, какова последовательность оказания первой помощи при коллапсе, тогда предлагаем вам следующие рекомендации:
- Рассматриваемая патология подразумевает под собой явление, которое требует незамедлительного вмешательства специалистов. Люди, которые оказались в момент прогрессирования заболевания у человека рядом, должны изменить положение больного при коллапсе и положить его на кровать, приподнять ноги и укрыть теплым пледом, чтобы не дать ему замерзнуть.
- За короткий промежуток времени нужно найти причину снижения давления и избавиться от нее: приостановить обильное кровотечение, дать человеку необходимые препараты и так далее.
- В это же время необходимо также предусмотреть парентеральное вливание составляющих крови или смесей, которые служат в качестве замены крови.
- В некоторых особо опасных ситуациях необходимо провести реанимационные мероприятия, помогающие сохранить жизнь пациенту.
Профилактика данной болезни находит свое отражение в правильно подобранном лечении тех патологий, которые могут служить причиной развития коллапса, в систематическом прохождении медицинского осмотра и принятии во внимание побочных эффектов принимаемых лекарственных средств. Теперь вы знаете, чем отличается коллапс от обморока, и как оказать первую помощь.
Неотложная помощь при коллапсе
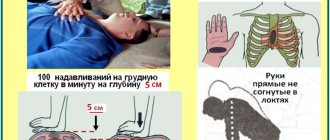
Для успешного купирования синдрома был разработан следующий алгоритм:
- Вызвать машину скорой помощи.
- Потерпевшего положить на жесткую поверхность (стол, асфальтированная дорога) и приподнять ему ноги с помощью валика из одежды (это усилит ток крови к сердцу и головному мозгу).
- Расстегнуть ворот плотно прилегающей рубашки/блузки для облегчения процесса дыхания.
- Открыть окна и дверь, чтобы помещение проветривалось.
- Поскольку при коллапсе наблюдается снижение температуры тела, очень важно больного согреть. Если он в сознании, дать выпить горячий чай или кофе; если нет – укутать теплым пледом, подложить грелку.
- Намочить ватку нашатырным спиртом и поднести к носу, потереть пациенту виски и мочки ушей.
- При возможности ввести раствор адреналина и эфедрина.
NotaBene! При коллаптоидном состоянии категорически запрещено:
- приводить больного в чувство путем похлопывания по щекам;
- помещать в рот потерпевшему таблетку или вливать туда воду, если он находится без сознания;
- давать сердечные препараты – популярные нитроглицерин или валидол, наоборот, расширяют сосуды.
Клинические признаки ортостатического коллапса
Клинические симптомы ортостатической гипотензии могут быть различными по интенсивности, в зависимости от степени тяжести коллапса, всего выделяют 3 степени.
| Степень тяжести коллапса | Чем характеризуется? |
| Легкая | У пациента иногда возникают легкие головокружения с сохранением сознания |
| Средней тяжести | При длительном стоянии в одном положении или при резкой смене положения тела возникает предобморочное состояние или обморок. При этом больной быстро приходит в себя |
| Тяжелая | Характеризуется потерей сознания даже при положении полусидя или кратковременном стоянии на ногах неподвижно |
Также симптомы ортостатического коллапса несколько отличаются, в зависимости от ситуации, в которой развивается обморок.
Так, например, при резкой смене положения тела больной ощущает:
- резкое потемнение в глазах;
- мелькание «мушек» перед глазами;
- головокружение;
- ощущение «падения вниз»;
- учащенное сердцебиение.
В том случае, если сосудистый коллапс вызван длительным неподвижным положением тела, то у человека возникают следующие симптомы:
- нарастающая слабость в ногах, ощущение, что ноги стали «ватными»;
- тошнота;
- звон и гул в ушах;
- учащенное сердцебиение;
- выступание холодного пота;
- чувство зябкости.
Перечисленные клинические симптомы характерны для легкой степени ортостатического коллапса и обычно быстро исчезают при переступании с ноги на ногу, усаживании на стул, ходьбе на месте, напряжении мышц брюшного пресса.
Обморок
При 2 и 3 степенях тяжести коллапса все перечисленные симптомы завершаются потерей сознания, если больному своевременно не начать оказывать помощь. При потере сознания может случиться непроизвольное мочеиспускание.
Перед утратой сознания у больного наблюдаются следующие признаки (огни длятся несколько секунд):
- усиливающаяся бледность кожи;
- испарина на лбу и потные ладошки;
- резкое похолодание рук и ног;
- слабый нитевидный пульс при прощупывании.
В большинстве случаев больные, которые чувствуют приближение обморока, успевают как-то сменить положение тела, чтобы не упасть – присесть на пол, облокотиться на стену и прочее.
Ортостатическая гипотензия тяжелой степени течения часто сопровождается развитием судорожного припадка, внезапным падением больного без каких-либо предобморочных симптомов, непроизвольным мочеиспусканием. Обмороки в таких ситуациях продолжительные до 5 минут, а падения могут приводить к дополнительным травмам – ушибам, переломам.
В зависимости от продолжительности периодов, в которых возникают эпизодические нарушения сознания по гипотоническому типу, выделяют следующие:
- подострый – период длится от нескольких дней до нескольких недель. Данный период характерен для коллапсов, вызванных инфекционными заболеваниями, длительным приемом лекарственных препаратов.
- Хронический – ортостатические коллапсы возникают у больного более 1 месяца. Такая продолжительность состояния характерна для заболеваний сердечно-сосудистой системы, эндокринных заболеваний, патологий нервной системы.
- Хронический прогрессирующий – продолжается год и более и вызван неопределенными причинами, так называемый идиопатический ортостатический коллапс.
Классификация
Условно можно выделить следующие виды коллапса:
- кардиогенный – развивается в результате снижения сердечного выброса (объёма крови из желудочков сердца), что наблюдается, например, при обширном инфаркте миокарда, нарушениях сердечного ритма;
- вазодилатационный – формируется при резком снижении тонуса сосудов (сосудистого сопротивления), чаще всего в результате перегрева организма, передозировки некоторых лекарственных средств, течения тяжёлых инфекционных процессов;
- гиповолемический – возникает при снижении объёма циркулирующей крови в исходе массивного кровотечения, многократной рвоте и диарее, глубоких и обширных ожогах;
- ортостатический.
Диагностика
Ортостатическая гипотензия выявляется, если после 2—5 минут спокойного стояния у пациента имеются следующие признаки:
- наблюдается снижение систолического давления (это первый услышанный удар сердца при плавном спуске воздуха из накаченной манжеты при измерении тонометром) на 20 мм и более;
- снижение диастолического давления (это уровень прекращения тонов сердца при плавном спуске воздуха из накаченной манжеты при измерении тонометром) на 10 мм и более;
- ортостатический коллапс, головокружение или другие симптомы снижения АД при перемене положения тела.
Возможные осложнения
- Обмороки — основные осложнения.
- Инсульт (остро развивающееся нарушение мозгового кровообращения, сопровождающееся повреждением ткани мозга и расстройством его функций) – может возникнуть вследствие колебаний АД.
- Травмы при падении – вследствие головокружения и обмороков
- Повреждение центральной нервной системы, в частности головного мозга.
Повторяющиеся коллапсы приводят к выраженной гипоксии мозга (недостаток поступления кислорода к мозгу), ухудшению сопутствующих неврологических заболеваний, развитию слабоумия (тяжелое расстройство в интеллектуальной сфере, проявляющееся ухудшением познавательной деятельности, внимания, памяти).
Аппликационная терапия Ляпко
Аппликаторы Ляпко в различных модификациях (пластины, валики, аппликационные пояса, аппликационные ленты) являются оригинальным, мощным, обладающим множеством оздоровительных лечебных возможностей прибором. Их действие основано на принципах традиционной китайской медицины — поверхностной многоигольчатой акупунктуры, а также на общих физиологических механизмах жизнедеятельности.
Механизмы действия аппликатора.
Высокий оздоровительный эффект аппликаторов Ляпко обусловлен сочетанием интенсивных реакций:
- рефлекторно-механических;
- гальвано-электрических;
- иммунологических.
Клинические эффекты метода многоигольчатой терапии проявляются в анальгетическом, спазмолитическом, противовоспалительном, противоотечном, нейротрофическом и иммуномодулирующем воздействии. Также в регуляции функций вегетативной нервной системы, нормализации процессов возбуждения и торможения в ЦНС.
Варианты применения устройств аппликационных Ляпко при низком давлении.
При гипотонии, сонливости, слабости воздействие эффективно проводить в утренние часы и первую половину дня. Длительность сеанса составляет для аппликатора — 7–10 минут, для валика — 3–7 минут.
Утром рекомендуется сделать тонизирующий массаж, прокатывая все тело «Валиком большим М», «Валиком универсальным М». Обкатывание производят по ходу стрелочек, так движется энергия по телу (рис. 1) или произвольно, как вам приятно.
Одну-две минуты прокатать каждую руку, ногу, затем туловище. Применение валиков усиливает кровообращение, лимфоток, повышает тонус сосудов, отлично снимает усталость, устраняет напряжение и ломоту в мышцах, боль, повышает жизненный тонус. После массажа сделать комплекс утренней гимнастики, принять душ и вы почувствуете себя отдохнувшими и полными сил.
Рис.1
Зоны аппликаций при гипотонии (рис. 2): основные 1, 2, 3; вспомогательные 0,4 (14); дополнительные 7, 25, 28, 29, 31.
Рис.2
При снижении артериального давления (гипотонии) воздействовать на зоны 1, 2, 3 короткое время — 5-10 мин, вовлекая постепенно выше- и нижеуказанные зоны 0, 4, 7, 14.
Необходимо короткое время (3-5 мин.) воздействовать также на пояснично-крестцовую зону, зону надпочечников и завершить сеанс 3-5-минутной аппликацией стоп, голеней.
Варианты применения устройств аппликационных Ляпко при гипотонии.
Применение на основные, дополнительные, вспомогательные зоны возможно одновременно или по очереди.
Плоские аппликаторы: «Ромашка М», «Коврик большой», «Массажный коврик игольчатый большой», «Шанс 6,2х4»,
«Шанс», «Массажная подушка игольчатая», «Квадро», «Дуэт», «Народный», «Стельки плюс».
Аппликационные валики: «Валик лицевой М», «Валик универсальный М», «Мячик игольчатый».
Аппликационные пояса: «Малыш», «Универсальный М», «Волшебная лента « Здоровье». Аппликационные пояса можно фиксировать на основные, дополнительные зоны, а также на вспомогательные – зоны почек (7), на икры, стопы (28,29,31). На ноги удобно фиксировать «Волшебную ленту «Здоровье».
Прокатывание в ладонях, по голове, по лицу «Мячиком игольчатым», «Валиком лицевым М», «Валиком универсальным М» или делая прожимы по лицу по массажным линиям маленьким аппликатором «Краплинка» в течение 3 — 7 минут дает тонизирующий эффект, повышает артериальной давление.
Психосоматика гипотонии
Пониженное давление означает, что вы теряете жизненную силу, не верите в себя, в свои силы, возможности, находитесь в унынии. В вас убили способность самостоятельно творить свою жизнь и влиять на мир. Стараетесь уйти от ответственности, от конфликтных ситуаций. Дефицит любви в детстве. Пораженческое настроение: «Все равно ничего не получится».
Нужно жить активной жизнью, ставить перед собой реальные цели и достигать их, преодолевая препятствия. Не бежать от жизни, а понимать, что любая негативная ситуация может стать источником накопления личной силы.
Причины, приводящие к развитию коллаптоидного состояния
На сегодняшний день этиология коллапса хорошо изучена, что позволяет выделить основные причины его возникновения в результате воздействия на организм:
- инфекционных агентов (возбудители дизентерии, ботулизма, менингоэнцефалита, брюшного тифа, гриппа и так далее);
- массивной кровопотери (например, в результате травмы, кровотечения из язвенного дефекта желудка или двенадцатипёрстной кишки, из варикозно расширенных вен пищевода);
- тяжёлых ожогов;
- резкого обезвоживания;
- токсинов, ядов (особенно цианидов, оксида углерода, фосфорорганических соединений);
- лекарственных препаратов (чаще всего антигипертензивных, антиаритмических, b-адреноблокаторов, а также местных анестетиков при попадании в общий кровоток);
- различных физических факторов (слишком высокой или слишком низкой температуры, электрического тока, радиоактивного излучения):
- аллергенов (в случае развития анафилактической реакции);
- снижения тонуса вен, которое приводит к развитию ортостатического коллапса (возникает после продолжительного постельного режима, длительного тяжёлого заболевания, отдельных болезней эндокринной системы, иногда встречается в послеоперационном периоде).
Практически каждый сталкивался с состоянием (если не лично, то видел подобное в фильме или читал в литературе), когда быстро вставший человек вдруг внезапно падает, «оседает», слабеет. Это и есть так называемый ортостатический коллапс, развивающийся в результате перераспределения кровотока, увеличения сосудистого венозного русла (из-за сниженного тонуса стенок вен) и значительного уменьшения возврата крови обратно к сердцу.
Фото: https://pixabay.com/photos/medications-money-cure-tablets-257336/
Кроме перечисленных патологических факторов большую роль играют различные острые заболевания или хронические болезни в стадии ухудшения течения:
- сердечно-сосудистые – острый инфаркт миокарда, тромбоэмболия лёгочной артерии, тяжёлые нарушения сердечного ритма (в том числе расстройство функций электрокардиостимулятора), расслаивающая аневризма аорты, дисфункция искусственного клапана сердца, острый миокардит, перикардит и другие;
- тяжёлое течение пневмонии;
- острый панкреатит и так далее.
Влияет ли наличие этого состояния на общий прогноз пациента?
Следует понимать, что синдром ортостатической гипертензии не является отдельным заболеванием, а обычно развивается на фоне той или иной патологии и всегда будет отягчающим фактором.
Данное состояние способно провоцировать развитие некоторых опасных осложнений. Наиболее частым являются черепно-мозговые травмы из-за падений. Еще одним негативным последствием может быть энцефалопатия, возникающая из-за продолжительных обмороков, которые могут вызвать необратимые изменения в коре головного мозга, вплоть до деменции (слабоумия).
При правильном лечении и исполнении профилактических рекомендаций прогноз в большинстве случаев благоприятный.