Атеросклероз – это хроническое заболевание артерий, которое возникает из-за нарушения жирового и белкового обмена и сопровождается отложением холестерина и липопротеидов на внутренних стенках сосудов. Эти отложения формируются в виде бляшек. Из-за последующего разрастания в них соединительной ткани (склероза) и кальциноза стенок сосудов происходит деформация и сужение просвета вплоть до закупорки сосуда. Основная опасность атеросклероза – это существенное повышение риска развития ишемической болезни сердца. Из-за того что заболевание становится главной причиной этой и других серьезных проблем со здоровьем, профилактике и лечению атеросклероза нужно уделить должное внимание.
Лечение атеросклероза является комплексным и включает целый ряд мероприятий, связных с коррекцией образа жизни, изменением питания, отказом от вредных привычек, а также проведением медикаментозного лечения, способствующего восстановлению нормального обмена веществ в организме.
Что это такое
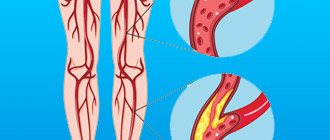
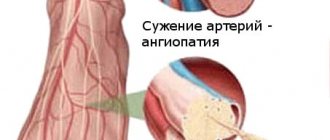
Атеросклероз – это одно из самых распространенных хронических заболеваний артерий. Из-за него в стенке сосуда образуется атеросклеротическая бляшка из холестерина (холестерола). Эти бляшки сужают просвет сосуда, что влияет на кровоток, а в крайне запущенных случаях бляшки могут полностью перекрыть ток крови. Если подобное происходит в крупной артерии, то ситуация чревата серьезными осложнениями вплоть до летального исхода: сердечно-сосудистые заболевания уже долгие годы являются одной из основных причин смертности. Кроме того, наличие бляшки в сосуде изменяет течение крови: появляются завихрения, которые способствуют образованию тромбов (склеиванию тромбоцитов). Появление тромбов грозит риском его отрыва и закупоривания сосуда в узком месте.
Литература
1. Павлова О.С. Современные возможности эффективной сердечно–сосудистой профилактики у пациентов с артериальной гипертензией и дислипидемией. Мед. новости. 2012; 1: 62–68. 2. Артериальная гипертония, нарушения липидного обмена и атеросклероз. В.В. Кухарчук. В «Руководство по артериальной гипертонии» / Под ред. Е.И.Чазова, И.Е.Чазовой. М.: Медиа Медика, 2005; 289–299. 3. Klahr S., Morrissey J.J. The role of vasoactive compounds, growth factors and cytokines in the progression of renal disease. Kidney Int. 2000; 57; Suppl 75: 7–14. 4. Wolf G. The Renin-Angiotensin System and Progression of Renal Disease. Jn: Contributions to Nephrology. Editor G. Wolf. 2001. 5. Delcayre C., Swynghedauw B. Molecular mechanisms of myocardial remodelling. The role of aldosterone. J. Mol. Cell. Cardiology. 2002; 34: 1577–1584. 6. Ross R. Atherosclerosis an inflammatory disease. N Engl J Med. 1999; 340:115–26. 7. O’Donnell VB. Free radicals and lipid signaling in endothelial cells. Antiox Redox Signal. 2003; 5: 195–203. 8. Wolfrum S., Jensen K.S., Liao J.K. Endothelium-dependent effects of statins. Arterioscler Thromb Vasc Biol. 2003; 23: 729–36. 9. Kaplan M., Aviram M. Oxidized low density lipoprotein: atherogenic and proinflammatory characteristics during macrophage foam cell formation. An inhibitory role for nutritional antioxidants and serum paraoxonase. ClinChem Lab Med. 1999; 37: 777–87. 10. Campese V.M., Bianchi S., Bigazzi R. Association between hyperlipidemia andmicroalbuminuria in essential hypertension. Kidney Int. 1999; 56 (Suppl 71): S10–3. 11. Диагностика и лечение артериальной гипертензии. Системные гипертензии. 2010; 3: 5–26. 12. Ощепкова Е.В., Дмитриев В.А., Титов В.Н. и соавт. Показатели неспецифического воспаления у больных гипертонической болезнью. Тер. Арх. 2007; 12: 18–25. 13. Breiser A., Recinos A., Eledrisi M. Vascular inflammation and the renin-angiotensen system. Atherioscler. Thromb Vasc. Biol. 2002; 22; 1257–1266. 14. Verma S., Bucshanan M., Anderson T. Endothelial function testing as a biomarker of vascular disease. Circulation. 2003; 108: 2054–2059. 15. Sesso H., Burning J., Rifai N. et al. C-reactive protein and the risc of developing hypertension. JAMA. 2003; 290: 2945–2951. 16. Niscanen L., Laaksonen D., Nyyssonep K. et al. Inflammation, abdominal obesity and smoking as predictors of hypertension. Hypertension. 2004; 44 (6): 859–865. 17. Fliser D., Buchholz K., Haller H. For the European Trial on Olmesartan and Pravastatin in Inflammation and Atherosclerosis (EUTOPIA) Investi Circulation. 2004; 110: 1103–7. 18. Stumpe K.O., Agabiti-Rosei E., Zielinski T. et al. Carotid intima-media thickness and plaque volume changes following 2-year angiotensin II-receptor blockade. The Multicentre Olmesartan atherosclerosis Regression Evaluation (MORE) study. Ther. Adv. Cardiovasc. Dis. 2007; 1: 97–106. 19. Smith R.D., Yokoyama H., Averill D.B. et al. The protective effects of angiotensin II blockade with olmesartan medoxomil on resistance vessel remodeling (The VIOS study): rationale and baseline characteristics. Am J Cardiovasc Drugs. 2006; 6 (5): 335–42. 20. Smith R.D., Yokoyama H., Averill D.B., Schiffrin E.L., Ferrario C.M. Reversal of vascular hypertrophy in hypertensive patients through blockade of angiotensin II receptors. J Am Soc Hypertens. 2008; 2: 165–172. 21. Hirohata A., Yamamoto K., Miyoshi T. et al. Impact of olmesartan on progression of coronary atherosclerosis a serial volumetric intravascular ultrasound analysis from the OLIVUS (impact of OLmesarten on progression of coronary atherosclerosis: evaluation by intravascular ultrasound) trial. J Am Coll Cardiol. 2010; 55 (10): 976–82. 22. Naya M., Tsukamoto T., Morita K. et al. Olmesartan, but not amlodipine, improves endothelium-dependent coronary dilation in hypertensive patients. J Am Coll Cardiol. 2007; 50 (12): 1144–9. 23. Lorenzen J.M., Neuhoeffer H., David S. Angiotensin II receptor blocker and statins lower elevated levels of osteopontin in essential hypertension – results from the EUTOPIA trial. Atherosclerosis. 2010; 209 (1): 184–8. 24. Takiguchi S., Ayaori M., Uto-Kondo H. et al. Olmesartan improves endothelial function in hypertensive patients: link with extracellular superoxide dismutase. Hypertens Res. 2011; 34 (6): 686–92. 25. Pimenta E., Oparil S. Impact of olmesartan on blood pressure, endothelial function and cardiovascular outcomes. Integr Blood Press Control. 2010; 3:113–23. 26. Hirohata A., Yamamoto K., Miyoshi T. et al. Four-year clinical outcomes of the OLIVUS-Ex (impact of Olmesartan on progression of coronary atherosclerosis: evaluation by intravascular ultrasound) extension trial. Atherosclerosis. 2012; 220 (1): 134–8. 27. Brunner H.R. The new oral angiotensin II antagonist olmesartan medoxomil: a concise overview. J Hum Hypertens. 2002; 16 (Suppl. 2): S13–16. 28. Corsini A. et al. Blood Pressure. 1998; 7 (Suppl 2): 18–22. 29. Catapano A. Cardiologia. 1997; 42 (Suppl 3): 19–26.
Причины и профилактика атеросклероза
Причиной атеросклероза является нарушение в жировом обмене – накопление холестерина (а именно липопротеинов низкой плотности) в избыточном количестве. Холестерин необходим организму, т.к. участвует во многих важных процессах вроде выработки некоторых гормонов, а также входит в состав клеточной мембраны. При генетической предрасположенности к накоплению холестерина, при несбалансированном питании этого вещества становится слишком много, организм не справляется с его расщеплением, и излишки начинают откладываться в стенках сосудов, приводя к атеросклерозу.
Факторами, способствующими развитию атеросклероза, считаются: повышенное давление, сахарный диабет, лишний вес, стресс, курение, алкоголь, возраст старше 50 лет. Стоит отметить, что развитие заболевания зачастую начинается в молодом возрасте, а к 50-60 годам появляются основные симптомы.
Хорошим методом профилактики атеросклероза считается активный образ жизни, сбалансированные физические нагрузки и борьба с лишним весом, если он присутствует.
Большинство ресурсов предлагают также сбалансированное питание, а точнее сокращение потребления животных жиров как основной метод профилактики атеросклероза, т.е. появления избытка холестерина. Но некоторые исследования свидетельствуют, что и растительные жиры, углеводы могут провоцировать повышение уровня холестерина в крови. Поэтому в подходе к собственному питанию следует руководствоваться здравым смыслом и умеренностью. И животные, и растительные жиры необходимы организму для комфортного функционирования, а их избыток (как и избыток любых других веществ) может привести к нарушениям липидного обмена. Но все исследователи сходятся во мнении, что потребление овощей и фруктов, добавление в рацион рыбы, умеренное потребление калорий – являются ключевыми и доказанными методами профилактики проблем с сосудами и не только.
Производные никотиновой кислоты
Ниацин, или никотиновая кислота при атеросклерозе, — один из самых «заслуженных» препаратов, который используется для лечения гиперлипидемии с 1955 года [6]. Она действует только после превращения в организме в никотинамид и последующего связывания с коэнзимами кодегидразой I и кодегидрозой II, которые переносят водород.
Отличительные действия никотиновой кислоты по сравнению с другими гиполипидемическими препаратами — способность выраженно повышать уровень ЛПВП, а также вазодилатирующий эффект.
Гиполипидемическое действие ниацина требует более высоких доз, чем необходимо для проявления витаминного эффекта. В среднем доза никотиновой кислоты как гиполипидемического средства в 100 раз выше, чем в качестве витамина [1].
Механизм действия основан на ингибировании липолиза триглицеридов в жировой ткани. Ниацин уменьшает синтез ЛПОНП, снижает уровень общего холестерина, ЛПНП, триглицеридов и повышает содержание ЛПВП на 15–30 %. Препарат также обладает антиатерогенными свойствами [5].
Наряду с гиполипидемическим эффектом никотиновая кислота расширяет мелкие сосуды (в том числе сосуды головного мозга), улучшает микроциркуляцию, оказывает слабое антикоагулянтное действие.
Уровень триглицеридов начинает падать уже через 1–4 дня после начала приема никотиновой кислоты, в то время как содержание холестерина падает на 5–7 день использования препарата.
Побочные эффекты
Наряду с довольно мощными гиполипидемическими свойствами ниацин выделяется плохой переносимостью. До 40 % пациентов отказываются от ее приема из‑за побочных эффектов [6]. Одним из побочных эффектов, связанных с низким комплаенсом, является ощущение жара и приливов, обусловленное выбросом простагландинов. Этот эффект может быть снижен за счет постепенного титрования дозы и назначения ацетилсалициловой кислоты в дозе 250 мг за полчаса до приема никотиновой кислоты.
На фоне применения высоких доз никотиновой кислоты (как правило, составляющих 2–6 г в сутки) возможно появление кожного зуда и диспепсии — рвоты, диареи. Существует риск образования пептической язвы желудка, нарушения функции печени, повышения уровня глюкозы и мочевой кислоты в крови. Из-за возможного развития гиперурикемии никотиновая кислота противопоказана при подагре. Ее также не рекомендуется применять при сахарном диабете и метаболическом синдроме [1, 3].
Ввиду не лучшей переносимости никотиновой кислоты были синтезированы ее производные, имеющие более высокий профиль безопасности. Одним из самых назначаемых стал ксантинола никотинат.
О чем предупредить клиента?
Ниацин за счет вазодилатирующего действия может потенцировать эффект гипотензивных препаратов и приводить к внезапному снижению артериального давления, поэтому использовать ее на фоне антигипертензивной терапии нужно осторожно, после консультации с врачом [7].
Никотиновую кислоту рекомендуют принимать во время еды.
Диагностика
Для диагностики атеросклероза могут использоваться как лабораторные, так и инструментальные методы:
- общий анализ крови;
- анализ на уровень холестерина в крови;
- ангиография (введение в кровь контрастного вещества, которое отражает рентгеновское излучение и дает специалисту подробную карту состояния сосудов всего тела);
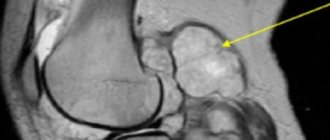
- КТ, МРТ;
- коронарография (для исследования коронарных артерий);
- ЭКГ, ЭХОКГ (эхокардиография);
- холтеровское мониторирование ЭКГ (для выявления нарушений в ритмах сердца);
- УЗИ (для исследования состояния аорты, сосудов почек, сердца).
Диагностика обычно не вызывает проблем у опытного врача – для этого в нашем центре обеспечена вся необходимая база оборудования. Ведь потребуются современные высокотехнологичные аппараты — чем качественнее оборудование, тем детальнее будут данные обследования, которые помогут врачу выбрать оптимальную методику лечения.
Лечение
Лечение атеросклероза коронарных сосудов сердца требует неоднородного, комплексного подхода и длительного периода времени. После точного составления клинической картины заболевания назначаются медикаменты и терапевтические меры, которые включают:
- Гиполидемические препараты для вывода из клеток кровеносных сосудов избытка липидов и жидкости из тканей организма;
- Бета-блокаторы, ингибиторы для уменьшения потребности сердца в кислороде. На время лечения это снижает активность миокарда и выраженность симптомов.
- Антикоагулянты для исключения возможности образования тромбов.
- Назначение специальной диеты;
- Запрет курения, алкогольных напитков;
- Умеренная лечебная физическая нагрузка для предупреждения застойных процессов;
- Снижение веса для нормализации обменных процессов и вывода токсических веществ из организма.
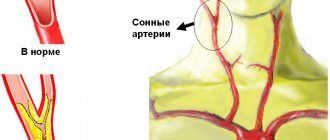
Атеросклероз артерий головного мозга
При образовании холестериновых бляшек и сужении артерий мозга недостаток крови и питательных веществ испытывают клетки мозга. О таком состоянии могут свидетельствовать следующие симптомы:
- периодические головокружения,
- шум в ушах,
- головная боль,
- повышенная утомляемость,
- нарушения в координации движений.
Сужение основной питающей мозг сонной артерии выделено в отдельный диагноз – стеноз сонной артерии. Поражение сосудов, питающих мозг, несет угрозу серьезного заболевания – ишемического инсульта головного мозга.
Стадии развития болезни
В патогенезе атеросклероза выделяют 3 стадии. Системное поражение артерий происходит на фоне изменений белкового и липидного обмена.
Первая
На начальной стадии формируется жировое пятно. На участках разветвления сосудов на стенках появляются микротрещины, возникает локальное замедление кровообращения. Стенки сосудов отекают, становятся рыхлыми, но благодаря защитным механизмам организму пока удается растворять липиды.
Когда эти ресурсы истощаются, формируются сложные соединения из липидов и белков. Они откладываются на внутренней поверхности сосудистых стенок.
Вторая
В участках липидных отложений начинает разрастаться соединительная ткань: формируется атеросклеротическая бляшка. На ранней стадии образования она имеет полужидкую форму и подвергается растворению.
Но на этом этапе также существует опасность. Из-за рыхлой структуры бляшки могут растекаться и закупоривать артерии. Сосудистые стенки теряют эластичность, изъязвляются, что ведет к формированию тромбов.
Третья
Бляшка уплотняется, в ней скапливаются соли кальция. Постепенно она разрастается, сужая артериальный просвет. Нарушается кровоснабжение органа, который питает артерия. При закупорке просвета сосуда тромбом или продуктами распада бляшки развивается инфаркт или гангрена.
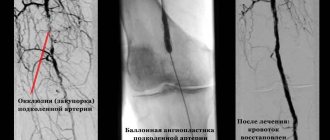
Атеросклероз артерий нижних конечностей
Повреждение артерий нижних конечностей называют облитерирующим атеросклерозом. Ему подвержены люди старше 65 лет, особенно мужчины. Это заболевание проявляется в следующих симптомах:
- боли в икрах, судороги в состоянии покоя;
- боли при ходьбе, заставляющие прихрамывать;
- онемение в ногах, быстрая утомляемость при ходьбе;
- появление незаживающих ран, а в запущенных случаях – язв.
Если при наличии таких симптомов не обращаться к врачу, то появится угроза ампутации конечности как единственной меры лечения при крайне запущенных случаях облитерирующего атеросклероза.
Атеросклероз коронарных артерий
Атеросклероз коронарных артерий (приносящих кровь в ткани сердца) является одной из основных причин ишемической болезни сердца и инфаркта миокарда: когда заболевание поражает сосуды сердца, из-за недостаточного питания начинают отмирать клетки сердечной мышцы. А риск образования тромба и закупорки сосуда только усугубляет ситуацию. Это состояние крайне опасно, несет угрозу жизни и требует обращения к врачу. Следует обратить особое внимание на возможные симптомы:
- боли в груди;
- ощущение тяжести, сдавленности в груди;
- аритмия, т.е. учащенное или замедленное сердцебиение;
- ощущение замирания сердца.
Не стоит недооценивать вышеперечисленные симптомы. Напомним, что риск развития атеросклероза присутствует у многих людей. Осложнения заболевания без должного лечения настолько опасны, что стоит обратиться к врачу, даже если вы опасаетесь подтвержденного диагноза или операции. Современная медицина продвинулась далеко в вопросе лечения атеросклероза различных локализаций.
Симптомы
Опасность атеросклероза коронарных сосудов сердца заключается в отсутствие симптомов на первых стадиях развития. Болезнь может «тихо» разрушать артерии на протяжении многих лет. Как правило, первые признаки появляются в среднем возрасте, после 45 лет. За это время, в сосудах негативные процессы достигают критического уровня и проявляются следующими симптомами:
- Болевой синдром в области сердца, левом плече и под лопаткой;
- Дискомфорт, ощущение жжения под ребрами;
- Одышка во время ходьбы и в полностью горизонтальном положении;
- Общая слабость, головокружение;
- Постоянная небольшая тошнота.
Неспецифические симптомы атеросклероза сердца нередко принимаются больными за проявление других болезней, которые имеют подобные признаки. Это затрудняет постановку диагноза на ранних стадиях, когда прогноз лечения благоприятен в подавляющем большинстве случаев.
Прогрессирующий атеросклероз сосудов сердца проявляется уже более серьёзными симптомами:
- Стенокардия. Кратковременные приступы боли в области сердца, отдающие в лопатку, руку, брюшную полость и нижнюю челюсть. Возникают после физической активности, приёма острой пищи или эмоционального стресса. Длятся не более 15-20 минут, симптомы исчезают после отдыха или приёма седативных средств, например, валидола.
- Кардиосклероз. Процесс развития атеросклероза находится в активной стадии – происходит рубцевание и замещение мышечной ткани неполноценными соединениями. Проявляется постоянной слабой, умеренной болью, отечностью конечностей, одышкой, быстрой утомляемостью, снижением физической нагрузки.
- Аритмия. Нарушается частота и последовательность биений сердца. У больного наблюдаются приступообразные боли, ощущение остановки сердца, головокружения, обмороки, аномальные толчки в грудной области.
Сердечная недостаточность. Разрыв холестериновой бляшки сопровождается образованием тромба, который закупоривает артерию. Кровь прекращает переносить кислород и питательные элементы. Сердце перестает работать в нормальном режиме. Появляются сильные, жгучие боли в груди, тошнота, больной ощущает нехватку воздуха, отекают конечности, появляется замутнение сознания.
Важно! При острой недостаточности риск развития инфаркта миокарда увеличивается до 90%. Если приступ сопровождается разрывом аневризмы — наступает смерть.
В зависимости от того, насколько быстро больной обратится за медицинской помощью, прогноз атеросклероза будет положительным или неблагоприятным. Если патология запущена до такой степени, что в миокарде начали формироваться очаги некроза, то возникает значительная угроза для жизни.