Гипертония
(гипертоническая болезнь) – это устойчивое повышение артериального давления, при котором требуется постоянный контроль за своим здоровьем, а также своевременное прохождение лечения. В противном случае повышается риск развития опасных заболеваний и даже смерти.
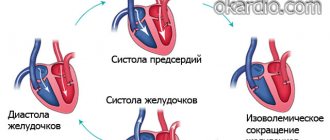
Сосудистая система человека – это транспортная сеть, в которой транспорт – кровь – находится в непрерывном движении. Чтобы кровь двигалась, она должна находиться под давлением. Давление создаётся за счет сокращения сердечной мышцы, в результате которого в артерии с каждым ударом сердца вбрасывается новая порция крови. Именно поэтому при измерении давления регистрируются два значения: в момент сокращения и в расслабленном состоянии. Большее (верхнее) значение называется систолическим давлением (систола – по-гречески «сокращение»), меньшее (нижнее) значение — диастолическим (диастола – «расширение»). В норме верхнее значение должно быть около 120-140 мм рт. ст., нижнее – около 70-80 мм рт. ст. Для молодых людей нормальными являются более низкие показатели, для лиц старше 40 лет – более высокие. Если измерение давления показывает значения, которые выше указанных, то такое давление следует считать повышенным. Устойчивое повышение давление называется артериальной гипертензией
, при этом пациенту ставится диагноз
гипертония (гипертоническая болезнь)
.
Причины гипертонии
Кровяное давление постоянно колеблется, и наш организм хорошо приспособлен к таким колебаниям. Стенки сосудов, по которым движется кровь, эластичны, и при повышении давления они растягиваются. В результате давление нормализуется. Также при повышении давления кровь из артериальных сосудов уходит в капилляры. То есть в организме есть действенный механизм нормализации давления. Гипертония развивается тогда, когда по каким-то причинам этот механизм перестаёт действовать.
На вопрос, почему возникает гипертония, у современной медицинской науки точного ответа пока ещё нет. Однако выделяется ряд факторов, способных приводить к устойчивому повышению артериального давления. Это:
- избыточный вес (ожирение);
- сахарный диабет;
- курение, злоупотребление алкоголем;
- высокий уровень адреналина в крови (в том числе, в результате переживаемых стрессов);
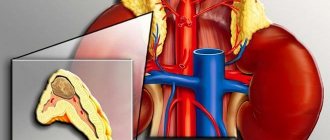
- атеросклероз (прежде всего, атеросклероз аорты);
- заболевания почек;
- заболевания щитовидной железы;
- прием некоторых лекарственных препаратов (в т.ч. гормональных контрацептивов).
Риск развития гипертонии увеличивается с возрастом. Гипертония у молодых людей во многих случаях объясняется заболеваниями почек или дефицитом магния в организме.
Стадии и осложнения гипертонии
Артериальная гипертензия приводит к повышенной нагрузке на сердце, сосуды, почки. Гипертония может стать причиной таких заболеваний и патологий, как:
- сердечная недостаточность, инфаркт миокарда;
- нарушения мозгового кровообращения (ишемические или геморрагические инсульты);
- нефросклероз, почечная недостаточность;
- ухудшение зрения (в результате нарушений кровообращения в сетчатке).
Поэтому тем, кто находится в группе риска развития заболевания, а также тем, у кого гипертония уже диагностирована, необходимо следить за своим состоянием и регулярно производить измерение артериального давления.
Рекомендуется следующая методика измерения давления. Давление измеряется в положении сидя, после пятиминутного отдыха. Измерение проводится три раза подряд, в расчет берутся самые низкие величины.
В зависимости от выявленного давления, различают три стадии гипертонии.
Гипертония I-й стадии
характеризуется подъемами артериального давления в пределах 160-180/95-105 мм рт. ст.
Гипертония II-й стадии
диагностируется при давлении в пределах 180-200/105-115 мм рт. ст.
Гипертония III-й стадии
– это тяжелое патологическое состояние, при котором регистрируется артериальное давление в пределах 200-230/115-130 мм рт. ст. Самостоятельно, без медицинской помощи, такое давление нормализоваться уже не может.
Как проявляются заболевания сосудов?
Клинические проявления сосудистых заболеваний зависят от места локализации патологического участка и степени его повреждения. На начальной стадии болезнь часто протекает без выраженных симптомов, но при регулярных профилактических осмотрах и лабораторной диагностике, которая позволяет выявить высокий уровень холестерина, можно своевременно заподозрить появление нарушения и обратиться за медицинской помощью.
При поражении сосудов головного мозга возникают следующие симптомы:
- снижение памяти и внимания;
- головокружение;
- низкая работоспособность;
- ухудшение сна;
- шум в ушах.
Развитие атеросклероза сосудов конечностей сопровождается следующими изменениями:
- зябкость конечностей;
- онемение ног;
- боли в икроножных мышцах, которые усиливаются во время ходьбы;
- бледность кожи на ногах, склонность к шелушению и образованию трофических язв.
Атеросклероз коронарных сосудов имеет характерные проявления:
- боль за грудиной;
- нехватка воздуха;
- страх смерти;
- колебания пульса и АД.
Медицинское вмешательство при появлении любых описанных симптомов обязательно. Лечение назначает врач, получив результаты обследования и осмотра, оценив общее состояние организма больного.
Симптомы гипертонии
Повышенное артериальное давление может проявляться в виде таких симптомов, как:
- слабость;
- головокружение;
- головные боли;
- снижение работоспособности.
Однако эти симптомы могут восприниматься человеком просто как признаки утомления. К тому же на первой стадии гипертония может протекать бессимптомно.
Отдельно выделяется внезапное повышение давления – гипертонический криз
, который также можно рассматривать как осложнение гипертонической болезни. При гипертоническом кризе происходит резкое нарушение кровообращения в наиболее важных органах – головном мозге, сердце, почках. Симптомами гипертонического криза являются:
- сильная головная боль;
- потемнение в глазах;
- тошнота и рвотные позывы;
- стенокардия, ощущение усиленного сердцебиения;
- холодный пот, слабость, дрожание рук.
Симптомы гипертонии I-й стадии
Возможны подъемы артериального давления в пределах 160-180/95-105 мм рт. ст. После отдыха давление обычно нормализуется. Дополнительных симптомов может не быть, однако могут наблюдаться шум в ушах, тяжесть в голове, слабые головные боли, плохой сон, снижение работоспособности, иногда – головокружение и кровотечения из носа.
Симптомы гипертонии II-й стадии
Давление повышается до значений в пределах 180-200/105-115 мм рт. ст. При этом повышение давления оказывается более устойчивым, чем в случае I-й стадии. Гипертония II-й стадии проявляется головными болями и стенокардией, следует ожидать также головокружения и гипертонические кризы. Снижается кровоснабжение, головного мозга, почек и сетчатки. Возможны инсульты.
Симптомы гипертонии III-й стадии
Артериальное давление регистрируется в пределах 200-230/115-130 мм рт. ст. При таком давлении вероятность инфарктов и инсультов значительно возрастает. В деятельности сердца, головного мозга и почек происходят необратимые изменения.
Методы диагностики гипертонии
Гипертония диагностируется на основании измерения артериального давления. Для диагностики может быть использован метод суточного мониторирования артериального давления (СМАД).
Большое значение имеет установление причины, вызвавшей повышение давления. Без устранения причины лечение гипертонии не может быть достаточно эффективным. В целях установления причины артериальной гипертензии, а также для установления степени повреждения внутренних органов, проводятся различные инструментальные и лабораторные исследования.
ЭКГ
ЭКГ – базовое исследование в кардиологии. Позволяет выявить заболевания сердца, являющиеся причиной или сопутствующие гипертонии. Для снятия ЭКГ может использоваться холтеровское мониторирование (суточное мониторирование ЭКГ).
Подробнее о методе диагностики
Эхокардиография
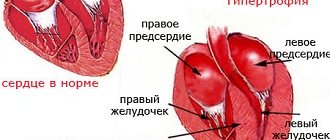
Эхокардиография при гипертонии даёт врачу информацию о патологических процессах в сердце пациента. На первой стадии заболевания эхокардиография показывает увеличение скорости сокращения стенок левого желудочка, при этом размеры полостей и толщина стенок сохраняются в пределах нормы. На более поздних стадиях можно увидеть расширение левого желудочка, сопровождающееся снижением его сократительной способности.
Подробнее о методе диагностики
Ультразвуковые исследования
В случае стойкого повышения артериального давления также могут быть назначены УЗИ почек и надпочечников, а также УЗИ брахиоцефальных и почечных артерий.
Подробнее о методе диагностики
Оптическая когерентная томография
При гипертонии важно пройти обследование состояния глазного дна, поскольку повышенное давление может привести к патологическим изменениям в этой области и вызвать ухудшение зрения. Изучение глазного дна лучше всего проводить с помощью оптической когерентной томографии. Может также использоваться биомикрофотография глазного дна с помощью фундус-камеры.
Подробнее о методе диагностики
Лабораторная диагностика
Обследование при гипертонии включает в себя проведения лабораторных исследований. Потребуется сделать анализы крови – общий и биохимию (анализы на уровень креатинина, калия, холестерина и глюкозы в крови), а также общий анализ мочи. Могут быть назначены и другие исследования.
Записаться на диагностику Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Помощь специалистов
Терапевт – это врач, лечащий высокое давление на ранних стадиях. Терапевт является врачом общей практики, поэтому во всех случаях ухудшения здоровья обращаться нужно к нему. Он проведет первичный осмотр пациента, возьмет анализы и, при необходимости, перенаправит его к врачу более узкой специализации. Первое, что делает терапевт – измеряет артериальное давление и пульс. Дальше он знакомится с медицинской картой пациента и выясняет другие особенности его жизни и здоровья.
Залог успешной диагностики и лечения лежит в сборе как можно более полной информации. Терапевту нужно знать все: есть ли у пациента хронические заболевания, чем он болел ранее, были ли у него травмы, операции и т.д. Выясняется наследственная предрасположенность к гипертонии путем опроса о здоровье родственников. Дополнительно терапевт назначает ряд анализов и других мероприятий:
- Общий и специальный анализы крови, включая анализ на гормоны для оценки работы внутренних органов;
- УЗИ сердца и других органов при необходимости;
- Общий анализ мочи;
- Электрокардиограмма (ЭКГ);
- Осмотр сосудов глаз;
- Осмотр вен на ногах.
После проведения этих процедур терапевт выписывает направления к другим специалистам. Среди них – кардиолог, невролог, эндокринолог и другие врачи. Кардиолог специализируется на болезнях сердечно-сосудистой системы, поэтому вполне понятно, что лечением высокого давления занимается и этот врач. Если гипертония вызвана нарушениями в работе щитовидной железы, больного отправляют к эндокринологу.
Повышенное внутричерепное давление говорит о том, что пациента следует направить на прием к неврологу. При избыточном весе лучше всего может помочь диетолог: коррекция режима питания приводит давление в норму без приема лекарств. Проблемы с почками и другими органами мочеполовой системы, вызывающие гипертонию, лечит врач-нефролог. Но чаще всего лечение бывает комплексным у нескольких врачей, так как все органы и системы организма сильно влияют на работу друг друга.
Методы лечения гипертонии
Основная цель лечения гипертонии – снизить риск развития наиболее опасных осложнений (инсульт, инфаркт миокарда, хроническая почечная недостаточность и нефросклероз). С этой целью предпринимаются меры по снижению артериального давления до нормального уровня и снижению уязвимости органов-«мишеней». Больному необходимо настраиваться, что противогипертоническая терапия будет проводиться пожизненно. Курс лечения на II-й и III-й стадии заболевания обязательно включает медикаментозную терапию. Лечение гипертонии I-й стадии может не требовать медикаментозных средств, а ограничиваться лишь методами немедикаментозной терапии. В любом случае, немедикаментозная терапия при гипертонии очень важна.
Больному гипертонией следует регулярно измерять давление и соблюдать все предписания лечащего врача.
4.Другие результаты обследования при артериальной гипертонии
Во время приема врач может проверить, не нанесло ли повышенное давление вред другим органам – сосудам, сердцу или глазам. Нехарактерные звуки сердца при прослушивании, раздутость шейных вен (это может указывать на сердечную недостаточность), отеки рук и ног, аномалии сосудов в задней части глаза могут указывать на различные проблемы со здоровьем. А значит, может появиться необходимость дополнительных обследований.
О чем стоит подумать?
Диагноз артериальная гипертония, или высокое давление, как правило, ставится на основе усредненных двух или более показателей, полученных в ходе двух или более посещений врача. Но в очень тяжелых случаях бывает достаточно и одного визита. Помочь в диагностике может и самостоятельное измерение давления. Некоторые люди волнуются перед визитом к врачу, и давление повышается. А значит, картина может быть не совсем объективной. Но если вы будете измерять давление дома, а затем сообщите данные врачу, это может быть очень полезно для точной диагностики артериальной гипертонии.
Какой врач лечит гипертонию
Лечением гипертонии занимается врач-кардиолог. Также лечение гипертонии может осуществлять врач общей практики (терапевт или семейный врач), который часто обнаруживает повышенное давление при обращении к нему с жалобами на плохое самочувствие.
Медикаментозная терапия
Лекарственные препараты должны подбираться врачом, который делает это с учетом индивидуальных особенностей каждого пациента.
Изменение образа жизни
Прежде всего, необходимо:
- отказаться от курения;
- исключить или снизить употребление алкоголя;
- постараться снизить вес до нормы;
- снизить потребление соли до 5 г/сутки;
- обеспечить регулярные физические нагрузки. Наиболее полезны ходьба, плавание и лечебная гимнастика;
- повысить свою стрессоустойчивость;
- оптимизировать питание (есть больше зелени, фруктов, продуктов, имеющих значительное содержание калия, кальция и магния, и, наоборот, уменьшить употребление растительных жиров и белковой пищи). Питаться следует регулярно.
Записаться на прием Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Кардиалгия – боль в сердце
Боль при проблемах с сердцем локализуется как слева, где расположено сердце, так и по центру грудины.
Она может отдавать в различные части тела – в руки или в одну руку (обычно левую), назад в спину и даже в челюсть.
Боль развивается вслед за физическими усилиями, после эмоционального напряжения, переохлаждения, приема большого количества пищи.
Боль может носить разный характер: давящий, режущий, ноющий, сжимающий. Она может «печь».
Боли чаще всего сопровождают ишемическую болезнь сердца (ИБС) и носят название стенокардия. Но кардиалгии характерны и для других сердечно-сосудистых патологий, в частности артериальной гипертензии, перикардита, миокардита, кардиомиопатии и др.
Боль в области сердца может вызываться и другими, несердечными патологиями, но лучше, если в этом будет разбираться врач. Поэтому любые кардиалгии – это причины обратиться к кардиологу.