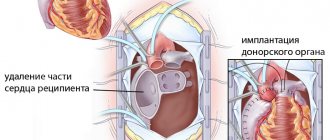
В Российской Федерации 7 % взрослых людей страдают хронической сердечной недостаточностью (ХСН). Ежегодно, даже в условиях лечения в специализированном стационаре, умирает до 12 % больных с клинически выраженной ХСН. Единственное, что может помочь пациенту в терминальной стадии этого заболевания, — трансплантация сердца.
Не все нуждающиеся в операции доживают до ее проведения, но с тех пор как 46 лет назад бригада доктора Кристиана Барнарда провела первую в мире пересадку сердца от человека к человеку, у них по крайней мере появилась надежда на выздоровление.
Почему в России не хватает доноров?
И даже при действующей презумпции согласия в России катастрофически не хватает доноров. Ожидание почки может растянуться на долгие годы. На искусственном сердце, которое подходит лишь единицам, человек может продержаться год, два и даже три. А тяжелые осложнения оборачиваются высокой смертностью. При этом пересадки легких и поджелудочной железы до сих пор остаются очень редкими операциями. А ведь один донор может спасти как минимум восемь жизней.
— У нас всего 32 региона занимаются трансплантацией, и мы сейчас из кожи вон лезем, чтобы увеличить их число. Ездим по субъектам, говорим с больницами, администрациями. Говорим, что органный ресурс пропадает — люди ждут этих органов. Мы не можем говорить о дефиците как таковом. Правильно говорить об отсутствии административного ресурса для организации донорских программ, — уверяет Сергей Готье, директор НМИЦ трансплантологии и искусственных органов.
Ответственности для больниц, в которых появляются доноры, нет. Никто не понесет никакого наказания, если человек не стал донором, хотя мог бы им стать.
— Трансплантологи — это люди, которые хотели бы обладать этим ресурсом для спасения населения. Но организовать этот процесс мы не можем. Это ответственность главных врачей больниц, в которых констатируется смерть тех или иных пациентов. Этот механизм работает с большим трудом, — говорит врач.
Его коллега Александр Чернявский убежден, что причина кроется и в том, что у таких больниц нет никакой заинтересованности в развитии донорства.
— Законы есть, положение принято. Но их невыполнение ничем не карается, никто за это не отвечает — за то, что у нас не хватает донорских органов, — недоволен Александр Чернявский. — Мы рассчитали, сколько потенциальных доноров может быть в Новосибирске, например. Есть определенные формулы, известные во всем мире и используемые для расчета. И у нас примерно в Новосибирске от 50 до 70 реальных доноров в год. Я думаю, в этом случае мы могли бы вообще решить проблемы с оказанием помощи пациентам с почечной недостаточностью. Это примерно 140 трансплантаций почек в год.
Если рассматривать этот вопрос только с финансовой точки зрения, то эксперты убеждают — трансплантация органа намного выгоднее для государства, чем тот же диализ, на котором должны находиться пациенты с почечной недостаточностью.
— Если бы наши донорские базы работали достаточно эффективно и продуктивно, мы могли бы вообще отказаться от диализов. Мы же думаем только о сиюминутных затратах, а когда смотрим, что этому пациенту нужно делать диализ 10–15 лет, то понимаем, что это огромные суммы. Они складываются в миллиарды рублей. Пациент, которому трансплантирована почка, обходится государству в несколько раз дешевле. И это посчитано уже давно. Мы вообще не умеем деньги считать.
Современная статистика
На сегодняшний день в мире проведено уже более 15000 трансплантаций сердца. 10-летняя выживаемость пациентов составляет около 50 %. Самая большая летальность — в первый год после операции (в разных клиниках – от 15 до 25 %). Основные причины смерти — инфекционные заболевания и саркома Капоши, развивающиеся на фоне иммуносупрессивной терапии.
Описаны и счастливые случаи, когда пациенты с трансплантированным сердцем прожили более 25 лет. Мировым рекордсменом стал Тони Хьюзман — пациент клиники при Стэнфордском университете. Его прооперировали в 1978 году, показанием послужила дилатационная кардиомиопатия. После трансплантации он прожил 30 лет и умер в 51 год от рака кожи.
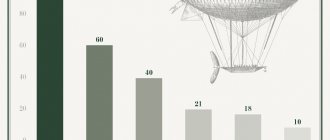
В мире ежегодно выполняется от 2,7 до 4,5 тысяч трансплантаций сердца. Из них в России — всего около 100 операций. Лидер по количеству трансплантаций — США: там проводится до двух тысяч пересадок сердца ежегодно.
На сегодняшний день в России существует 10 центров, осуществляющих трансплантацию сердца (все данные приведены в соответствии с информацией, опубликованной в журнале «Вестник трансплантологии» за 2009–2013 год).
Показания для проведения операции по пересадке сердца
Диагноз:
— кардиомиопатии различного генеза;
— доброкачественные опухоли сердца;
— неоперабельные врожденные пороки сердца (например, гипоплазия левого желудочка).
Клинико-функциональная характеристика пациентов:
— хроническая сердечная недостаточность III-IV ФК по NYHA, резистентная к медикаментозной терапии;
— фракция выброса ЛЖС < 30%;
— конечно-диастолический размер ЛЖС > 7 см;
— конечно-диастолическое давление ЛЖС > 20 мм рт. ст.
— сердечный индекс (CI) < 2,5 л / (мин × м2);
— рефрактерность желудочковых тахиаритмий;
— ожидаемая выживаемость потенциального реципиента без трансплантации сердца < 6–12 мес.;
— возраст до 55 лет.
Абсолютные противопоказания:
— стойкая легочная гипертензия (транспульмональный градиент давления > 15 мм рт. ст., общее легочное сопротивление (ОЛС) > 5 ед. Вуда, систолическое давление в легочной артерии более 60 мм рт. ст.);
— острые инфекционные заболевания и/или обострение хронических;
— необратимая полиорганная недостаточность;
— злокачественные новообразования в анамнезе;
— тромбофлебит;
— системные заболевания;
— ожирение (> 30 % должной массы тела);
— психические заболевания, алкоголизм, наркомания;
— недисциплинированность в приеме медикаментов, несоблюдение больничного режима.
Относительные противопоказания
— активный диффузный миокардит;
— инсулинозависимый сахарный диабет;
— язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения;
— нарушение мозгового кровообращения в анамнезе;
— инфицирование вирусами гепатита С и гепатита В;
— атеросклероз сосудов нижних конечностей;
— ограниченная поддержка семьи.
Детская трансплантация и несовершеннолетние доноры
Самым непростым вопросом трансплантации в России остается детское донорство. По закону оно разрешено с согласия родителей, но до сих пор в нашей стране не было ни одного несовершеннолетнего донора. Если ребенку нужна печень или почка — врачи могут пересадить их от взрослого донора и даже от родственников. Но в случае с пересадкой сердца всё намного сложнее. Ребенок должен дорасти до того момента, когда его смогут спасти с помощью взрослого органа. А это возраст примерно 12–14 лет и старше.
— При трансплантации сердца мы сильно зависим от антропометрических параметров. Если мы имеем подростка весом больше 30 килограммов — обычно это позволяет поместить в грудную клетку сердце взрослого умершего и решить вопрос, — рассказывает Сергей Готье, главный внештатный специалист-трансплантолог Минздрава РФ. — Но если речь идет о маленьком ребенке, то тут мы просто бессильны. Несмотря на то, что в законе всё прописано и есть распоряжение Минздрава, мы абсолютно блокированы действиями детских реаниматологов. Многие родители понимают необходимость изъятия органов. С ними можно говорить об этом. Но у детских реаниматологов наступает ментальная фрустрация по этому поводу. Они не могут переступить порога констатации смерти ребенка для последующего донорства.
Взятие органа или его части у родственников хоть и спасает жизни, но может быть опасно для самого донора. Ему придется жить без одной почки или части печени. По словам врачей, бесследно такие операции пройти не могут. Именно поэтому специалисты настаивают на развитии именно посмертного донорства.
— Самый большой плюс родственной трансплантации — независимость этой процедуры от наличия органа человека, который умер. Эту операцию можно спланировать и в конкретные сроки ее выполнить. Это самый большой плюс, — объясняет Иван Поршенников, заведующий отделением трансплантации органов Новосибирской областной клинической больницы. — Самый большой минус в том, что живой, здоровый ни в чем не повинный человек может умереть в ходе изъятия у него фрагмента органа. Риски этого события крайне низки, но тем не менее в мировой практике такое случалось. Это статистика, и от нее никуда не денешься. Наиболее правильный путь в трансплантации — это развитие не родственных пересадок, а органного донорства.
Подготовка пациента к операции
Трансплантация сердца – сложное вмешательство, требующее тщательной подготовки. Пациент проходит многоступенчатое обследование, прежде чем принимается решение о возможности пересадки органа. Необходимо:
- тщательно собрать анамнез заболевания;
- выполнить рентгенографию органов грудной клетки;
- пройти нагрузочный тест на максимальное потребление кислорода (VO2);
- сдать ряд анализов на инфекции для исключения гепатитов, ВИЧ и ряда других заболеваний, которые могут стать противопоказанием;
- сдать рутинные анализы мочи, крови для оценки общего состояния организма;
- пройти зондирование сердца с тонометрией правых отделов (необходимо, чтобы исключить легочную гипертензию, которая выступит противопоказанием к трансплантации);
- сдать анализ для оценки человеческого лимфоцитарного антигена (HLA);
- пройти ЭКГ, ЭхоКГ.
При обследовании могут быть выявлены как абсолютные, так и относительные противопоказания, исключающие постановку пациента в лист ожидания донорского сердца.
Есть ли шанс на перемены? Что изменит новый закон
Действующий закон о трансплантации был принят почти 30 лет назад. И в нем много пробелов, которые в том числе и настраивают людей против трансплантации. Новый закон должен создать единый лист ожидания по всей стране, а также регистр отказов и согласия на посмертное донорство. Это должно сделать систему более прозрачной — и для пациентов, и для врачей. А также закон должен полностью исключить ситуации, когда орган взяли после смерти человека, который не хотел этого.
Также документ определяет время, за которое родственники должны принять решение, — разрешать или нет трансплантацию. Посмертному донорству посвящена целая глава — № 3. В статье 14 говорится, что родственники могут заявить, что несогласны с изъятием органов у умершего. На это им дается два часа, и при таком заявлении тело трогать не будут.
При этом для разрешения споров по этому вопросу, когда человек дал согласие на донорство еще при жизни, а родственники выступили против, — была прописана отдельная статья № 15. В ней говорится, что если родственник не согласен, чтобы у умершего забрали орган, а при этом сам пациент давал такое согласие при жизни, то мнение родственника учитывать не будут. Орган возьмут. И наоборот.
Новый закон детально прописывает механизм детского донорства. Врачи должны будут заручиться согласием одного из родителей. При этом если мнение папы и мамы разойдутся, то пересадка будет невозможна. Запрещена она также, если возможный донор — сирота. Новый закон обсуждают уже больше пяти лет. Но он до сих пор не принят.
— Новый закон, если его примут, будет содержать элементы контроля за всеми компонентами трансплантации. Речь идет о включении в такую контрольную систему листов ожиданий и о чем мы постоянно говорим — о регистре прижизненных волеизъявлений. Фактически нам нужен регистр отказов, — объясняет Сергей Готье.
Как бы ни было много проблем в трансплантологии — врачи в России спасают сотни жизней. В ожидании нового закона они пытаются убедить людей, что пересадка для многих — единственный шанс на жизнь.
— Часто говорят, что, мол, это ужасно, что люди надеются на лучшее и ждут чьей-то смерти. Конечно, это не так. Они не ждут никакой смерти. Они ждут возможности, что им смогут помочь. Невозможно такими ожиданиями повлиять на смертность других людей. Мы все можем оказаться в ситуации, когда мы сегодня живы и здоровы, а завтра нам вдруг нужна пересадка, не дай бог. Поэтому нужно с уважением относиться друг к другу и стараться помогать друг другу, — считает Александр Быков, главный трансплантолог Новосибирской области.
Послеоперационный период
После операции пациент находится под наблюдением врача в течение длительного промежутка времени. В этот период подбирается иммуносупрессивная терапия с помощью гормонов и цитостатиков, благодаря которой удается избежать процессов отторжения, оценивается состояние послеоперационной раны, корректируются осложнения, если они возникают.
В первый месяц после операции раз в 1,5-2 недели выполняют биопсию миокарда. Это необходимо, чтобы оценить состояние донорского сердца. Со временем эта процедура проводится все реже.
Еще три важных текста про трансплантацию органов
В Новосибирской области сейчас живут почти 500 человек с пересаженными органами. Мы поговорили с тремя сибиряками и узнали, как меняется мировоззрение после хождения по самому краю, тяжело ли пить таблетки горстями и во что они верят.
В марте НГС рассказывал, как благодаря одному донору четыре человека получили шанс на новую жизнь. Ребенку досталась часть печени, мужчине — сердце, а пожилые люди получили роговицу и возможность видеть. В Новосибирской областной больнице пациенты познакомились друг с другом, поблагодарили врачей и рассказали свои непростые истории.
В начале августа жительница Новосибирска Татьяна Манькова сходила на одну вечеринку, после которой ей стало нехорошо. Последнее, что она помнит, — как попала в инфекционную больницу. Следующее воспоминание — как она проснулась в клинике Мешалкина и услышала от врачей, что ей пересадили сердце. Татьяна была в шоке и не могла в это поверить. Потом она узнала, что чудом выжила. Мы поговорили с ней о том, каково было принять «чужое» сердце, с какими трудностями она сейчас сталкивается и как поменялось ее отношение к жизни.
Выводы
Трансплантация – операция, разрешающая заменить ослабленное, не выполняющее свои функции сердце, на орган от здорового донора. Вмешательство требует высокой квалификации медицинского персонала, многогранной и продолжительной реабилитации, больших финансовых затрат. Пациентам обязателен пожизненный прием цитостатических препаратов, что обуславливает высокий риск послеоперационных осложнений. Тем не менее пересадка позволила продлить жизнь людям с терминальной сердечной недостаточностью и потому нашла широкое применение в современной кардиохирургии, безусловно, спасая человечество.