Причины заболевания
Этиология заболевания до настоящего времени продолжает оставаться невыясненной.
Постоянный поиск причин возникновения гестоза продиктован печальной статистикой материнской смертности: гестоз входит в первую тройку ведущих причин смерти женщин, выполняющих репродуктивную функцию.
Наиболее тяжелая форма гестоза – эклампсия – была описана еще в 4 в до н.э. Гиппократом, как судорожный синдром похожий на эпилепсию. До начала 18 столетия эклампсию считали особой формой эпилепсии. В 1843 г. английский врач Lever показал, что эклампсии предшествуют отеки, протеинурия и головная боль.
Существующее представление об этиологии развития гестоза включает более 20 теорий: инфекционная, интоксикационная, почечная, гемодинамическая, повреждения эндотелия, эндокринологическая (нарушение продукции гормонов), плацентарная (морфологические изменения в плаценте).
Согласно современным представлениям, гестоз рассматривается как генетически детерминированная недостаточность процессов адаптации материнского организма к новым условиям существования, которые возникают с развитием беременности.
Во второй половине беременности происходит ряд физиологических изменений в организме беременных, предрасполагающих к развитию гестоза. После 20 недель беременности происходит значительное увеличение объема циркулирующей крови (до 150% от исходного уровня), умеренное повышение периферического сопротивления, образование маточно-плацентарного кровотока, увеличение легочного кровотока со склонностью к гипертензии.
Стадии патологии
Гестоз классифицируют следующим образом:
- Водянка
– отеки на руках, ногах. Но это не только признак этой патологии, поэтому для подтверждения необходимо сдать анализы. - Нефропатия
– к отёчности добавляется повышенное давление. Уже на этой стадии возникает опасность для жизни женщины и нужно срочно обратиться к врачу. Осложнение может быстро перейти в другую летальную форму. - Преэклампсия
– нарушается кровоток ЦНС, одновременно наблюдается тошнота, высокое давление, бессонница, мигрень, белок в урине. Вполне возможно психическое расстройство на фоне патологии. - Эклампсия
– требует срочного медицинского вмешательства. К предыдущим симптомам добавляются судороги, возможен инсульт, кома и смерть. Плацента стремительно стареет, а ребёнок может погибнуть.
Любая форма гестоза представляет опасность для малыша: провоцирует гипоксию, недостаток питания, нарушает кровоток.
К сожалению, гестоз начинается незаметно, но стремительно развивается и переходит из одной стадии в другую, поэтому врачи при первых признаках назначают дополнительные анализы.
Классификация болезни
Гестоз имеет четыре клинических формы, что нашло свое отражение в классификации данного заболевания по клиническим признакам.
Гестоз подразделяют на: водянку, нефропатию беременных (легкая, средней тяжести, тяжелая), преэклампсию и эклампсию. Различные формы гестоза рассматривают как этапы единого патологического процесса, однако каждая из них требует определенных диагностических и лечебных мероприятий.
В современных условиях выделяют «стертые» и моносимптомные формы гестоза.
Водянка беременных
характеризуется одним симптомом – появлением отеков.
Нефропатия
характеризуется триадой симптомов: отеками, протеинурией и гипертензией. Клиника гестоза и его диагностика основывается на определении любого из симптомов.
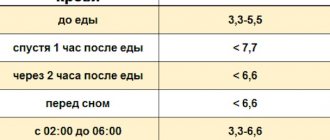
В норме среднее АД должно быть не более 100 мм рт. ст., увеличение показателя на 15 мм рт.ст. свидетельствует о начале заболевания.
С целью диагностики гестоза следует производить взвешивание беременных (физиологическая прибавка массы тела 300-350 г в неделю), измерение АД на обеих руках, исследование мочи (определение протеинурии) еженедельно в III триместре беременности, осуществлять тщательное акушерское исследование, при необходимости привлекать других специалистов (окулиста, терапевта, невропатолога и др.).
Традиционное значение имеет оценка симптома «кольца», измерение водного баланса. Особого внимания заслуживает диагностика нарушений функции почек. С этой целью определяют уровень протеинурии и цилиндрурии в однократной и суточной пробах мочи, относительную плотность мочи и суточный диурез в пробе мочи по Зимницкому (для гестоза характерна изостенурия и никтурия). Диагностическое значение имеют и показатели биохимического исследования крови: гипопротеинемия, снижение коэффициента альбумин-глобулин ниже единицы, нарастание содержания мочевины и креатинина и т.д. Важную роль играет исследование свертывающей системы крови, при котором возможна тромбоцитопения (снижение количества тромбоцитов до 150 тыс. и ниже), увеличение продуктов деградации фибрина. Офтальмоскопия является информативным методом оценки состояния сосудов глазного дна, при котором выявляют ангиопатию, кровоизлияния, отек и отслойку сетчатки.
Известно, что гестоз является прогностически неблагоприятным осложнением беременности не только для матери, но и для плода: на фоне течения гестоза развивается плацентарная недостаточность, приводящая к гипотрофии плода, а порой и к его антенатальной или интранатальной гибели. Таким образом, с целью оценки состояния плода во время беременности проводят динамическое УЗ исследование с допплерометрией сосудов маточно-фетоплацентарной системы, кардиомониторинг у плода.
Водянку и нефропатию дифференцируют от заболеваний почек (гломеруло- и пиелонефрита), гипертонической болезни.
Следующей стадией развития гестоза является преэклампсия
. Кроме признаков, свойственных нефропатии, появляются симптомы нарушения мозгового кровообращения, повышения внутричерепного давления и отека мозга: головная боль, нарушение зрения, боли в эпигастральной области, тошнота, рвота, сонливость, снижение реакции на внешние раздражители или, наоборот, возбуждение и эйфория. Длительность преэклампсии может быть от нескольких минут до нескольких часов.
Тяжелейшей формой гестоза является эклампсия
– основным проявлением которой являются судороги с потерей сознания на фоне спазма сосудов, кровоизлияний и отека головного мозга. Припадки могут возникать внезапно, но чаще развиваются на фоне симптомов преэклампсии.
Осложнения эклампсии: сердечная недостаточность, отек легких, мозговая кома, кровоизлияния в мозг, в сетчатку глаза, печеночная и почечная недостаточность, синдром диссеминированного внутрисосудистого свертывания, преждевременная отслойка нормально расположенной плаценты, гипоксия и гибель плода.
Лечение
Лечение гестоза легкой степени проводится амбулаторно, в домашних условиях. При более тяжелых формах лечение проводится в стационаре. В первую очередь используются немедикаментозные методы лечения — физиотерапия, иглорефлексотерапия, психотерапия, электросон, гипноз. Медикаментозное лечение гестоза должно быть комплексным. Используются средства, нормализующие функцию центральной нервной системы и угнетающие рвотный рефлекс. Проводятся внутривенные вливания солевых растворов, глюкозы, витаминов. Обычно вводится до 2-2,5 литров растворов за сутки. В ряде случаев назначаются средства, заменяющие обычное питание. При лечении беременных, страдающих ранним гестозом, необходимо следить за биохимическими показателями крови, анализами мочи. В редких случаях, при чрезмерной (т.н. неукротимой) рвоте, которая сопровождается общим истощением, приходится ставить вопрос о прерывании беременности.
Рекомендации специалистов
Несколько советов женщинам, у которых есть симптомы раннего гестоза:
- Прислушивайтесь к своим вкусовым желаниям, ешьте только то, что хочется. Пища должна быть легкоусвояемой, содержать достаточно витаминов;
- Ешьте небольшими порциями каждые 3-4 часа. При тошноте облегчение приносит процесс жевания (сухофрукты, орешки, сушки, соленые сухарики, лимон и др.);
- Если тошнота начинается утром, после подъема, то можно организовать завтрак в постель. В любом случае рекомендуется что-нибудь съесть – кусочек белого хлеба или булки, сухарик, сладкий чай. Не спешите первым делом после подъема чистить зубы!;
- Рекомендуется питаться всухомятку: пища отдельно, напитки сами по себе. В некоторых случаях помогают смеси и пюре для детского питания, белковые смеси для беременных (фемилак, берламин-модулар, энипит). Обязательно включайте в рацион щелочную минеральную воду. Общее количество выпиваемой жидкости может быть увеличено до 2-2,5 л.
- При слюнотечении хорошо полоскать рот настоем мяты, шалфея, ромашки.
Диагностика гестоза
Для разработки методов ранней диагностики и профилактики следует выделять группы женщин с высоким риском развития гестоза. К ранним проявлениям гестоза относятся: патологическая прибавка массы тела (при отсутствии видимых отеков), отечность пальцев рук («утренняя скованность пальцев рук», симптом «кольца»), увеличение окружности голеностопного сустава (более чем на 1 см в течение недели). Особого внимания заслуживает повышение диастолического давления по сравнению с исходными данными, однако не выходящие за пределы нормальных показателей, снижение пульсового давления до 30 мм рт. ст. и менее, асимметрия артериального давления на обеих руках, превышающая 10 мм рт. ст., преходящая протеинурия.
Опасность гестоза при вынашивании ребёнка
Гестоз считается одним из серьёзных осложнений при беременности, но все зависит от стадии. Естественно, что в начале патологии можно купировать симптомы и нормализовать состояние, благополучно доносить ребёнка до срока. Но, при запущенной степени поздний токсикоз может быть летально опасен для матери и малыша.
Отёчность распространяется на внутренние органы женщины, может спровоцировать даже поразить мозг. Негативно влияет на плаценту, вызывает гипоксию и в тяжёлых случаях смерть ребёнка. При такой угрозе роженице проводят срочное кесарево сечение.
Диагностирование гепатоза и его признаки
Гепатоз беременных – это заболевание, которое порой очень трудно диагностировать. Матка к этому сроку уже занимает всю брюшную полость, что делает невозможным пальпацию печени. Нередко этот недуг путают с желчекаменной болезнью, потому что их симптомы очень схожи.К самым распространенным признакам гепатоза относятся:
- кожный зуд;
- пожелтение кожных покровов и белков глаз, проявление сосудистой сеточки на лице и руках, покраснение ладоней (они будто покрываются изнутри красными пятнами);
- тошнота, рвота, дискомфорт в животе, горечь во рту, нарушение стула, снижение аппетита;
- боли в правом подреберье;
- осветление кала и потемнение мочи (от оранжевого до темно-коричневого цвета);
Когда нарушается желчеток, в печени скапливается большое количество желчи. Не имея возможности выйти наружу, желчь начинает прорываться в лимфосистему, а уже оттуда – в общий кровоток. Если провести анализ крови, он покажет повышение уровня трансаминаз, щелочной фосфатазы, билирубина и холестерина, понижение гемоглобина, а также эритроцитов и тромбоцитов. Анализ мочи выявит наличие желчных кислот и повышенное выделение уробилина.
Попадая в кровь, желчь и вызывает зуд, который усиливается в вечернее и ночное время. Чаще всего беременные с этим заболеванием обращаются к врачу именно с жалобами на острое и непреодолимое желание почесаться. Оно сводит с ума, нарушает сон, приводит к утомленности и раздраженности. Как правило, сильнее всего чешутся руки, голени и живот. Наполнение печени желчью вызывает перерастяжение ее капсулы, поверхность которой имеет большое количество болевых рецепторов. Это является причиной постоянной тупой боли в правом боку.
При подозрении на гепатоз врач женской консультации должен внимательно осмотреть пациентку, попытаться пропальпировать область печени, назначить расширенные анализы крови и мочи, а также ультразвуковое исследование печени, желчного пузыря и соседних органов.
Некоторые признаки повышенного давления при беременности
Если в консультации обнаружены проблемы со скачками давления у беременной женщины, то стоит купить тонометр для измерения давления. Повышенное давление при беременности сопровождается следующими ощущениями: шумом в ушах, ухудшением самочувствия, тошнотой или даже рвотой, появлением темных точек перед глазами, покраснением кожи на лице, груди, слабость и головокружение, головная боль. Однако бывает и так, что повышение давления протекает бессимптомно и установить это возможно только при измерении кровяного давления.
Как и почему развивается гестоз
Патология изучается давно, но медицинская наука пока выдвигает лишь теории о механизме развития и причинах гестоза. Одна из гипотез кортико-висцеральная, она объясняет гестоз нарушениями физиологической связи между корковыми и подкорковыми структурами мозга, что ведет к патологическим изменениям в системе рефлексов сосудов и кровообращения в целом.
Также выдвигается гормональная теория, согласно которой гестоз связан с нарушениями эндокринной регуляции органов. Иммунологическая гипотеза говорит, что патологическое состояние вызвано конфликтом между плодом (чужеродным телом) и организмом матери. Есть предположения, что гестоз связан с определенной наследственностью. Но большинство гинекологов утверждают, что гестоз возникает из-за комбинации разных неблагоприятных факторов.
Толчком к появлению гестоза становится спазм сосудов всего тела, отчего нарушается кровоток. Повышается артериальное давление, количество крови в сосудах уменьшается. В результате клетки, ткани и органы испытывают дефицит кислорода и питания. Эндотелий сосудов (внутренняя оболочка) при гестозе повреждается, что повышает их проницаемость, жидкость проникает в межклеточное пространство, возникает отек. Также изменяется функция сворачивания крови, возрастает риск образования внутрисосудистых тромбов. Больше всего страдают от недостатка кислорода и питания клетки мозга, почек, надпочечников, печени и плацентарная система.
Гестоз беременных приводит к органическим и функциональным изменениям в головном мозге — нарушается микроциркуляция, образуются тромбы, развивается дистрофия нервных клеток, возникают точечные либо мелкоочаговые кровоизлияния, повышается давление внутри черепной коробки.
Также гестоз вызывает ряд функциональных нарушений в работе почек. В моче обнаруживается протеин, снижается почечная фильтрация, вплоть до развития недостаточности этих органов выделения. При нарушении кровотока в печени, связанного с гестозом, образуются некрозы и очаги с кровоизлияниями. Если гестоз приводит к нарушению кровотока в плаценте, образованию тромбов, нарушается питание плода, что ведет к задержке развития, иногда к его смерти и прерыванию беременности.
Возможные причины повышения давления при беременности
- Стресс. Нагрузки при этом так велики, что организм не успевает перестроиться и реагирует повышением или скачками давления.
- Недостаток компенсаторных сил у организма – сердце, вынужденное качать кровь на двоих, не справляется с увеличенным объемом необходимой для этого крови.
- Наследственные факторы. При наличии у кровных родственников проблем с повышенным давлением существует вероятность возникновения подобной проблемы.
- Сахарный диабет не повышает давление, но служит дополнительным неблагоприятным фактором для его возникновения при наличии других причин.
- Невысокая физическая активность, ведь тренированное сердце лучше преодолевает нагрузки.
- Курение. Никотин сужает сосуды и как следствие повышается давление.
- Избыточный вес и быстрое его увеличение. Поэтому врачи строго следят за его прибавлением еженедельно во время беременности.
- Патологии почек. Пиелонефрит, гломерулонефрит вызывают повышенное давление не только при беременности.
- Гормональные нарушения — сбои в работе щитовидной железы, гипофиза, надпочечников.
Причины гепатоза у беременных
На это заболевание врачи обратили свое внимание сравнительно недавно, поэтому специалисты до сих пор спорят о том, чем же вызывается его появление. Большинство медицинских умов сходится во мнении, что гепатоз беременных обусловлен некоторыми генетическими особенностями или нарушениями и способен передаваться по женской линии. Эти генетические отклонения могут никак не проявлять себя в течение всей жизни. Но иногда беременность, несущая с собой рост массы тела, гормональные сбои и повышенную нагрузку на организм в целом и на печень в частности, дает толчок для развития гепатоза. Печень также очень подвержена влиянию гормонов беременности. Например, эстрогена.
К главным факторам, увеличивающим риск появления этого заболевания, относятся:
- Неправильный прием витаминов. Витамины – это всегда дополнительная нагрузка на печень. Многие витаминные комплексы содержат повышенное количество различных компонентов, которые и вызывают нарушения печеночной деятельности, поэтому принимать их нужно правильно, учитывая возраст, массу тела, дозировку и срок беременности.
- Нарушение режима питания. Переедания и употребление в пищу соленого, жареного, копченого, жирного, а также продуктов с богатым составом химических добавок перегружают печень и ухудшают ее работу.
- Недостаточная двигательная активность. Если будущая мама мало двигается, то расходуется мало энергии, получаемой из пищи, а также замедляется обмен веществ, который и так приторможен беременностью.
Сделайте первый шаг
запишитесь на прием к врачу!
Профилактика
Для профилактики нужно соблюдать основные рекомендации, но к сожалению, даже это не послужит гарантией, что гестоз не возникнет. Поэтому своевременно наблюдаться у гинеколога – один из залогов благополучной беременности.
Рекомендации:
- отсутствие стрессов и неврозов;
- качественный сон, отдых;
- правильное питание;
- допустимые физические нагрузки;
- прогулки на свежем воздухе;
- контроль за набором веса;
- укрепление иммунитета.
Находясь в интересном положении женщина должна тщательно следить за самочувствием. Гестоз может привести к трагическим последствиям, поэтому при первых же признаках нужно обратиться к врачу за помощью.